ตาโปน
ลักษณะ: ดำเนินไปช้า ข้างเดียว ไม่เจ็บปวด
รูปแบบ: เนื่องจากก้อนในกรวยกล้ามเนื้อ จึงมีลักษณะตาโปนตามแนวแกน (axial) โดยทั่วไป
การวัด: ประเมินความแตกต่างระหว่างดวงตาทั้งสองข้างโดยใช้ Hertel exophthalmometer

Hemangioma ชนิด cavernous ของเบ้าตา (orbital cavernous hemangioma) เป็นเนื้องอกชนิดไม่ร้ายแรงที่มีต้นกำเนิดจากเซลล์บุผนังหลอดเลือด และเป็นเนื้องอกเบ้าตาชนิดไม่ร้ายแรงที่พบบ่อยที่สุดในผู้ใหญ่ ก้อนเนื้องอกมีลักษณะเป็นก้อนแข็ง ขอบเขตชัดเจน มีเยื่อหุ้ม และมักเกิดภายในกรวยกล้ามเนื้อ (ช่องว่างรูปกรวยที่เกิดจากกล้ามเนื้อนอกลูกตาในเบ้าตา)
ในทางจุลพยาธิวิทยา hemangioma แบ่งออกเป็น hemangioma ชนิด pleomorphic ซึ่งส่วนประกอบทั้งหมดของผนังหลอดเลือดกลายเป็นเนื้องอก และ hemangioma ชนิด monomorphic ซึ่งมีเพียงส่วนประกอบเดียวที่กลายเป็นเนื้องอก Hemangioma ชนิด cavernous จัดอยู่ในกลุ่ม hemangioma ชนิด monomorphic และประกอบด้วยช่องว่างหลอดเลือดแบบฟองน้ำ (cavernous spaces)
จากมุมมองของการกระจายตามอายุ เนื้องอกหลอดเลือดในเบ้าตาจะแตกต่างกันไปตามกลุ่มอายุ ในทารกและเด็กเล็ก hemangioma ชนิด capillary พบได้บ่อยที่สุด ในขณะที่ในวัยเด็ก มักพบ lymphangioma ในทางตรงกันข้าม hemangioma ชนิด cavernous มักเกิดในผู้ใหญ่ โดยเฉพาะในช่วงอายุ 30-50 ปี มีแนวโน้มพบในผู้หญิงมากกว่าเล็กน้อย โดยอัตราส่วนชาย:หญิงประมาณ 1:1.4 ถึง 1:2 ตามรายงาน
ในการปรับปรุงการจำแนกประเภทของ International Society for the Study of Vascular Anomalies (ISSVA) ล่าสุด ได้มีการเสนอให้จัดประเภท hemangioma ชนิด cavernous ซึ่งเดิมจัดเป็น “เนื้องอก” ใหม่เป็นความผิดปกติของหลอดเลือดดำชนิดการไหลต่ำ (venous malformation) [1,7] อย่างไรก็ตาม ในทางปฏิบัติทางคลินิก ชื่อ “hemangioma ชนิด cavernous” ยังคงใช้กันอย่างแพร่หลาย ดังนั้นบทความนี้จึงใช้ชื่อดังกล่าว
เป็นเนื้องอกชนิดไม่ร้ายแรง และการกลายเป็นมะเร็งพบได้น้อยมาก เป็นก้อนที่มีขอบเขตชัดเจน มีเยื่อหุ้ม และไม่มีการลุกลามไปยังเนื้อเยื่อรอบข้าง hemangioma ส่วนใหญ่เป็นชนิดไม่ร้ายแรงทางจุลพยาธิวิทยา แต่ในบางกรณีที่พบไม่บ่อย อาจมีลักษณะของมะเร็ง เช่น การกลับเป็นซ้ำหรือการทำลายเนื้อเยื่อรอบข้าง การวินิจฉัยที่เหมาะสมและการเลือกวิธีการรักษาช่วยให้การพยากรณ์โรคดีขึ้น การกลับเป็นซ้ำหลังการตัดออกทั้งหมดพบได้น้อยมาก และการพยากรณ์โรคโดยรวมอยู่ในเกณฑ์ดี
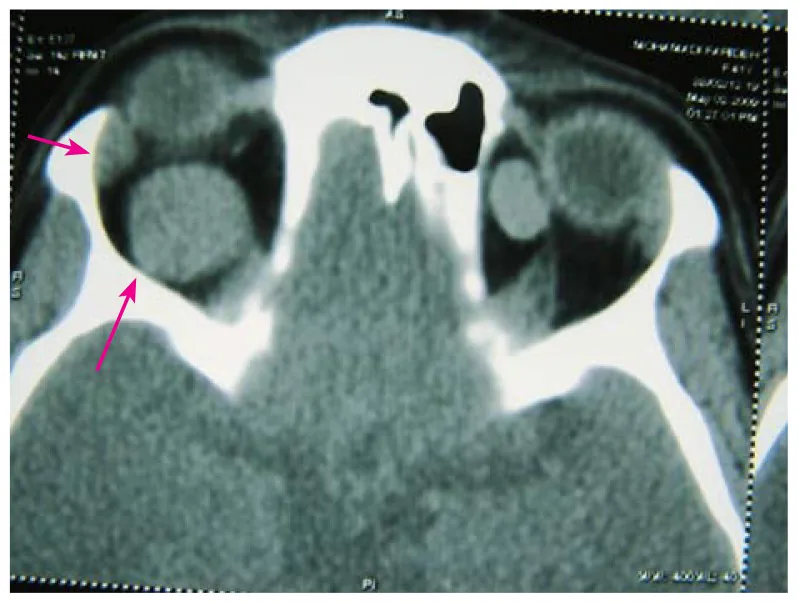
Cavernous hemangioma ในเบ้าตามีอัตราการเจริญเติบโตช้า อาการจะค่อยๆ ดำเนินไปในช่วงหลายเดือนถึงหลายปี การเติบโตอย่างรวดเร็วพบได้น้อย แต่อาจเกิดขึ้นได้หากมีเลือดออกภายในก้อน
อาการที่ผู้ป่วยรู้สึกโดยทั่วไปมีดังนี้:
ทั้งนี้ ไม่ใช่เรื่องแปลกที่จะพบโดยบังเอิญจากการตรวจภาพในผู้ป่วยที่ไม่มีอาการ ในกรณีเช่นนี้ การติดตามสังเกตเป็นแนวทางพื้นฐาน
วัดระดับตาโปนด้วย Hertel exophthalmometer ในการตรวจอวัยวะภายในลูกตา อาจพบรอยพับของคอรอยด์ (choroidal folds) เนื่องจากก้อนกดทับผนังลูกตา
ตาโปน
ลักษณะ: ดำเนินไปช้า ข้างเดียว ไม่เจ็บปวด
รูปแบบ: เนื่องจากก้อนในกรวยกล้ามเนื้อ จึงมีลักษณะตาโปนตามแนวแกน (axial) โดยทั่วไป
การวัด: ประเมินความแตกต่างระหว่างดวงตาทั้งสองข้างโดยใช้ Hertel exophthalmometer
การมองเห็นลดลงและภาพซ้อน
การมองเห็นลดลง: เนื่องจากการกดทับเส้นประสาทตา พบเด่นชัดในก้อนเนื้องอกที่ปลายเบ้าตา
ภาพซ้อน: เกิดจากการกดทับและการเคลื่อนของกล้ามเนื้อนอกลูกตา
ดำเนินโรค: มักเป็นแบบค่อยเป็นค่อยไป การแย่ลงอย่างรวดเร็วสงสัยว่ามีเลือดออกในก้อนเนื้องอก
ลักษณะทางภาพวินิจฉัย
ซีทีสแกน: ก้อนเนื้อตันขอบเขตชัดเจน เนื้อเดียวกัน พบได้บ่อยในกรวยกล้ามเนื้อ
เอ็มอาร์ไอแบบไดนามิก: การเพิ่มความเข้มของสัญญาณที่ล่าช้า (gradual enhancement) เป็นลักษณะเฉพาะ
อัลตราซาวนด์: การสะท้อนสูงจากแคปซูล + การสะท้อนสูงแบบคล้ายหนามแหลมต่อเนื่องภายใน
กลุ่มโรคลิมโฟโปรลิเฟอเรทีฟเป็นเนื้องอกปฐมภูมิในเบ้าตาที่พบบ่อยที่สุด คิดเป็น 50-60% ของเนื้องอกในเบ้าตาทั้งหมด ฮีแมงจิโอมาชนิดคาเวอร์นัสในเบ้าตาเป็นเนื้องอกไม่ร้ายแรงในเบ้าตาที่พบบ่อยเป็นอันดับสองรองจากโรคลิมโฟโปรลิเฟอเรทีฟ และเป็นเนื้องอกไม่ร้ายแรงในเบ้าตาที่พบบ่อยที่สุดในผู้ใหญ่
อายุที่พบบ่อยคือระหว่าง 30-50 ปี พบได้น้อยในเด็ก (ฮีแมงจิโอมาชนิดเส้นเลือดฝอยและลิมแฟงจิโอมามักพบในเด็ก) ในด้านความแตกต่างทางเพศ มีรายงานแนวโน้มที่พบในผู้หญิงมากกว่าเล็กน้อย แต่ข้อมูลทางระบาดวิทยาในวงกว้างยังมีจำกัด
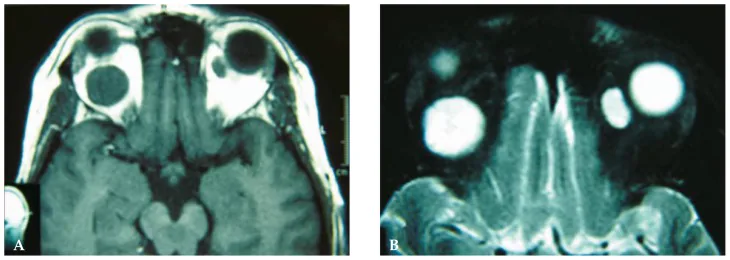
การวินิจฉัย hemangioma โพรงในเบ้าตาส่วนใหญ่ขึ้นอยู่กับการตรวจภาพด้วย CT และ MRI การตรวจภาพเป็นสิ่งจำเป็นเพื่อยืนยันการวินิจฉัย และกรณีที่ต้องทำ angiography สมองนั้นพบได้น้อย
ในการตรวจภาพ เนื้องอกชนิดไม่ร้ายจะมีขอบเขตชัดเจนและไม่บุกรุกเนื้อเยื่อปกติ ในทางตรงกันข้าม เนื้องอกชนิดร้ายและโรคอักเสบมักมีขอบเขตไม่ชัดเจนและมีรูปแบบการบุกรุกเนื้อเยื่อรอบข้าง ซึ่งช่วยในการแยกโรค
| วิธีการตรวจ | ผลการตรวจ | ลักษณะเฉพาะ/ข้อสังเกต |
|---|---|---|
| CT | ก้อนเนื้อตันเนื้อเดียวกัน ขอบเขตชัดเจน | พบบ่อยในกรวยกล้ามเนื้อ การกลายเป็นปูนพบน้อย ฉีดสารทึบรังสีแล้วเห็นชัดสม่ำเสมอใน CT |
| MRI T1/T2 | สัญญาณต่ำถึงปานกลางใน T1 สัญญาณสูงใน T2 | ขอบเขตชัดเจน เนื้อเดียวกัน ความเข้มสัญญาณสม่ำเสมอภายในก้อน |
| MRI แบบไดนามิก (ฉีดสารทึบรังสี) | การเพิ่มความเข้มแบบช้า (gradual enhancement) | ลักษณะเฉพาะที่สุดของโรคนี้ เริ่มแรกไม่สม่ำเสมอ → กลายเป็นสม่ำเสมอตามเวลา |
| อัลตราซาวนด์ (โหมด A) | การสะท้อนสูงของแคปซูล + การสะท้อนสูงแบบหนามต่อเนื่อง | high internal reflectivity with regular pattern |
| อัลตราซาวนด์ (โหมด B) | ก้อนเนื้อแข็งขอบเขตชัดเจน | สามารถสังเกตการสะท้อนสูงของเสียงสะท้อนแคปซูลได้ |
การเพิ่มความเข้มที่ล่าช้า (gradual enhancement / progressive filling) ในการถ่ายภาพด้วยคลื่นแม่เหล็กไฟฟ้าแบบไดนามิกเป็นลักษณะภาพที่จำเพาะที่สุดของ hemangioma ชนิด cavernous ในเบ้าตา [3,4,6] ในระยะแรกหลังฉีดสารทึบรังสี สัญญาณภายในก้อนไม่สม่ำเสมอ (การเพิ่มความเข้มเริ่มจากจุดเดียวหรือส่วนเดียว) และมีบางส่วนที่ไม่เพิ่มความเข้ม การเพิ่มความเข้มจะกระจายไปตามเวลา และในที่สุดก้อนทั้งหมดจะเพิ่มความเข้มอย่างสม่ำเสมอ รูปแบบที่ล่าช้านี้สะท้อนถึงการไหลเวียนเลือดที่ช้าภายในก้อน ตรงกันข้ามกับ schwannoma ซึ่งมักเพิ่มความเข้มตั้งแต่ระยะแรกและกว้างขวาง ซึ่งสำคัญในการแยกจากเนื้องอกในเบ้าตาอื่นๆ [3,4]
ในอัลตราซาวนด์โหมด A จะสังเกตเห็นการสะท้อนสูงจากผนังด้านหน้าของก้อนซึ่งบ่งชี้ถึงแคปซูล และการสะท้อนสูงแบบหนามต่อเนื่องภายในก้อน ลักษณะนี้เรียกว่า high internal reflectivity with regular pattern และเป็นลักษณะเฉพาะของ hemangioma ชนิด cavernous
ต่อไปนี้เป็นโรคที่ต้องแยกหลักจาก hemangioma ชนิด cavernous ในเบ้าตาและจุดที่ใช้แยก
| โรคที่ต้องแยก | จุดที่ใช้แยก |
|---|---|
| Schwannoma | แยกยากภายในกรวยกล้ามเนื้อ สัญญาณสูงไม่สม่ำเสมอใน T2 (มักมีการเสื่อมแบบถุงน้ำ) แนวโน้มเพิ่มความเข้มเร็วใน MRI แบบไดนามิก |
| หลอดเลือดดำโป่งพองในเบ้าตา | ก้อนมีขนาดใหญ่ขึ้นและยื่นออกมาเมื่อทำ Valsalva maneuver (กลั้นหายใจ) เปลี่ยนแปลงเมื่อเปลี่ยนท่า |
| มะเร็งต่อมน้ำเหลือง | พบบ่อยในเด็ก มีหลายช่อง มีระดับของเหลว มีเลือดออกเองซ้ำๆ |
| เนื้องอกต่อมน้ำตาชนิด pleomorphic adenoma | จำกัดอยู่ที่แอ่งต่อมน้ำตา (ด้านบนนอกเบ้าตา) อาจทำให้เกิดการกดทับกระดูกผิดรูป |
การดูดเซลล์ด้วยเข็มเล็ก (FNA) มักดูดได้เฉพาะส่วนประกอบของเลือด มีค่าการวินิจฉัยต่ำ
ลักษณะที่พบได้บ่อยที่สุดคือการเพิ่มความเข้มของสีที่ล่าช้า (gradual enhancement) ในการตรวจ MRI แบบ Dynamic ในระยะแรกหลังฉีดสารทึบรังสี ภายในก้อนไม่สม่ำเสมอและบางส่วนไม่ถูกเพิ่มความเข้ม แต่จะค่อยๆ สม่ำเสมอตามเวลา ซึ่งสะท้อนถึงการไหลเวียนเลือดที่ช้าภายในก้อน รูปแบบคลื่นเสียงสะท้อนสูงของผนังหุ้มและคลื่นเสียงสะท้อนสูงแบบหนามภายในในการตรวจอัลตราซาวนด์โหมด A ก็เป็นลักษณะเฉพาะ และความแม่นยำในการวินิจฉัยเพิ่มขึ้นเมื่อใช้หลายวิธีร่วมกัน
Hemangioma ชนิด cavernous ในเบ้าตาเป็นเนื้องอกชนิดไม่ร้ายแรง ผู้ป่วยที่ไม่มีอาการจะได้รับการดูแลโดยการสังเกตเป็นนโยบายพื้นฐาน ติดตามผลด้วยการตรวจภาพเป็นระยะ (MRI หรือ CT) เพื่อติดตามการเติบโตของก้อน
การผ่าตัดมีข้อบ่งชี้ในกรณีต่อไปนี้:
ในเด็กที่พบได้ยากซึ่งมีความกังวลเกี่ยวกับผลกระทบต่อพัฒนาการทางการมองเห็น หรือในกรณีที่มีภาพซ้อนรุนแรงรบกวนชีวิตประจำวัน ควรพิจารณาการผ่าตัดตั้งแต่เนิ่นๆ
การผ่าตัดเปิดเบ้าตาด้านข้าง (วิธีมาตรฐาน)
ข้อบ่งชี้: ก้อนเนื้อในกรวยกล้ามเนื้อ ใช้ได้ในกรณีส่วนใหญ่
เทคนิค: กรีดผิวหนังบริเวณขมับ → แยกกล้ามเนื้อขมับ → ตัดกระดูกผนังเบ้าตาด้านข้าง → เข้าถึงก้อนเนื้อในกรวยกล้ามเนื้อ
จุดสำคัญ: ตัดก้อนเนื้อออกเป็นชิ้นเดียวโดยไม่ทำให้แคปซูลฉีกขาด (en bloc resection) การทำลายแคปซูลเพิ่มความเสี่ยงต่อเลือดออกระหว่างผ่าตัดและการตัดออกไม่หมด
แนวทางด้านหน้า/ผ่านเยื่อบุตา
ข้อบ่งชี้: ก้อนเนื้อขนาดเล็กที่อยู่ด้านหน้าของเบ้าตา
ลักษณะเด่น: มีการรุกรานค่อนข้างน้อย ไม่ต้องตัดกระดูกผนังเบ้าตาด้านข้าง
แนวทางผ่านเยื่อบุตา: อาจถูกเลือกเป็นแนวทางที่รุกรานน้อยกว่าสำหรับก้อนเนื้อขนาดเล็ก
ข้อบ่งชี้ในการเฝ้าสังเกต
เงื่อนไข: ไม่มีอาการและไม่กระทบต่อการทำงานของการมองเห็น
การจัดการ: การตรวจภาพเป็นระยะ (ทุก 6–12 เดือน) เพื่อยืนยันการเจริญเติบโต
ข้อบ่งชี้ในการแทรกแซง: การผ่าตัดจะพิจารณาเมื่อมีการมองเห็นลดลง เห็นภาพซ้อน หรือตาโปนอย่างชัดเจน
ในกรณีส่วนใหญ่ สามารถนำก้อนเนื้องอกออกได้โดยการเข้าถึงเบ้าตาทางด้านข้าง (lateral orbitotomy) [2,5] จุดสำคัญของการผ่าตัดมีดังนี้:
การรักษาแคปซูลให้สมบูรณ์เป็นจุดที่สำคัญที่สุด หากแคปซูลแตก ส่วนประกอบของเลือดในเนื้องอกจะรั่วไหลออกมาทำให้บริเวณผ่าตัดไม่ดี และการนำออกทั้งหมดจะทำได้ยาก การรักษาแคปซูลไว้จะช่วยให้สามารถนำก้อนเนื้องอกออกได้อย่างปลอดภัยเป็นก้อนเดียว
ภาวะแทรกซ้อนหลัก ได้แก่:
ความผิดปกติของการเคลื่อนไหวตาชั่วคราวหลังผ่าตัดมักดีขึ้นเมื่อเวลาผ่านไป [2,5] หากไม่มีการลดลงของการมองเห็นก่อนผ่าตัด การทำงานของการมองเห็นหลังผ่าตัดจะคงอยู่ในเกณฑ์ดี และการศึกษาแบบกลุ่มใหญ่ใน 164 รายรายงานว่าการมองเห็น ลานสายตา ภาพซ้อน ตาโปน และการเคลื่อนไหวตาดีขึ้นอย่างมีนัยสำคัญหลังผ่าตัด [2]
ได้ เป็นไปได้ เนื่องจากเป็นเนื้องอกชนิดไม่ร้ายแรง การสังเกตอาการเป็นแนวทางพื้นฐานหากไม่มีความบกพร่องทางการมองเห็น ความผิดปกติของการเคลื่อนไหวตา หรือตาโปนอย่างมีนัยสำคัญ การผ่าตัดจะพิจารณาเมื่อมีแนวโน้มการโตหรือมีผลต่อการทำงานของการมองเห็น ในกรณีที่ไม่มีอาการและตรวจพบโดยบังเอิญ มักจะติดตามผลด้วยการตรวจภาพเป็นระยะ (MRI หรือ CT) เพื่อยืนยันว่าไม่มีก้อนเนื้องอกโตขึ้น
หากสามารถตัดเนื้องอกออกทั้งหมดเป็นก้อนเดียวโดยไม่ทำให้แคปซูลฉีกขาด การกลับมาเป็นซ้ำนั้นพบได้น้อยมาก เนื่องจากแคปซูลชัดเจน อัตราการตัดออกทั้งหมดจึงสูง อย่างไรก็ตาม การตัดออกไม่สมบูรณ์เนื่องจากการบาดเจ็บของแคปซูลเป็นความเสี่ยงต่อการกลับมาเป็นซ้ำ ดังนั้นการรักษาแคปซูลไว้จึงเป็นจุดสำคัญในการผ่าตัด ในบางกรณีที่พบได้ยาก เนื้องอกบางชนิดแสดงลักษณะร้าย เช่น การกลับมาเป็นซ้ำหรือการทำลายเนื้อเยื่อรอบข้าง และแนะนำให้ติดตามผลอย่างเหมาะสม
Hemangioma ชนิด cavernous ในเบ้าตาเป็นเนื้องอกชนิดไม่ร้ายแรงที่มีต้นกำเนิดจากเซลล์บุผนังหลอดเลือด เนื้องอกทั้งหมดถูกห่อหุ้มด้วยแคปซูลเส้นใย ภายในประกอบด้วยกลุ่มของโพรงหลอดเลือดที่ขยายตัวคล้ายฟองน้ำ
โพรงหลอดเลือดบุด้วยเซลล์บุผนังหลอดเลือด และภายในโพรงมีเลือดเต็ม ผนังกั้นระหว่างโพรงหลอดเลือดประกอบด้วยเนื้อเยื่อเกี่ยวพันเส้นใยและเซลล์คล้ายกล้ามเนื้อเรียบ โครงสร้างนี้ทำให้เนื้องอกมีเนื้อสัมผัสยืดหยุ่นนุ่มเป็นลักษณะเฉพาะ
ช่องว่างหลอดเลือดภายในก้อนเนื้องอกก่อตัวเป็นระบบปิด โดยมีการเชื่อมต่อกับระบบไหลเวียนโลหิตทั่วร่างกายอย่างจำกัด ด้วยเหตุนี้ การไหลเข้าของสารทึบรังสีเข้าไปในก้อนเนื้องอกจึงช้า และนี่เป็นสาเหตุที่ทำให้เกิดการเพิ่มความเข้มแบบค่อยเป็นค่อยไป (gradual enhancement) ที่สังเกตได้ในการถ่ายภาพ MRI แบบไดนามิก
สารทึบรังสีจะซึมผ่านจากบริเวณรอบนอกของก้อนเนื้องอกอย่างช้าๆ และในที่สุดก็ทำให้ก้อนเนื้องอกทั้งหมดมีสีสม่ำเสมอ รูปแบบการเพิ่มความเข้มแบบค่อยเป็นค่อยไปจากรอบนอกสู่ศูนย์กลางนี้เป็นลักษณะเฉพาะของ hemangioma ชนิด cavernous และมีประโยชน์ในการแยกความแตกต่างจากเนื้องอกในเบ้าตาที่มีการเพิ่มความเข้มอย่างสม่ำเสมอตั้งแต่ระยะแรก (เช่น schwannoma บางชนิดและเนื้องอกระยะแพร่กระจาย)
โดยปกติการเจริญเติบโตจะช้า และเชื่อว่าเกิดจากการสะสมของเลือดอย่างช้าๆ ภายในช่องว่างหลอดเลือด รายงานเกี่ยวกับการเปลี่ยนแปลงเป็นมะเร็งนั้นพบได้น้อยมาก
การตกเลือดภายในเนื้องอก (เลือดออกภายใน) อาจทำให้เกิดการเจริญเติบโตอย่างรวดเร็ว เกิดขึ้นเนื่องจากการแตกของช่องว่างหลอดเลือดภายในเนื้องอกและการสะสมของเลือด ทำให้เกิดภาวะตายื่นเฉียบพลัน การมองเห็นลดลง และอาการปวด ในกรณีเช่นนี้ อาจจำเป็นต้องได้รับการผ่าตัดฉุกเฉิน
ในการปรับปรุงการจัดประเภทของ ISSVA (International Society for the Study of Vascular Anomalies) ปี 2018 ได้มีการเสนอให้จัดประเภท hemangioma ชนิด cavernous ใหม่เป็น “ความผิดปกติของหลอดเลือดดำ” (venous malformation) โดยอิงจากความเข้าใจว่าความผิดปกติของหลอดเลือดดำเป็นความผิดปกติแต่กำเนิดของโครงสร้างหลอดเลือด ไม่ใช่การเจริญเติบโตผิดปกติของเยื่อบุผนังหลอดเลือด การศึกษาทางอิมมูโนฮิสโตเคมีก็ได้รายงานผลการตรวจในรอยโรค cavernous ที่มีเยื่อหุ้มในผู้ใหญ่ซึ่งบ่งชี้ถึงกลไกการเกิดโรคที่แตกต่างจาก hemangioma ในทารก [7] การเปลี่ยนแปลงการจัดประเภทนี้อาจส่งผลต่อแผนการรักษาและความเข้าใจเกี่ยวกับโรค แต่ยังคงมีการถกเถียงกันว่าการจัดประเภทใหม่นี้เหมาะสมทางคลินิกสำหรับ “hemangioma ชนิด cavernous” ในเบ้าตาหรือไม่ [1]
พร้อมกับการปรับปรุงการจัดประเภทของ ISSVA การถกเถียงยังคงดำเนินต่อไปเกี่ยวกับการจัดประเภท hemangioma ชนิด cavernous ในเบ้าตา ซึ่งก่อนหน้านี้จัดเป็น “เนื้องอก” ใหม่เป็น “ความผิดปกติของหลอดเลือดดำที่มีการไหลต่ำ” การจัดประเภทใหม่นี้มีความสำคัญทางคลินิกหรือไม่ (เช่น เกี่ยวกับข้อบ่งชี้ของการรักษาด้วยการทำให้แข็งตัว) ยังคงต้องมีการศึกษาเปรียบเทียบขนาดใหญ่ในโรคของเบ้าตา
วิธีการส่องกล้องทางจมูก (endoscopic transnasal approach) ได้รับการรายงานว่าเป็นเทคนิคการผ่าตัดที่มีการรุกรานน้อยที่สุดสำหรับก้อนเนื้องอกที่อยู่บริเวณด้านใน (จมูก) ของเบ้าตา ไม่จำเป็นต้องตัดกระดูกผนังเบ้าตาด้านข้าง และกล่าวกันว่ามีปัญหาด้านความสวยงามหลังการผ่าตัดน้อยกว่า แต่ต้องใช้ทักษะในการผ่าตัดส่องกล้องและข้อบ่งชี้มีจำกัด
มีการรายงานความพยายามในการแยกแยะเนื้องอกในเบ้าตาที่ไม่ร้ายแรงและร้ายแรงโดยใช้ MRI แบบ diffusion-weighted imaging (DWI) และค่า apparent diffusion coefficient (ADC) เชื่อกันว่า hemangioma ชนิด cavernous มีค่า ADC สูง ซึ่งอาจมีประโยชน์ในการแยกจากเนื้องอกชนิดร้าย แต่การตรวจสอบในวงกว้างในบริเวณเบ้าตายังไม่เพียงพอ
การหายไปเองของ hemangioma ชนิด cavernous ในเบ้าตานั้นพบได้น้อยมาก แต่มีรายงานผู้ป่วยเป็นครั้งคราว มีการเสนอว่าอาจเกี่ยวข้องกับการตั้งครรภ์หรือความผันผวนของฮอร์โมนเพศหญิง แต่กลไกยังไม่ทราบแน่ชัด และยังไม่ได้รับการยอมรับเป็นพื้นฐานในการติดตามต่อในกรณีที่ไม่มีอาการ
Calandriello L, Grimaldi G, Petrone G, et al. Cavernous venous malformation (cavernous hemangioma) of the orbit: Current concepts and a review of the literature. Surv Ophthalmol. 2017;62(4):393-403. doi:10.1016/j.survophthal.2017.01.004. PMID: 28131871
Strianese D, Bonavolontà G, Iuliano A, et al. Risks and Benefits of Surgical Excision of Orbital Cavernous Venous Malformations (So-Called Cavernous Hemangioma): Factors Influencing the Outcome. Ophthalmic Plast Reconstr Surg. 2021;37(3):248-254. doi:10.1097/IOP.0000000000001767. PMID: 32826827
Tanaka A, Mihara F, Yoshiura T, et al. Differentiation of cavernous hemangioma from schwannoma of the orbit: a dynamic MRI study. AJR Am J Roentgenol. 2004;183(6):1799-1804. doi:10.2214/ajr.183.6.01831799. PMID: 15547232
Xian J, Zhang Z, Wang Z, et al. Evaluation of MR imaging findings differentiating cavernous haemangiomas from schwannomas in the orbit. Eur Radiol. 2010;20(9):2221-2228. doi:10.1007/s00330-010-1774-y. PMCID: PMC2914262
Kim MH, Kim JH, Kim SE, Yang SW. Surgical Outcomes of Intraconal Cavernous Venous Malformation According to Their Location in Four Right-Angled Sectors. J Craniofac Surg. 2019;30(6):1700-1705. doi:10.1097/SCS.0000000000005501. PMID: 30950949
Zhang L, Li X, Tang F, Gan L, Wei X. Diagnostic Imaging Methods and Comparative Analysis of Orbital Cavernous Hemangioma. Front Oncol. 2020;10:577452. doi:10.3389/fonc.2020.577452. PMCID: PMC7539693
Osaki TH, Jakobiec FA, Mendoza PR, Lee Y, Fay AM. Immunohistochemical investigations of orbital infantile hemangiomas and adult encapsulated cavernous venous lesions (malformation versus hemangioma). Ophthalmic Plast Reconstr Surg. 2013;29(3):183-195. doi:10.1097/IOP.0b013e31828b0f1f. PMID: 23584448