Hemangioma ในทารกที่เปลือกตา (เดิมเรียกว่า hemangioma สตรอว์เบอร์รี) เป็นเนื้องอกชนิดไม่ร้ายแรงที่เกิดจากการเพิ่มจำนวนของเซลล์บุผนังหลอดเลือด และเป็นหนึ่งในเนื้องอกเปลือกตา ที่พบบ่อยที่สุดในวัยทารก
การเจริญเติบโตเริ่มประมาณสัปดาห์ที่ 2 หลังคลอด ขยายใหญ่ขึ้นจนถึงประมาณอายุ 1 ปีครึ่ง จากนั้นจะค่อยๆ หายไปเองภายในหลายปี 70% หายไปก่อนวัยเรียน
เกิดขึ้นในทารกแรกเกิด 4-5% พบในเพศหญิงมากกว่า (หญิง:ชาย = 3:1) ความเสี่ยงสูงขึ้นในทารกน้ำหนักแรกเกิดน้อยและทารกคลอดก่อนกำหนด
ในการจำแนกประเภท ISSVA (ปรับปรุงปี 2018) hemangioma ในทารกจัดเป็น “hemangioma ” ในขณะที่ความผิดปกติของหลอดเลือดดำ (เดิมเรียกว่า hemangioma โพรง) จัดเป็น “ความผิดปกติของหลอดเลือด” (vascular malformation)
รอยโรคขนาดใหญ่ที่ทำให้เปิดเปลือกตาลำบากอาจทำให้เกิดตามัวจากการขาดสิ่งเร้าทางสายตา หากมีความเสี่ยงต่อภาวะตามัว จำเป็นต้องรักษาตั้งแต่เนิ่นๆ
ยาทางเลือกแรกคือ propranolol ชนิดรับประทาน (2-3 มก./กก./วัน) ใช้ภายใต้การดูแลของกุมารแพทย์ผู้เชี่ยวชาญ
การจัดการภาวะตามัว (แก้ไขค่าสายตา ปิดตาข้างดี) ทำควบคู่ไปกับการรักษา
Hemangioma ที่เปลือกตาเป็นเนื้องอกชนิดไม่ร้ายแรงที่เกิดจากการเพิ่มจำนวนของเซลล์บุผนังหลอดเลือด และเมื่อเกิดขึ้นในวัยทารกเรียกว่า hemangioma ในทารกhemangioma ) เดิมเรียกว่า “hemangioma สตรอว์เบอร์รี” หรือ “hemangioma ฝอย” แต่ปัจจุบันจัดเป็น hemangioma ในทารกตามการจำแนกของ ISSVA (International Society for the Study of Vascular Anomalies, ปรับปรุงปี 2018)2) ในทางกลับกัน “hemangioma โพรง” เดิมเป็นภาวะที่แตกต่างจาก hemangioma ในทารก และจัดเป็น “ความผิดปกติของหลอดเลือดดำ” ในกลุ่มความผิดปกติของหลอดเลือด
Hemangioma ในทารกเป็นมาแต่กำเนิด และการเจริญเติบโตเริ่มประมาณสัปดาห์ที่ 2 หลังคลอด จุดสูงสุดของการเจริญเติบโตอยู่ที่อายุ 1-2 เดือน และการขยายใหญ่ขึ้นดำเนินต่อไปจนถึงประมาณอายุ 1 ปีครึ่ง หลังจากนั้นจะค่อยๆ เล็กลงภายในหลายปี 70% หายไปก่อนวัยเรียน ในบางกรณีที่พบไม่บ่อย อาจโตเร็วและแทรกซึมเข้าไปในเปลือกตาทั้งหมด ทำให้เปิดตาได้ยาก
เกิดขึ้นในทารกแรกเกิด 4-5%1)
พบบ่อยในเด็กผู้หญิง (หญิง:ชาย = 3:1) 1)
มีความเสี่ยงสูงในทารกน้ำหนักแรกเกิดน้อยและทารกคลอดก่อนกำหนด 1)
ประวัติครอบครัวสัมพันธ์กับความเสี่ยงในการเกิด 1)
ความถี่ของ hemangioma หนังตาจำแนกตามการวินิจฉัยทางพยาธิวิทยาของเนื้องอกไม่ร้ายของหนังตาคือ 4/64 ตา (6%)
กรณีรุนแรงที่ทำให้เปิดตาได้ยากเป็นความเสี่ยงต่อภาวะตาขี้เกียจ จากการขาดสิ่งเร้าทางรูปร่าง (amblyopia ที่ขัดขวางพัฒนาการทางการมองเห็น )
การจำแนกของ ISSVA (2018) 2) แบ่งรอยโรคหลอดเลือดเป็น “เนื้องอกหลอดเลือด” และ “ความผิดปกติของหลอดเลือด”. Hemangioma ในทารกเป็นเนื้องอกที่เกิดจากการเพิ่มจำนวนจริงของเซลล์บุผนังหลอดเลือด และจัดอยู่ในกลุ่ม “เนื้องอกหลอดเลือด” ในขณะที่ความผิดปกติของหลอดเลือดดำเป็นความผิดปกติของการสร้างหลอดเลือด และจัดอยู่ในกลุ่ม “ความผิดปกติของหลอดเลือด” ทั้งสองมีกลไกการเกิด ดำเนินโรคตามธรรมชาติ และแผนการรักษาที่แตกต่างกัน ดังนั้นการจำแนกที่แม่นยำจึงสำคัญต่อการเลือกวิธีการรักษา
Q
hemangioma หนังตาสามารถหายได้เองหรือไม่?
A
70% ของ hemangioma ในทารกจะยุบตัวได้เองก่อนวัยเรียน การเจริญเติบโตเริ่มประมาณสัปดาห์ที่ 2 หลังคลอดและดำเนินต่อไปจนถึงประมาณ 1.5 ปี จากนั้นจะค่อยๆ เล็กลงในช่วงหลายปี อย่างไรก็ตาม รอยโรคขนาดใหญ่ที่ทำให้เปิดตาได้ยากอาจทำให้เกิดภาวะตาขี้เกียจ จากการขาดสิ่งเร้า ดังนั้นอาจจำเป็นต้องรักษาตั้งแต่เนิ่นๆ โดยไม่รอให้ยุบตัวเอง ความผิดปกติของหลอดเลือดดำ (เดิมเรียกว่า cavernous hemangioma ) ไม่ยุบตัวเอง ดังนั้นแผนการจัดการจึงแตกต่างกัน
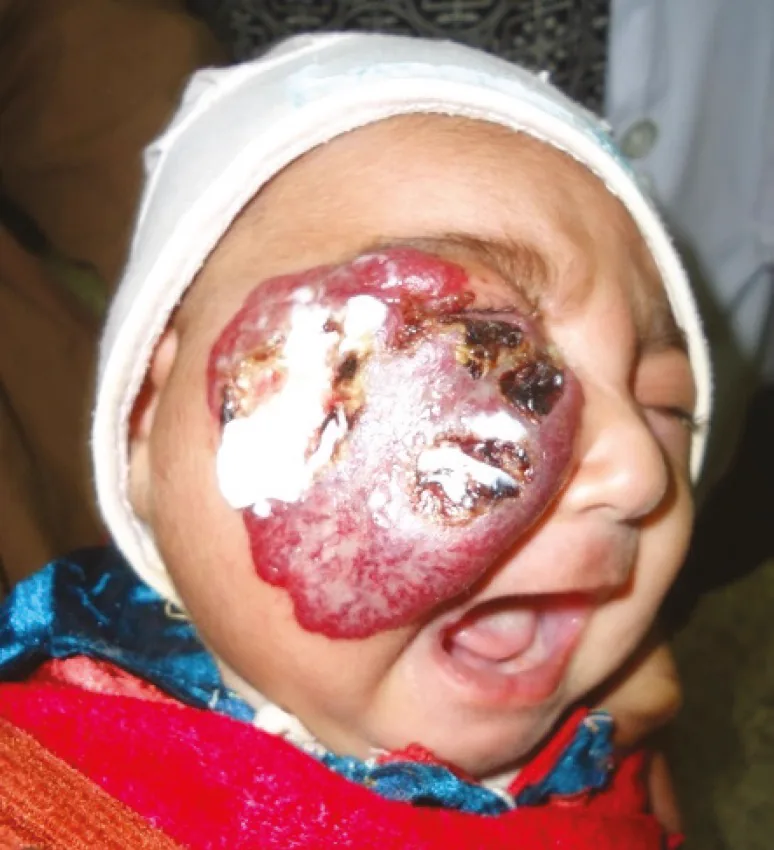
Hemangioma ในทารก (hemangioma สีสตรอเบอร์รี่) ที่หนังตาขวาและแก้มขวา: รอยโรคแดงนูนขนาดใหญ่ปกคลุมหนังตาร่วมกับหนังตาตกจากกลไก Hossain MA, Shamsuddin AHM, Haque ME, et al. Successful Propranolol Treatment of a Large Size Infantile Hemangioma of the Face Causing Recurrent Bleeding and Visual Field Disruption. World J Plast Surg. 2015;4(1):79-83. Figure 1. PM
CI D: PMC4298869. License: CC BY.
ภาพถ่ายครั้งแรกที่มาตรวจของ
hemangioma ขนาดใหญ่ในทารกซึ่งกินพื้นที่ส่วนใหญ่ของแก้มขวาและหนังตาขวา (ร่วมกับไม่สามารถเปิดตาได้เนื่องจาก
หนังตาตก ) สอดคล้องกับ
hemangioma ในทารก (ชนิดผิวเผินที่มีลักษณะคล้ายสตรอเบอร์รี่และความเสี่ยงต่อภาวะ
ตาขี้เกียจ จากการขาดสิ่งเร้าจาก
หนังตาตก จากกลไก) ที่กล่าวถึงในหัวข้อ “2. อาการหลักและอาการแสดงทางคลินิก”
เนื่องจาก hemangioma ในทารกเกิดขึ้นในทารก อาการที่ผู้ป่วยรู้สึกจึงขึ้นอยู่กับการสังเกตของผู้ปกครอง
หนังตาบวม : เกิดรอยโรคแดงนูนบนหนังตาการเปิดเปลือกตาลำบาก : ในรอยโรคขนาดใหญ่ เปลือกตาบนจะตกและเปิดได้ยาก (กรณีรุนแรง)
hemangioma ในทารกแบ่งตามตำแหน่งที่เกิดเป็นชนิดผิวเผิน ชนิดลึก และชนิดผสม
ชนิดผิวเผิน (hemangioma สตรอว์เบอร์รี)
ก้อนสีแดงเข้มขอบเขตชัดเจน : นูนครึ่งวงกลมบนผิวหนัง มีสีแดงสด ลักษณะทั่วไป
เส้นเลือดร่างแหบนผิวหนังและเยื่อบุตา : พบเส้นเลือดเป็นร่างแหบนผิวหนังและเยื่อบุตา เป็นข้อสำคัญในการแยกจาก chalazion
กรณีไม่ปกติ : มีชนิดที่การเปลี่ยนสีเล็กน้อยและการนูนไม่มาก
ชนิดลึก (ใต้ผิวหนัง)
เกิดในชั้นลึกใต้ผิวหนัง : ผิวหนังไม่แดงชัด คลำพบก้อนใต้ผิวหนัง
ผิวหนังเปลี่ยนเป็นสีม่วงน้ำเงิน : ผิวหนังมีสีม่วงน้ำเงินเนื่องจากมองเห็นเลือดดำผ่าน ผิวหนังขอบเขตไม่ชัด
ชนิดผสม : มีกรณีที่ชนิดผิวเผินและชนิดลึกร่วมกัน (ชนิดผสม)
ภาพทางคลินิกทั่วไปของ hemangioma ในทารกคือปรากฏตั้งแต่เกิดเป็นรอยโรคนูนแดงขอบเขตชัดเจน การพลิกเปลือกตาและตรวจดูด้านเยื่อบุตา เพื่อยืนยันว่ามีเส้นเลือดร่างแหหรือไม่เป็นสิ่งสำคัญในการวินิจฉัย
Q
วิธีแยก chalazion และ hemangioma?
A
hemangioma ในทารกเริ่มปรากฏเร็วหลังคลอด (ไม่กี่สัปดาห์แรก) เป็นรอยโรคนูนแดงมีเส้นเลือดร่างแหบนผิวหนังและเยื่อบุตา ซึ่งเป็นจุดแยก ใน chalazion จะไม่พบเส้นเลือดบนผิวหนัง นอกจากนี้ hemangioma ในทารกจะค่อยๆ โตขึ้น ในขณะที่ chalazion มักเกิดเฉียบพลัน หากสงสัย ให้ทำอัลตราซาวนด์หรือตรวจชิ้นเนื้อทางพยาธิวิทยา
Hemangioma ในทารกเกิดจากการเพิ่มจำนวนของเซลล์บุผนังหลอดเลือด VEGF (Vascular Endothelial Growth Factor) ได้รับการพิสูจน์แล้วว่าเกี่ยวข้องกับการเพิ่มจำนวน ซึ่งเป็นพื้นฐานของกลไกการออกฤทธิ์ของ propranolol
GLUT-1 (Glucose Transporter 1) เป็นเครื่องหมายทางอิมมูโนฮิสโตเคมีที่จำเพาะต่อ hemangioma ในทารก 3) แสดงฟีโนไทป์ทางภูมิคุ้มกันร่วมกับหลอดเลือดขนาดเล็กของรก และ GLUT-1 เป็นลบในความผิดปกติของหลอดเลือดดำ คุณสมบัตินี้ใช้ในการวินิจฉัยแยกโรคทางพยาธิวิทยาเนื้อเยื่อ
เพศหญิง : อัตราส่วนหญิง:ชาย = 3:1 พบในเพศหญิงมากกว่า 1) น้ำหนักแรกเกิดน้อยและการคลอดก่อนกำหนด : ความเสี่ยงสูงอย่างมีนัยสำคัญ 1) ประวัติครอบครัว : มีรายงานความสัมพันธ์กับความเสี่ยงในการเกิดโรค 1)
กลุ่มอาการ PHACE : กลุ่มอาการที่รวม hemangioma ขนาดใหญ่บนใบหน้ากับความผิดปกติของแอ่งกะโหลกหลัง ความผิดปกติของหลอดเลือดแดง ความผิดปกติของหัวใจ และความผิดปกติของตา 4) จำเป็นต้องแยกออกในกรณี hemangioma ขนาดใหญ่บนใบหน้ากลุ่มอาการ Kasabach-Merritt : ภาวะ hemangioma ขนาดใหญ่ร่วมกับภาวะเลือดออกผิดปกติจากการบริโภค 5) เกิดส่วนใหญ่ใน hemangioendothelioma ชนิด Kaposi และ hemangioma แบบกระจุก พบได้น้อยใน hemangioma ในทารก
ในกรณีส่วนใหญ่ สามารถวินิจฉัยได้จากอาการทางคลินิกเท่านั้น
เริ่มมีอาการเร็วหลังคลอด (ภายในไม่กี่สัปดาห์แรก) รอยโรคแดงนูน (คล้ายสตรอว์เบอร์รี) แนวโน้มที่จะหายเองตามธรรมชาติ (การเปลี่ยนแปลงตามเวลา)
หากมีสามข้อข้างต้นครบถ้วน สามารถวินิจฉัยทางคลินิกว่าเป็น hemangioma ในทารกได้
ทำเมื่อสงสัยชนิดลึกหรือมีการลุกลามเข้าสู่เบ้าตา
อัลตราซาวนด์ (Doppler) : สัญญาณการไหลเวียนเลือดสูงเป็นลักษณะเฉพาะของ hemangioma ในทารก มีประโยชน์ในการประเมินความลึกและขอบเขต6) MRI (T2-weighted) : แสดงสัญญาณสูง เหนือกว่าในการประเมินส่วนประกอบลึก6)
ทำเมื่อการวินิจฉัยทางคลินิกยากหรือเพื่อแยกมะเร็งออก
การย้อมอิมมูโนฮิสโตเคมี GLUT-1 : ให้ผลบวกใน hemangioma ทารก ให้ผลลบในความผิดปกติของหลอดเลือดดำ3) เครื่องหมายที่ใช้งานได้จริงและจำเพาะมากกว่าการย้อมไขมันแบบดั้งเดิม (เช่น Oil Red O)
โรคที่ต้องแยก จุดที่ใช้แยก มะเร็งต่อมน้ำเหลืองที่เปลือกตา ไม่มีการหายเอง เกิดที่ผิวตาและเบ้าตา ชั้นลึก GLUT-1 ลบ กุ้งยิง ในไม่มีเส้นเลือดบนผิวหนัง ไม่มีสัญญาณการไหลเวียนเลือด มะเร็งหลอดเลือดชนิดคาโปซี ร่วมกับภาวะเลือดแข็งตัวผิดปกติแบบใช้ปัจจัยการแข็งตัวหมดไป (Kasabach-Merritt syndrome) มะเร็งกล้ามเนื้อลาย โตเร็ว เกิดช้าหลังคลอด (ทารกถึงวัยเรียน) ปาน บริเวณรอยโรคคงที่ตั้งแต่แรก ไม่มีแนวโน้มขยายใหญ่
เนื่องจากมีแนวโน้มสูงที่จะหายเอง การสังเกตอาการจึงเป็นทางเลือกแรกในกรณีส่วนใหญ่ การรักษาเชิงรุกจะพิจารณาเมื่อมีข้อใดข้อหนึ่งต่อไปนี้
ความเสี่ยงต่อภาวะตาขี้เกียจ จากการขาดสิ่งเร้าทางรูปร่าง : การขาดสิ่งเร้าทางรูปร่างเนื่องจากเปิดเปลือกตาได้ยาก หรือทำให้เกิดสายตาเอียง จากกระจกตา การโตเร็ว : เมื่อคาดว่าจะมีการแทรกซึมทั่วเปลือกตาปัญหาด้านความสวยงาม : เมื่อมีก้อนเนื้อขนาดใหญ่เหลืออยู่หลังการถดถอย
หากมีความเสี่ยงต่อภาวะตาขี้เกียจ ควรเริ่มยาโพรพราโนลอลตั้งแต่เนิ่นๆ (อายุที่เหมาะสมคือ 5 สัปดาห์ถึง 5 เดือน)7)
วิธีการรักษา ข้อบ่งชี้ หมายเหตุ การสังเกตอาการ ไม่มีความเสี่ยงต่อภาวะตาขี้เกียจ รอยโรคขนาดเล็ก 70% ถดถอยก่อนวัยเรียน โพรพราโนลอลชนิดรับประทาน ทางเลือกแรก (ขนาดกลางถึงใหญ่) 2-3 มก./กก./วัน ภายใต้การดูแลของกุมารแพทย์ ไทโมลอล 0.5% ทาเฉพาะที่ รอยโรคตื้นขนาดเล็ก วันละ 2 ครั้ง (อยู่นอกเหนือการครอบคลุมของประกัน) เลเซอร์พัลส์ไดย์ (585–595 นาโนเมตร) ชนิดผิวเผิน การถดถอยเร็วเมื่อฉายรังสีเร็ว การฉีดสเตียรอยด์ เฉพาะที่ กรณีที่ทนต่อยาเบต้าบล็อกเกอร์ไม่ได้ Triamcinolone 3–5 มก./กก. การผ่าตัด ก้อนที่เหลือหลังการถดถอย เพื่อความสวยงาม
Propranolol ซึ่งเป็นยาเบต้าบล็อกเกอร์ เป็นยามาตรฐานทางเลือกแรกในปัจจุบัน 7) กลไกการออกฤทธิ์สันนิษฐานว่ารวมถึงการยับยั้งการผลิต VEGF และ bFGF โดยการปิดกั้นตัวรับเบต้า-2 การหดตัวของหลอดเลือด และการเหนี่ยวนำให้เซลล์บุผนังหลอดเลือดเกิดอะพอพโทซิส
ขนาดยา : 2–3 มก./กก./วัน แบ่งให้ 3 ครั้ง 7) เวลาเริ่ม : อายุที่เหมาะสมคือ 5 สัปดาห์ถึง 5 เดือน 7) ผลข้างเคียง : ภาวะน้ำตาลในเลือดต่ำ หัวใจเต้นช้า ความดันโลหิตต่ำ หลอดลมหดเกร็ง (ห้ามใช้ในเด็กหอบหืด)การจัดการ : แนะนำให้เริ่มยาในโรงพยาบาลภายใต้คำแนะนำของกุมารแพทย์ผู้เชี่ยวชาญ 7)
การทดลองแบบสุ่มที่มีกลุ่มควบคุมเกี่ยวกับการรับประทานโพรพราโนลอล (NEJM, 2015) แสดงให้เห็นว่ากลุ่มที่ได้รับโพรพราโนลอล (3 มก./กก./วัน เป็นเวลา 6 เดือน) มีผลการรักษาที่ดีกว่าอย่างมีนัยสำคัญเมื่อเทียบกับกลุ่มควบคุม7)
ยาหยอดตาไทโมลอล (0.5%) ทาวันละสองครั้งบนพื้นผิวของ hemangioma (นอกเหนือข้อบ่งใช้) มีรายงานประสิทธิภาพสำหรับรอยโรคผิวเผินและขนาดเล็ก11) เป็นทางเลือกสำหรับกรณีที่ยากต่อการให้โพรพราโนลอลทั้งร่างกาย หยุดการรักษาเมื่อยืนยันประสิทธิภาพ
เลเซอร์ pulsed dye (585-595 นาโนเมตร) มีประสิทธิภาพสำหรับ hemangioma ในทารกชนิดผิวเผิน8) การฉายรังสีตั้งแต่เนิ่นๆ สามารถทำให้เกิดการถดถอยเร็วและยับยั้งการเปลี่ยนแปลงที่นูนขึ้น มีประสิทธิภาพสำหรับรอยโรคสีแดงผิวเผิน แต่ไม่มีผลต่อส่วนประกอบลึก
ในกรณีที่ทนต่อโพรพราโนลอลไม่ได้หรือรอยโรคเฉพาะที่บางชนิด ใช้การฉีด triamcinolone เฉพาะที่ (3-5 มก./กก.)9) เดิมทีเป็นทางเลือกแรก แต่ปัจจุบันข้อบ่งใช้จำกัดหลังจากการนำโพรพราโนลอลมาใช้
ตาขี้เกียจ
ควบคู่ไปกับการรักษา hemangioma ต้องจัดการภาวะตาขี้เกียจ เสมอ ภาวะตาขี้เกียจ จากสายตาต่างกันเนื่องจากสายตาเอียง ที่กระจกตา สามารถดำเนินต่อไปได้แม้ในระหว่างการรักษา การแก้ไขค่าสายตา (แว่นตา) และการปิดตาข้างดี (แผ่นปิดตา) อย่างจริงจังส่งผลต่อพยากรณ์การมองเห็น อย่างมาก
ต้องระวังทั้งภาวะตาขี้เกียจ จากการขาดสิ่งเร้าทางรูปภาพเนื่องจากเปิดเปลือกตาได้ยาก และภาวะตาขี้เกียจ จากสายตาเอียง เนื่องจากการกดลูกตาและการบิดเบี้ยวของกระจกตา จากก้อนเนื้อ ต้องประเมินขนาดของก้อนเนื้อและความเสี่ยงของภาวะตาขี้เกียจ จากการขาดสิ่งเร้าทางรูปภาพอย่างต่อเนื่อง และทำการแก้ไขค่าสายตาและปิดตาข้างดี
Q
ผลข้างเคียงของโพรพราโนลอลคืออะไร?
A
ผลข้างเคียงหลักคือ ภาวะน้ำตาลในเลือดต่ำ หัวใจเต้นช้า ความดันโลหิตต่ำ และหลอดลมหดเกร็ง ภาวะน้ำตาลในเลือดต่ำมักเกิดขึ้นเมื่อดูดนมไม่ดีหรือรับประทานอาหารไม่เพียงพอ แนะนำให้รับประทานยาพร้อมกับการดูดนมหรือมื้ออาหาร เนื่องจากความเสี่ยงของหลอดลมหดเกร็ง หอบหืดและโรคทางเดินหายใจที่ไวต่อการกระตุ้นเป็นข้อห้ามใช้ เพื่อจัดการความเสี่ยงเหล่านี้ แนะนำให้เริ่มการรักษาในโรงพยาบาลภายใต้คำแนะนำของกุมารแพทย์ผู้เชี่ยวชาญ
Q
ควรเริ่มการรักษาเมื่อใด?
A
หากมีความเสี่ยงต่อภาวะตาขี้เกียจ การแทรกแซงตั้งแต่เนิ่นๆ เป็นสิ่งสำคัญ ช่วงเวลาที่เหมาะสมที่สุดในการเริ่มโพรพราโนลอลคืออายุระหว่าง 5 สัปดาห์ถึง 5 เดือน และยิ่งเริ่มเร็วในช่วงระยะเจริญเติบโต (จนถึงอายุ 1.5 ปี) ก็ยิ่งมีประสิทธิภาพมากขึ้น สำหรับรอยโรคขนาดใหญ่ที่มีความเสี่ยงต่อภาวะตาขี้เกียจ จากการขาดสิ่งเร้าทางรูปภาพเนื่องจากการเปิดเปลือกตาลำบากและสายตาเอียง ที่กระจกตา ควรพิจารณาการรักษาอย่างเร่งด่วน รอยโรคขนาดเล็กที่ไม่มีความเสี่ยงต่อภาวะตาขี้เกียจ สามารถสังเกตอาการได้โดยไม่มีปัญหา
Hemangioma ในทารกเป็นเนื้องอกที่เกิดจากการเพิ่มจำนวนจริงของเซลล์บุผนังหลอดเลือด ซึ่งแตกต่างโดยพื้นฐานจากความผิดปกติของหลอดเลือดดำ (vascular malformation) VEGF (Vascular Endothelial Growth Factor) มีบทบาทสำคัญในการเจริญเติบโตของเนื้องอก การปิดกั้นตัวรับ β2 โดย propranolol เชื่อว่าทำให้เนื้องอกหดตัวผ่านการยับยั้งการผลิต VEGF และ bFGF การหดตัวของหลอดเลือด และการเหนี่ยวนำให้เกิด apoptosis 7) .
การติดลบของ GLUT-1 (Glucose Transporter 1) เป็นฟีโนไทป์ทางภูมิคุ้มกันที่จำเพาะต่อ hemangioma ในทารก และบ่งชี้ถึงความคล้ายคลึงกับหลอดเลือดขนาดเล็กของรก 3) ลักษณะนี้สนับสนุนสมมติฐานเกี่ยวกับต้นกำเนิดของเนื้องอก (เซลล์ต้นกำเนิดบุผนังหลอดเลือดที่มาจากรก) GLUT-1 ให้ผลลบในรอยโรคหลอดเลือดอื่นๆ เช่น ความผิดปกติของหลอดเลือดดำ, lymphangioma, และ pyogenic granuloma จึงเป็นเครื่องหมายที่มีประโยชน์ในการวินิจฉัยแยกโรค
ความผิดปกติของหลอดเลือดดำ (เดิมเรียกว่า cavernous hemangioma ) เป็นความผิดปกติของการสร้างหลอดเลือด (malformation) และโดยเคร่งครัดไม่ใช่เนื้องอก โพรงหลอดเลือดดำที่ขยายตัวก่อตัวเป็นก้อน มีเยื่อบุเป็นเซลล์บุผนังหลอดเลือดแบน GLUT-1 ให้ผลลบ และแทบไม่มีการเพิ่มจำนวนที่อาศัยปัจจัยการเจริญเติบโต ไม่มีการหายไปเอง ดังนั้นข้อบ่งชี้ในการรักษาจึงแตกต่างจาก hemangioma ในทารก
การจำแนกประเภท ISSVA (ฉบับปรับปรุง 2018) 2) ให้กรอบที่แบ่งรอยโรคหลอดเลือดออกเป็น “เนื้องอกหลอดเลือด” (เนื่องจากการเพิ่มจำนวนของเซลล์บุผนังหลอดเลือด) และ “ความผิดปกติของหลอดเลือด” (เนื่องจากความผิดปกติของการสร้างหลอดเลือด) Hemangioma ในทารกถูกจัดเป็น “เนื้องอกหลอดเลือด” ในขณะที่ความผิดปกติของหลอดเลือดดำและความผิดปกติของท่อน้ำเหลือง ถูกจัดเป็น “ความผิดปกติของหลอดเลือด” การจำแนกนี้มีความสำคัญโดยตรงในการกำหนดแผนการรักษา ยาที่ยับยั้งการเพิ่มจำนวนของบุผนังหลอดเลือด เช่น propranolol มีประสิทธิภาพในเนื้องอกหลอดเลือด แต่มีผลจำกัดในความผิดปกติของหลอดเลือด
Hemangioma ขนาดใหญ่ที่เปลือกตากดลูกตาทำให้กระจกตา ผิดรูปไม่สมมาตร ทำให้เกิดสายตาเอียง ไม่สม่ำเสมอและanisometropia หากไม่แก้ไขสายตาเอียง นี้อย่างเหมาะสม พัฒนาการทางการมองเห็น จะถูกขัดขวาง ทำให้เกิดสายตาเอียง แบบตาขี้เกียจ (astigmatic amblyopia) และanisometropic amblyopia ตาขี้เกียจ แบบ deprivation เกิดขึ้นเมื่อการเปิดเปลือกตาลำบากปิดกั้นการกระตุ้นด้วยแสงเอง หากการแทรกแซงล่าช้าในช่วงระยะเวลาที่ไวต่อการมองเห็น (ตั้งแต่แรกเกิดถึง 7-8 ปี) มีความเสี่ยงที่ตาขี้เกียจ จะกลายเป็นไม่สามารถกลับคืนได้
ในฐานะทางเลือกแทนโพรพราโนลอล (ยาปิดกั้นเบต้าแบบไม่เลือก) กำลังมีการพิจารณาใช้อะทีโนลอล (ยาปิดกั้นเบต้า1 แบบเลือก) ในการศึกษาย้อนหลังแบบไม่ด้อยกว่า10) อะทีโนลอล (1 มก./กก./วัน) แสดงให้เห็นว่าไม่ด้อยกว่าโพรพราโนลอล (2 มก./กก./วัน) ในผลการรักษา อาจใช้ได้อย่างปลอดภัยในทารกที่มีโรคหอบหืด/โรคทางเดินหายใจที่ไวต่อการกระตุ้น ซึ่งเป็นข้อห้ามของโพรพราโนลอล และกำลังรอผลการศึกษาไปข้างหน้าในอนาคต
ในการทดลองแบบสุ่มและมีกลุ่มควบคุม11) เกี่ยวกับการทาเจลไทโมลอล มาเลเอต (0.5%) เฉพาะที่ ได้ตรวจสอบประสิทธิภาพและความปลอดภัยในทารกที่มีฮีแมงจิโอมาผิวเผินอายุ 5-24 สัปดาห์ ความเสี่ยงของผลข้างเคียงทั่วร่างกายจากการดูดซึมเฉพาะที่อยู่ในระดับต่ำ แต่ยังคงต้องการข้อมูลความปลอดภัยระยะยาวเพิ่มเติม
ไซโรลิมัส (ราปามัยซิน) ยับยั้งวิถี mTOR และยับยั้งการเพิ่มจำนวนของเซลล์บุผนังหลอดเลือด ในการศึกษาไปข้างหน้า12) ที่ตรวจสอบประสิทธิภาพและความปลอดภัยของไซโรลิมัสในความผิดปกติของหลอดเลือดแบบซับซ้อนที่ดื้อต่อการรักษา (การรวมกันของความผิดปกติของหลอดเลือดดำ น้ำเหลือง และหลอดเลือดแดง-ดำ) มีรายงานการปรับปรุงอาการใน 84% ของกรณี แม้ว่าข้อบ่งชี้ในฮีแมงจิโอมาในทารกจะมีจำกัด แต่ไซโรลิมัสถูกคาดหวังให้เป็นทางเลือกการรักษาใหม่สำหรับความผิดปกติของหลอดเลือดที่ดื้อต่อการรักษา
Léauté-Labrèze C, Harper JI, Hoeger PH. Infantile haemangioma. Lancet. 2017;390(10089):85-94.
Wassef M, Blei F, Adams D, et al. Vascular anomalies classification: recommendations from the International Society for the Study of Vascular Anomalies. Pediatrics. 2015;136(1):e203-e214.
North PE, Waner M, Mizeracki A, et al. GLUT1: a newly discovered immunohistochemical marker for juvenile hemangioma s. Hum Pathol. 2000;31(1):11-22.
Metry D, Heyer G, Hess C, et al. Consensus statement on diagnostic criteria for PHACE syndrome. Pediatrics. 2009;124(5):1447-1456.
Kasabach HH, Merritt KK. Capillary hemangioma with extensive purpura. Am J Dis Child. 1940;59:1063-1070.
Dubois J, Patriquin HB, Garel L, et al. Soft-tissue hemangioma s in infants and children: diagnosis using Doppler sonography. AJR Am J Roentgenol. 1998;171(1):247-252. doi:10.2214/ajr.171.1.9648798. PMID:9648798.
Léauté-Labrèze C, Hoeger P, Mazereeuw-Hautier J, et al. A randomized, controlled trial of oral propranolol in infantile hemangioma . N Engl J Med. 2015;372(8):735-746.
Batta K, Goodyear HM, Moss C, et al. Randomised controlled study of early pulsed dye laser treatment of uncomplicated childhood haemangiomas. Lancet. 2002;360(9332):521-527.
Weiss AH, Kelly JP. Reappraisal of astigmatism induced by periocular capillary hemangioma and treatment with intralesional corticosteroid injection. Ophthalmology. 2008;115(2):390-397.
Bayart CB, Tamburro JE, Gee AW, et al. Atenolol versus propranolol for treatment of infantile hemangioma s during the proliferative phase: a retrospective noninferiority study. Pediatr Dermatol. 2017;34(4):413-421.
Chan H, McKay C, Adams S, et al. RCT of timolol maleate gel for superficial infantile hemangioma s in 5- to 24-week-olds. Pediatrics. 2013;131(6):e1739-e1747.
Adams DM, Trenor CC, Hammill AM, et al. Efficacy and safety of sirolimus in the treatment of complicated vascular anomalies. Pediatrics. 2016;137(2):e20153257.