กระจกตา warpage คือการเปลี่ยนแปลงรูปร่างกระจกตา โดยไม่ได้ตั้งใจ เกิดจากการกดทับทางกลและภาวะขาดออกซิเจนจากการใส่คอนแทคเลนส์ (โดยเฉพาะชนิดแข็ง) เป็นเวลานานเป็นผลการตรวจคัดกรองที่สำคัญที่สุดก่อนการผ่าตัดแก้ไขสายตา (LASIK , SMILE ฯลฯ) และจำเป็นต้องมีระยะเวลาหยุดใส่คอนแทคเลนส์ที่เหมาะสม
สำหรับคอนแทคเลนส์ชนิดแข็ง ให้หยุดอย่างน้อย 4 สัปดาห์ สำหรับชนิดอ่อน 1-2 สัปดาห์ จากนั้นยืนยันความคงที่ของรูปร่างด้วย topography กระจกตา
การแยกโรคจากตากระจกตา โป่งพองมีความสำคัญอย่างยิ่ง ในตากระจกตา โป่งพอง การเปลี่ยนแปลงรูปร่างยังคงดำเนินต่อไปแม้หลังจากหยุดใส่คอนแทคเลนส์
Warpage ที่ตั้งใจจาก orthokeratology สามารถกลับคืนได้ จำเป็นต้องหยุดใส่และยืนยันการฟื้นตัวของรูปร่างก่อนการผ่าตัดแก้ไขสายตา
กระจกตา warpage (corneal warpage) คือการเปลี่ยนแปลงรูปร่างของกระจกตา ที่เกิดจากการกดทับทางกลอย่างต่อเนื่องและภาวะขาดออกซิเจนจากการใส่คอนแทคเลนส์ โดยเฉพาะการใส่คอนแทคเลนส์ชนิดแข็งเป็นเวลานาน ตรวจพบเป็นการเปลี่ยนแปลงรูปร่างที่ไม่สม่ำเสมอใน topography กระจกตา และเป็นปัญหาสำคัญในการประเมินความเหมาะสมของการผ่าตัดแก้ไขสายตา
ความผิดปกติของกระจกตา ที่เกิดจากหรือมีสาเหตุจากคอนแทคเลนส์มีความรุนแรงตั้งแต่เล็กน้อยไม่มีอาการไปจนถึงรุนแรง Warpage เองเป็นแนวคิดเชิงหน้าที่เกี่ยวกับการเปลี่ยนแปลงรูปร่างของกระจกตา และไม่จำเป็นต้องมีรอยโรคที่ชัดเจนในเนื้อกระจกตา
แนวทางการผ่าตัดแก้ไขสายตาของสมาคมจักษุแพทย์ญี่ปุ่น (ฉบับที่ 8) ห้ามการผ่าตัดแก้ไขสายตาในกรณีที่สงสัยโรคกระจกตา โป่งพอง เช่น ตากระจกตา โป่งพอง 1) และการแยกโรคอย่างแน่ชัดระหว่าง warpage ที่เกิดจากคอนแทคเลนส์กับตากระจกตา โป่งพองเป็นแกนหลักของการประเมินก่อนผ่าตัด AAO Corneal Ectasia PPP ยังแนะนำอย่างยิ่งให้คัดกรอง topography ก่อนการผ่าตัดแก้ไขสายตา 2) .
Warpage ทางพยาธิวิทยา
สาเหตุ : การเปลี่ยนแปลงรูปร่างของกระจกตา โดยไม่ตั้งใจเนื่องจากการใส่คอนแทคเลนส์ชนิดแข็ง (HCL) หรือชนิดอ่อน (SCL) เป็นเวลานาน
กลไก : การเสียรูปของสโตรมาของกระจกตา และความผิดปกติของการเผาผลาญของเยื่อบุผิวเนื่องจากแรงกดทางกลและภาวะขาดออกซิเจน
ลักษณะ : ความผันผวนของค่าสายตาและรูปแบบที่ไม่สม่ำเสมอในการตรวจภูมิประเทศของกระจกตา
การจัดการ : หยุดใส่คอนแทคเลนส์และยืนยันความคงที่ของรูปร่างกระจกตา
การทำให้เสียรูปโดยตั้งใจ (Orthokeratology)
สาเหตุ : การทำให้กระจกตา ส่วนกลางแบนลงโดยตั้งใจด้วยเลนส์ที่ใส่ตอนกลางคืน
กลไก : การบางลงของเยื่อบุผิวส่วนกลางและการเพิ่มความหนาของกระจกตา ในบริเวณรอบนอกส่วนกลาง
ลักษณะ : รูปแบบตาวัว, การลดลงของสายตาสั้น , สามารถกลับคืนได้
การจัดการ : การตรวจตามนัดอย่างเคร่งครัดและการติดตามผล
Q
ภาวะกระจกตาเสียรูปคืออะไร?
A
ภาวะกระจกตา เสียรูปคือภาวะที่รูปร่างของกระจกตา เปลี่ยนแปลงโดยไม่ตั้งใจเนื่องจากแรงกดทางกลและภาวะขาดออกซิเจนจากการใส่คอนแทคเลนส์เป็นเวลานาน (โดยเฉพาะชนิดแข็ง) ตรวจพบเป็นรูปแบบที่ไม่สม่ำเสมอในการตรวจภูมิประเทศของกระจกตา การแก้ไขสายตาด้วยแว่นตาหรือคอนแทคเลนส์อาจไม่คงที่ แต่มักจะฟื้นตัวภายในไม่กี่สัปดาห์ถึงไม่กี่เดือนหลังจากหยุดใส่คอนแทคเลนส์ เมื่อพิจารณาการผ่าตัดแก้ไขสายตา ต้องยืนยันความคงที่ของรูปร่างกระจกตา หลังจากหยุดใส่คอนแทคเลนส์
ในภาวะเสียรูปทางพยาธิวิทยา มักไม่มีอาการและพบโดยบังเอิญในการตรวจก่อนการผ่าตัดแก้ไขสายตา อาจมีอาการต่อไปนี้ปรากฏขึ้น
อาการที่ผู้ป่วยรู้สึก ลักษณะ/ความถี่ ความไม่เสถียรของการแก้ไขสายตา แว่นตาหรือคอนแทคเลนส์ไม่สามารถแก้ไขได้ดีเหมือนก่อน ตามัวและแสงกระพริบ การกระจายแสงเนื่องจากความคลาดเคลื่อนลำดับสูงที่เพิ่มขึ้น แสงจ้าและรัศมี การทำงานของการมองเห็น ลดลงเนื่องจากสายตาเอียง ไม่สม่ำเสมอ อาการล้าตา ความล้าของการปรับตาเนื่องจากค่าสายตาไม่คงที่
เนื่องจากความรู้สึกของกระจกตา มักจะคงอยู่ จึงไม่มีอาการอักเสบ เช่น ปวดหรือตาแดง มักไม่มีอาการ ซึ่งทำให้การตรวจคัดกรองก่อนการผ่าตัดแก้ไขสายตามีความสำคัญมากขึ้น
ผลการตรวจภูมิประเทศกระจกตา : แสดงความผิดปกติแบบไม่สมมาตร การแบนหรือโค้งนูนตรงกลาง ในกรณีที่เกิดจากการใส่คอนแทคเลนส์ชนิดแข็ง มักพบรูปแบบไม่สมมาตรทางด้านจมูก ขมับ บนและล่าง ในระบบจาน Placido ตรวจพบเป็นความไม่สม่ำเสมอของเส้นชั้นความสูง ในระบบ Scheimpflug ตรวจพบเป็นความผิดปกติในแผนที่ภูมิประเทศ ความหนา และความสูง
การใช้แผนที่ความหนาของเยื่อบุผิว : การศึกษาของ Reinstein และคณะแสดงให้เห็นว่าในภาวะกระจกตา บิดเบี้ยว เยื่อบุผิวจะสะสมตรงกลาง (ทำให้สม่ำเสมอและหนาขึ้น) ในขณะที่ในโรคกระจกตา รูปกรวย การบางของเยื่อบุผิวจะเกิดขึ้นก่อน ซึ่งมีประโยชน์ในการแยกความแตกต่าง3)
ผลปกติหลังการจัดรูปกระจกตา : เมื่อย้อมด้วยฟลูออเรสซีน จะเห็นรูปแบบศูนย์กลางร่วมที่เรียกว่าตาวัว (bull’s eye) จากศูนย์กลางไปยังรอบนอก เกิดรูปแบบวงกลมศูนย์กลางร่วมสี่วง: มืด (บริเวณเส้นโค้งฐาน) → สว่าง (วงแหวนฟลูออเรสซีน ) → มืด (บริเวณเส้นโค้งจัดแนว) → สว่าง (บริเวณขอบช่องว่าง)
การฟื้นตัวหลังหยุดใส่คอนแทคเลนส์ : หลังจากหยุดใส่คอนแทคเลนส์ รูปร่างจะฟื้นตัวในไม่กี่สัปดาห์ถึงไม่กี่เดือน สำหรับคอนแทคเลนส์แข็ง การฟื้นตัวอาจใช้เวลาหลายเดือน สำหรับคอนแทคเลนส์อ่อน เนื่องจากการเปลี่ยนแปลงส่วนใหญ่เป็นที่เยื่อบุผิว การฟื้นตัวจึงมักเร็วกว่า
Warpage จากคอนแทคเลนส์ชนิดแข็ง (HCL) : การเปลี่ยนแปลงรูปร่างที่เด่นชัดที่สุด กลไกหลักคือการเสียรูปของชั้นสโตรมาของกระจกตา อย่างต่อเนื่องจากการกดทับทางกล มักเกิดจากการใส่เป็นเวลานาน (โดยเฉพาะ >10 ปี) การใส่ที่ไม่เหมาะสม (flat fit) จะเพิ่มแรงกด การตรวจพื้นผิวด้านหลังของกระจกตา ด้วย Scheimpflug มีประโยชน์ในการแยก warpage ออกจาก keratoconus 2) .
Warpage จากคอนแทคเลนส์ชนิดอ่อน (SCL) : กลไกหลักคือความผิดปกติของเมแทบอลิซึมของเยื่อบุผิวและสโตรมาของกระจกตา จากภาวะขาดออกซิเจน → การเปลี่ยนแปลงรูปร่างแบบบวมน้ำ มักจะรุนแรงน้อยกว่า HCL หลังจากคอนแทคเลนส์ซิลิโคนไฮโดรเจลแพร่หลาย warpage ที่เกี่ยวข้องกับภาวะขาดออกซิเจนลดลง 4) .
Orthokeratology (Warpage โดยเจตนา) : การใส่เลนส์เรขาคณิตกลับด้านเฉพาะตอนกลางคืน ทำให้เยื่อบุผิวกระจกตา ส่วนกลางบางลงและความหนาของกระจกตา ส่วนรอบกลางเพิ่มขึ้น ช่วยลดสายตาสั้น และเพิ่มความคมชัดของการมองเห็น โดยไม่ต้องใช้แว่นตา นี่คือ warpage ที่ถูกเหนี่ยวนำโดยเจตนาและสามารถฟื้นคืนได้หลังจากหยุดใส่คอนแทคเลนส์
ปัจจัยเสี่ยง รายละเอียด การใส่ HCL เป็นเวลานาน (>10 ปี) ความเสี่ยงสูงต่อการเสียรูปของสโตรมาจากการกดทับทางกล การใส่ที่ไม่เหมาะสม Flat fit ทำให้เกิดแรงกดรวมที่ศูนย์กลางกระจกตา การใส่เป็นเวลานาน การสัมผัสภาวะขาดออกซิเจนเป็นเวลานาน การใช้ HCL ที่มีค่า Dk ต่ำ เพิ่มความเสียหายจากภาวะขาดออกซิเจน การสวมใส่ขณะนอนหลับ ภาวะขาดออกซิเจน + การกดทับทางกลซ้ำๆ
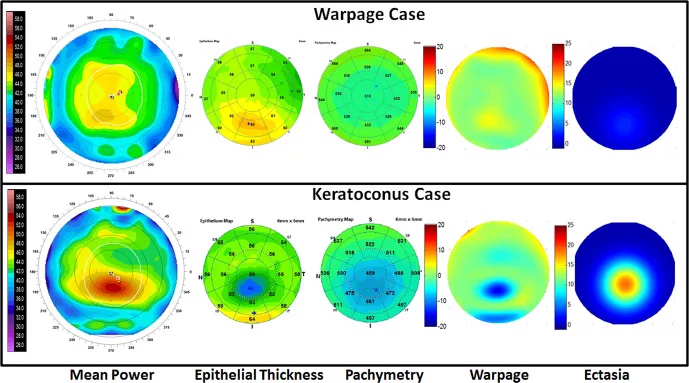
การเปรียบเทียบภูมิประเทศกระจกตา (แถวบน) และโรคกระจกตาโป่งพอง (แถวล่าง): แผนที่ภูมิประเทศ, แผนที่ความหนาของเยื่อบุผิว, การวัดความหนากระจกตา, ดัชนี warpage และดัชนี ectasia Reinstein DZ, et al. Differentiating Keratoconus and Corneal Warpage by Analyzing Focal Change Patterns in Corneal Topography, Pachymetry, and Epithelial Thickness Maps. Invest Ophthalmol Vis Sci. 2016;57(9):OCT544-OCT549. Figure 1. PM
CI D: PMC4978086. License: CC BY 4.0.
ทั้ง warpage จากคอนแทคเลนส์ (แถวบน) และโรคกระจกตา โป่งพอง (แถวล่าง) แสดงความโค้งของกระจกตา ส่วนล่างที่เพิ่มขึ้น แต่ในแผนที่ความหนาของเยื่อบุผิว warpage แสดงเยื่อบุผิวหนาขึ้น ในขณะที่โรคกระจกตา โป่งพองแสดงเยื่อบุผิวบางลง และทั้งสองสามารถแยกแยะได้อย่างชัดเจนด้วยดัชนี ectasia เท่านั้น ซึ่งสอดคล้องกับการวินิจฉัยแยกโรคระหว่าง warpage กระจกตา และโรคกระจกตา โป่งพองที่กล่าวถึงในหัวข้อ “4. การวินิจฉัยและวิธีการตรวจ”
ภูมิประเทศกระจกตา (จำเป็น)กระจกตา และการเปลี่ยนแปลงความสูงของพื้นผิวด้านหลังเป็นสัญญาณเริ่มต้นที่สำคัญของโรคกระจกตา โป่งพอง2) .
การตรวจวัดสายตา แบบอัตนัย
การวัดความหนากระจกตา (Pachymetry) : มีประโยชน์ในการประเมินอาการบวมน้ำของกระจกตา หรือการเปลี่ยนแปลงของเนื้อกระจกตา หากตำแหน่งจุดที่บางที่สุดของกระจกตา เคลื่อนไป ให้สงสัยโรคกระจกตา โป่งพอง
การตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด กระจกตา หรือเส้นเลือด新生ในกระจกตา ด้วยการย้อมฟลูออเรสซีน ยืนยันรูปแบบตาวัวหลังการจัดรูปทรงกระจกตา
แผนที่ความหนาของเยื่อบุผิว (OCT ) : ใน warpage แสดงรูปแบบการทำให้สม่ำเสมอและหนาขึ้น ในขณะที่โรคกระจกตา โป่งพองแสดงรูปแบบการบางลง3) .
Corvis ST (การประเมินชีวกลศาสตร์กระจกตา ) : การประเมินความเปราะบางทางชีวกลศาสตร์ของกระจกตา กำลังกลายเป็นตัวบ่งชี้เสริมในการแยก warpage และโรคกระจกตา โป่งพองระยะเริ่มต้น5) .
ก่อนการผ่าตัดแก้ไขสายตา จำเป็นต้องมีระยะเวลาหยุดใส่คอนแทคเลนส์ที่เหมาะสม1) .
ประเภทคอนแทคเลนส์ ระยะเวลาหยุดใส่ที่แนะนำ หมายเหตุ คอนแทคเลนส์ชนิดแข็ง (HCL) อย่างน้อย 4 สัปดาห์ อาจใช้เวลาหลายเดือนกว่าที่รูปทรงจะคงที่ คอนแทคเลนส์ชนิดอ่อน (SCL) 1-2 สัปดาห์ขึ้นไป ประเมินหลังจากยืนยันว่ารูปทรงคงที่แล้ว การจัดรูปทรงกระจกตา (Orthokeratology) ยืนยันการฟื้นตัวของรูปทรงหลังจากหยุดใช้ ระยะเวลาฟื้นตัวแตกต่างกันมากในแต่ละบุคคล
หลังจากยืนยันการฟื้นตัวของรูปทรงแล้ว ให้ตรวจสอบความคงที่ด้วยการตรวจภูมิประเทศซ้ำก่อนประเมินความเหมาะสมในการผ่าตัด
การแยกโรคจาก keratoconus เป็นงานที่สำคัญและท้าทาย ควรสังเกตประเด็นต่อไปนี้
รายการแยกโรค การบิดเบี้ยวของกระจกตา (Corneal Warpage)Keratoconus การดำเนินโรคหลังจากหยุดใส่คอนแทคเลนส์ รูปร่างกลับมาเป็นปกติ (หลายสัปดาห์ถึงหลายเดือน) การเปลี่ยนแปลงรูปร่างยังคงอยู่หรือดำเนินต่อไป การเปลี่ยนแปลงผิวด้านหลังของกระจกตา โดยปกติไม่มีหรือเล็กน้อย การเปลี่ยนแปลงความสูงของผิวด้านหลังเกิดขึ้นก่อน 2) จุดที่บางที่สุด คงที่ใกล้ศูนย์กลาง เบี่ยงลงด้านล่างและดำเนินต่อไป แผนที่ความหนาของเยื่อบุผิว สม่ำเสมอหรือหนาขึ้นตรงกลาง บางลงบริเวณรอยโรค 3) ความแข็งแรงทางชีวกลศาสตร์ ปกติ ลดลง (ประเมินด้วย Corvis ST เป็นต้น) 5) ประวัติครอบครัว / ภูมิแพ้ โดยปกติไม่มี อาจมี
เมื่อพิจารณาการผ่าตัดแก้ไขสายตา (เช่น LASIK , SMILE , PRK) การผ่าตัดมีข้อห้ามในกรณีที่สงสัยโรคกระจกตา รูปกรวย 1) ในกรณีที่มี warpage กระจกตา รูปร่างที่ไม่สม่ำเสมอที่ยังคงอยู่หลังจากการหยุดใส่คอนแทคเลนส์อย่างเพียงพออาจเป็นข้อห้ามในการผ่าตัด จำเป็นต้องประเมินอย่างระมัดระวัง
Q
จะแยก warpage กระจกตากับโรคกระจกตารูปกรวยได้อย่างไร?
A
วิธีการแยกที่สำคัญที่สุดคือการประเมินรูปร่างกระจกตา ตามเวลาหลังจากหยุดใส่คอนแทคเลนส์ Warpage กระจกตา จะกลับมาเป็นปกติภายในไม่กี่สัปดาห์ถึงไม่กี่เดือนหลังจากหยุดใส่คอนแทคเลนส์ ในขณะที่โรคกระจกตา รูปกรวยจะไม่คงที่หลังจากหยุดใส่คอนแทคเลนส์ และยังคงมีการเปลี่ยนแปลงที่ดำเนินต่อไป นอกจากนี้ การประเมินพื้นผิวด้านหลังของกระจกตา ด้วยกล้อง Scheimpflug (เช่น Pentacam) มีประโยชน์ในการแยก เนื่องจากในโรคกระจกตา รูปกรวย การเปลี่ยนแปลงความสูงของพื้นผิวด้านหลังอาจเกิดขึ้นก่อน หากสงสัยโรคกระจกตา รูปกรวย การผ่าตัดแก้ไขสายตามีข้อห้าม ดังนั้นจึงจำเป็นต้องแยกอย่างระมัดระวัง
การจัดการพื้นฐานมีดังนี้:
การหยุดใส่คอนแทคเลนส์ : การรักษาที่สำคัญที่สุด HCL หยุดอย่างน้อย 4 สัปดาห์ SCL 1-2 สัปดาห์ หลังจากหยุด ให้ทำ topography ซ้ำจนกว่ารูปร่างจะคงที่
การยืนยันการฟื้นตัวของรูปร่าง : ยืนยันการฟื้นตัวด้วย topography เป็นระยะ ช่วงเริ่มต้นทุก 2 สัปดาห์ หลังจากคงที่ทุกเดือน ไม่ประเมินความเหมาะสมในการผ่าตัดจนกว่าจะคงที่
เกี่ยวกับการใส่คอนแทคเลนส์อีกครั้ง : หลังจากฟื้นตัวของรูปร่าง ให้พิจารณาทบทวนการประกอบและเลือกชนิดเลนส์ที่เหมาะสม หากสาเหตุมาจากการประกอบที่ไม่เหมาะสม ให้ปรับการประกอบ
การจัดการก่อนการผ่าตัดแก้ไขสายตา : กำหนดความเหมาะสมในการผ่าตัดหลังจากปฏิบัติตามระยะเวลาหยุดใส่คอนแทคเลนส์และยืนยันความคงที่ของรูปร่างด้วย topography ซ้ำ 1)
เนื่องจาก orthokeratology เปลี่ยนแปลงรูปร่างกระจกตา อย่างแข็งขัน จึงจำเป็นต้องตรวจเป็นระยะอย่างเคร่งครัดมากกว่าคอนแทคเลนส์ทั่วไป
ตารางการติดตามผลที่แนะนำ:
ช่วงเวลา การตรวจ วันถัดจากเริ่มใส่ การย้อมฟลูออเรสซีน , การมองเห็น , ความดันลูกตา หลัง 1 สัปดาห์ แผนที่กระจกตา , ยืนยันการมองเห็น หลัง 2 สัปดาห์ แผนที่กระจกตา , ค่าสายตา หลัง 1 เดือน ประเมินผลรวม หลัง 3 เดือน ประเมินเป็นระยะ หลังจากนั้น ทุก 3 เดือน
ข้อห้ามของการจัดทรงกระจกตา (orthokeratology) เหมือนกับข้อห้ามของคอนแทคเลนส์ทั่วไป เช่น กระจกตา อักเสบชนิด active และตาแห้ง อย่างมีนัยสำคัญ รวมถึงค่าสายตาที่ยังไม่ได้แก้ไขหรือรูปทรงกระจกตา ที่อยู่นอกช่วงที่เหมาะสม แนวทางปฏิบัติการจัดทรงกระจกตา (ฉบับที่ 2) ของสมาคมคอนแทคเลนส์แห่งญี่ปุ่นแนะนำให้ทำความสะอาดโดยการขัดถูด้วยสารลดแรงตึงผิวและฆ่าเชื้อด้วยโพวิโดนไอโอดีน รวมถึงการเปลี่ยนและทำให้กล่องใส่เลนส์แห้งเป็นประจำ 6)
ในแนวทางปฏิบัติการผ่าตัดแก้ไขสายตาฉบับที่ 8 การผ่าตัดแก้ไขสายตามีข้อห้ามในกรณีที่สงสัยว่าเป็นโรคกระจกตา รูปกรวย (keratoconus) 1) ในกรณีที่มี warpage รูปทรงที่ไม่สม่ำเสมอที่ยังคงอยู่หลังจากหยุดใช้คอนแทคเลนส์อย่างเพียงพออาจเป็นข้อห้ามได้ จึงจำเป็นต้องประเมินอย่างรอบคอบ
Q
กระจกตาจะกลับมาเป็นปกติหรือไม่หากหยุดการจัดทรงกระจกตา?
A
ใช่ การเปลี่ยนแปลงรูปทรงกระจกตา จากการจัดทรงกระจกตา สามารถกลับคืนได้ เมื่อหยุดใส่เลนส์ การบางลงของเยื่อบุผิวส่วนกลางและการหนาตัวขึ้นบริเวณรอบนอกส่วนกลางจะหายไป และรูปทรงกระจกตา จะกลับสู่สภาพเดิม ระยะเวลาในการฟื้นตัวแตกต่างกันไปในแต่ละบุคคล แต่ในหลายกรณี รูปทรงจะกลับมาภายในไม่กี่วันถึงไม่กี่สัปดาห์ อย่างไรก็ตาม จำเป็นต้องอธิบายให้ผู้ป่วยทราบล่วงหน้าว่าความคมชัดของการมองเห็น โดยไม่ใช้แว่นตาอาจผันผวนในช่วงพักฟื้น
กลไกหลักของ warpage ที่เกิดจากคอนแทคเลนส์ชนิดแข็งมีดังนี้:
แรงกดทางกล : การสัมผัสโดยตรงของเลนส์กับกระจกตา ทำให้เกิดความเค้นทางกายภาพอย่างต่อเนื่องต่อสโตรมาของกระจกตา โดยเฉพาะอย่างยิ่งในกรณีที่การใส่เลนส์ไม่เหมาะสม (ใส่แบบแบน) แรงกดจะรุนแรงขึ้น แรงกดอย่างต่อเนื่องเป็นเวลานานจะเปลี่ยนการจัดเรียงของเส้นใยคอลลาเจนในสโตรมาและทำให้รูปทรงกระจกตา ผิดรูป
ภาวะขาดออกซิเจน : การส่งออกซิเจนไปยังกระจกตา ไม่เพียงพอเนื่องจากคอนแทคเลนส์ชนิดแข็งที่มีค่า Dk ต่ำหรือการใส่เป็นเวลานาน ภาวะขาดออกซิเจนทำให้เกิดความผิดปกติของการเผาผลาญของเยื่อบุผิวกระจกตา ส่งผลให้เกิดอาการบวมน้ำของเยื่อบุผิวและสโตรมา ซึ่งทำให้เกิดการเปลี่ยนแปลงรูปทรง ภาวะขาดออกซิเจนเรื้อรังทำให้สโตรมากระจกตา บางลงและการจัดเรียงเส้นใยเปลี่ยนแปลง 4)
ความผิดปกติของการเผาผลาญของเยื่อบุผิวและสโตรมากระจกตา จากภาวะขาดออกซิเจนเป็นสาเหตุหลัก และการเปลี่ยนแปลงอาการบวมน้ำของเยื่อบุผิวส่งผลต่อรูปทรงของผิวหน้าด้านหน้าของกระจกตา โดยทั่วไปจะรุนแรงน้อยกว่าเมื่อเทียบกับแรงกดทางกลจากเลนส์ชนิดแข็ง ด้วยการแพร่หลายของเลนส์ซิลิโคนไฮโดรเจล warpage ที่เกิดจากเลนส์ชนิดอ่อนลดลง แต่ยังคงเกิดขึ้นได้เมื่อใส่เป็นเวลานานหรือใส่ขณะนอนหลับ 4)
โดยการใส่เลนส์รีเวิร์สจีโอเมทรีในเวลากลางคืน เยื่อบุผิวกระจกตา ส่วนกลางจะบางลงในทางกลไก (การบางลงของเยื่อบุผิวส่วนกลาง) และเยื่อบุผิวที่ถูกดันจะเคลื่อนไปยังบริเวณรอบนอกส่วนกลางทำให้เกิดการหนาตัวขึ้น (การก่อตัวของโซนรองรับ) ผลที่ได้คือความโค้งของกระจกตา ส่วนกลางลดลง (แบนลง) และกำลังเทียบเท่าทรงกลมของสายตาสั้น ลดลง การเปลี่ยนแปลงนี้สามารถกลับคืนได้และส่วนใหญ่เกิดที่เยื่อบุผิว และรูปทรงจะกลับสู่สภาพเดิมหลังจากหยุดใส่เลนส์
ในภาวะ warp-age ทางพยาธิวิทยา เมื่อหยุดใส่คอนแทคเลนส์ แรงกดทางกลและสิ่งกระตุ้นภาวะขาดออกซิเจนจะถูกกำจัด การคงสภาพของสโตรมาและเยื่อบุผิวกระจกตา จะฟื้นตัว และรูปร่างกลับมาเป็นปกติ ในคอนแทคเลนส์ชนิดแข็ง (HCL) อาจเกิดการผิดรูปของสโตรมาและใช้เวลาในการฟื้นตัวนานกว่า ในขณะที่คอนแทคเลนส์ชนิดอ่อน (SCL) การเปลี่ยนแปลงส่วนใหญ่เป็นที่เยื่อบุผิว จึงมีแนวโน้มฟื้นตัวเร็วกว่า
ความแตกต่างระหว่างบุคคลในอัตราการฟื้นตัวขึ้นอยู่กับปัจจัยต่อไปนี้:
ปัจจัย เอื้อต่อการฟื้นตัว ไม่เอื้อต่อการฟื้นตัว ชนิดคอนแทคเลนส์ ชนิดอ่อน (การเปลี่ยนแปลงเยื่อบุผิวเป็นหลัก) ชนิดแข็ง (รวมถึงการผิดรูปของสโตรมา) ระยะเวลาใส่ ระยะสั้น (ไม่กี่ปี) ระยะยาว (มากกว่า 10 ปี) ความพอดีของเลนส์ เหมาะสม (แนวตรง) ไม่เหมาะสม (แบน) อายุ อายุน้อย (เมแทบอลิซึมสูง) อายุมาก (เมแทบอลิซึมเซลล์ลดลง) โรคพื้นเดิม ไม่มี ตาแห้ง ร่วมกับความผิดปกติของต่อมไมโบเมียน
หากการฟื้นตัวจากภาวะกระจกตา บิดเบี้ยวที่เกิดจากคอนแทคเลนส์ชนิดแข็งใช้เวลานานกว่า 3 เดือน ควรพิจารณาตรวจเพิ่มเติม (กล้องจุลทรรศน์คอนโฟคอล , Corvis ST ฯลฯ) เพื่อแยกโรคกระจกตา รูปกรวยหรือโรคกระจกตา อื่นๆ
ในทางคลินิก แนวทางมาตรฐานเมื่อสงสัยภาวะกระจกตา บิดเบี้ยวมีดังนี้
หยุดใส่คอนแทคเลนส์ : คอนแทคเลนส์ชนิดแข็งหยุดอย่างน้อย 4 สัปดาห์ คอนแทคเลนส์ชนิดอ่อนหยุด 1-2 สัปดาห์ การจัดรูปทรงกระจกตา หยุดจนกว่าจะยืนยันการฟื้นตัวของรูปทรงตรวจภูมิประเทศกระจกตา ครั้งแรก : ทำทันทีหลังจากหยุดคอนแทคเลนส์เพื่อเก็บข้อมูลพื้นฐานตรวจภูมิประเทศกระจกตา ครั้งที่สอง : หลังจากหยุด 2-4 สัปดาห์ เพื่อยืนยันทิศทางการเปลี่ยนแปลงของรูปทรงตรวจภูมิประเทศกระจกตา ครั้งที่สาม : หลังจากหยุด 4-8 สัปดาห์ เพื่อยืนยันความคงที่ หากไม่มีการเปลี่ยนแปลงสองครั้งติดต่อกัน ถือว่าคงที่ประเมินความเหมาะสมในการผ่าตัด : หลังจากรูปทรงคงที่ ให้ประเมินอย่างครอบคลุมรวมถึงการประเมิน TFOD, การวัดความหนากระจกตา และภูมิประเทศผิวด้านหลังแยกโรคกระจกตา รูปกรวย : หากยังมีรูปแบบผิดปกติหลังคงที่ ให้จัดการเป็นโรคกระจกตา รูปกรวย1)
รายงาน TFOS CLEAR ชี้ให้เห็นว่าการใส่คอนแทคเลนส์เป็นเวลานานอาจส่งผลต่อคุณสมบัติทางชีวกลศาสตร์ของกระจกตา ทำให้เกิดการเปลี่ยนแปลงของฮิสเทอรีซิสของกระจกตา และปัจจัยต้านทานของกระจกตา 8) การเปลี่ยนแปลงเหล่านี้สามารถวัดได้ด้วย Corvis ST และคาดว่าจะนำไปประยุกต์ใช้เป็นตัวบ่งชี้เสริมในการประเมินภาวะกระจกตา บิดเบี้ยวในอนาคต5)
การจัดรูปทรงกระจกตา (Orthokeratology) มีรายงานว่ามีผลในการยับยั้งการลุกลามของสายตาสั้น ผ่านการเปลี่ยนแปลงรูปร่างของกระจกตา (การบิดเบี้ยวโดยเจตนา) โดยเฉพาะอย่างยิ่งประสิทธิภาพในการยับยั้งการยืดตัวของความยาวแกนลูกตา ในเด็กและวัยรุ่นมีหลักฐานสะสมมากขึ้น และข้อบ่งชี้กำลังขยายตัวในญี่ปุ่น สิ่งสำคัญคือต้องดำเนินการอย่างปลอดภัยภายใต้การจัดการที่เข้มงวดตามแนวทางการจัดรูปทรงกระจกตา (ฉบับที่ 2) 6)
การรวมการประเมินชีวกลศาสตร์ของกระจกตา ด้วย Corvis ST ช่วยเพิ่มความแม่นยำในการแยกความแตกต่างระหว่างการบิดเบี้ยวที่เกิดจากคอนแทคเลนส์และโรคกระจกตา รูปกรวยระยะเริ่มต้น 5) การประเมินความเปราะบางทางชีวกลศาสตร์กำลังกลายเป็นตัวบ่งชี้เสริมสำหรับการวินิจฉัยการบิดเบี้ยว PPP โรคกระจกตา โป่งพองของ AAO เน้นย้ำถึงความสำคัญของการประเมินชีวกลศาสตร์ก่อนการผ่าตัดแก้ไขสายตาผิดปกติ 2)
การประยุกต์ใช้การเรียนรู้ของเครื่องและการเรียนรู้เชิงลึกกับข้อมูลภูมิประเทศของกระจกตา กำลังถูกทดลองเพื่อแยกความแตกต่างโดยอัตโนมัติระหว่างรูปแบบการบิดเบี้ยวและโรคกระจกตา รูปกรวย คาดว่าจะมีการนำไปใช้เป็นเครื่องมือช่วยวินิจฉัย
TFOS CLEAR จัดประเภทการบิดเบี้ยวเป็น “ความผิดปกติทางกลและภาวะขาดออกซิเจน” ในการจำแนกภาวะแทรกซ้อนที่เกี่ยวข้องกับคอนแทคเลนส์ 8) และชี้ให้เห็นถึงความสำคัญของการป้องกันผ่านการแบ่งชั้นปัจจัยเสี่ยงและการเปลี่ยนแปลงวัสดุคอนแทคเลนส์และตารางการใส่ การบิดเบี้ยวที่เกี่ยวข้องกับภาวะขาดออกซิเจนลดลงตามการแพร่หลายของเลนส์ซิลิโคนไฮโดรเจล แต่การบิดเบี้ยวที่เกิดจากคอนแทคเลนส์ชนิดแข็งซึมผ่านก๊าซได้เนื่องจากการกดทับทางกลยังคงเป็นปัญหาได้ 8)
การบิดเบี้ยวของกระจกตา สามารถเข้าใจได้ว่าเป็นรูปแบบหนึ่งของการไม่ทนต่อคอนแทคเลนส์ การบิดเบี้ยวทางกลเนื่องจากการใส่คอนแทคเลนส์ชนิดแข็งซึมผ่านก๊าซได้เป็นเวลานานอาจนำไปสู่ความไม่เสถียรของรูปร่างกระจกตา → ความยากในการแก้ไขสายตาผิดปกติ → ความไม่สบายขณะใส่ ซึ่งเป็นสาเหตุหนึ่งของการไม่ทนต่อคอนแทคเลนส์ เมื่อพบการบิดเบี้ยว ควรพิจารณาทบทวนใบสั่งยาคอนแทคเลนส์อย่างจริงจัง (เปลี่ยนเป็นคอนแทคเลนส์ชนิดอ่อน เพิ่มค่า Dk ปรับปรุงความพอดี) รวมถึงการประเมินภาวะตาแห้ง ก็มีความสำคัญเช่นกัน 9)
การบิดเบี้ยวของกระจกตา เป็นการเปลี่ยนแปลงที่ไม่ติดเชื้อ แต่ผู้ใส่คอนแทคเลนส์ชนิดแข็งซึมผ่านก๊าซได้ในระยะยาวก็มีความเสี่ยงต่อการติดเชื้อที่เกี่ยวข้องกับการใส่คอนแทคเลนส์ PPP โรคกระจกตาอักเสบจากแบคทีเรีย ของ AAO จัดให้การใส่คอนแทคเลนส์เป็นปัจจัยเสี่ยงสูงสุดสำหรับโรคกระจกตา อักเสบติดเชื้อ 10) และการดูแลคอนแทคเลนส์ที่เหมาะสมและการตรวจเป็นประจำเป็นสิ่งจำเป็นสำหรับการป้องกันการติดเชื้อแม้ในผู้ป่วยที่มีการบิดเบี้ยว แนวทางปฏิบัติทางคลินิกสำหรับโรคกระจกตา อักเสบติดเชื้อ (ฉบับที่ 3) แนะนำอย่างยิ่งให้ส่งเพาะเชื้อในโรคกระจกตา อักเสบที่เกี่ยวข้องกับคอนแทคเลนส์ 7) และในผู้ใส่คอนแทคเลนส์ที่มีการบิดเบี้ยวซึ่งมีสามอาการ: ภาวะเลือดคั่ง, ขี้ตา, และปวด ควรทำการเพาะเชื้อทันที อุบัติการณ์รายปีของโรคกระจกตา อักเสบชนิดแทรกซึมบริเวณรอบนอกเพิ่มขึ้นเมื่อใส่เลนส์ซิลิโคนไฮโดรเจลแบบขยายเวลา 11) ดังนั้นควรหลีกเลี่ยงการใส่ต่อเนื่องในผู้ป่วยที่มีการบิดเบี้ยว
TFOS DEWS III ระบุอย่างชัดเจนว่าการใส่คอนแทคเลนส์เป็นปัจจัยเสี่ยงต่อภาวะตาแห้ง 12) และผู้ใส่คอนแทคเลนส์ที่มีภาวะ warpage ของกระจกตา มักมีภาวะตาแห้ง ร่วมด้วย ภาวะตาแห้ง ทำให้การปกป้องของน้ำตาลดลง เกิดวงจรอุบาทว์ที่ส่งเสริม warpage เชิงกล การจัดการผู้ป่วย warpage ควรรวมถึงการประเมินและรักษาภาวะตาแห้ง
โรคกระจกตาอักเสบจากอะแคนทามีบา (AK) เป็นภาวะแทรกซ้อนรุนแรงในผู้ใส่คอนแทคเลนส์ 13) และในผู้ป่วยที่พบ warpage แผนการใส่คอนแทคเลนส์ซ้ำต้องรวมถึงคำแนะนำเฉพาะรายเกี่ยวกับการห้ามใส่ขณะนอนหลับ การดูแลที่เหมาะสม และการตรวจเป็นประจำ
รายงาน TFOS Lifestyle วิเคราะห์ความสัมพันธ์ระหว่างสภาพแวดล้อมดิจิทัลและภาวะแทรกซ้อนที่เกี่ยวข้องกับคอนแทคเลนส์อย่างละเอียด 14) และการทำงานหน้าจอเป็นเวลานานร่วมกับการใส่ HCL อาจเพิ่มความเสี่ยงต่อการเปลี่ยนแปลงรูปร่างกระจกตา จากภาวะขาดออกซิเจนและความแห้ง
การตรวจคัดกรองภูมิประเทศกระจกตา ก่อนผ่าตัดเป็นสิ่งจำเป็นสำหรับการประเมินความเหมาะสมของการผ่าตัดนำเลนติคิวล์ออกเพื่อแก้ไขสายตา (KLEx) เช่น SMILE 15) และในกรณีที่มี warpage จำเป็นต้องประเมินหลังจากหยุดใส่คอนแทคเลนส์อย่างเพียงพอ
Warpage จากการใส่ HCL เป็นเวลานานทำให้ผู้ป่วยรู้สึกไม่สบายเนื่องจากการแก้ไขสายตาด้วยแว่นตาหรือคอนแทคเลนส์ไม่คงที่ และปรากฏเป็นอาการของ “ภาวะไม่ทนต่อคอนแทคเลนส์” วิธีการจัดการมีดังนี้:
เปลี่ยนเป็น SCL : การเปลี่ยนจาก HCL เป็น SCL ช่วยขจัดแรงกดเชิงกลและป้องกันการลุกลามของ warpageแนะนำเลนส์รายวัน (DD) อย่างจริงจัง : ขจัดความเสี่ยงจากการดูแลที่ไม่ดีและป้องกันภาวะแทรกซ้อนจากการติดเชื้อปรับความพอดีให้เหมาะสม : แก้ไขความพอดีที่ไม่เหมาะสม (ความพอดีแบบแบน)กำหนดระยะเวลาหยุดใส่คอนแทคเลนส์ : เมื่อยืนยัน warpage ให้หยุดใส่คอนแทคเลนส์เป็นระยะเวลาหนึ่งเพื่อให้รูปร่างกระจกตา มั่นคง แล้วจึงพิจารณาสั่งคอนแทคเลนส์ใหม่
หากผู้ป่วยที่มี warpage ต้องการผ่าตัดแก้ไขสายตา จำเป็นต้องปฏิบัติตามขั้นตอนข้างต้น: หยุดใส่คอนแทคเลนส์อย่างเพียงพอ → ยืนยันความคงที่ของรูปร่าง → ตรวจสอบอย่างละเอียดก่อนผ่าตัด 1)
ผู้ใส่คอนแทคเลนส์ที่ต้องการผ่าตัดแก้ไขสายตา (เช่น LASIK , SMILE , ICL ) ต้องหยุดใส่คอนแทคเลนส์ก่อนผ่าตัด คอนแทคเลนส์แข็ง (รวมถึง RGP ) ต้องหยุดอย่างน้อย 4 สัปดาห์ คอนแทคเลนส์อ่อน 1-2 สัปดาห์ ผู้ใส่เลนส์จัดรูปกระจกตา อาจต้องใช้ระยะเวลาหยุดนานกว่านี้ หากระยะเวลาหยุดสั้นเกินไป อาจแยกแยะภาวะกระจกตา รูปกรวยที่ซ่อนอยู่ (ectasia กระจกตา ) ออกจาก warpage ได้ยาก นำไปสู่การประเมินการผ่าตัดที่ไม่เหมาะสม โปรดปฏิบัติตามคำแนะนำของจักษุแพทย์และปฏิบัติตามระยะเวลาหยุดใส่
เนื้อหาในบทความนี้มีวัตถุประสงค์เพื่อให้ข้อมูลทางการแพทย์เท่านั้น ไม่ใช่สิ่งทดแทนการวินิจฉัยหรือการรักษา สำหรับการประเมินก่อนผ่าตัดแก้ไขสายตาหรือการวินิจฉัยและรักษา warpage กระจกตา โปรดปรึกษาจักษุแพทย์ผู้เชี่ยวชาญ
Q
ต้องหยุดใส่คอนแทคเลนส์นานแค่ไหนก่อนการผ่าตัดแก้ไขสายตา?
A
เมื่อพิจารณาการผ่าตัดแก้ไขสายตา (เช่น LASIK , SMILE ฯลฯ) คอนแทคเลนส์ชนิดแข็ง (HCL/RGP ) ต้องหยุดใส่เป็นเวลาอย่างน้อย 4 สัปดาห์ 1) สำหรับคอนแทคเลนส์ชนิดอ่อน แนะนำให้หยุดใส่ 1-2 สัปดาห์หรือมากกว่า อย่างไรก็ตาม ระยะเวลาที่จำเป็นสำหรับการทรงตัวของรูปทรงกระจกตา จะแตกต่างกันไปในแต่ละบุคคล ดังนั้นจึงสำคัญที่จะต้องยืนยันความคงที่ผ่านการตรวจภูมิประเทศกระจกตา หลายครั้งก่อนประเมินความเหมาะสมในการผ่าตัด ผู้ที่ใช้เลนส์จัดรูปทรงกระจกตา อาจต้องใช้ระยะเวลาหยุดใส่นานขึ้น
日本眼科学会屈折矯正委員会. 屈折矯正手術のガイドライン(第8版). 日眼会誌. 2024;128(2):135-138.
American Academy of Ophthalmology Corneal/External Disease Preferred Practice Pattern Panel. Corneal Ectasia Preferred Practice Pattern. San Francisco, CA: American Academy of Ophthalmology; 2023.
Reinstein DZ, Archer TJ, Urs R, et al. Differentiating Keratoconus and Corneal Warpage by Analyzing Focal Change Patterns in Corneal Topography, Pachymetry, and Epithelial Thickness Maps. Invest Ophthalmol Vis Sci. 2016;57(9):OCT544-OCT549.
Stapleton F, Bakkar M, Carnt N, et al. CLEAR - Contact lens complications. Cont Lens Anterior Eye. 2021;44(2):330-367.
Ambrósio R Jr, Ramos I, Luz A, et al. Dynamic ultra-high-speed Scheimpflug imaging for assessing corneal biomechanical properties. Rev Bras Oftalmol. 2013;72(2):99-102.
日本コンタクトレンズ学会オルソケラトロジーガイドライン委員会. オルソケラトロジーガイドライン(第2版). 日眼会誌. 2017;121:936-938.
感染性角膜炎診療ガイドライン第3版作成委員会. 感染性角膜炎診療ガイドライン(第3版). 日本眼科学会雑誌. 2023;127(10):819-905.
TFOS Contact Lens Evidence-Based Academic Reports (CLEAR). Cont Lens Anterior Eye. 2021;44(2):1-395.
ドライアイ研究会診療ガイドライン作成委員会(島﨑潤ほか). ドライアイ診療ガイドライン. 日本眼科学会雑誌. 2019;123(5):489-592.
American Academy of Ophthalmology. Bacterial Keratitis Preferred Practice Pattern. Ophthalmology. 2024;131(2):P265-P330.
Szczotka-Flynn L, Diaz M. Risk of corneal inflammatory events with silicone hydrogel and low dk hydrogel extended contact lens wear: a meta-analysis. Optom Vis Sci. 2007;84(4):247-256.
Jones L, Downie LE, Korb D, et al. TFOS DEWS III: Management and Therapy. Am J Ophthalmol. 2025;279:289-386.
Carnt N, Minassian DC, Dart JKG. Acanthamoeba Keratitis Risk Factors for Daily Wear Contact Lens Users: A Case-Control Study. Ophthalmology. 2023;130:48-55.
Wolffsohn JS, Lingham G, Downie LE, et al. TFOS Lifestyle: Impact of the digital environment on the ocular surface. Ocul Surf. 2023;28:213-252.
Wang Y, Xie L, Yao K, et al. Evidence-Based Guidelines for Keratorefractive Lenticule Extraction Surgery. Ophthalmology. 2024.