กระจกตาอักเสบจากแบคทีเรียเป็นชนิดที่พบบ่อยที่สุดในกลุ่มกระจกตา อักเสบติดเชื้อ ดำเนินโรคเร็วและอาจทำให้สูญเสียการมองเห็น แบบถาวร
เชื้อก่อโรคหลัก 4 ชนิดในญี่ปุ่นคือ Staphylococcus aureus, Streptococcus pneumoniae, Pseudomonas aeruginosa และ Moraxella การใส่คอนแทคเลนส์เป็นปัจจัยกระตุ้นที่สำคัญที่สุด
เพื่อการวินิจฉัยที่แน่นอน แนะนำอย่างยิ่งให้ทำการย้อมสีและเพาะเชื้อจากรอยขูดกระจกตา และควรเก็บตัวอย่างก่อนให้ยาปฏิชีวนะ 1)
ในกรณีไม่รุนแรง ใช้ยาหยอดตาปฏิชีวนะ 1 ชนิด ในกรณีปานกลางถึงรุนแรง ใช้ 2 ชนิดร่วมกันที่มีกลไกการออกฤทธิ์ต่างกัน ในกรณีรุนแรงมาก ให้เพิ่มยาปฏิชีวนะทางหลอดเลือดดำ 1)
แนวทางเวชปฏิบัติสำหรับกระจกตา อักเสบติดเชื้อ (ฉบับที่ 3) แนะนำอย่างอ่อนไม่ให้ใช้ยาหยอดตาคอร์ติโคสเตียรอยด์ ร่วม และควรใช้อย่างระมัดระวังก่อนระบุเชื้อก่อโรค 1)
การวินิจฉัยตั้งแต่เนิ่นๆ และการเลือกยาปฏิชีวนะที่เหมาะสมกับเชื้อก่อโรคสามารถให้ผลการมองเห็น ที่ดี ในขณะที่การรักษาที่ล่าช้าหรือกรณีเชื้อดื้อยาอาจนำไปสู่แผลเป็นที่กระจกตา กระจกตา ทะลุ โรคกระจกตาพุพอง และการสูญเสียการมองเห็น อย่างรุนแรง
กระจกตาอักเสบจากแบคทีเรียคือการอักเสบแบบมีหนองที่เกิดขึ้นเมื่อแบคทีเรียบุกรุกและเพิ่มจำนวนในชั้นสโตรมาของกระจกตา เรียกอีกอย่างว่าแผลที่กระจกตา จากแบคทีเรีย โดยเฉพาะสำหรับ Streptococcus pneumoniae เรียกว่าแผลที่กระจกตา แบบเซอร์พิจิโนส (serpiginous corneal ulcer) เป็นชนิดที่พบบ่อยที่สุดในกลุ่มกระจกตา อักเสบติดเชื้อ และการวินิจฉัยหรือการรักษาที่ผิดพลาดในระยะแรกอาจทำให้สูญเสียการมองเห็น อย่างรุนแรง 1)
การกระจายอายุของผู้ป่วยกระจกตา อักเสบติดเชื้อในญี่ปุ่นมีสองยอด: ในช่วงอายุ 20 และ 60 ปี 1) ยอดอายุน้อยส่วนใหญ่เกิดจากการติดเชื้อที่เกี่ยวข้องกับการใส่คอนแทคเลนส์ ไม่มีความแตกต่างทางเพศอย่างชัดเจนในอัตราการเกิดโรค แต่การติดเชื้อจากการบาดเจ็บพบในผู้ชายมากกว่า ในขณะที่การติดเชื้อจากการใส่คอนแทคเลนส์พบในผู้หญิงมากกว่า 1)
ตามรายงานจากการศึกษา cohort ขนาดใหญ่ อัตราการเกิดโรคต่อปีในประเทศพัฒนาแล้วอยู่ที่หลักหน่วยถึงหลักสิบต่อประชากร 100,000 คน และสูงถึงหลักร้อยในประเทศกำลังพัฒนา 1) จุลินทรีย์ที่พบบ่อยที่สุดที่ทำให้เกิดกระจกตา อักเสบติดเชื้อคือแบคทีเรีย รองลงมาคือไวรัส เชื้อรา และ Acanthamoeba 1) ในสหรัฐอเมริกา ประมาณการว่ามีผู้ป่วยกระจกตา อักเสบจากจุลินทรีย์ (รวมถึงแบคทีเรีย เชื้อรา และ Acanthamoeba) ประมาณ 71,000 รายต่อปี และมีแนวโน้มเพิ่มขึ้นในช่วงไม่กี่ปีที่ผ่านมา 7) ในแง่ของการพยากรณ์การมองเห็น ผู้ป่วยบางรายไม่ฟื้นการมองเห็น หลังหายเนื่องจากสายตาเอียง ไม่สม่ำเสมอและแผลเป็นที่กระจกตา โดยเฉพาะในแผลที่บริเวณกลางกระจกตา 1)
ในญี่ปุ่น ปัจจัยกระตุ้นที่พบบ่อยที่สุดคือการใช้คอนแทคเลนส์ ซึ่งเป็นแนวโน้มที่คล้ายคลึงกับประเทศที่พัฒนาแล้วอื่นๆ 1) ในโรคกระจกตา อักเสบรุนแรงที่เกี่ยวข้องกับคอนแทคเลนส์ ผู้ใช้ส่วนใหญ่เป็นผู้ใส่คอนแทคเลนส์ชนิดอ่อนที่เปลี่ยนบ่อย (frequent replacement soft CL: FRSCL) หรือคอนแทคเลนส์ชนิดอ่อนแบบดั้งเดิม และการปนเปื้อนของเลนส์จากการดูแลที่ไม่ดีเป็นปัจจัยเสี่ยงที่สำคัญ 1) ควรสังเกตด้วยว่าโรคกระจกตา อักเสบติดเชื้อจากการใช้คอนแทคเลนส์มักเกิดในตาทั้งสองข้าง ในสหรัฐอเมริกา การใช้คอนแทคเลนส์เป็นปัจจัยกระตุ้นหลัก ในขณะที่ประเทศกำลังพัฒนา การบาดเจ็บเป็นปัจจัยที่ใหญ่ที่สุด 7)
แบคทีเรียก่อโรคหลักสี่ชนิดของโรคกระจกตาอักเสบจากแบคทีเรีย ได้แก่ Staphylococcus aureus, Streptococcus pneumoniae, Pseudomonas aeruginosa และ Moraxella ในจำนวนนี้ สกุล Staphylococcus พบบ่อยที่สุด และ Pseudomonas aeruginosa เป็นสาเหตุหลักของโรคกระจกตา อักเสบที่เกี่ยวข้องกับคอนแทคเลนส์ 1) Moraxella มีรายงานเพิ่มขึ้นในปีไม่กี่มานี้ทั้งในและต่างประเทศ โดยมีโรคผิวตาการผ่าตัดตาก่อนหน้านี้ และโรคเบาหวานเป็นปัจจัยกระตุ้น 1) Corynebacterium ซึ่งเป็นแบคทีเรียประจำถิ่นบนผิวตา ก็เป็นแบคทีเรียก่อโรคที่พบบ่อยพอสมควร 1)
การติดเชื้อผสมก็ไม่พบน้อยเช่นกัน AAO PPP รายงานว่าประมาณ 43% ของกรณีที่เพาะเชื้อได้ผลบวกพบแบคทีเรียสองชนิดขึ้นไป 7) ปัจจัยกระตุ้นที่พบบ่อยที่สุดของการติดเชื้อผสมคือการบาดเจ็บ โดยการรวมกันของ Staphylococcus epidermidis และสกุล Fusarium พบบ่อยที่สุด 7) Ung และคณะถือว่าโรคกระจกตา อักเสบติดเชื้อเป็น “ความท้าทายทางคลินิกที่ต่อเนื่อง” และเน้นย้ำถึงความสำคัญของการเร่งการตรวจทางจุลชีววิทยา ยาปฏิชีวนะชนิดใหม่ และการติดตามความแตกต่างในระดับภูมิภาคของสายพันธุ์ดื้อยา 11)
คำว่า “แผลที่กระจกตา แบบเซอร์พิจิโนส” (serpiginous corneal ulcer) เป็นชื่อดั้งเดิมที่ใช้มาตั้งแต่ศตวรรษที่ 19 ตั้งตามลักษณะของรอยโรคที่เคลื่อนที่คล้ายการเลื้อยบนผิวกระจกตา ในญี่ปุ่นเช่นกัน แนวทางการรักษาโรคกระจกตา อักเสบติดเชื้อได้รับการตีพิมพ์ครั้งแรกในวารสารจักษุวิทยาญี่ปุ่นในปี 2007 และตั้งแต่นั้นมาได้รับการแก้ไขในฉบับที่สองปี 2013 12) และฉบับที่สามปี 2023 ซึ่งส่งเสริมการกำหนดมาตรฐานการรักษาตามหลักฐานเชิงประจักษ์ 1)
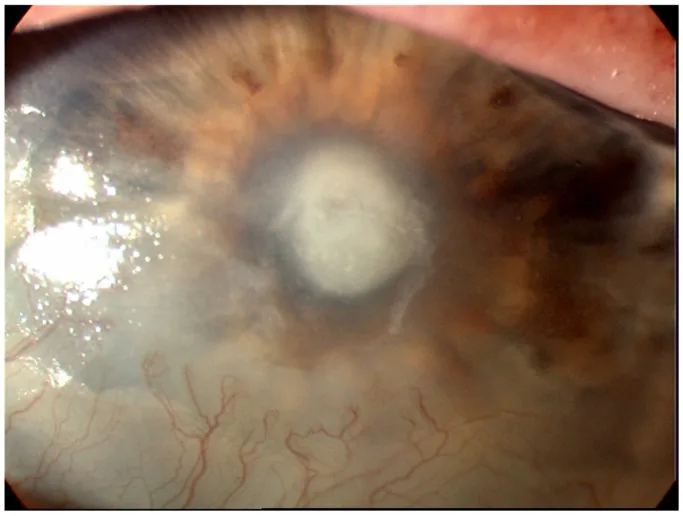
แผลที่กระจกตาในโรคกระจกตาอักเสบจากแบคทีเรีย Cabrera-Aguas M, Watson SL. Updates in Diagnostic Imaging for Infectious Keratitis: A Review. Diagnostics (Basel). 2023 Oct 31;13(21):3358. Figure 1. PM
CI D: PMC10647798. License: CC BY.
มีรอยแทรกซึมสีขาวตรงกลางกระจกตา โดยมีข้อบกพร่องของเยื่อบุผิวอยู่ด้านบน นี่คือภาพถ่ายทางคลินิกของโรคกระจกตาอักเสบจากแบคทีเรียซึ่งก้นแผลและความขุ่นโดยรอบดูต่อเนื่องกัน
อาการปวดตา ที่เกิดขึ้นอย่างฉับพลันเป็นลักษณะเฉพาะ ในรายที่ไม่รุนแรง ผู้ป่วยจะบ่นว่ารู้สึกมีสิ่งแปลกปลอม ในรายที่รุนแรงจะมีอาการปวดตา อย่างรุนแรง 1) นอกจากอาการปวดแล้ว ยังมีตาแดง การมองเห็น บกพร่อง น้ำตาไหล สารคัดหลั่งเมือกหนอง และกลัวแสง 1) ความเร็วของการดำเนินของอาการสัมพันธ์กับความรุนแรงของแบคทีเรียก่อโรค ใน Pseudomonas aeruginosa อาการอาจแย่ลงอย่างรวดเร็วภายใน 24 ชั่วโมงหลังจากเริ่มมีอาการ 7)
รอยโรคเริ่มต้นของเยื่อบุตาอักเสบจากแบคทีเรีย คือ การแทรกซึม ข้อบกพร่องของเยื่อบุผิว การปรากฏของเซลล์อักเสบในช่องหน้าม่านตา และการคั่งของเลือดในเลนส์ปรับเลนส์ อย่างไรก็ตาม ไม่ค่อยพบรอยโรคเริ่มต้นที่แท้จริง และผู้ป่วยมักมาด้วยฝีรูปวงกลม ผลการตรวจกระจกตา แตกต่างกันอย่างมากระหว่างแบคทีเรียแกรมบวกชนิดกลมและแบคทีเรียแกรมลบชนิดแท่ง และเป็นเบาะแสสำคัญในการคาดเดาเชื้อก่อโรคจากภาพทางคลินิก 1)
ในกรณีรุนแรง อาจพบหนองในช่องหน้าม่านตา และการตกตะกอนของไฟบริน โดยมีโอกาสสูงที่จะเกิดพังผืดยึดม่านตา ด้านหลัง ตะกอนที่ผนังกระจกตา ด้านหลัง (KP) ปรากฏที่ผิวด้านหลังซึ่งสอดคล้องกับบริเวณที่มีการแทรกซึม ฝี และแผลที่กระจกตา 1)
ในการตรวจด้วยกล้องจุลทรรศน์ชนิดกรีดแสง ให้ใช้แสงกระจายเพื่อประเมินความขุ่นโดยรวม และใช้แสงสะท้อนกลับเพื่อประเมินการแทรกซึมของเซลล์และการอักเสบในช่องหน้าม่านตา (โดยเฉพาะ KP) การใช้แสงกรีดกว้างเพื่อประเมินผิวกระจกตา แสงกรีดแคบเพื่อประเมินความลึกของรอยโรคและการอักเสบในช่องหน้าม่านตา และการย้อมฟลูออเรสซีน เพื่อแสดงข้อบกพร่องของเยื่อบุผิวเป็นแนวทางที่มีประโยชน์
แบคทีเรียแกรมบวกชนิดกลม
สแตฟิโลค็อกคัส : มีลักษณะเป็นฝีจำกัดขนาดเล็ก รูปกลม สีขาวเทา ขอบเขตค่อนข้างชัดเจน 1) การดำเนินโรคช้า แต่ MRSA มักรุนแรงและมักมีข้อบกพร่องของเยื่อบุผิวที่ใหญ่กว่ารอยโรค 1) ในกรณีผิวหนังอักเสบภูมิแพ้ พบ MRSA ได้ในอัตราสูง
นิวโมค็อกคัส : แสดงลักษณะเฉพาะที่เรียกว่าแผลที่กระจกตา แบบเลื้อย (serpiginous corneal ulcer) ปลายด้านหนึ่งของรอยโรคดีขึ้นในขณะที่อีกด้านหนึ่งแย่ลง ทำให้ดูเหมือนเคลื่อนที่ 1) แคปซูลต้านทานการกินของนิวโทรฟิล และสามารถลุกลามลึกทำให้กระจกตา ทะลุได้ 1)
แบคทีเรียแกรมลบชนิดแท่ง
ซูโดโมแนส แอรูจิโนซา : มีฝีรูปวงแหวนร่วมด้วย และกระจกตา รอบข้างขุ่นเหมือนกระจกฝ้า 1) ดำเนินโรคเร็วเนื่องจากกระจกตา ถูกย่อยสลายด้วยโปรตีเอส และมักทำให้กระจกตา ทะลุได้ง่าย มักเกี่ยวข้องกับคอนแทคเลนส์ และมีรายงานแผลรูปวงแหวนในกรณีที่ใช้วิธีจัดทรงกระจกตา และคอนแทคเลนส์ร่วมกันเป็นเวลานาน 3)
โมราเซลลา : ก่อให้เกิดแผลจำกัด ขอบเขตชัดเจนบริเวณกลางกระจกตา 1) ปัจจัยเสี่ยง ได้แก่ ผู้ใช้คอนแทคเลนส์และโรคประจำตัวเช่นเบาหวาน 1) การดำเนินโรคค่อนข้างช้าและไวต่อยาปฏิชีวนะหลายชนิด
เซอร์ราเทีย : มีความหลากหลายตั้งแต่แผลตื้นเล็กน้อยไปจนถึงฝีกว้างขวาง และความรุนแรงสัมพันธ์กับปริมาณการผลิตโปรตีเอส 1)
เชื้อก่อโรคพิเศษ
นีสเซอเรีย โกโนร์เรีย : สามารถผ่านเยื่อบุผิวกระจกตา ปกติได้ เกิดตามหลังเยื่อบุตาอักเสบ และอาจทำให้กระจกตา ทะลุอย่างรวดเร็ว 1) การดื้อยาฟลูออโรควิโนโลนกำลังเพิ่มขึ้น
คอรีนีแบคทีเรียม : เป็นเชื้อประจำถิ่นบนผิวตา แต่กลายเป็นเชื้อก่อโรคในผู้ใช้คอนแทคเลนส์หรือผู้มีภูมิคุ้มกันบกพร่อง 1) ต้องระวังสายพันธุ์ที่ดื้อต่อฟลูออโรควิโนโลน มีรายงานผู้ป่วยที่พบ C. bovis ทำให้กระจกตา ทะลุอย่างรุนแรง 4)
ไมโคแบคทีเรียชนิดไม่ใช่เชื้อวัณโรคและโนคาร์เดีย : เกิดขึ้นหลังการบาดเจ็บ การใช้คอนแทคเลนส์ หรือการผ่าตัดส่วนหน้าของตาเช่น LASIK แสดงเป็นรอยแทรกซึมจางๆ ขอบเขตไม่ชัดเจน 1)
Q
ผลการตรวจกระจกตาแตกต่างกันอย่างไรระหว่างเชื้อแกรมบวกชนิดค็อกคัสและเชื้อแกรมลบชนิดแท่ง?
A
เชื้อแกรมบวกชนิดค็อกคัส (สแตฟิโลค็อกคัส, นิวโมค็อกคัส) แสดงฝีเฉพาะที่ขนาดเล็ก รูปกลมถึงรี ขอบเขตชัดเจน ในทางตรงกันข้าม เชื้อแกรมลบชนิดแท่ง (ซูโดโมแนส แอรูจิโนซา, โมรักเซลลา, เซอร์ราเทีย) จะมีขุ่นคล้ายกระจกฝ้าที่เนื้อกระจกตา ข้างเคียงและบวมน้ำรุนแรง ในกรณีรุนแรงจะเกิดฝีรูปวงแหวนจากการละลายของเนื้อกระจกตา แนวทางการวินิจฉัยโรคกระจกตา อักเสบติดเชื้อ (ฉบับที่ 2) แนะนำให้สงสัยเชื้อแกรมบวกชนิดค็อกคัสจากฝีเฉพาะที่ และเชื้อแกรมลบชนิดแท่งจากฝีรูปวงแหวน1)
กระจกตา ปกติได้รับการปกป้องจากการติดเชื้อโดยเยื่อบุผิวชนิดสความัสหลายชั้นและสารป้องกันในน้ำตา (ไลโซไซม์, แลคโตเฟอร์ริน, IgA) ดังนั้น กระจกตาอักเสบจากแบคทีเรียจึงเกิดขึ้นเมื่อกลไกป้องกันถูกทำลายเนื่องจากการบาดเจ็บ การใส่คอนแทคเลนส์ การผ่าตัด โรคผิวตา หรือโรคทางระบบ1) AAO PPP ระบุว่าการใส่คอนแทคเลนส์เป็นปัจจัยเสี่ยงที่ใหญ่ที่สุดในสหรัฐอเมริกา ในขณะที่การบาดเจ็บเป็นสาเหตุหลักในหลายภูมิภาคของโลก7)
เกี่ยวข้องกับคอนแทคเลนส์
การใส่ขณะนอนหลับ : ความเสี่ยงในการติดเชื้อเพิ่มขึ้นอย่างมีนัยสำคัญเมื่อเทียบกับการใส่ในเวลากลางวัน การใส่ข้ามคืนรวมถึงออร์โธเคราโทโลจี เป็นปัจจัยเสี่ยงที่สำคัญเป็นพิเศษ7)
การดูแลที่ไม่เหมาะสม : การเติมน้ำยาทำความสะอาด การปนเปื้อนของตลับ การเก็บหรือล้างด้วยน้ำประปาเป็นตัวกระตุ้นทั่วไป1) 7)
ชนิดของเลนส์ : คอนแทคเลนส์ชนิดนิ่มแบบเปลี่ยนบ่อยทุก 2 สัปดาห์และคอนแทคเลนส์ชนิดนิ่มแบบดั้งเดิมมักเกี่ยวข้องกับการติดเชื้อแกรมลบชนิดแท่ง เช่น ซูโดโมแนส โมรักเซลลา และเซอร์ราเทีย1)
คอนแทคเลนส์ตกแต่ง : เลนส์ที่ซื้อทางอินเทอร์เน็ตหรือร้านค้าโดยไม่มีใบสั่งแพทย์มีความเสี่ยงสูงต่อการติดเชื้อ7)
เกี่ยวข้องกับการบาดเจ็บและการผ่าตัด
การบาดเจ็บ : บาดแผลทะลุ สิ่งแปลกปลอม แผลไหม้จากสารเคมี /ความร้อนสามารถเป็นตัวกระตุ้นได้ ในการบาดเจ็บที่ไม่เกี่ยวข้องกับคอนแทคเลนส์ มักพบแบคทีเรียแกรมบวกมากกว่า1)
การผ่าตัดแก้ไขสายตา : กระจกตาอักเสบจากแบคทีเรียสามารถเกิดขึ้นได้หลังการทำ LASIK และ SMILE ในกรณีหลัง SMILE การเริ่มต้นเกิดขึ้น 1-3 วันหลังการผ่าตัด และมีรายงานเทคนิคการแปลง cap เป็น flap เพื่อการรักษา5)
การผ่าตัดอื่นๆ : สามารถเกิดขึ้นได้หลังการผ่าตัดต้อกระจก การปลูกถ่ายกระจกตา และการผ่าตัดต้อหิน ไหมเย็บที่หลวมอาจกลายเป็นจุดติดเชื้อ1)
ปัจจัยผิวตาและระบบร่างกาย
โรคผิวตา : ตาแห้ง เริมที่กระจกตา โรคกระจกตาพุพอง กลุ่มอาการสตีเวนส์-จอห์นสัน และโรคกระจกตา เสื่อมจากประสาทเป็นปัจจัยโน้มนำ1) มีรายงานกรณีตรวจพบเชื้อซูโดโมแนส แอรูจิโนซาที่ดื้อยาหลายชนิดจากน้ำตาเทียม ที่ปนเปื้อน2)
ปัจจัยทางระบบ : เบาหวาน ภาวะภูมิคุ้มกันบกพร่อง ผิวหนังอักเสบภูมิแพ้ และโรคคอลลาเจน 1) 7)
ปัจจัยที่เกี่ยวข้องกับยา : การใช้ยาหยอดตาสเตียรอยด์ เป็นเวลานาน ยาหยอดตาที่ปนเปื้อน และยาหยอดตา NSAID เป็นปัจจัยเสี่ยง ภายใต้การใช้ยาปฏิชีวนะกลุ่มฟลูออโรควิโนโลนเป็นเวลานาน อัตราการตรวจพบ MRSA จะเพิ่มขึ้น 1)
นอกเหนือจากกรณีที่เกี่ยวข้องกับคอนแทคเลนส์แล้ว ปัญหาสำคัญอื่นๆ ได้แก่ หลังการปลูกถ่ายกระจกตา โรคผิวตาดำ และ MRSA ภายใต้การใช้ยาปฏิชีวนะกลุ่มฟลูออโรควิโนโลนเป็นเวลานาน 1) ในผู้ป่วยที่ใช้สเตียรอยด์ เป็นเวลานานหรือยากดภูมิคุ้มกัน จำเป็นต้องแยกความแตกต่างระหว่างการติดเชื้อรา (โดยเฉพาะเชื้อราคล้ายยีสต์) และไวรัสเริม 1) ในผู้ป่วยสูงอายุที่นอนนานที่มีภาวะกระจกตา อักเสบดื้อต่อการรักษา ควรพิจารณาความเป็นไปได้ของเชื้อ Pseudomonas aeruginosa, MRSA และเชื้อรา 1)
ผู้ใส่คอนแทคเลนส์ควรหลีกเลี่ยงการใส่ขณะนอนหลับ ปฏิบัติตามตารางการใส่และระยะเวลาเปลี่ยนเลนส์ ทำความสะอาดและทำให้กล่องใส่เลนส์แห้งทุกครั้ง และเปลี่ยนทุก 3 เดือน 7) หลีกเลี่ยงการล้างหรือเก็บด้วยน้ำประปา หลีกเลี่ยงการใส่ขณะว่ายน้ำ อาบน้ำ หรือสระผม และล้างมือทุกครั้งก่อนและหลังสัมผัสเลนส์ หากรู้สึกผิดปกติ ให้หยุดใส่ทันทีและไปพบจักษุแพทย์
Q
สิ่งที่สำคัญที่สุดที่ผู้ใส่คอนแทคเลนส์ควรทำเพื่อป้องกันกระจกตาอักเสบจากแบคทีเรียคืออะไร?
A
การหลีกเลี่ยงการใส่ขณะนอนหลับและการดูแลเลนส์อย่างเหมาะสมเป็นสิ่งสำคัญที่สุด ใน Bacterial Keratitis PPP ของ AAO การใส่ข้ามคืนรวมถึง orthokeratology ถูกระบุว่าเป็นปัจจัยเสี่ยงหลัก 7) การเปลี่ยนกล่องใส่เลนส์ทุก 3 เดือน ทำความสะอาดและทำให้แห้งทุกวัน และหลีกเลี่ยงการสัมผัสกับน้ำประปาเป็นพื้นฐาน 7) เลนส์เพื่อความสวยงามหรือที่ซื้อทางอินเทอร์เน็ตก็อาจเป็นแหล่งของการติดเชื้อได้ ดังนั้นจึงแนะนำให้มีใบสั่งยาจากแพทย์และการติดตามผลเป็นประจำ
การวินิจฉัยทำได้โดยการรวบรวมประวัติ การอ่านสัญญาณทางคลินิก และการตรวจ 1) ในแนวทางปฏิบัติทางคลินิกสำหรับกระจกตา อักเสบติดเชื้อ (ฉบับที่ 3) คำถามทางคลินิกข้อที่ 1 (CQ-1) แนะนำอย่างยิ่งให้ตรวจสเมียร์และเพาะเชื้อเพื่อวินิจฉัยกระจกตาอักเสบจากแบคทีเรีย (ระดับหลักฐาน C) 1)
ตรวจสอบประวัติการใส่คอนแทคเลนส์ (ชนิด ระยะเวลา วิธีการดูแล การใช้ผิดวิธี) ประวัติการบาดเจ็บ ประวัติการผ่าตัดตา โรคกระจกตา ที่มีอยู่ก่อน (เช่น เริมที่กระจกตา ) ยาหยอดตาที่ใช้อยู่ ประวัติการใช้สเตียรอยด์ เป็นเวลานานหรือยากดภูมิคุ้มกัน และประวัติโรคทางระบบ (เบาหวาน ผิวหนังอักเสบภูมิแพ้ ประวัติ MRSA) 1) สำหรับการดำเนินโรค หากลุกลามเร็ว ให้สงสัย Pseudomonas aeruginosa หรือ Streptococcus; ในผู้ป่วยสูงอายุที่นอนนานที่มีกระจกตา อักเสบดื้อต่อการรักษา ให้พิจารณา Pseudomonas aeruginosa, MRSA และเชื้อรา 1)
บันทึกตำแหน่ง ขนาด และความลึกของการแทรกซึมของกระจกตา และประเมินข้อบกพร่องของเยื่อบุผิวด้วยการย้อมฟลูออเรสซีน ประเมินการอักเสบในช่องหน้าม่านตา (เซลล์, แฟลร์, ไฟบริน, หนองในช่องหน้าม่านตา ), ตะกอนที่ผิวด้านหลังกระจกตา , ความรู้สึกของกระจกตา , การปิดเปลือกตาไม่สนิท, และระบบท่อน้ำตาควบคู่กันไป 1) หากสังเกตขั้วหลังได้ยาก ให้เพิ่มการตรวจอัลตราซาวนด์แบบ B-mode
เครื่องเอกซเรย์การเชื่อมโยงกันด้วยแสงของส่วนหน้า (AS-OCT ) แสดงให้เห็นความลึกของรอยโรคกระจกตา ความหนาของกระจกตา ที่เพิ่มขึ้น การบางลง เซลล์อักเสบในช่องหน้าม่านตา ไฟบริน เคอราติกพรีซิพิเทต (KP) และคราบจุลินทรีย์ที่เยื่อบุผนังกระจกตา ได้อย่างเป็นกลาง 1) การเปรียบเทียบก่อนและหลังการรักษาสามารถประเมินประสิทธิภาพของการรักษาได้ อย่างไรก็ตาม ไม่มีการครอบคลุมของประกันสำหรับโรคกระจกตา อักเสบติดเชื้อ 1)
กล้องจุลทรรศน์คอนโฟคอล ในร่างกาย (IVCM) สามารถสังเกตเซลล์ เส้นใยประสาท เชื้อรา โทรโฟซอยต์และซีสต์ของอะแคนทามีบาภายในกระจกตา ได้โดยไม่รุกราน 1)
เพื่อการวินิจฉัยที่แน่นอน ให้ทำการตรวจสเมียร์และเพาะเชื้อจากการขูดรอยโรคที่กระจกตา 1) การเก็บตัวอย่างก่อนให้ยาปฏิชีวนะมีความสำคัญอย่างยิ่ง เนื่องจาก CQ-1 ของ GL โรคกระจกตา อักเสบติดเชื้อฉบับที่ 3 รายงานว่าอัตราการเพาะเชื้อให้ผลบวกในกรณีที่ไม่ได้รับยาปฏิชีวนะก่อนการตรวจคือ 77.3% ในขณะที่หลังจากได้รับยาคือ 37.8% 1)
ภายใต้การหยดยาชา ให้ขูดขอบแผลรวมถึงบริเวณขอบด้วยช้อนปลอดเชื้อ หากมีความเสี่ยงต่อการทะลุ ให้ใช้ไม้พันสำลีปลอดเชื้อ และทำการตรึงด้วยเปลวไฟหรือแอลกอฮอล์ 1) ในการศึกษาเกี่ยวกับวิธีการเก็บตัวอย่าง มีรายงานอัตราการเพาะเชื้อให้ผลบวกด้วยไม้พันสำลี 50% เข็ม 23G 35% ดังนั้นการขูดด้วยไม้พันสำลีจึงแนะนำเนื่องจากสะดวก 1) นอกจากนี้ อัตราการเพาะเชื้อโดยตรงบนอาหารแข็งให้ผลบวก 61% ในขณะที่การเพาะเชื้อทางอ้อมผ่านอาหารเลี้ยงเชื้อสำหรับขนส่งให้ผลบวก 44% ดังนั้นหากเป็นไปได้ ควรเพาะเชื้อโดยตรงบนอาหารแข็ง 1)
ใน GL โรคกระจกตา อักเสบติดเชื้อฉบับที่ 3 มีรายงานอัตราการเพาะเชื้อให้ผลบวก 37.6-74.3% อัตราการตรวจสเมียร์ให้ผลบวก 58.1-73.7% และอัตราการตรวจพบเชื้อก่อโรคในการตรวจสเมียร์สำหรับแบคทีเรีย 60-75% 1) อัตราการเพาะเชื้อให้ผลบวกในกรณีที่สเมียร์ให้ผลบวกสูงถึง 57.1-82.4% ดังนั้นจึงแนะนำให้ใช้ทั้งสองวิธีร่วมกัน 1)
วิธีการย้อมสีหลักแสดงไว้ด้านล่าง
วิธีการย้อม เป้าหมาย เวลาที่ใช้ การย้อมแกรม (Faber G) แบคทีเรีย เชื้อรา อะมีบา 3 นาที การย้อม Giemsa (Diff-Quick) แบคทีเรีย เชื้อรา หนองในเทียม 15 วินาที การย้อม Fungiflora Y เชื้อราและซีสต์อะมีบา กล้องจุลทรรศน์ฟลูออเรสเซนต์
การย้อมแกรมทำเมื่อสงสัยการติดเชื้อแบคทีเรีย เชื้อรา หรืออะแคนทามีบา 1) ชุดย้อมเร็ว Diff-Quick ให้ภาพเทียบเท่าการย้อม Giemsa ในเวลาสั้น 1) การย้อม Fungiflora Y ย้อมพอลิแซ็กคาไรด์ที่มีโครงสร้างเบต้า เช่น ไคตินและเซลลูโลสอย่างจำเพาะ และตรวจพบเชื้อราและซีสต์อะมีบาได้ไว 1)
อาหารเลี้ยงเชื้อที่ใช้ ได้แก่ วุ้นเลือด วุ้นช็อกโกแลต อาหารซาบูโรด์ อาหารเหลว (ไธโอไกลโคเลตบรอธ) และอาหารขนส่ง (Seed Swab®, Transwab®) 1) วุ้นเลือดช่วยตรวจสอบการแตกของเม็ดเลือดแดง วุ้นช็อกโกแลตมีปัจจัย V และ X จึงเหมาะสำหรับการเจริญของ Haemophilus และ gonococcus 1) การประเมินผลเพาะเชื้อใช้เวลา 48 ชั่วโมง และผลความไวใช้เวลา 3–4 วัน 1)
เนื่องจากมีเชื้อประจำถิ่นบนผิวตา แบคทีเรียที่แยกได้จากการเพาะเชื้อจึงไม่จำเป็นต้องเป็นเชื้อก่อโรค การตัดสินใจทำโดยภาพรวมจากความสอดคล้องกับผลการย้อม ความสม่ำเสมอกับอาการทางตา ความไวต่อยาและการตอบสนองต่อการรักษา 1) McLeod และคณะรายงานว่าแม้การติดเชื้อในชุมชนส่วนใหญ่ดีขึ้นด้วยการรักษาตามประสบการณ์ แต่แนะนำให้ทำการย้อมและเพาะเชื้อในรอยโรคกลางตาขนาดใหญ่ การละลายของสโตรมา หนองในช่องหน้าตา ประวัติการผ่าตัดกระจกตา และกรณีผิดปกติ 10) AAO PPP แนะนำให้ย้อมและเพาะเชื้ออย่างชัดเจนในสถานการณ์ต่อไปนี้ 7)
รอยโรคแทรกซึมขนาดใหญ่ส่วนกลาง ห่างจากศูนย์กลางกระจกตา ≤3 มม. และเส้นผ่านศูนย์กลาง ≥2 มม.
รอยโรคสองแห่งขึ้นไปที่อยู่ติดกัน
รอยโรคขนาดใหญ่ที่มีการละลายของสโตรมา
เซลล์อักเสบในช่องหน้าตา 1+ ขึ้นไป
หลังการผ่าตัดกระจกตา
ลักษณะผิดปกติที่สงสัยเชื้อรา อะมีบา หรือไมโคแบคทีเรียชนิดไม่ใช่ทีบี
รอยแทรกซึมของกระจกตา หลายจุด
PCR เป็นการตรวจอย่างรวดเร็วเพื่อเพิ่มจำนวน DNA ของจุลชีพ แต่ในแนวทางปฏิบัติสำหรับโรคกระจกตา อักเสบติดเชื้อ (GL) ฉบับที่ 3 ของญี่ปุ่น ไม่แนะนำให้วินิจฉัยโรคกระจกตาอักเสบจากแบคทีเรียโดยใช้ PCR เพียงอย่างเดียวจากสิ่งส่งตรวจขูดกระจกตา 1) PCR อาจตรวจพบเชื้อประจำถิ่นบนผิวตา และถือเป็นเครื่องมือเสริมการตรวจย้อมและเพาะเชื้อ1) .
สิ่งสำคัญคือต้องแยกโรคกระจกตา อักเสบชนิดคาทาร์รัล (ภูมิแพ้ชนิดที่ 3 ต่อพิษภายนอกของสแตฟิโลค็อกคัส) กระจกตาอักเสบจากเชื้อรา (รอยแทรกซึมแบบขนนก รอยโรคดาวเทียม คราบเอนโดทีเลียม) กระจกตา อักเสบจากอะแคนทามีบา (เส้นประสาทกระจกตา อักเสบแบบรัศมี รอยแทรกซึมวงแหวน รอยโรคเทนดริติก) และกระจกตา อักเสบจากเฮอร์ปีส์ (รอยโรคเดนไดรต์ที่มีปุ่มปลาย)1) การตัดชิ้นเนื้อกระจกตา จะพิจารณาเมื่อเพาะเชื้อให้ผลลบแต่สงสัยการติดเชื้อสูง7) .
Q
จะทำอย่างไรหากการเพาะเชื้อจากสิ่งส่งตรวจขูดกระจกตาไม่พบแบคทีเรีย?
A
ขั้นแรก หากผู้ป่วยกำลังใช้ยาปฏิชีวนะ ให้หยุดชั่วคราวและเพาะเชื้อซ้ำ ตาม GL ฉบับที่ 3 อัตราการเพาะเชื้อให้ผลบวกก่อนให้ยาปฏิชีวนะคือ 77.3% ในขณะที่หลังให้ยาลดลงเหลือ 37.8%1) หากยังคงให้ผลลบ ให้พิจารณาตัดชิ้นเนื้อกระจกตา และประเมินเชื้อก่อโรคพิเศษ เช่น ไมโคแบคทีเรียชนิดไม่ใช่ทีบี โนคาร์เดีย อะแคนทามีบา และเชื้อราใหม่1) ควบคู่กัน ให้รักษาเชิงประจักษ์ด้วยยาปฏิชีวนะครอบคลุมกว้างต่อไป และประเมินการตอบสนองต่อการรักษาทุก 48 ชั่วโมง7) .
แนวทางปฏิบัติทางคลินิกสำหรับโรคกระจกตา อักเสบติดเชื้อ (ฉบับที่ 3) ระบุว่าการรักษาโรคกระจกตาอักเสบจากแบคทีเรียจำเป็นต้องเลือกยาปฏิชีวนะที่ออกฤทธิ์ต่อเชื้อก่อโรค และต้องการการระบุเชื้อก่อโรคอย่างเร่งด่วนและแม่นยำ1) ผังการรักษาในแนวทางเดียวกัน (รูปที่ 10) แสดงนโยบายดังนี้1) .
คาดเดาเชื้อก่อโรคจากประวัติผู้ป่วย ปัจจัยกระตุ้น และลักษณะที่พบในกระจกตา
การย้อมตรวจโดยตรงมีประโยชน์ในการวินิจฉัยอย่างรวดเร็ว ควรทำการเพาะเชื้อร่วมด้วย
ในรายที่ไม่รุนแรง ให้ใช้ยา 1 ชนิด ในรายที่รุนแรง ให้ใช้ยาปฏิชีวนะหยอดตา 2 ชนิดที่มีกลไกการออกฤทธิ์ต่างกัน ในรายที่รุนแรงมากร่วมกับการอักเสบในช่องหน้าอย่างรุนแรง ให้ใช้ยาปฏิชีวนะทางหลอดเลือดดำร่วมด้วย
ตัวอย่างยาเริ่มต้นจาก GL โรคกระจกตา อักเสบติดเชื้อ ฉบับที่ 3 มีดังนี้ 1)
เชื้อก่อโรคที่สงสัย ทางเลือกแรก (ใช้ร่วมกัน 2 ชนิด) แบคทีเรียแกรมลบรูปแท่ง ฟลูออโรควิโนโลน + อะมิโนไกลโคไซด์ แบคทีเรียแกรมบวกรูปกลม ฟลูออโรควิโนโลน + เซเฟม
หากไม่สามารถคาดเดาเชื้อก่อโรคได้ ให้ใช้ควิโนโลนชนิดใหม่ร่วมกับเบตาแลคแทม 1) เมื่อระบุเชื้อก่อโรคได้แล้ว ให้ประเมินการรักษาซ้ำโดยพิจารณาจากผลการย้อม ผลเพาะเชื้อ และความไวต่อยา 1)
ยาหยอดตาต้านแบคทีเรียที่มีจำหน่ายในญี่ปุ่น ได้แก่ ฟลูออโรควิโนโลน (รุ่นที่ 3: ofloxacin = OFLX, levofloxacin = LVFX, tosufloxacin = TFLX; รุ่นที่ 4: gatifloxacin = GFLX, moxifloxacin = MFLX), เซเฟม (cefmenoxime hydrochloride), อะมิโนไกลโคไซด์ (tobramycin, gentamicin, dibekacin, framycetin), แมคโครไลด์ (erythromycin) และ chloramphenicol Vancomycin (glycopeptide) ใช้เป็นยาหยอดตาที่เตรียมเอง
ฟลูออโรควิโนโลนรุ่นที่ 3 และ 4 มีการซึมผ่านเนื้อเยื่อที่ดีขึ้นและมีประสิทธิภาพมากขึ้นต่อเชื้อสเตรปโตค็อกคัส ยาหยอดตา levofloxacin hydrat ความเข้มข้นสูงช่วยเพิ่มประสิทธิภาพต่อแบคทีเรียแกรมลบ 1) ในทางกลับกัน ยาหยอดตา cefmenoxime hydrochloride มีประสิทธิภาพต่อเชื้อสเตรปโตค็อกคัส แต่มีผลน้อยต่อ Pseudomonas aeruginosa และอะมิโนไกลโคไซด์มีประสิทธิภาพต่อ Pseudomonas aeruginosa แต่ไม่ได้ผลต่อเชื้อสเตรปโตค็อกคัส 1) ควรสังเกตว่าฟลูออโรควิโนโลนรุ่นที่ 4 มีประสิทธิภาพต่อ Pseudomonas aeruginosa น้อยกว่า
ความสัมพันธ์ทั่วไประหว่างกลุ่มเชื้อก่อโรคหลักกับความไวของกลุ่มยาแสดงไว้ด้านล่าง
กลุ่ม สแตฟิโลค็อกคัส สเตรปโตค็อกคัส ซูโดโมแนส แอรูจิโนซา กลุ่มเบตา-แลคแทม มีประสิทธิภาพ มีประสิทธิภาพ อ่อน กลุ่มฟลูออโรควิโนโลน มีประสิทธิภาพ มีประสิทธิภาพ มีประสิทธิภาพ กลุ่มอะมิโนไกลโคไซด์ มีประสิทธิภาพ ไม่มีประสิทธิภาพ มีประสิทธิภาพ กลุ่มแมคโครไลด์ อ่อน มีประสิทธิภาพ อ่อน
หยอดครั้งละ 1-2 หยด โดยพิจารณาความรุนแรงและ post-antibiotic effect (PAE) ของยา 1) ในกรณีรุนแรงหรือมีน้ำตาไหลมากจากการระคายเคือง ให้หยอดบ่อยทุก 30 นาทีถึง 1 ชั่วโมง 1) PAE พบในกลุ่ม aminoglycoside และ fluoroquinolone แต่ใน cefmenoxime และ chloramphenicol มี PAE สั้น ต้องหยอดบ่อย 1) .
แนวทางปฏิบัติทางคลินิก Bacterial Keratitis PPP (2023) ของ AAO สหรัฐอเมริกาแนะนำให้ใช้ยาปฏิชีวนะเสริมความเข้มข้นในกรณีที่คุกคามการมองเห็น ที่มีรอยโรคส่วนกลางขนาดใหญ่หรือมีหนองในช่องหน้าตา 7) วิธีการเตรียมเฉพาะมีดังนี้ 7) .
Cefazolin 50 mg/mL : เติมน้ำตาเทียม 9.2 มล. ลงในขวดขนาด 1 กรัม จากนั้นเจือจางอีก 5 มล. ด้วยน้ำตาเทียม 5 มล.Tobramycin 14 mg/mL : เติมยาฉีด 40 mg/mL จำนวน 2 มล. ลงในยาหยอดตา tobramycin 5 มล.Vancomycin 25 mg/mL : เติม NaCl 0.9% 20 มล. ลงในขวดขนาด 500 มก.
ในกรณีรุนแรง ใช้ cefazolin 50 mg/mL + tobramycin 14 mg/mL; หากสงสัย MRSA ใช้ vancomycin 25-50 mg/mL 7) ยาปฏิชีวนะเสริมความเข้มข้นใช้เป็นยาที่เตรียมเอง และ GL โรคกระจกตา อักเสบติดเชื้อฉบับที่ 3 เตือนให้หลีกเลี่ยงการใช้โดยไม่จำเป็นเนื่องจากปัญหาความปลอดภัยในการเตรียมและความคงตัวในการเก็บรักษา 1) .
หากยาที่มีจำหน่ายไม่ไวต่อเชื้อ ให้พิจารณาเจือจางยาฉีดด้วยน้ำเกลือเพื่อใช้เป็นยาหยอดตาที่เตรียมเอง 1) สำหรับ MRSA และ MR-CNS มีรายงานประโยชน์ของยาหยอด chloramphenicol และยาหยอด arbekacin ที่เตรียมเอง (นอกประกัน) 1) สำหรับ Pseudomonas aeruginosa ที่ดื้อยาหลายขนาน (XDR) มีรายงานการใช้ยาปฏิชีวนะชนิดใหม่ เช่น cefiderocol ทางระบบ 2) .
ในช่วงไม่กี่ปีที่ผ่านมา การลดลงของความไวต่อ fluoroquinolone ซึ่งใช้กันอย่างแพร่หลายในจักษุวิทยากลายเป็นปัญหา โดยมีการตรวจพบเชื้อดื้อยาหลายชนิด เช่น MRSA, MRSE และ pneumococcus ดื้อ penicillin เพิ่มขึ้น 1) เนื่องจากความเข้มข้นของยาในยาหยอดตาสูง แม้ว่าการทดสอบความไวจะแสดงว่าดื้อ แต่หากได้ผลทางคลินิก ก็สามารถใช้ต่อไปได้ 1) .
แนวทางปฏิบัติทางคลินิกสำหรับโรคกระจกตา อักเสบติดเชื้อ (ฉบับที่ 3) ใน CQ-5 สรุปว่า “ไม่แนะนำให้ใช้ยาหยอดตาคอร์ติโคสเตียรอยด์ ร่วมกันในการรักษาโรคกระจกตาอักเสบจากแบคทีเรีย (คำแนะนำแบบอ่อน)“ 1) ขึ้นอยู่กับแนวคิดที่ว่าการใช้สเตียรอยด์ อย่างไม่ระมัดระวังควรทำด้วยความระมัดระวัง เนื่องจากมีหลายกรณีที่ไม่สามารถระบุเชื้อก่อโรคและการเพิ่มขึ้นของแบคทีเรียดื้อยา1)
ในการศึกษาหลักของ Steroids for Corneal Ulcer Trial (SCUT) การใช้ยาหยอดตา prednisolone phosphate 1% ร่วมกับยาปฏิชีวนะแบบกว้างไม่พบความแตกต่างอย่างมีนัยสำคัญในผลลัพธ์ทางการมองเห็น แต่การวิเคราะห์กลุ่มย่อยชี้ให้เห็นถึงผลการปรับปรุงการมองเห็น เมื่อใช้สเตียรอยด์ ตั้งแต่เนิ่นๆ ในกรณี Pseudomonas aeruginosa และกรณีรุนแรง9) จากผลลัพธ์นี้ AAO Bacterial Keratitis PPP 2023 ระบุว่า “อาจพิจารณาใช้สเตียรอยด์ หลังจากระบุเชื้อก่อโรคและยืนยันการตอบสนองต่อยาปฏิชีวนะ (โดยปกติหลังจาก 48 ชั่วโมง)“7) อย่างไรก็ตาม ห้ามใช้ในกรณีติดเชื้อ Acanthamoeba, Nocardia และเชื้อรา7)
ในการกำหนดแผนการรักษา จำเป็นต้องอ้างอิงคำแนะนำของแนวทางปฏิบัติทางคลินิกสำหรับโรคกระจกตา อักเสบติดเชื้อฉบับที่ 3 ขณะเดียวกันก็ตัดสินใจตามสภาพของผู้ป่วยแต่ละรายในกรณีรุนแรง
ยาคลายกล้ามเนื้อปรับเลนส์ : ในกรณีที่มีการอักเสบของช่องหน้าอย่างรุนแรง ให้ใช้ยาหยอดตา atropine sulfate หรือยาหยอดตาขยายม่านตา เพื่อควบคุมม่านตา และป้องกันการยึดติดด้านหลัง1) ยาลดความดันลูกตา : ใช้ในกรณีที่มีต้อหินทุติยภูมิ การให้ทางระบบ : ในกรณีรุนแรงที่สงสัยว่ามีการแพร่กระจายของการติดเชื้อไปยังตาขาว หรือภายในลูกตา ให้ใช้ยาปฏิชีวนะทางหลอดเลือดดำ1) ในการรักษาโรคกระจกตาอักเสบจากแบคทีเรีย การให้ทางระบบเป็นเพียงการเสริม และควรหลีกเลี่ยงการใช้ยาปฏิชีวนะแบบกว้างอย่างไม่ระมัดระวัง1)
AAO PPP แนะนำให้ทบทวนสูตรการรักษาหากไม่เห็นแนวโน้มการดีขึ้นภายใน 48 ชั่วโมงหลังจากเริ่มการรักษา7) GL โรคกระจกตา อักเสบติดเชื้อฉบับที่ 3 ยังกำหนดให้ หากไม่ดีขึ้น ให้ทบทวนประวัติผู้ป่วยและแนวทางการรักษา และตรวจสอบความเป็นไปได้ของการติดเชื้อผสม (แบคทีเรีย + เชื้อรา, นานๆ ครั้งแบคทีเรีย + เริม) และการปฏิบัติตามการใช้ยาหยอดตาของผู้ป่วย1)
ในกรณีที่ไม่ตอบสนองต่อการรักษาด้วยยาหรือมีการทะลุของกระจกตา จะมีการผ่าตัดรักษา แนวทางปฏิบัติสำหรับโรคกระจกตา อักเสบติดเชื้อฉบับที่ 3 ระบุว่าในกรณีที่จำเป็น เช่น ช่องหน้าม่านตา หายไปอย่างต่อเนื่อง ให้ทำการปลูกถ่ายกระจกตา เพื่อการรักษา แต่ถ้าเป็นไปได้ ควรปลูกถ่ายกระจกตา แบบรอหลังการติดเชื้อสงบจะดีกว่า 1) มีการเลือกปลูกถ่ายกระจกตา แบบทะลุทะลวง (PKP ) หรือปลูกถ่ายกระจกตา แบบชั้นลึก (DALK ) และมีรายงานกรณีที่ฟื้นฟูการมองเห็น ได้ดีหลัง DALK สำหรับโรคกระจกตา อักเสบรุนแรงจากเชื้อ Pseudomonas aeruginosa 6) สำหรับการทะลุขนาดเล็ก (<2 มม.) ใช้กาวไซยาโนอะคริเลตสำหรับกระจกตา และคอนแทคเลนส์รักษาโรค ในกรณีติดเชื้อรุนแรงหลัง SMILE มีรายงานเทคนิคการเปลี่ยน cap เป็น flap เพื่อนำเนื้อเยื่อตายออกและล้างด้วยยาปฏิชีวนะ 5) ในกรณีทะลุจากเชื้อ C. bovis มีการผ่าตัดเยื่อบุตา พนังแบบ Gundersen 4)
ไม่ควรเปลี่ยนยาปฏิชีวนะที่ให้ผลการรักษาดีขึ้นโดยง่ายก่อนที่ผลการทดสอบความไวจะออก หากไม่มีการปรับปรุงภายใน 48-72 ชั่วโมง ให้พิจารณาเพาะเชื้อซ้ำ เปลี่ยนยา และประเมินการติดเชื้อร่วม 1) การหยอดตาบ่อยครั้งเพิ่มความเสี่ยงต่อเยื่อบุตาอักเสบจากภูมิแพ้ และความเสียหายต่อเยื่อบุกระจกตา และเยื่อบุตา จากพิษของยา โดยเฉพาะยาที่มีความเข้มข้นสูงและกลุ่มอะมิโนไกลโคไซด์ 1)
Q
เมื่อใดจึงจะเริ่มหยอดยาสเตียรอยด์ได้?
A
แนวทางปฏิบัติทางคลินิกสำหรับโรคกระจกตา อักเสบติดเชื้อ (ฉบับที่ 3) CQ-5 ระบุชัดเจนว่า “ไม่แนะนำให้ใช้ยาหยอดตาคอร์ติโคสเตียรอยด์ ร่วมในการรักษาโรคกระจกตาอักเสบจากแบคทีเรีย” 1) ทั้งนี้เนื่องจากหลายกรณีไม่สามารถระบุเชื้อก่อโรคได้ และการเพิ่มขึ้นของแบคทีเรียดื้อยา ทำให้คำแนะนำเน้นความปลอดภัย 1) แม้ว่าการวิเคราะห์กลุ่มย่อยของการทดลอง SCUT และแนวทาง AAO PPP อนุญาตให้พิจารณาใช้ร่วมกันอย่างระมัดระวังเฉพาะหลังจากระบุเชื้อก่อโรคและยืนยันการตอบสนองต่อยาปฏิชีวนะ (โดยปกติหลัง 48 ชั่วโมง) แต่ห้ามใช้ในกรณีติดเชื้อ Acanthamoeba, Nocardia และเชื้อรา 7)
กระจกตา ปกติมีสิ่งกีดขวางประกอบด้วยเยื่อบุผิวสความัสแบบชั้นและเยื่อโบว์แมน และสารป้องกันในน้ำตาอย่างไลโซไซม์ แลคโตเฟอร์ริน และ IgA ที่ป้องกันการบุกรุกของจุลินทรีย์ 1) เมื่อกลไกป้องกันนี้ถูกทำลายจากการบาดเจ็บ การใช้คอนแทคเลนส์ การหยอดยาสเตียรอยด์ หรือโรคผิวตา แบคทีเรียสามารถบุกรุกเข้าไปในสโตรมาของกระจกตา ได้
เมื่อแบคทีเรียเพิ่มจำนวนภายในกระจกตา เซลล์อักเสบโดยเฉพาะนิวโทรฟิลจะแทรกซึมและก่อให้เกิดรอยโรคหนอง (การแทรกซึม ฝี แผล) 1) เอนไซม์ย่อยโปรตีนและออกซิเจนที่ว่องไวที่ปล่อยออกมาจากนิวโทรฟิลที่แทรกซึมทำให้เกิดการทำลายสโตรมาของกระจกตา ทำให้เนื้อเยื่อบางลงหลังการหาย 1) หากการติดเชื้อยืดเยื้อหรือรุนแรง การลดลงอย่างมีนัยสำคัญของจำนวนเซลล์เยื่อบุผนังกระจกตา อาจนำไปสู่โรคกระจกตาพุพอง 1)
Pseudomonas aeruginosa : สร้างโปรตีเอสจำนวนมาก เช่น อีลาสเทส ทำให้เกิดการละลายของสโตรมาคอร์เนียอย่างรวดเร็วและการทะลุ 1) กิจกรรมของโปรตีเอสยังถือว่าเป็นสาเหตุของความขุ่นคล้ายแก้วฝ้าที่มีลักษณะเฉพาะในสโตรมาคอร์เนียโดยรอบStreptococcus pneumoniae : เนื่องจากมีแคปซูล จึงต้านทานการกลืนกินโดยนิวโทรฟิล มีแนวโน้มแพร่กระจายลึกเข้าไปในสโตรมา และมีความเสี่ยงสูงต่อการทะลุของกระจกตา 1) Staphylococcus aureus : สร้างสารพิษนอกเซลล์หลายชนิด เช่น อัลฟาทอกซิน และอาจเกิดร่วมกับฝีเฉพาะที่บริเวณรอบนอกและปฏิกิริยาภูมิแพ้ชนิดที่ 3 (การแทรกซึมของกระจกตา แบบคาทาร์รัล) ที่อยู่ติดกัน 1) Moraxella lacunata : เป็นแท่งแกรมลบขนาดใหญ่รูปดิพโล ทำให้เกิดโรคกระจกตา อักเสบรุนแรงในผู้ใส่คอนแทคเลนส์และผู้ป่วยเบาหวาน 1) แสดงอาการได้หลากหลายตั้งแต่รอยโรคกลมเล็กไปจนถึงการแทรกซึมแบบวงแหวนและการแทรกซึมรูปทรงไม่สม่ำเสมอ 1) Serratia : เนื่องจากความแตกต่างในการผลิตโปรตีเอส จึงสามารถก่อตัวตั้งแต่แผลตื้นเล็กน้อยไปจนถึงฝีหนองกว้าง 1) มีความเกี่ยวข้องกับการใส่คอนแทคเลนส์ 1) Corynebacterium : เป็นแบคทีเรียประจำถิ่นบนผิวตา แต่กลายเป็นเชื้อก่อโรคเมื่อใส่คอนแทคเลนส์หรือภูมิคุ้มกันต่ำ 1) มีสายพันธุ์ที่ดื้อต่อฟลูออโรควิโนโลน ซึ่งต้องระวังในการรักษา 1) Neisseria gonorrhoeae : เป็นดิพโลค็อกคัสแกรมลบ รู้จักกันในฐานะเชื้อก่อโรคตาแดง หนองเทียมที่มีขี้ตาเป็นครีม 1) สามารถผ่านเยื่อบุกระจกตา ปกติ และทำให้กระจกตา ทะลุอย่างรวดเร็วหลังจากเยื่อบุตาอักเสบ 1)
ในช่วงไม่กี่ปีที่ผ่านมา การลดลงของความไวต่อฟลูออโรควิโนโลนในจักษุวิทยากลายเป็นปัญหา โดยมีการเพิ่มขึ้นของแบคทีเรียดื้อยาหลายชนิด เช่น MRSA, MRSE และ Streptococcus pneumoniae ที่ดื้อต่อเพนิซิลลิน 1) ระหว่างปี 2005 ถึง 2015 มีรายงานว่าการดื้อต่อฟลูออโรควิโนโลนใน MRSA และ Pseudomonas aeruginosa มีความก้าวหน้า 7) พื้นหลังของการดื้อยาเกี่ยวข้องกับการใช้ยาปฏิชีวนะมากเกินไป สภาพแวดล้อมของกล่องใส่คอนแทคเลนส์ที่ปนเปื้อนในผู้ใส่ และการถ่ายโอนยีนในแนวนอน บทความทบทวนของ Austin และคณะยังชี้ให้เห็นถึงความสำคัญของการรักษาตามประสบการณ์โดยอาศัยข้อมูลทางระบาดวิทยาในท้องถิ่นและการทดสอบความไวอย่างรวดเร็วเพื่อจัดการกับแบคทีเรียดื้อยา 13)
Pseudomonas aeruginosa ยึดติดกับไกลโคลิพิดบนผิวเซลล์ เช่น asialoganglioside บนเยื่อบุกระจกตา และฉีดโมเลกุล effector เข้าสู่เซลล์เจ้าบ้านผ่านระบบการหลั่งชนิดที่ 3 สิ่งนี้กระตุ้นให้เกิด apoptosis ของเซลล์เยื่อบุกระจกตา และดึงดูดนิวโทรฟิล ต่อจากนั้น กลุ่มโปรตีเอสที่แบคทีเรียปล่อยออกมา เช่น อีลาสเทส, อัลคาไลโปรตีเอส และโปรตีเอส IV จะย่อยสลายคอลลาเจนและโปรตีโอไกลแคนในสโตรมาของกระจกตา ทำให้เกิดการสลายเนื้อเยื่ออย่างรวดเร็ว1) 11) ในฝั่งเจ้าบ้าน เมทริกซ์เมทัลโลโปรตีเนส (MMP-2, MMP-9) ที่มาจากนิวโทรฟิลก็มีส่วนทำให้กระจกตา ถูกทำลาย และเป็นสาเหตุหลักของการเกิดแผลเป็นแม้หลังควบคุมการติดเชื้อแล้ว การเกิด cascade ของการติดเชื้อและการทำลายเนื้อเยื่อนี้ อธิบายว่าเหตุใดการกำจัดเชื้อโรคด้วยยาปฏิชีวนะเพียงอย่างเดียวไม่เพียงพอ แต่การควบคุมการอักเสบที่มากเกินไปของเจ้าบ้านก็เป็นความท้าทายในการรักษา11)
AAO PPP แบ่งระยะของ keratitis จากแบคทีเรียออกเป็น 4 ระยะ ได้แก่ การแทรกซึมแบบลุกลาม, การเกิดแผลพุพองที่ยังดำเนินอยู่, การถดถอย และการหาย7) แม้จะได้รับการรักษาที่เหมาะสม รอยแผลเป็นที่กระจกตา และสายตาเอียง ไม่สม่ำเสมออาจทำให้การทำงานของการมองเห็น บกพร่อง และการวินิจฉัยตั้งแต่เนิ่นๆ รวมถึงการให้ยาปฏิชีวนะตั้งแต่เนิ่นๆ เป็นปัจจัยที่ใหญ่ที่สุดที่ส่งผลต่อการพยากรณ์โรค1) ในกรณีที่ไม่ได้รับการรักษาหรือรุนแรง กระจกตา อาจทะลุภายใน 24 ชั่วโมง นำไปสู่เยื่อบุตาอักเสบ และสูญเสียลูกตา7)
Morelli MK และคณะ รายงานกรณีแผลที่กระจกตา จาก Pseudomonas aeruginosa ที่ดื้อยาหลายชนิดในวงกว้าง (XDR) ซึ่งแยกได้จากน้ำตาเทียม ที่มีจำหน่ายในท้องตลาด (EzriCare) และรักษาสำเร็จด้วยการให้ cefiderocol (cephalosporin ชนิด siderophore) ทางระบบร่วมกับ imipenem และ polymyxin B เฉพาะที่ การวิเคราะห์จีโนมทั้งหมดระบุ blaVIM-80 และ blaGES-92)
Kikuchi และคณะ รายงาน keratitis จาก Pseudomonas aeruginosa ในชายอายุ 63 ปีที่ใช้ orthokeratology และคอนแทคเลนส์ชนิดอ่อนร่วมกันเป็นเวลา 10 ปี มีการแทรกซึมของกระจกตา ทั้งหมดและแผลรูปวงแหวน รักษาด้วยยาหยอด levofloxacin, cefmenoxime และ gentamicin ร่วมกับ imipenem ทางหลอดเลือดดำ แต่ยังคงมีกระจกตา ขุ่น3)
Elsheikh M และคณะ รายงานหญิงอายุ 89 ปีที่มีการติดเชื้อที่กระจกตา อย่างรุนแรงจาก Corynebacterium bovis โดยมีพื้นหลังเป็น keratitis จากงูสวัด ทำให้เกิดการทะลุ การสัมผัสกับวัวในบริเวณใกล้เคียงสันนิษฐานว่าเป็นเส้นทางการติดเชื้อ และจัดการด้วย vancomycin และ ciprofloxacin ร่วมกับการผ่าตัดเยื่อบุตา พนังแบบ Gundersen4)
Li J และคณะรายงานผู้ป่วยโรคกระจกตาอักเสบจากแบคทีเรียหลัง SMILE จำนวน 5 ราย (7 ตา) เกิดอาการ 1-3 วันหลังผ่าตัด เพาะเชื้อพบ Staphylococcus epidermidis และ Streptococcus pneumoniae ในรายที่รุนแรง เปลี่ยน cap เป็น flap เพื่อนำเนื้อเยื่อตายออกและล้างด้วยยาปฏิชีวนะ ผู้ป่วยทุกรายมีค่าสายตาที่แก้ไขแล้วสุดท้าย 20/32 หรือดีกว่า 5)
Arun K และ Georgoudis รายงานผู้ป่วยชายอายุ 32 ปี ใส่คอนแทคเลนส์ เป็นโรคกระจกตาอักเสบจากเชื้อ Pseudomonas ได้รับการรักษาด้วย DALK หลังการรักษาด้วยยาปฏิชีวนะในระยะเฉียบพลัน และฟื้นฟูการมองเห็น ได้ดี 6)
เพื่อตอบสนองต่อปัญหาการดื้อยาปฏิชีวนะ การเชื่อมขวางกระจกตา ด้วยแสง (Photoactivated Chromophore for Keratitis-Corneal Cross-linking: PACK-CXL ) ได้รับความสนใจ ในปี 2008 โปรโตคอล Dresden สำหรับรักษาโรคกระจกตา โป่งพอง (riboflavin 0.1% หยอดตา 30 นาที + UVA 3 mW/cm² ฉาย 30 นาที พลังงานรวม 5.4 J/cm²) ถูกนำมาใช้รักษากระจกตา อักเสบติดเชื้อ 8) ชื่อ PACK-CXL ถูกนำมาใช้อย่างเป็นทางการในการประชุมนานาชาติในปี 2013 8)
การทบทวนวรรณกรรมแบบ scoping โดย Kowalska และคณะวิเคราะห์การศึกษา preclinical 233 ชิ้น และสรุปว่า PACK-CXL เพิ่มความต้านทานของชั้นสโตรมาของกระจกตา ต่อการย่อยสลายด้วยเอนไซม์ และฆ่าเชื้อโรค รวมถึงแบคทีเรีย เชื้อรา และอะมีบา 8) มีรายงานผลดีในแผลที่กระจกตา จากแบคทีเรียระดับปานกลาง แต่โปรโตคอล Dresden ถือว่าไม่เพียงพอ และมีการเปลี่ยนไปใช้โปรโตคอลแบบเร่งและฟลูเอนซ์สูง 8) เป็นข้อบ่งชี้ที่ยังไม่ได้รับการอนุมัติจาก FDA และยังอยู่ในขั้นตอนการวิจัยในญี่ปุ่น 7)
การเพิ่มขึ้นของแบคทีเรียดื้อยาเป็นปัญหาระดับโลก และจำเป็นต้องมีกลยุทธ์การรักษาใหม่สำหรับกระจกตา อักเสบจาก MRSA และแบคทีเรียดื้อยาฟลูออโรควิโนโลน 7) ในอนาคต คาดว่าจะมีการกำหนดโปรโตคอลมาตรฐานสำหรับ PACK-CXL วิธีการเตรียมยาปฏิชีวนะที่มีอยู่แบบใหม่ และการพัฒนาการวินิจฉัยอย่างรวดเร็วจำเพาะต่อชนิดเชื้อ
Q
คุณจัดการกับกระจกตาอักเสบจากแบคทีเรียดื้อยาอย่างไร?
A
สำหรับ MRSA ทางเลือก ได้แก่ ยาหยอดตาแวนโคมัยซิน (25-50 มก./มล.) และยาหยอดตาอาร์บีคาซินที่เตรียมเอง 1) 7) สำหรับสายพันธุ์ที่ดื้อต่อฟลูออโรควิโนโลน ให้พิจารณาเปลี่ยนเป็นกลุ่มอะมิโนไกลโคไซด์หรือเซเฟม และยาหยอดตาคลอแรมเฟนิคอล 1) สำหรับเชื้อ Pseudomonas aeruginosa ที่ดื้อยาหลายชนิดในวงกว้าง (XDR) มีรายงานการใช้ยาปฏิชีวนะชนิดใหม่อย่างเซฟิเดอโรคอลแบบทั่วร่างกาย 2) ในทุกกรณี การเลือกการรักษาโดยอาศัยการทดสอบความไวเป็นสิ่งจำเป็น ซึ่งเน้นย้ำถึงความสำคัญของการตรวจสเมียร์และการเพาะเชื้ออีกครั้ง 1) PACK-CXL กำลังถูกศึกษาเป็นทางเลือกสำหรับแบคทีเรียดื้อยา แต่ไม่ใช่การรักษามาตรฐาน 8)
日本眼感染症学会感染性角膜炎診療ガイドライン第3版作成委員会. 感染性角膜炎診療ガイドライン(第3版). 日眼会誌. 2023;127(10):859-942.
Morelli MK, Kloosterboer A, Fulton SA, et al. Investigating and Treating a Corneal Ulcer Due to Extensively Drug-Resistant Pseudomonas aeruginosa. Antimicrob Agents Chemother. 2023;67(7):e0045023.
Kikuchi Y, Toshida H, Ono J. A Case of Bacterial Keratitis in a Patient Using Orthokeratology and Soft Contact Lenses. Cureus. 2024;16(9):e68717.
Elsheikh M, Elsayed A, Bennett N, et al. Corynebacterium Bovis: A Rare Case of Persistent Bacterial Keratitis and Corneal Perforation. Cureus. 2021;13(8):e16913.
Li J, Ren SW, Dai LJ, et al. Bacterial Keratitis Following Small Incision Lenticule Extraction. Infect Drug Resist. 2022;15:5751-5759.
Arun K, Georgoudis P. Pseudomonas Keratitis: From Diagnosis to Successful Deep Anterior Lamellar Keratoplasty. Cureus. 2024;16(3):e56154.
American Academy of Ophthalmology Cornea/External Disease Preferred Practice Pattern Panel. Bacterial Keratitis Preferred Practice Pattern®. San Francisco: American Academy of Ophthalmology; 2023.
Kowalska ME, Pot SA, Hartnack S. Photoactivated Chromophore for Keratitis-Corneal Cross-linking (PACK-CXL )—A Scoping Review Based on Preclinical Studies. Transl Vis Sci Technol. 2024.
Srinivasan M, Mascarenhas J, Rajaraman R, et al. Corticosteroids for bacterial keratitis: The Steroids for Corneal Ulcers Trial (SCUT). Arch Ophthalmol. 2012;130(2):143-150.
McLeod SD, Kolahdouz-Isfahani A, Rostamian K, et al. The role of smears, cultures, and antibiotic sensitivity testing in the management of suspected infectious keratitis. Ophthalmology. 1996;103(1):23-28.
Ung L, Bispo PJM, Shanbhag SS, Gilmore MS , Chodosh J. The persistent dilemma of microbial keratitis: Global burden, diagnosis, and antimicrobial resistance. Surv Ophthalmol. 2019;64(3):255-271.
日本眼感染症学会感染性角膜炎診療ガイドライン第2版作成委員会. 感染性角膜炎診療ガイドライン(第2版). 日眼会誌. 2013;117(6):467-509.
Austin A, Lietman T, Rose-Nussbaumer J. Update on the management of infectious keratitis. Ophthalmology. 2017;124(11):1678-1689.