เยื่อบุตาอักเสบจากภูมิแพ้ตามฤดูกาล / ตลอดทั้งปี
เยื่อบุตาแดง / บวมน้ำ: ตาแดงเล็กน้อยทั้งสองข้างและเยื่อบุตาบวม
ไม่มีการเปลี่ยนแปลงแบบ增生: ไม่พบ papillae ขนาดใหญ่หรือ增生บริเวณลิมบัส
ไม่มีภาวะแทรกซ้อนที่กระจกตา: โดยทั่วไปแล้วไม่มีรอยโรคที่กระจกตา

โรคเยื่อบุตาอักเสบจากภูมิแพ้ (allergic conjunctival disease: ACD) ถูกนิยามว่าเป็น “โรคอักเสบของเยื่อบุตาที่มีปฏิกิริยาภูมิแพ้ชนิดที่ 1 เป็นหลัก ร่วมกับมีอาการและอาการแสดงที่ถูกกระตุ้นโดยสารก่อภูมิแพ้”1) การมีภาวะภูมิแพ้เพียงอย่างเดียวไม่เพียงพอต่อการวินิจฉัย เฉพาะเมื่อมีอาการนำ เช่น คันตา, ความรู้สึกมีสิ่งแปลกปลอม, ขี้ตา, น้ำตาไหล ร่วมกับการเปลี่ยนแปลงการอักเสบของเยื่อบุตา จึงจะวินิจฉัยเป็น ACD ได้
ตามแนวทางเวชปฏิบัติโรคเยื่อบุตาอักเสบจากภูมิแพ้ ฉบับที่ 3 ของสมาคมภูมิแพ้จักษุวิทยาญี่ปุ่น (ต่อไปนี้เรียกว่าแนวทาง) ได้จำแนกชนิดของโรคโดยอาศัยการมีหรือไม่มีการเปลี่ยนแปลงแบบเพิ่มจำนวนของเยื่อบุตา (การเพิ่มจำนวนปุ่มที่เยื่อบุตาหนังตา, ปุ่มขนาดใหญ่, อาการบวมหรือแนวสันนูนของเยื่อบุตาบริเวณลิมบัส), การมีโรคร่วมกับผิวหนังอักเสบจากภูมิแพ้ และการมีหรือไม่มีการระคายเคืองเชิงกลจากสิ่งแปลกปลอม1)
การสำรวจทั่วประเทศที่นำโดยจักษุแพทย์ ได้แก่ การสำรวจโรคภูมิแพ้ตาของสมาคมจักษุแพทย์ญี่ปุ่นในปี 1993–1995 การสำรวจภาคสนามของกระทรวงสาธารณสุขในปี 1993 และการสำรวจความชุกของโรคของสมาคมภูมิแพ้ทางจักษุวิทยาญี่ปุ่นในปี 20171, 4) การสำรวจความชุกของโรคปี 2017 รายงานความชุก การกระจายตามชนิดของโรค และการกระจายตามอายุ ดังนี้
| ตัวชี้วัด | ผลการสำรวจ |
|---|---|
| ความชุกของ ACD โดยรวม | 48.7% (เพิ่มขึ้นอย่างชัดเจนจาก 15–20% ในปี 1993) |
| SAC จากซุงิและฮิโนกิ | 37.4% |
| โรคเยื่อบุตาอักเสบจากภูมิแพ้ตลอดทั้งปี (PAC) | 14.0% |
| SAC จากสาเหตุอื่นนอกเหนือจากซุงิและฮิโนกิ | 8.0% |
| โรคเยื่อบุตาอักเสบร่วมกระจกตาอักเสบจากภูมิแพ้ (AKC) | 5.3% |
| โรคเยื่อบุตาอักเสบจากภูมิแพ้ในฤดูใบไม้ผลิ (VKC) | 1.2% |
| โรคเยื่อบุตาอักเสบชนิดปุ่มขนาดใหญ่ (GPC) | 0.6% |
| การกระจายอายุของ ACD โดยรวม | สูงสุดในช่วงอายุ 40 ปี และจุดสูงสุดรองในช่วงอายุ 10 ปี |
| การกระจายตามภูมิภาคของ SAC | สูงในเขตเมืองหลวงและภูมิภาคชูบุ |
ที่มา: คณะกรรมการจัดทำแนวทางปฏิบัติทางคลินิกของสมาคมภูมิแพ้ทางจักษุวิทยาญี่ปุ่น “แนวทางปฏิบัติทางคลินิกสำหรับโรคเยื่อบุตาจากภูมิแพ้ ฉบับที่ 3”1) และ Okamoto และคณะ “การสำรวจสถานการณ์จริงของโรคเยื่อบุตาจากภูมิแพ้ปี 2017 โดยสมาคมภูมิแพ้ทางจักษุวิทยาญี่ปุ่น”4)
PAC มีจุดสูงสุดสองจุดในช่วงอายุ 10 ปีและ 40 ปี ในขณะที่ความชุกของ SAC เพิ่มขึ้นตามอายุตั้งแต่วัยเด็ก SAC มีอัตราการเกิดโรคร่วมกับโรคจมูกอักเสบจากภูมิแพ้สูงถึง 65–70%1) AKC คาดว่าเกิดขึ้นใน 25–40% ของผู้ป่วยโรคผิวหนังอักเสบภูมิแพ้5)
ตามแนวทางปฏิบัติทางคลินิกสำหรับโรคเยื่อบุตาจากภูมิแพ้ ฉบับที่ 3 ของสมาคมภูมิแพ้ทางจักษุวิทยาญี่ปุ่น โรคทั้ง 4 ชนิดถูกจำแนกตามการมีหรือไม่มีการเปลี่ยนแปลงแบบเพิ่มจำนวนของเยื่อบุตา การร่วมกับโรคผิวหนังอักเสบภูมิแพ้ และการมีสิ่งกระตุ้นเชิงกล กรณีที่ไม่มีการเปลี่ยนแปลงแบบเพิ่มจำนวนเรียกว่าโรคเยื่อบุตาอักเสบจากภูมิแพ้ (แบ่งเป็น SAC ตามฤดูกาลและ PAC ตลอดทั้งปี) กรณีที่ร่วมกับโรคผิวหนังอักเสบภูมิแพ้ที่ใบหน้าคือโรคเยื่อบุตาอักเสบร่วมกระจกตาอักเสบจากภูมิแพ้ (AKC) กรณีที่มีการเปลี่ยนแปลงแบบเพิ่มจำนวนและรอยโรคกระจกตารุนแรงคือโรคเยื่อบุตาอักเสบจากภูมิแพ้ในฤดูใบไม้ผลิ (VKC) และกรณีที่เกิดจากการกระตุ้นเชิงกลจากคอนแทคเลนส์ ตาเทียม ฯลฯ คือโรคเยื่อบุตาอักเสบชนิดปุ่มขนาดใหญ่ (GPC)
อาการที่ผู้ป่วยรู้สึกได้ทั่วไปของ ACD คือ อาการคัน รู้สึกมีสิ่งแปลกปลอม และขี้ตา โดยเฉพาะอย่างยิ่ง อาการคันตาเป็นอาการที่มีความจำเพาะสูงที่สุด1)
แนวทางนี้กำหนดเกณฑ์การประเมินความรุนแรงสำหรับแต่ละตำแหน่ง ได้แก่ เยื่อบุตาเปลือกตา เยื่อบุตาลูกตา ขอบตา (ลิมบัส) และกระจกตา1) รายการสำคัญแสดงไว้ด้านล่าง
| ตำแหน่ง | รายการ | ระดับความรุนแรง |
|---|---|---|
| เยื่อบุตาเปลือกตา | ตาแดง | เล็กน้อย: 2‑3 เส้น, ปานกลาง: หลายเส้น, รุนแรง: มองไม่เห็นหลอดเลือด |
| เยื่อบุตาเปลือกตา | ปุ่ม | เล็กน้อย 0.1‑0.2มม., ปานกลาง 0.3‑0.5มม., รุนแรง ≥0.6มม. |
| เยื่อบุตาเปลือกตา | ปุ่มยักษ์ | เส้นผ่านศูนย์กลาง≥1มม. ปานกลางถ้าน้อยกว่า 1/2 ของเยื่อบุตาเปลือกตาบน รุนแรงถ้าตั้งแต่ 1/2 ขึ้นไป |
| เยื่อบุตาลูกตา | บวมน้ำ | เฉพาะที่=เล็กน้อย, กระจาย=ปานกลาง, เป็นตุ่ม=รุนแรง |
| ขอบตา (ลิมบัส) | จุดทรานทัส | 1‑4 จุด=เล็กน้อย, 5‑8 จุด=ปานกลาง, ≥9 จุด=รุนแรง |
| กระจกตา | รอยโรคเยื่อบุผิว | กระจกตาอักเสบแบบจุดตื้น → กระจกตาอักเสบแบบจุดตื้นคล้ายรังแง → แผลรูปโล่ |
ที่มา: ปรับปรุงจากตาราง 2‑2 ของแนวทางนี้1)
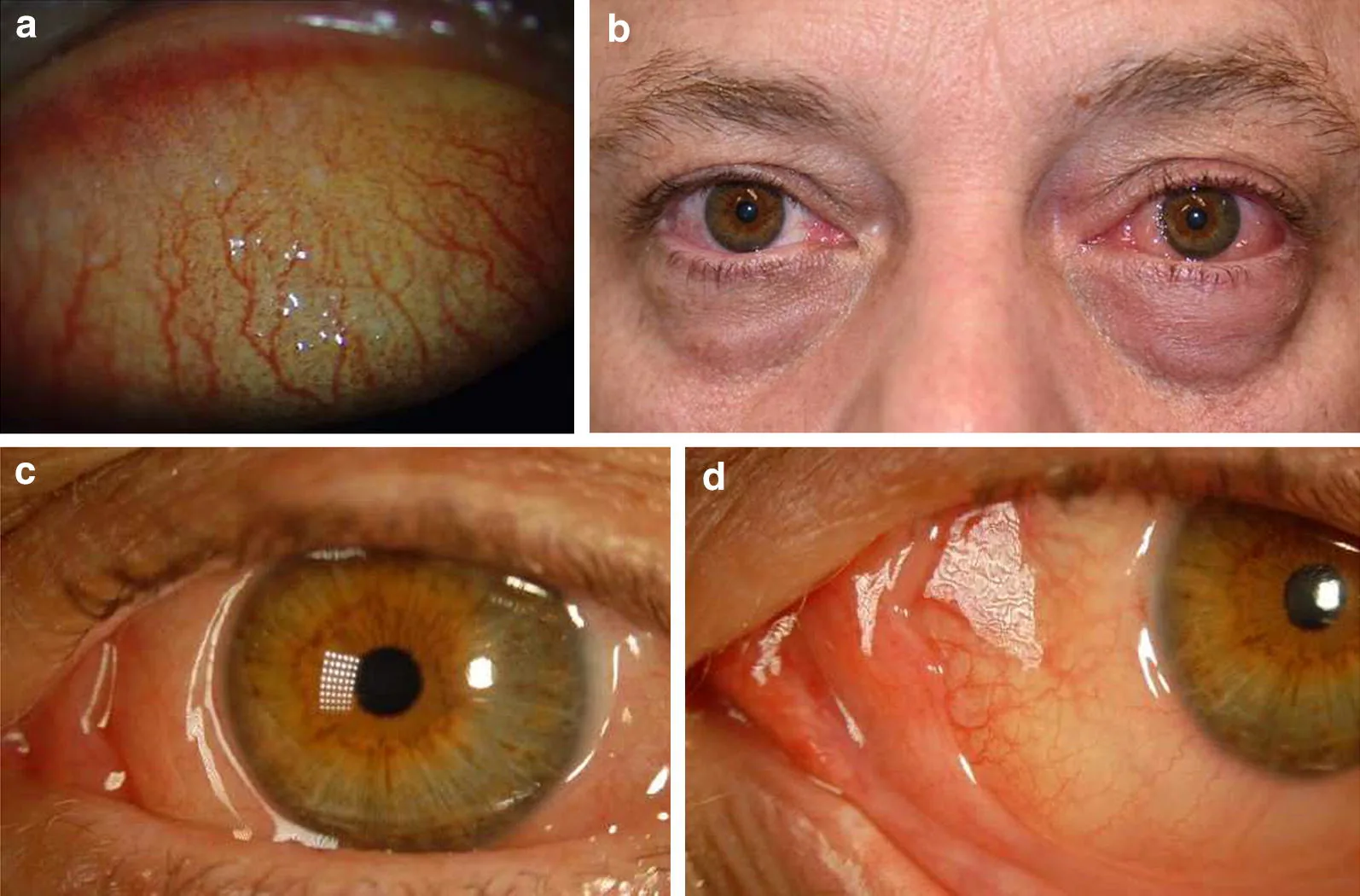
เยื่อบุตาอักเสบจากภูมิแพ้ตามฤดูกาล / ตลอดทั้งปี
เยื่อบุตาแดง / บวมน้ำ: ตาแดงเล็กน้อยทั้งสองข้างและเยื่อบุตาบวม
ไม่มีการเปลี่ยนแปลงแบบ增生: ไม่พบ papillae ขนาดใหญ่หรือ增生บริเวณลิมบัส
ไม่มีภาวะแทรกซ้อนที่กระจกตา: โดยทั่วไปแล้วไม่มีรอยโรคที่กระจกตา
โรคเยื่อบุตาอักเสบจากภูมิแพ้ฤดูใบไม้ผลิ ชนิดเปลือกตา
Papillae ขนาดใหญ่ลักษณะคล้ายกำแพงหิน: papillae แข็งเรียงตัวกันคล้ายกำแพงหินที่เยื่อบุตาเปลือกตาบน 1)
ขี้ตาลักษณะเมือก: มีขี้ตาเป็นเส้น ๆ เหนียวปริมาณมาก
ภาวะแทรกซ้อนที่กระจกตา: ทำให้เกิด superficial punctate keratitis, punctate keratitis แบบลอกเป็นขุย, shield ulcer (แผลรูปโล่), corneal plaque 1, 14)
โรคเยื่อบุตาอักเสบจากภูมิแพ้ฤดูใบไม้ผลิ ชนิดลิมบัส
รอยนูนคล้ายเขื่อนกั้นน้ำ: เกิดรอยนูนวุ้น (gelatinous elevation) ที่ลิมบัสกระจกตา
Trantas dots: รอยนูนเล็กสีขาวจากการรวมตัวของเยื่อบุตาที่เสื่อมสภาพและ eosinophil 1)
Pseudo-arcus senilis: ความขุ่นคล้าย arcus senilis ที่หลงเหลือภายหลังการอักเสบรุนแรงของลิมบัส 1)
โรคเยื่อบุตาอักเสบและกระจกตาอักเสบจากภูมิแพ้ชนิด Atopic
หนังตาอักเสบแบบกลาก (Eczematous blepharitis): ต่อเนื่องกับผื่นภูมิแพ้ผิวหนัง (atopic dermatitis) บนใบหน้า ร่วมกับหนังตาหนา, ขนตาผิดปกติและขนตาร่วง
รอยสีคล้ำที่เยื่อบุตา / เยื่อบุตาติดลูกตา (Symblepharon): ในระยะยาวทำให้ถุงเยื่อบุตาสั้นลงและเกิด symblepharon 1, 12)
ภาวะแทรกซ้อนที่กระจกตา: อาจลุกลามจาก superficial punctate keratitis ไปจนถึง persistent epithelial defect และแผลกระจกตา
เยื่อบุตาอักเสบชนิด papillae ขนาดใหญ่ (GPC)
Papillae ที่มีลักษณะเฉพาะ: กลม, ขอบเขตชัดเจน, ผิวเรียบ, ไม่รวมตัวกัน, ความสูงต่ำ ลักษณะแตกต่างจาก papillae ขนาดใหญ่ของโรคเยื่อบุตาอักเสบจากภูมิแพ้ฤดูใบไม้ผลิ 1)
ภาวะแทรกซ้อนที่กระจกตาพบได้น้อย: สาเหตุหลักคือการระคายเคืองเชิงกล มักมีการอักเสบระดับเล็กน้อย
อัตราการพบ IgE บวกต่ำ: การเกี่ยวข้องของภูมิแพ้ชนิดที่ 1 (Type I allergy) ไม่ชัดเจนเสมอไป 1)
การกระจายของแอนติเจนที่เป็นสาเหตุแตกต่างกันอย่างมีนัยสำคัญตามชนิดของโรค แนวทางปฏิบัติทางคลินิกนี้อ้างถึง “ชุด PAC” ซึ่งรวมถึงการตรวจวัด IgE ที่จำเพาะต่อแอนติเจนในซีรัมที่อยู่ในข่ายการเบิกจ่ายของประกันสุขภาพ สำหรับไรฝุ่น ฝุ่นในบ้าน ออลเดอร์ ซีดาร์ญี่ปุ่น ไซเปรสญี่ปุ่น หญ้าสวีทเวอร์นัล หญ้าออร์ชาร์ด มักเวิร์ต แร็กวีด แคนดิดา อัลเทอร์นาเรีย เยื่อบุผิวแมว เยื่อบุผิวสุนัข เป็นต้น 1)
| ชนิดของโรค | แอนติเจนที่เป็นสาเหตุหลัก | ตามฤดูกาล |
|---|---|---|
| เยื่อบุตาอักเสบจากภูมิแพ้ตามฤดูกาล (SAC) | ซีดาร์ญี่ปุ่น・ไซเปรสญี่ปุ่น (ฤดูใบไม้ผลิ), หญ้าออร์ชาร์ด・หญ้าทิโมธี… หญ้าวงศ์ Poaceae (ต้นฤดูร้อน), แร็กวีด・มักเวิร์ต… วงศ์ Asteraceae (ฤดูใบไม้ร่วง) | มี |
| เยื่อบุตาอักเสบจากภูมิแพ้ตลอดทั้งปี (PAC) | ไรฝุ่น ฝุ่นบ้าน เชื้อรา สัตว์เลี้ยง | ไม่มี |
| เยื่อบุตาอักเสบและกระจกตาอักเสบจากภูมิแพ้ (AKC) | การไวต่อสารก่อภูมิแพ้หลายชนิด (ไรฝุ่น ฝุ่นบ้าน เกสรดอกไม้ อาหาร ฯลฯ) ภาวะแพ้ภูมิแพ้ | เรื้อรัง |
| เยื่อบุตาอักเสบจากภูมิแพ้ในฤดูใบไม้ผลิ (VKC) | ส่วนใหญ่เกิดจากฝุ่นบ้านและไรฝุ่น แต่ก็ตอบสนองต่อสารก่อภูมิแพ้หลายชนิด เช่น เกสรดอกไม้ รังแคสัตว์ | มีอาการกำเริบ |
| เยื่อบุตาอักเสบชนิดปุ่มขนาดใหญ่ (GPC) | วัสดุคอนแทคเลนส์ สิ่งสะสมบนเลนส์ ตาเทียม ไหมเย็บที่โผล่ออกมา | ไม่มี |
ตามแนวทางของสมาคมภูมิแพ้ทางจักษุวิทยาญี่ปุ่น แนะนำให้สวมแว่นตาชนิดครอบหรือแว่นตาธรรมดา หากเป็นไปได้ให้หยุดใส่คอนแทคเลนส์และเปลี่ยนเป็นแว่นตา ล้างตาด้วยน้ำตาเทียมที่ไม่มีสารกันเสีย (ห้ามใช้น้ำประปาเพราะทำลายกระจกตา) สวมเสื้อโค้ทผ้าเรียบเมื่อออกนอกบ้านและถอดที่ประตู ล้างหน้าและบ้วนปากหลังกลับบ้าน นอกจากนี้ “การรักษาเริ่มต้น” โดยเริ่มหยอดยาหยอดตาต้านภูมิแพ้ประมาณ 2 สัปดาห์ก่อนวันที่คาดการณ์เกสรดอกไม้จะมีประสิทธิภาพ
การวินิจฉัยดำเนินการเป็น 3 ขั้นตอนโดยพิจารณาจาก 3 องค์ประกอบ ได้แก่ อาการทางคลินิก ภาวะแพ้ภูมิแพ้ชนิดที่ 1 และปฏิกิริยาภูมิแพ้ชนิดที่ 1 ในระดับตา1)
A: มีอาการทางคลินิก / B: มีภาวะพร่องต่อภูมิแพ้ชนิดที่ 1 / C: มีปฏิกิริยาภูมิแพ้ชนิดที่ 1 ที่เยื่อบุตา
แนวทางปฏิบัตินี้ได้จำแนก ‘ความจำเพาะ: สูง/ปานกลาง/ต่ำ’ สำหรับอาการ subjective และ objective signs แต่ละอย่าง โดย อาการคันตารุนแรง, giant papillae, limbal proliferation, shield ulcer ถือเป็น signs ที่มีความจำเพาะสูงที่สุด1)
ใน clinical diagnostic flowchart รูป 2-40 ของแนวทางปฏิบัตินี้ ผู้ป่วยที่มีอาการหลักคือ eye itching และ congestion จะถูกแบ่งตามการมีหรือไม่มี proliferative change ของเยื่อบุตาก่อน หากไม่มี proliferative change ให้พิจารณา SAC/PAC ตามฤดูกาล หากมี proliferative change การใส่ contact lens บ่งชี้ GPC หากไม่ใส่ให้พิจารณาการมีหรือไม่มี atopic dermatitis เพื่อแยก AKC/VKC1)
แนวทางปฏิบัตินี้ระบุให้โรคต่อไปนี้เป็น differential diagnoses1)
หากมีอาการคันตารุนแรง เป็นทั้งสองข้าง มีขี้ตาสีขาวแบบซีรัมหรือมูกเป็นหลัก และมีภาวะภูมิแพ้ (ร่วมกับเยื่อบุจมูกอักเสบจากภูมิแพ้หรือผิวหนังอักเสบ ประวัติครอบครัว) ให้สงสัยเยื่อบุตาอักเสบจากภูมิแพ้ ในทางตรงกันข้าม หากเริ่มเฉียบพลัน เริ่มจากข้างเดียว มีขี้ตาเป็นมูกหนองหรือสีเหลือง ร่วมกับต่อมน้ำเหลืองที่หน้าใบหูโต มีไข้หรือเจ็บคอ ให้คิดถึงเยื่อบุตาอักเสบจากการติดเชื้อ และทำการตรวจวินิจฉัยเร็วอะดีโนไวรัสหรือการตรวจสิ่งส่งตรวจจากเยื่อบุตา เกณฑ์การวินิจฉัยทั้งสองอธิบายไว้โดยละเอียดในแนวทางปฏิบัติฉบับที่ 3 ของสมาคมภูมิแพ้ทางจักษุวิทยาญี่ปุ่น
แนวทางปฏิบัติฉบับนี้ระบุว่าการรักษาทางเลือกแรกสำหรับทุกโรคคือ ยาหยอดตาต้านภูมิแพ้ และเพิ่มยาหยอดตาสเตียรอยด์หรือยาหยอดตากดภูมิคุ้มกันตามความรุนแรงของโรค 1) ในกรณีรุนแรงที่ดื้อต่อการรักษา สามารถพิจารณาการให้สเตียรอยด์ชนิดรับประทาน การฉีดสเตียรอยด์ใต้เยื่อบุตา หรือการผ่าตัดเช่นการตัด papillae เยื่อบุตา
ยาหยอดตาต้านภูมิแพ้แบ่งออกเป็น 2 กลุ่มใหญ่ตามกลไกการออกฤทธิ์ 1, 13)
ยาที่เป็นตัวแทนสรุปไว้ในตารางด้านล่าง
| การจำแนก | ชื่อสามัญ | ชื่อการค้าที่เป็นตัวแทน | ความเข้มข้นและวิธีใช้ |
|---|---|---|---|
| ยายับยั้งการปล่อยสารสื่อกลาง | เพมิโรลาสต์โพแทสเซียม | Alegysal | 0.1% วันละ 2 ครั้ง |
| ยายับยั้งการปล่อยสารสื่อกลาง | ทรานิลาสต์ | Rizaben | 0.5% วันละ 4 ครั้ง |
| ยายับยั้งการปล่อยสารสื่อกลาง | ไอบูติลาสต์ | Ketas | 0.01% วันละ 4 ครั้ง |
| ยายับยั้งการปล่อยสารสื่อกลาง | อะซิตาซาโนลาสต์ ไฮเดรต | ยาหยอดตาเซปพลิน | 0.1% วันละ 4 ครั้ง |
| ยาต้านตัวรับ H₁ | คีโตติเฟน ฟูมาเรต | ยาหยอดตาซาดิเทน | 0.05% วันละ 4 ครั้ง |
| ยาต้านตัวรับ H₁ | เลโวคาบาสทีน ไฮโดรคลอไรด์ | ยาหยอดตาลิโวสติน | 0.025% วันละ 4 ครั้ง |
| ยาต้านตัวรับ H₁ | โอลาพาทาดีน ไฮโดรคลอไรด์ | ยาหยอดตาพาทานอล | 0.1% วันละ 4 ครั้ง |
| ยาต้านตัวรับ H₁ | อีพินาสทีน ไฮโดรคลอไรด์ | ยาหยอดตาอะเลชั่น / อะเลชั่น LX | 0.05% วันละ 4 ครั้ง / 0.1% วันละ 2 ครั้ง |
ที่มา: ตาราง 2-6 ของแนวทางปฏิบัติฉบับนี้1).
นอกจากฤทธิ์ต้านตัวรับฮิสตามีน H₁ แล้ว คีโตติเฟน โอลาพาทาดีน และอีพินาสทีนยังได้รับการยืนยันว่ามีฤทธิ์ยับยั้งการหลั่งสารสื่อกลางในการทดลองในหลอดทดลองอีกด้วย อะเลชั่น LX ไม่มีสารกันเสียจึงสะดวกต่อการจ่ายยาให้กับผู้ใส่คอนแทคเลนส์
แนวทางปฏิบัติฉบับนี้แนะนำให้เริ่มการรักษาด้วยยาหยอดตาต้านภูมิแพ้ล่วงหน้าประมาณ 2 สัปดาห์ก่อนวันที่คาดการณ์ว่าละอองเกสรจะฟุ้งกระจาย หรือทันทีที่เริ่มมีอาการ เรียกว่า การรักษาเบื้องต้น1) วิธีนี้ช่วยลดอาการในช่วงพีคของฤดูเกสร และรายงานบางฉบับระบุว่าสามารถยับยั้งการเกิดอาการของโรคภูมิแพ้ละอองเกสรได้ประมาณ 30% ของผู้ป่วย แม้ในเยื่อบุตาอักเสบจากภูมิแพ้ตลอดทั้งปี ยาที่ยับยั้งการหลั่งสารสื่อกลางก็มีประสิทธิภาพในการรักษาเสถียรภาพของเยื่อหุ้มเซลล์แมสต์ตลอดทั้งปี
เพิ่มระดับการรักษาเป็นขั้นตอนตามผังการรักษาของแนวทางปฏิบัติฉบับนี้ (รูปที่ 2-42)1, 7)
การรักษาเชิงรุก: เมื่อระยะสงบนานขึ้น ให้ลดขนาดยาหยอดตากดภูมิคุ้มกันลงทีละขั้น จากวันละ 2 ครั้ง → วันละ 1 ครั้ง → สัปดาห์ละ 2 ครั้ง และสุดท้ายคงขนาดยาบำรุงรักษาในปริมาณน้อย ปรับขนาดยาตามอาการเพื่อป้องกันการกลับเป็นซ้ำ1)
ยาหยอดตา Cyclosporine
ชื่อการค้า: Papilock Mini ยาหยอดตา 0.1%1)
วิธีการใช้: หยอดตาวันละ 3 ครั้ง
คุณสมบัติ: ยากดภูมิคุ้มกันที่ยับยั้งวิถีแคลซินิวรินของทีเซลล์ การใช้ร่วมกับยาหยอดตาต้านภูมิแพ้และยาหยอดตาสเตียรอยด์สามารถลดการใช้สเตียรอยด์ลงได้ทีละน้อย1, 9) มีประสิทธิภาพใน VKC ชนิดลิมบัส ต้องใช้เวลาพอสมควรจึงจะออกฤทธิ์
คำแนะนำของแนวทางปฏิบัติฉบับนี้: แนะนำอย่างอ่อนให้ใช้ใน VKC ที่ CQ4 และแนะนำแบบมีเงื่อนไขให้ใช้ร่วมในการเปลี่ยนแปลงแบบ proliferative ของเยื่อบุตาที่ CQ61)
ยาหยอดตา Tacrolimus
ชื่อการค้า: ยาหยอดตา Talimus 0.1%1)
วิธีใช้: หยอดตาวันละ 2 ครั้ง
คุณสมบัติ: มีฤทธิ์กดภูมิคุ้มกันแรงกว่า cyclosporine และมีประสิทธิภาพเมื่อใช้เป็นยาเดี่ยวแม้ในกรณีรุนแรงที่ดื้อต่อสเตียรอยด์1, 8) นอกจากนี้ยังมีประโยชน์ในผู้ป่วยที่ร่วมกับโรคผิวหนังอักเสบภูมิแพ้
คำแนะนำของแนวทางปฏิบัติฉบับนี้: แนะนำอย่างยิ่งให้ใช้ใน VKC และ AKC ที่ CQ7 (AKC ไม่อยู่ใน coverage ของประกัน) และแนะนำแบบมีเงื่อนไขให้ใช้ร่วมในการเปลี่ยนแปลงแบบ proliferative รุนแรงของเยื่อบุตาที่ CQ91)
ยาทั้งสองชนิดอาจทำให้เกิดอาการระคายเคืองและร้อนแสบเมื่อหยอดตา ระหว่างการใช้ต้องระวังการติดเชื้อแทรกซ้อน เช่น โรคกระจกตาอักเสบจากเริม ทั้งเด็กและผู้ใหญ่มีข้อบ่งใช้ใน VKC1)
ภาวะแทรกซ้อนที่เกิดขึ้นในระหว่างโรค AKC อาจจำเป็นต้องได้รับการผ่าตัดรักษา5)
แนวทางปฏิบัติฉบับที่ 3 ของนี้อธิบายว่า ใน VKC และ AKC นอกเหนือจากปฏิกิริยาภูมิแพ้ชนิดที่ 1 แล้ว เซลล์ Th2 (ทีเซลล์ช่วยชนิดที่ 2) ยังมีส่วนร่วมอย่างลึกซึ้งในการเกิดพยาธิสภาพ มีบางกรณีที่ควบคุมได้ยากด้วยยาหยอดตาต้านภูมิแพ้ทั่วไปเพียงอย่างเดียว เนื่องจากไม่สามารถควบคุมทีเซลล์ได้ ยาหยอดตากดภูมิคุ้มกัน เช่น cyclosporine และ tacrolimus ยับยั้งการกระตุ้นทีเซลล์ ปรับปรุงการแทรกซึมของอีโอซิโนฟิล การเปลี่ยนแปลงแบบ proliferative และความเสียหายของเยื่อบุกระจกตา ที่ CQ7 การใช้ยาหยอดตา tacrolimus ได้รับ “คำแนะนำอย่างยิ่ง”
แนวทางปฏิบัตินี้กำหนดให้ยาหยอดตาสเตียรอยด์ใช้ระยะสั้นร่วมกับในกรณีที่ไม่สามารถควบคุมได้ด้วยยาหยอดตาต้านอาการแพ้เท่านั้น และไม่ใช่ทางเลือกแรก มีความเสี่ยงต่อความดันลูกตาสูง ต้อกระจก และการกระตุ้นการติดเชื้อ โดยเฉพาะในเด็กที่ความถี่ของความดันลูกตาสูง จึงจำเป็นต้องวัดความดันลูกตาเป็นประจำในระหว่างการใช้ยา ในเยื่อบุตาอักเสบจากภูมิแพ้ตามฤดูกาลชนิดรุนแรง สามารถลดสเตียรอยด์ได้เมื่อใช้ร่วมกับยาหยอดตากดภูมิคุ้มกัน ดังนั้นหลักการคือหลีกเลี่ยงการใช้สเตียรอยด์เดี่ยวระยะยาว
กลไกการเกิดโรคพื้นฐานของเยื่อบุตาอักเสบจากภูมิแพ้คือปฏิกิริยาภูมิแพ้ชนิดที่ I (แบบเฉียบพลัน)
ระยะเฉียบพลัน (ภายในประมาณ 15 นาทีหลังจากสัมผัสสารก่อภูมิแพ้): เมื่อสารก่อภูมิแพ้ที่มาถึงเยื่อบุตาเชื่อมขวางกับแอนติบอดี IgE บนพื้นผิวของแมสต์เซลล์เยื่อบุตาที่ผ่านการกระตุ้น แมสต์เซลล์จะสลายตัวและปล่อยสารสื่อเคมี เช่น ฮิสตามีน ทริปเตส ลิวโคไตรอีน และพรอสตาแกลนดินพร้อมกัน10, 11) ฮิสตามีนที่ถูกปล่อยออกมาทำให้เกิดการขยายตัวของหลอดเลือดฝอย เพิ่มการซึมผ่านของหลอดเลือด กระตุ้นประสาทรับความรู้สึก และเพิ่มการหลั่งเมือกผ่านตัวรับ H₁ ซึ่งปรากฏเป็นอาการคันตา เยื่อบุตาอักเสบแดง เยื่อบุตาบวมน้ำ และน้ำตาไหล
ระยะปลาย (หลายชั่วโมงต่อมา): ผ่านการแสดงออกของไซโตไคน์ (IL-4, IL-5, IL-13 ฯลฯ) และโมเลกุลยึดเกาะ (ICAM-1, VCAM-1 ฯลฯ) ทำให้อีโอซิโนฟิล นิวโทรฟิล ลิมโฟไซต์ และเบโซฟิลแทรกซึมเข้าไปในเนื้อเยื่อเยื่อบุตาบริเวณนั้น10, 11) โปรตีนที่ทำลายเนื้อเยื่อ เช่น โปรตีนหลักของอีโอซิโนฟิล (MBP) และโปรตีนประจุบวกของอีโอซิโนฟิล (ECP) ที่ปล่อยจากอีโอซิโนฟิลทำลายเยื่อบุผิวกระจกตาและเยื่อบุตา ทำให้เกิดรอยโรคที่กระจกตา เช่น กระจกตาอักเสบแบบจุดผิวเผิน แผลถลอกของเยื่อบุผิวกระจกตาที่ยาวนาน และแผลหลุมรูปโล่14)
ในขณะที่ SAC/PAC ที่ไม่รุนแรงมีศูนย์กลางอยู่ที่ระยะเฉียบพลันชนิดที่ I ในเยื่อบุตาอักเสบจากภูมิแพ้ตามฤดูกาลชนิดรุนแรงและเยื่อบุตาอักเสบจากภูมิแพ้ที่กระจกตา เซลล์ Th2 (ทีเซลล์ช่วยชนิดที่ 2) มีบทบาทสำคัญในการก่อโรค1, 13) ในแบบจำลองสัตว์ ปฏิกิริยาภูมิแพ้ชนิดที่ I เพียงอย่างเดียวไม่ก่อให้เกิดการแทรกซึมของอีโอซิโนฟิลในเยื่อบุตาที่รุนแรง การแทรกซึมของอีโอซิโนฟิลระดับสูงจะถูกเหนี่ยวนำเมื่อมีเซลล์ Th2 เข้ามาเกี่ยวข้องเท่านั้น ภาพพยาธิวิทยาของปุ่มยักษ์ในเยื่อบุตาอักเสบจากภูมิแพ้ตามฤดูกาลชนิดรุนแรง นอกจากการแทรกซึมของอีโอซิโนฟิล การเพิ่มจำนวนของไฟโบรบลาสต์ และการสะสมของสารนอกเซลล์แล้ว ยังพบการแทรกซึมของทีเซลล์จำนวนมากอีกด้วย มีรายงานว่าจำนวนอีโอซิโนฟิลในน้ำตาสัมพันธ์กับตัวบ่งชี้ความรุนแรงของความเสียหายของกระจกตา13)
ในเนื้อเยื่อเยื่อบุตาของ AKC นอกเหนือจากปฏิกิริยาภูมิไวเกินชนิดที่ I แล้ว ปฏิกิริยาภูมิไวเกินชนิดที่ IV (แบบหน่วง) ซึ่งมีลักษณะการแทรกซึมของทีเซลล์ มาโครฟาจ และเดนไดรต์เซลล์ก็มีส่วนเกี่ยวข้องด้วย ลักษณะทางจุลกายวิภาคศาสตร์ ได้แก่ การเพิ่มจำนวนของกอบเล็ตเซลล์ การแทรกซึมของอีโอซิโนฟิลและแมสต์เซลล์เข้าสู่เยื่อบุผิว การแทรกซึมของเซลล์โมโนนิวเคลียร์ในชั้นเนื้อเยื่อเกี่ยวพัน และมีรายงานการลดลงของความหนาแน่นของกอบเล็ตเซลล์เยื่อบุตาและการลดลงของความรู้สึกที่กระจกตา5, 14)
ละอองเกสรสนซีดาร์มีขนาดอนุภาคใหญ่และไม่สามารถผ่านเยื่อบุผิวเยื่อบุตาได้โดยตรง อย่างไรก็ตาม เมื่อละอองเกสรดูดซับความชื้นจากน้ำตาและแตกออก (ฟักตัว) โปรตีนแอนติเจน (Cry j 1, Cry j 2 ฯลฯ) จะถูกชะละลาย ผ่านเยื่อบุผิวเยื่อบุตา ไปถึงแมสต์เซลล์ในชั้นลึกและเริ่มปฏิกิริยาภูมิแพ้ การเจือจางน้ำตาและการชำระล้างละอองเกสรด้วยน้ำตาเทียมมีประสิทธิภาพในการป้องกันเนื่องจากกลไกนี้
สำหรับ GPC การเกี่ยวข้องของภูมิแพ้ชนิดที่ I นั้นไม่ชัดเจนเสมอไป และสาเหตุหลักเชื่อว่าเกิดจาก การระคายเคืองเชิงกล ซ้ำๆ จากคอนแทคเลนส์ สิ่งสะสมบนเลนส์ ไหมเย็บที่โผล่ออกมา รวมถึงปฏิกิริยาภูมิคุ้มกันต่อวัสดุเลนส์และโปรตีนที่สะสม1) แม้ว่าจะพบการแทรกซึมของอีโอซิโนฟิล แมสต์เซลล์ และเบโซฟิลในเนื้อเยื่อเยื่อบุตา แต่อัตราการตรวจพบแอนติบอดี IgE ที่จำเพาะต่อแอนติเจนในซีรั่มและอัตราการตรวจพบอีโอซิโนฟิลนั้นต่ำกว่าในโรคชนิดอื่น1)
กลไกการเกิดภาวะแทรกซ้อนทางตาที่พบใน AKC สามารถสรุปได้ดังนี้5, 12)
Omalizumab (แอนติบอดีโมโนโคลนัลต้าน IgE) เป็นยาชีววัตถุที่ใช้สำหรับโรคหอบหืดและลมพิษเรื้อรัง รายงานผู้ป่วยและการศึกษาเชิงสังเกตขนาดเล็กในต่างประเทศรายงานถึงประสิทธิภาพในโรคเยื่อบุตาอักเสบจากภูมิแพ้ชนิดรุนแรงและโรคตาแดงจากภูมิแพ้ชนิดรุนแรงที่ดื้อต่อการรักษา ในประเทศญี่ปุ่น ยานี้ยังไม่มีข้อบ่งชี้ที่ครอบคลุมโดยประกันสำหรับโรคตา และในปัจจุบันถือเป็นทางเลือกในระยะวิจัย11)
ยายับยั้ง JAK (upadacitinib และอื่นๆ): โดยการยับยั้งเส้นทาง JAK-STAT แบบเลือกสรร ยาเหล่านี้จะยับยั้งสัญญาณ IL-4/IL-13 ซึ่งอาจช่วยปรับปรุงทั้งอาการทางผิวหนังและตาพร้อมกัน ในขณะที่หลีกเลี่ยงเยื่อบุตาอักเสบที่เกี่ยวข้องกับ dupilumab
โมเลกุลใหม่ที่ยับยั้งเป้าหมายหลายอย่างพร้อมกันกำลังอยู่ในระหว่างการพัฒนา เช่น ยาหยอดตาที่ยับยั้งทั้ง complement C5 และ leukotriene B4 (rVA576) ซึ่งอยู่ในการทดลองทางคลินิกระยะที่ I
Probiotics: มีรายงานว่าการรับประทาน probiotics ก่อนและหลังคลอดอาจลดอัตราการเกิดโรคภูมิแพ้ได้ถึง 30% แต่ยังไม่มีหลักฐานที่ชี้ชัด การใช้ยาปฏิชีวนะอาจเพิ่มความเสี่ยงของโรคภูมิแพ้ผ่านการเปลี่ยนแปลงของจุลินทรีย์ในลำไส้
การเลี้ยงลูกด้วยนมแม่: โดยเฉพาะการเลี้ยงลูกด้วยนมแม่ในช่วง 3 เดือนแรกหลังคลอดอาจเป็นปัจจัยป้องกันโรคภูมิแพ้ สำหรับอาหารเสริมวิตามินและแร่ธาตุ ยังไม่มีหลักฐานแสดงถึงประโยชน์