เยื่อบุตาอักเสบจากภูมิแพ้ ชนิดเวอร์นัล (VKC ) เป็นโรคภูมิแพ้เยื่อบุตา ชนิดรุนแรงที่มีการเปลี่ยนแปลงแบบเพิ่มจำนวนในเยื่อบุตา พบบ่อยในเด็กผู้ชายวัยเรียน และส่วนใหญ่จะดีขึ้นเองหลังจากเข้าสู่วัยรุ่น
ปุ่มขนาดใหญ่รูปหินกรวด (ชนิดเปลือกตา), จุด Horner-Trantas (ชนิดลิมบัส ), และแผลรูปโล่ เป็นสามลักษณะเด่นหลัก
แนวทางปฏิบัติทางคลินิกของญี่ปุ่นสำหรับโรคเยื่อบุตาอักเสบจากภูมิแพ้ ฉบับที่ 3 (2021) เป็นมาตรฐานในการวินิจฉัยและรักษา 7)
ยาหยอดตา tacrolimus (Talymus®) เป็นการรักษาทางเลือกแรกที่แนะนำอย่างยิ่ง (หลักฐานระดับ A) 7)
ปฏิกิริยาภูมิแพ้แบบซับซ้อนชนิดที่ 1 และชนิดที่ 4 ซึ่งนำโดยเซลล์ Th2 เป็นศูนย์กลางของพยาธิสรีรวิทยา
เยื่อบุตาอักเสบจากภูมิแพ้ ชนิดเวอร์นัล (vernal keratoconjunctivitis: VKC ) เป็นโรคภูมิแพ้เยื่อบุตา ที่อาศัยปฏิกิริยาภูมิแพ้ชนิดที่ 1 เป็นหลัก ร่วมกับการเปลี่ยนแปลงแบบเพิ่มจำนวนในเยื่อบุตา (ปุ่มเยื่อบุตา ขนาดใหญ่, การเพิ่มจำนวนบริเวณลิมบัส ) 7) ในแนวทางปฏิบัติทางคลินิกของญี่ปุ่นสำหรับโรคเยื่อบุตาอักเสบจากภูมิแพ้ ฉบับที่ 3 โรคเยื่อบุตาอักเสบจากภูมิแพ้ (allergic conjunctival disease: ACD) ถูกนิยามว่าเป็น “โรคอักเสบของเยื่อบุตา ที่อาศัยปฏิกิริยาภูมิแพ้ชนิดที่ 1 เป็นหลัก ร่วมกับอาการทางความรู้สึกและอาการแสดงทางกายที่เกิดจากแอนติเจน” และ VKC ถูกจัดเป็นชนิดรุนแรงที่มีการเปลี่ยนแปลงแบบเพิ่มจำนวนในเยื่อบุตา และรอยโรคที่กระจกตา 7)
“Vernal” หมายถึงฤดูใบไม้ผลิ ตั้งชื่อเช่นนี้เพราะมีแนวโน้มจะกำเริบในฤดูใบไม้ผลิ อย่างไรก็ตาม ในความเป็นจริง มีหลายกรณีที่ดำเนินไปตลอดทั้งปี และพยาธิสรีรวิทยามีการเกี่ยวข้องของปฏิกิริยาภูมิไวเกินชนิดที่ 4 ซึ่งนำโดยเซลล์ทีเฮลเปอร์ชนิดที่ 2 (Th2) นอกเหนือจากปฏิกิริยาภูมิแพ้ชนิดที่ 1
โรคเยื่อบุตาอักเสบจากภูมิแพ้ ถูกจำแนกเป็น 4 ชนิดดังนี้ 7)
เยื่อบุตาอักเสบจากภูมิแพ้ (AC)เยื่อบุตา แบ่งย่อยเป็นชนิดตามฤดูกาล (SAC) และชนิดตลอดปี (PAC)โรคเยื่อบุตาอักเสบ ร่วมกระจกตา อักเสบจากภูมิแพ้ (AKC ) : ACD เรื้อรังร่วมกับโรคผิวหนังอักเสบจากภูมิแพ้บนใบหน้า มักมีพังผืดที่เยื่อบุตา หลอดเลือดใหม่และความขุ่นที่กระจกตา โรคเยื่อบุตาอักเสบจากภูมิแพ้ ในฤดูใบไม้ผลิ (VKC ) : ACD ชนิดที่มีการเจริญเกิน บางรายร่วมกับโรคผิวหนังอักเสบจากภูมิแพ้ แสดงรอยโรคที่กระจกตา หลายแบบ เช่น ความผิดปกติของเยื่อบุกระจกตา การสึกกร่อนของกระจกตา แผลถลอกเยื่อบุกระจกตา ที่ยาวนาน แผลรูปโล่ และคราบจุลินทรีย์ที่กระจกตา โรคเยื่อบุตาอักเสบ จากปุ่มขนาดยักษ์ (GPC ) : เยื่อบุตาอักเสบ จากการระคายเคืองเชิงกล เช่น คอนแทคเลนส์ ตาเทียม หรือไหมเย็บแผลผ่าตัด
จากการสำรวจทั่วประเทศที่อ้างถึงในแนวทางปฏิบัติของญี่ปุ่นฉบับที่ 3 ความชุกของโรคเยื่อบุตาอักเสบจากภูมิแพ้ โดยรวมอยู่ที่ 48.7% ซึ่งเพิ่มขึ้นอย่างมีนัยสำคัญเมื่อเทียบกับการสำรวจภาคสนามของกระทรวงสาธารณสุขในปี 1993 (15–20%)7) รายละเอียดตามชนิดโรคมีดังนี้7)
การกระจายอายุของ VKC จากการสำรวจระดับชาติในปี 2017 พบว่ามีจุดสูงสุดมากที่สุดในช่วงอายุ 20 ปี แต่ก็มีจุดสูงสุดที่สำคัญในช่วงวัยเรียน และมักเกิดในเด็กผู้ชายอายุประมาณ 10 ปี 7) อายุที่เริ่มมีอาการอยู่ระหว่าง 5 ถึง 25 ปี โดยจุดสูงสุดอยู่ที่ 10–12 ปี ส่วนใหญ่จะดีขึ้นเองเมื่อเข้าสู่วัยรุ่น แต่ประมาณ 12% ของผู้ป่วยยังคงมีอาการจนถึงวัยผู้ใหญ่ พบได้บ่อยในเด็กผู้ชาย แต่ความแตกต่างระหว่างเพศลดลงตามอายุ
ในญี่ปุ่น อาการมักแย่ลงในฤดูร้อนที่ร้อนชื้น และในฤดูใบไม้ผลิในช่วงที่ละอองเกสรสนซีดาร์และไซเปรสกระจายตัว อย่างไรก็ตาม เนื่องจากแอนติเจนที่ก่อให้เกิดโรคมักเป็นฝุ่นในบ้านและไรฝุ่น จึงไม่ใช่เรื่องยากที่จะพบผู้ป่วยที่มีอาการตลอดทั้งปี นอกจากนี้ ในการสำรวจทางระบาดวิทยาโดยกลุ่มศึกษาโรคตาภูมิแพ้ของสมาคมจักษุแพทย์ญี่ปุ่นตั้งแต่ปี 1993 ถึง 1995 เยื่อบุตาอักเสบจากภูมิแพ้ โดยรวมมีจุดสูงสุดในวัยรุ่นและลดลงตามอายุ ในขณะที่การสำรวจในปี 2017 รูปแบบเปลี่ยนไปเป็นจุดสูงสุดในช่วงอายุ 40 ปี โดยมีจุดสูงสุดเล็กน้อยในวัยรุ่น 7) การเปลี่ยนแปลงนี้สะท้อนถึงการเปลี่ยนแปลงของสภาพแวดล้อมการสัมผัสแอนติเจน การพัฒนาเทคนิคการวินิจฉัย และการเปลี่ยนแปลงโครงสร้างประชากร
VKC แบ่งออกเป็นสามชนิดตามตำแหน่งของอาการทางคลินิก
ชนิดเปลือกตา (palpebral type) : เกิดปุ่มขนาดใหญ่คล้ายก้อนหินปูถนนบนเยื่อบุตา ส่วนเปลือกตาบน เป็นชนิดที่พบบ่อยที่สุด มักมีภาวะกระจกตาอักเสบแบบจุดตื้น หรือแผลที่กระจกตา และมีขี้ตาเมือกชนิดลิมบัส (limbal type) : พบรอยนูนคล้ายคันดินที่ขอบกระจกตา และจุดฮอร์เนอร์-ทรานทัส ในรายที่ไม่รุนแรง อาจมองข้ามได้ง่ายหากไม่ใช้สีย้อมฟลูออเรสซีน ชนิดผสม (mixed type) : มีลักษณะร่วมของชนิดเปลือกตาและชนิดลิมบัส
ผู้ป่วยจำนวนมากมีประวัติส่วนตัวหรือครอบครัวเป็นโรคภูมิแพ้ การวิเคราะห์ NGS (การหาลำดับรุ่นถัดไป) ในฝาแฝดแท้และบิดาของพวกเขาแสดงให้เห็นว่า HLA-DQB1*05:01, HLA-DRB1*01:01:01 และ HLA-A*32:01:01 มีความสัมพันธ์กับ VKC 2) อย่างไรก็ตาม ยังไม่มีการอธิบายความสัมพันธ์ที่ชัดเจนกับตำแหน่งยีนก่อโรคเพียงตำแหน่งเดียว
Q
ความแตกต่างระหว่าง VKC และเยื่อบุตาอักเสบจากภูมิแพ้ร่วมกับกระจกตาอักเสบ (AKC) คืออะไร?
A
VKC เริ่มมีอาการประมาณอายุ 10 ปี และมีลักษณะเด่นคือปุ่มขนาดใหญ่คล้ายก้อนหินปูถนนบนเยื่อบุตา ส่วนเปลือกตาบน และส่วนใหญ่จะดีขึ้นเองหลังจากวัยรุ่น ในทางกลับกัน AKC เริ่มมีอาการในช่วงอายุ 20–50 ปี ร่วมกับโรคผิวหนังอักเสบภูมิแพ้และดำเนินโรคเรื้อรัง มักทำให้เกิดการหดสั้นของเยื่อบุตา ส่วนลึก การยึดติดระหว่างเปลือกตากับลูกตา และความขุ่นของกระจกตา ในขณะที่พื้นฐานการวินิจฉัย VKC มักเป็นการไวต่อฝุ่นในบ้านและไรฝุ่น AKC มีลักษณะเด่นคือเปอร์เซ็นต์ของอีโอซิโนฟิลในสิ่งขูดเยื่อบุตา สูง และระดับ IgE ในซีรัมเพิ่มขึ้นอย่างชัดเจน อย่างไรก็ตาม กรณี VKC ที่มีโรคผิวหนังอักเสบภูมิแพ้ร่วมด้วยมักรุนแรง และบางครั้งการแยกความแตกต่างระหว่างทั้งสองอาจทำได้ยาก
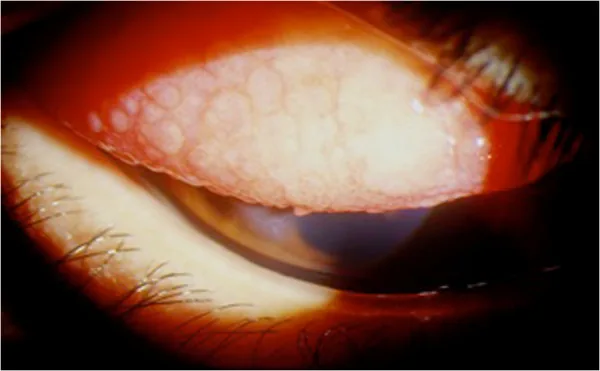
ปุ่มขนาดยักษ์ในชนิดเยื่อบุตาหนังตาของโรคเยื่อบุตาอักเสบจากภูมิแพ้ตามฤดูใบไม้ผลิ Mehta JS, et al. Diagnosis, Management, and Treatment of Vernal Keratoconjunctivitis in Asia: Recommendations From the Management of Vernal Keratoconjunctivitis in Asia Expert Working Group. Front Med (Lausanne). 2022;9:882240. Figure 2. PM
CI D: PMC9376221. License: CC BY.
แสดงชนิดย่อยทางคลินิกของ
เยื่อบุตา หนังตาในโรค
เยื่อบุตาอักเสบจากภูมิแพ้ตามฤดูใบไม้ผลิ ซึ่งมีลักษณะเป็นปุ่มขนาดใหญ่คล้ายหินเรียงกันที่
เยื่อบุตา หนังตาบน สอดคล้องกับปุ่มยักษ์คล้ายหินเรียงที่กล่าวถึงในหัวข้อ “2. อาการหลักและอาการแสดงทางคลินิก”
VKC มีลักษณะเด่นคือ อาการปวดตา รุนแรงกว่าโรคเยื่อบุตาอักเสบจากภูมิแพ้ อื่นๆ ผู้ป่วยมักบ่นว่าปวดตา มากกว่าคันหรือรู้สึกมีสิ่งแปลกปลอม และในรายที่รุนแรงอาจทำให้การมองเห็น ลดลง 7)
อาการคัน : เป็นอาการที่ผู้ป่วยรู้สึกซึ่งมีความจำเพาะในการวินิจฉัยสูงที่สุดในโรคเยื่อบุตาอักเสบจากภูมิแพ้ ใน GL ฉบับที่ 3 ความรุนแรงของอาการคันตาถูกแบ่งเป็น “มาก” “ปานกลาง” และ “น้อย” และอาการคันรุนแรงเป็นเกณฑ์สำคัญในการวินิจฉัย VKC 7) อาการปวดตา : อาการที่รุนแรงเป็นพิเศษใน VKC และเกิดร่วมกับรอยโรคที่กระจกตา ขี้ตาเมือก : ใน VKC อาจพบขี้ตาเมือกสีเหลืองเหนียว ซึ่งมีลักษณะเป็นเส้นด้ายอาการกลัวแสง และน้ำตาไหลกระจกตา ดำเนินไปความรู้สึกมีสิ่งแปลกปลอม : เกิดจากปุ่มยักษ์สัมผัสกับกระจกตา ตามัว : เกิดขึ้นเมื่อรอยโรคที่เยื่อบุกระจกตา หรือคราบจุลินทรีย์ที่กระจกตา ลามไปถึงบริเวณรูม่านตา
ในภาวะที่มีการดำเนินโรคสูง เมื่อตื่นนอนผู้ป่วยอาจขยับตัวไม่ได้เนื่องจากหนังตากระตุก อย่างรุนแรงและมีขี้ตาเมือก ซึ่งเรียกว่า “morning misery” (ความทุกข์ยามเช้า) ภาวะนี้ส่งผลกระทบอย่างมากต่อการเรียนและชีวิตประจำวัน และอาจเป็นสาเหตุของการขาดเรียน
ใน GL ฉบับที่ 3 ได้จัดลำดับความจำเพาะของอาการทางคลินิก โดยอาการแสดงที่ตรวจพบซึ่งมี “ความจำเพาะสูง” ได้แก่ ปุ่มยักษ์, การเจริญเกินที่ลิมบัส , และแผลที่กระจกตา รูปโล่ (shield ulcer) 7) สิ่งเหล่านี้เป็นอาการแสดงหลักในการวินิจฉัย VKC
อาการแสดงชนิดหนังตา
ปุ่มขนาดยักษ์แบบหินเรียง : ปุ่มแบนขนาดเส้นผ่านศูนย์กลางมากกว่า 1 มม. กระจุกตัวกันที่เยื่อบุตา บน ทำให้มีลักษณะคล้ายหินเรียง ใน GL ฉบับที่ 3 ปุ่มที่มีเส้นผ่านศูนย์กลางตั้งแต่ 1 มม. ขึ้นไป ถูกนิยามว่าเป็นปุ่มขนาดยักษ์
ตัวบ่งชี้การอักเสบ : ระดับของภาวะเลือดคั่ง สารคัดหลั่งเมือกระหว่างปุ่ม และการติดสีฟลูออเรสซีน ที่ยอดปุ่ม เป็นตัวบ่งชี้การอักเสบ
วิธีการสังเกต : จำเป็นต้องพลิกหนังตาบน และประเมินด้วยกล้องจุลทรรศน์ชนิดกรีด
ลักษณะทางตาชนิดลูกตา
จุดฮอร์เนอร์-ทรานทัส : จุดสีขาวที่พบที่ลิมบัส กระจกตา ประกอบด้วยเซลล์เยื่อบุผิวที่เสื่อมและอีโอซิโนฟิล ใน GL ฉบับที่ 3 แบ่งระดับตามจำนวนทั่วลิมบัส เป็นน้อย ปานกลาง และรุนแรง
สันนูนคล้ายคันดิน : ลิมบัส กระจกตา บวมคล้ายวุ้น ปุ่มที่ลิมบัส อาจรวมตัวกัน
วงแหวนชรา ปลอมลิมบัส อาจมีความขุ่นคล้ายวงแหวนชรา คงเหลืออยู่ในสโตรมาชั้นผิวส่วนปลาย 7)
ภาวะแทรกซ้อนทางกระจกตา ดำเนินไปทีละขั้นตามความรุนแรงของโรค ใน GL ฉบับที่ 3 ความรุนแรงของลักษณะทางกระจกตา เพิ่มขึ้นตามลำดับ: กระจกตา อักเสบแบบจุดผิวเผิน < กระจกตา อักเสบแบบจุดผิวเผินชนิดลอกเป็นขุย < การสึกกร่อนของเยื่อบุผิว < แผลเปื่อยรูปโล่ 7)
กระจกตา อักเสบแบบจุดผิวเผินกระจกตา ชนิดแรกที่ปรากฏในกรณีที่ไม่รุนแรงความผิดปกติของเยื่อบุผิวชนิดลอกเป็นขุย : รอยโรคแบบจุดรวมกลุ่มกัน และเยื่อบุผิวที่หลุดลอกติดอยู่แผลเปื่อยรูปโล่ : เกิดแผลตื้นรูปไข่ที่กระจกตา ส่วนบน พยาธิกำเนิดอาศัยการทำลายเซลล์เยื่อบุผิวกระจกตา โดยตรงจากเมเจอร์เบสิกโปรตีนและอีโอซิโนฟิลแคทไอออนิกโปรตีนที่มาจากอีโอซิโนฟิลคราบจุลินทรีย์ที่กระจกตา : คราบที่มีไฟบรินและเมือกสะสมที่ก้นแผลรูปโล่ ทำให้การสร้างเยื่อบุผิวใหม่ล่าช้า
การตรวจทางจุลกายวิภาคของกระจกตา ในระยะแผลเป็นของ VKC พบภาวะเยื่อบุผิวหนาตัวขึ้น การหายไปของชั้นโบว์แมน การกลายเป็นวุ้นของสโตรมา และการสร้างเส้นเลือดใหม่ 3) ทางอิมมูโนฮิสโตเคมี ABCG2 (เครื่องหมายของเซลล์ต้นกำเนิดลิมบัส ) หายไป ในขณะที่ p63 ยังคงอยู่ บ่งชี้ถึงความผิดปกติ บางส่วน ของเซลล์ต้นกำเนิดลิมบัส 3) การค้นพบนี้มีความสำคัญต่อการประเมินพยากรณ์โรคหลังการปลูกถ่ายกระจกตา (DALK หรือ PKP )
ภาวะแทรกซ้อนที่พบได้ยากคือการกลายเป็นเคราตินของเยื่อบุตา หนังตา มีรายงานผู้ป่วย VKC ระยะยาว (มากกว่า 20 ปีตั้งแต่เด็ก) รายแรกที่มีการกลายเป็นเคราตินของเยื่อบุตา หนังตาทั้งสองข้าง และได้รับการจัดการโดยการตัดรอยโรคออกและปลูกถ่ายเยื่อบุตา ตนเอง โดยไม่กลับเป็นซ้ำนาน 4 ปี 4) ในผู้ป่วยรายเดียวกัน สามารถบรรลุค่าสายตาที่แก้ไขแล้ว 0.8 (20/25) ด้วยการใช้เลนส์สเคลอรอล (PROSE) 4)
Q
ทำไมแผลรูปโล่จึงเกิดขึ้น?
A
MBP (major basic protein) และ ECP (eosinophil cationic protein) ที่ปล่อยออกมาจาก eosinophil ทำให้เกิดความเสียหายต่อเซลล์เยื่อบุกระจกตา โดยตรง เมื่อรวมกับการเสียดสีเชิงกลจากปุ่มขนาดใหญ่ จะเกิดแผลตื้นรูปไข่ที่กระจกตา ส่วนบน (แผลรูปโล่) เมื่อ fibrin และเมือกตกตะกอนที่ก้นแผล จะเกิดคราบจุลินทรีย์ที่กระจกตา ซึ่งขัดขวางการสร้างเยื่อบุใหม่ ในระยะ active เชื่อว่า MBP และ ECP มีฤทธิ์ต้านแบคทีเรีย จึงติดเชื้อได้ยาก แต่การใช้ steroid อย่างไม่เหมาะสมในระยะ remission จะเพิ่มความเสี่ยงต่อ keratitis จากแบคทีเรีย จึงต้องระมัดระวัง
VKC ไม่สามารถอธิบายได้ด้วยการแพ้ชนิดที่ 1 ที่อาศัย IgE เพียงอย่างเดียว ปฏิกิริยาภูมิไวเกินชนิดที่ 4 ที่นำโดยเซลล์ Th2 ที่เป็น CD4 บวกมีบทบาทสำคัญ ในการศึกษาโดยใช้แบบจำลองสัตว์ การเกี่ยวข้องเฉพาะการแพ้ชนิดที่ 1 เพียงอย่างเดียวไม่สามารถเหนี่ยวนำให้เกิดการแทรกซึมของ eosinophil ที่เยื่อบุตา ได้ ในขณะที่การเกี่ยวข้องของเซลล์ Th2 ทำให้เกิดการแทรกซึมของ eosinophil ที่เยื่อบุตา อย่างรุนแรง การค้นพบนี้บ่งชี้ว่าเซลล์ Th2 มีบทบาทสำคัญในการก่อตัวของภาพโรค VKC
เซลล์ Th2 : ผลิตไซโตไคน์ เช่น IL-4, IL-5 และ IL-13 และส่งเสริมการระดมและการกระตุ้น eosinophilEosinophil : ตรวจพบได้อย่างสม่ำเสมอในตัวอย่างการขูดเยื่อบุตา MBP และ ECP มีความเป็นพิษต่อเซลล์โดยตรงต่อเยื่อบุกระจกตา มีรายงานความสัมพันธ์ระหว่างความเสียหายของกระจกตา ซึ่งเป็นตัวบ่งชี้ความรุนแรงของ VKC กับจำนวน eosinophil ในน้ำตาแมสต์เซลล์ : ผ่านการสลายตัวที่อาศัย IgE ทำให้เกิดปฏิกิริยาสองระยะ: ระยะทันที (ปล่อยฮิสตามีน) และระยะช้า (ผลิตลิวโคไตรอีน)
ในภาพพยาธิวิทยาของปุ่มขนาดใหญ่ที่เยื่อบุตา นอกจากการแทรกซึมของ eosinophil การเพิ่มจำนวนของ fibroblast และการสะสมของ extracellular matrix แล้ว ยังพบการแทรกซึมของเซลล์ T จำนวนมาก กล่าวคือ การก่อตัวของปุ่มขนาดใหญ่ไม่เพียงเกี่ยวข้องกับปฏิกิริยาการแพ้ชนิดที่ 1 เท่านั้น แต่ยังรวมถึงการอักเสบเรื้อรังที่ขึ้นกับเซลล์ T
ตาม GL ญี่ปุ่นฉบับที่ 3 แอนติเจนที่เป็นสาเหตุของ VKC ส่วนใหญ่คือ ฝุ่นในบ้านและไรฝุ่น นอกจากนี้ ละอองเกสร ขนสัตว์ และแอนติเจนอื่นๆ อีกหลายชนิดก็มักทำให้เกิดปฏิกิริยาเช่นกัน 7) ดังนั้น อาการอาจคงอยู่ตลอดทั้งปี ไม่ใช่เฉพาะตามฤดูกาล
อายุและเพศ : พบมากในเด็กผู้ชายอายุ 5–25 ปี มักเกิดในวัยเรียนสภาพอากาศ : ความชุกสูงในพื้นที่ร้อนและแห้ง (แอฟริกาตะวันตก ชายฝั่งทะเลเมดิเตอร์เรเนียน ตะวันออกกลาง อินเดีย เอเชียตะวันออก) ความสัมพันธ์กับอุณหภูมิฤดูร้อนที่สูงขึ้นและปรากฏการณ์เกาะความร้อนในเมืองก็ถูกกล่าวถึงเช่นกันภาวะภูมิแพ้ : มักมีหรือมีประวัติครอบครัวเป็นโรคผิวหนังภูมิแพ้ หอบหืด และเยื่อบุจมูกอักเสบจากภูมิแพ้ปัจจัยทางต่อมไร้ท่อ : ความชุกของโรคลดลงหลังวัยเจริญพันธุ์ จึงสันนิษฐานว่าฮอร์โมนเพศมีส่วนเกี่ยวข้อง มีรายงานความชุกของการขาดฮอร์โมนการเจริญเติบโต (GHD) ที่เพิ่มขึ้นในผู้ป่วย VKC 5)
VKC และเยื่อบุตาอักเสบจากภูมิแพ้ เป็นโรคกระจกตา จากภูมิแพ้ และยังเป็นปัจจัยเสี่ยงต่อการเกิดกระจกตา อักเสบติดเชื้อ 6)
การหลีกเลี่ยงสารก่อภูมิแพ้เป็นพื้นฐาน ในช่วงฤดูเกสรดอกไม้ ควรสวมแว่นตาป้องกันหรือแว่นกันแดดเมื่อออกนอกบ้าน และล้างหน้าหลังกลับถึงบ้าน ภายในบ้าน ควรทำความสะอาด จัดการที่นอน และปรับอุณหภูมิและความชื้นเพื่อควบคุมไรฝุ่น การประคบเย็นและการใช้น้ำตาเทียม เพื่อเจือจางแอนติเจนก็มีประสิทธิภาพในการบรรเทาอาการ หลีกเลี่ยงการขยี้ตาเพราะเพิ่มความเสี่ยงต่อความเสียหายของกระจกตา และโรคกระจกตา รูปกรวย หากทราบช่วงฤดูที่อาการกำเริบ แนะนำให้ใช้ยาหยอดตาต้านภูมิแพ้ป้องกันก่อนฤดู
Q
ทำไมจึงพบบ่อยในเด็กผู้ชาย?
A
กลไกที่แน่ชัดยังไม่เป็นที่ทราบ แต่มีสมมติฐานว่าฮอร์โมนเพศส่งเสริมการดึงดูดอีโอซิโนฟิลเฉพาะที่ในเยื่อบุตา หลังวัยเจริญพันธุ์ ความแตกต่างระหว่างเพศลดลงและอาการดีขึ้น แสดงถึงการมีส่วนร่วมของปัจจัยต่อมไร้ท่อ นอกจากนี้ เด็กผู้ชายมักมีกิจกรรมกลางแจ้งบ่อยกว่าเด็กผู้หญิง ส่งผลให้ได้รับแอนติเจนมากขึ้น ซึ่งเป็นปัจจัยหนึ่งที่ทำให้เกิดโรค
แนวทางฉบับที่ 3 ใช้องค์ประกอบสามประการ ได้แก่ อาการทางคลินิก (A) ภาวะไวต่อการแพ้ชนิดที่ 1 (B: ทั้งระบบและเฉพาะที่) และปฏิกิริยาการแพ้ชนิดที่ 1 ที่เยื่อบุตา (C) เพื่อวินิจฉัยเป็นสามขั้นตอน 7)
ประเภทการวินิจฉัย ข้อกำหนด การวินิจฉัยทางคลินิก เฉพาะ A (มีอาการทางคลินิกที่จำเพาะต่อโรคเยื่อบุตาอักเสบจากภูมิแพ้ ) การวินิจฉัยทางคลินิกที่แน่นอน A + B (อาการทางคลินิก + IgE ทั้งหมดในน้ำตาบวก หรือ IgE เฉพาะแอนติเจนในซีรัมบวก หรือปฏิกิริยาทางผิวหนังบวก) การวินิจฉัยที่แน่นอน A + B + C หรือ A + C (นอกเหนือจากข้างต้น, พบ eosinophil ในเซลล์ที่ขูดจากเยื่อบุตา )
เกณฑ์การวินิจฉัยที่สำคัญสำหรับ VKC ตาม GL ฉบับที่ 3 ตาราง 2-5 ได้แก่: ปุ่มขนาดยักษ์, การเจริญของลิมบัส , รอยโรคที่กระจกตา (แผลรูปโล่, คราบจุลินทรีย์ที่กระจกตา ), ปวดตา , ขี้ตา, และตาแดง 7) การวินิจฉัยทางคลินิกขึ้นอยู่กับลักษณะทางคลินิกที่จำเพาะ (ปุ่มขนาดยักษ์คล้ายหินเรียง, จุด Horner-Trantas, แผลรูปโล่) และการซักประวัติอาการคันและปวดตา จากนั้นยืนยันด้วยผลตรวจทางห้องปฏิบัติการ
การตรวจต่อไปนี้จะใช้ร่วมกันตามแนวทางเวชปฏิบัติสำหรับโรคเยื่อบุตาอักเสบจากภูมิแพ้ ฉบับที่ 3 (GL ฉบับที่ 3) ตามชนิดและความรุนแรงของโรค 7)
การตรวจ eosinophil ในเซลล์ที่ขูดจากเยื่อบุตา : หลังจากหยดยาชาเฉพาะที่ กลับหนังตาบน นวดเยื่อบุตา อย่างเบามือด้วยแท่งแก้ว จากนั้นเก็บเมือกจากผิวเยื่อบุตา ด้วยคีมหรือช้อนตัก แล้วป้ายบนสไลด์แก้ว ย้อมสี Hansel (Eosinostain®-Torii, Torii Pharmaceutical) และ ถือว่าบวกหากพบ eosinophil อย่างน้อย 1 เซลล์ ภายใต้กล้องจุลทรรศน์แบบใช้แสง VKC มีอัตราการให้ผลบวกสูงการตรวจ IgE รวมในน้ำตา (Allerwatch® Tears IgE, Wakamoto Pharmaceutical / Minaris Medical) : ชุดตรวจวินิจฉัยอย่างรวดเร็วโดยใช้อิมมูโนโครมาโตกราฟี สอดแถบทดสอบเข้าไปในถุงเยื่อบุตา ส่วนล่างเพื่อเก็บน้ำตา สามารถอ่านผลได้ภายในประมาณ 10 นาที ความไวต่อโรคเยื่อบุตาอักเสบจากภูมิแพ้ รายงานไว้ที่ 73.6% และความจำเพาะ 100% ต้องระวังผลลบลวง 7) อัตราการให้ผลบวกจำแนกตามชนิดโรคสูงที่สุดใน VKC ที่ 94.7%AKC 80.5%, GPC 75.0%, PAC 65.4% และ SAC 61.9% 7) การตรวจระดับแอนติบอดี IgE ที่จำเพาะต่อแอนติเจนในซีรัม : เลือกแอนติเจนที่มีอัตราการให้ผลบวกสูงในผู้ป่วยโรคเยื่อบุตาอักเสบจากภูมิแพ้ เช่น ไรฝุ่น ฝุ่นบ้าน สนซีดาร์ญี่ปุ่น (sugi) หญ้าคาโมกายะ และหญ้าโออาวาไกเอริ (สูงสุด 13 รายการที่ครอบคลุมโดยประกัน) มีวิธีการวัดหลายรายการพร้อมกัน เช่น View Allergy 39 (Thermo Fisher Diagnostics) และ Mast Immunosystems V (Minaris Medical) ที่ใช้เป็นการตรวจคัดกรองที่ครอบคลุมโดยประกันการทดสอบทางผิวหนัง : ทำการทดสอบแบบสะกิดหรือขูด ถือว่าบวกหากเส้นผ่านศูนย์กลางยาวที่สุดของปุ่มนูน ≥3 มม. หรือปฏิกิริยาอย่างน้อยครึ่งหนึ่งของปุ่มนูนจากตัวควบคุมบวก ควรทำด้วยความระมัดระวังในผู้ป่วยที่มีโรคหอบหืดรุนแรง ประวัติภาวะแพ้รุนแรง หรือโรคหัวใจและหลอดเลือดที่รุนแรงการทดสอบกระตุ้นด้วยยาหยอดตา : ไม่ครอบคลุมโดยประกันและไม่มีสารละลายมาตรฐานจำหน่ายในท้องตลาด จึงไม่ค่อยได้ทำนอกเหนือจากวัตถุประสงค์การวิจัย
การกลับหนังตาบนเป็นสิ่งจำเป็น : เนื่องจากปุ่มขนาดยักษ์มักเกิดที่เยื่อบุตา ส่วนบน การสังเกตหลังการกลับหนังตาจึงเป็นกุญแจสำคัญในการวินิจฉัยการใช้สีย้อมฟลูออเรสซีน : ปุ่มเนื้อที่ทำงานมากจะติดสีฟลูออเรสซีน ที่ยอด นอกจากนี้ แผลพุพองรูปโล่ ความเสียหายของเยื่อบุกระจกตา ส่วนบน จุดฮอร์เนอร์-ทรานทัส และรอยโรคบริเวณลิมบัส ในกรณีที่ไม่รุนแรง มักจะพบได้หลังการย้อมสีเท่านั้น การใช้ฟิลเตอร์สีน้ำเงินจะเพิ่มความคมชัดและทำให้สังเกตได้ง่ายขึ้นปุ่มเนื้อที่มีเส้นผ่านศูนย์กลาง 1 มม. ขึ้นไปเรียกว่าปุ่มเนื้อขนาดยักษ์ : เป็นพื้นฐานในการวินิจฉัยโรคเยื่อบุตาอักเสบจากภูมิแพ้ ตามฤดูกาล (VKC ) และเยื่อบุตาอักเสบ ชนิดปุ่มเนื้อขนาดยักษ์ (GPC )
โรคกระจกตา และเยื่อบุตาอักเสบจากภูมิแพ้ (AKC ) : เริ่มมีอาการในช่วงอายุ 20-50 ปี พบบริเวณเยื่อบุตา หนังตาล่างเป็นหลัก ดำเนินโรคเรื้อรังร่วมกับถุงเยื่อบุตา สั้นลงและเยื่อบุตา ติดลูกตา จำเป็นต้องมีโรคผิวหนังอักเสบจากภูมิแพ้ร่วมด้วยเยื่อบุตาอักเสบจากภูมิแพ้ ตามฤดูกาลและตลอดปี (SAC/PAC)เยื่อบุตา ปุ่มเนื้อมีเพียงเล็กน้อยเยื่อบุตาอักเสบ ชนิดปุ่มเนื้อขนาดยักษ์ (GPC )ตาเทียม ไหมเย็บแผลผ่าตัด ความแตกต่างที่สำคัญจาก VKC คืออาการดีขึ้นอย่างรวดเร็วเมื่อกำจัดสาเหตุเยื่อบุตาอักเสบ จากไวรัสเยื่อบุตาอักเสบจากแบคทีเรีย เยื่อบุตาอักเสบ จากคลามัยเดียเยื่อบุตา ส่วนล่าง
Q
การตรวจ IgE ในน้ำตาด้วย Allerwatch สามารถวินิจฉัย VKC ได้แม่นยำเพียงใด?
A
ตามแนวทางปฏิบัติของญี่ปุ่นฉบับที่ 3 อัตราการให้ผลบวกของการตรวจ IgE ในน้ำตาด้วย Allerwatch ในผู้ป่วย VKC อยู่ที่ 94.7% ซึ่งสูงที่สุดในกลุ่มโรคเยื่อบุตาอักเสบจากภูมิแพ้ 7) โดยรวมแล้ว ความไวของ ACD อยู่ที่ 73.6% และความจำเพาะ 100% เนื่องจากความจำเพาะสูงแต่ความไวมีจำกัด จึงสำคัญที่จะต้องตีความผลลบปลอมร่วมกับอาการทางคลินิก การตรวจนี้เป็นชุดตรวจวินิจฉัยอย่างง่ายโดยใช้เทคนิคอิมมูโนโครมาโตกราฟี เพียงสอดแถบทดสอบเข้าไปในถุงเยื่อบุตา ส่วนล่างก็สามารถอ่านผลได้ภายในประมาณ 10 นาที
การรักษา VKC เป็นไปตามแนวทางปฏิบัติของญี่ปุ่นในการวินิจฉัยและรักษาโรคเยื่อบุตาอักเสบจากภูมิแพ้ ฉบับที่ 3 (2021)7) เนื่องจากเซลล์ Th2 มีบทบาทสำคัญในการเกิดโรค VKC ยาหยอดตาต้านภูมิแพ้ที่ไม่มีฤทธิ์ยับยั้งเซลล์ทีจึงไม่สามารถควบคุมโรคได้ จำเป็นต้องใช้ยาหยอดตากดภูมิคุ้มกันหรือยาหยอดตาสเตียรอยด์ ที่ควบคุมการทำงานของเซลล์ที
GL ฉบับที่ 3 ให้คำแนะนำ CQ ต่อไปนี้สำหรับการรักษาเยื่อบุตาอักเสบจากภูมิแพ้ ตามฤดูกาล 7) .
CQ การแทรกแซงการรักษา ระดับความเข้มของคำแนะนำ หลักฐาน CQ2 ยาหยอดตาสเตียรอยด์ แนะนำอย่างยิ่งให้ใช้ - CQ4 ยาหยอดตาไซโคลสปอริน แนะนำให้ใช้อย่างอ่อน - CQ5 ยาหยอดตาไซโคลสปอริน แทนยาหยอดตาสเตียรอยด์ คำแนะนำแบบอ่อน - CQ6 ไซโคลสปอริน + สเตียรอยด์ (การเปลี่ยนแปลงแบบเพิ่มจำนวนรุนแรง)แนะนำอย่างอ่อน - CQ7 ยาหยอดตา tacrolimus แนะนำให้ใช้อย่างยิ่ง A (แข็ง) CQ8 ยาหยอดตา tacrolimus แทนสเตียรอยด์ แนะนำอย่างอ่อน B (ปานกลาง) CQ9 Tacrolimus + สเตียรอยด์ (รุนแรง) แนะนำอย่างอ่อน C (อ่อน)
ในการวิเคราะห์อภิมานของ CQ7 ยาหยอดตา tacrolimus แสดงให้เห็นถึงการปรับปรุงคะแนนความผิดปกติของเยื่อบุกระจกตา โดยมีค่าความแตกต่างเฉลี่ยมาตรฐาน -0.89 (ช่วงความเชื่อมั่น 95% -1.32 ถึง -0.46) และคะแนน papilla เปลือกตา โดยมีค่าความแตกต่างเฉลี่ยมาตรฐาน -0.83 (ช่วงความเชื่อมั่น 95% -1.68 ถึง 0.03) 7) เนื่องจากไม่พบความดันลูกตา สูง จึงถูกจัดให้เป็นยาทางเลือกแรกในการรักษา VKC 7)
ยาหยอดตาต้านภูมิแพ้
สารยับยั้งการปล่อยสารสื่อกลาง : ทำให้เยื่อหุ้มเซลล์แมสต์คงตัวและยับยั้งการปล่อยฮิสตามีน ตัวอย่างเช่น โซเดียมโครโมไกลเคต
สารต้านตัวรับ H1 : ยับยั้งการจับของฮิสตามีนกับตัวรับแบบแข่งขัน ตัวอย่างเช่น olopatadine, epinastine เลือกใช้เมื่อมีอาการคันรุนแรง ให้เป็นการรักษาเชิงป้องกันก่อนฤดูกาล
ยาหยอดตากดภูมิคุ้มกัน
สารละลาย cyclosporine หยอดตา (Papilock Mini® 0.1%) : วางจำหน่ายในปี 2006 หยอดวันละ 3 ครั้ง มีข้อบ่งใช้สำหรับ VKC การสำรวจหลังวางตลาดทั้งหมดพบว่าอาการทั้งทางอัตวิสัยและวัตถุวิสัยดีขึ้นอย่างมีนัยสำคัญตั้งแต่เดือนแรกหลังจากเริ่มหยอด และมีรายงานผู้ป่วยจำนวนมากที่สามารถลดหรือหยุดยาหยอดตาสเตียรอยด์ ได้
สารละลาย tacrolimus หยอดตา (Talymus® 0.1%) : วางจำหน่ายในปี 2008 หยอดวันละ 2 ครั้ง มีข้อบ่งใช้เฉพาะ VKC เท่านั้น (ไม่มีข้อบ่งใช้สำหรับ AKC ) มีฤทธิ์กดภูมิคุ้มกันแรงกว่า cyclosporine และมีประสิทธิภาพในผู้ป่วยที่ไม่ตอบสนองต่อสเตียรอยด์ 7)
ตามแนวทางปฏิบัติของญี่ปุ่นฉบับที่ 3 การรักษาแบบเป็นขั้นตอนจะดำเนินการโดยใช้ยาต่อไปนี้ร่วมกันตามความรุนแรงของโรค 7)
ยา (ชื่อการค้า) ชื่อสามัญ ความเข้มข้น จำนวนครั้งที่หยอด ลักษณะเฉพาะและการครอบคลุมของประกัน ยาหยอดตา Patanol® Olopatadine hydrochloride 0.1% 4 ครั้งต่อวัน ต้าน H1 + ยับยั้งการปล่อยสารจากแมสต์เซลล์ ยาหยอดตา Alesion® Epinastine hydrochloride 0.05% 4 ครั้งต่อวัน ต้าน H1 + ยับยั้งการปล่อยสารจากแมสต์เซลล์ ยาหยอดตา Papilock Mini® Cyclosporine 0.1% 3 ครั้งต่อวัน กดภูมิคุ้มกัน (ข้อบ่งใช้สำหรับ VKC ) ยาหยอดตา Talimus® ทาโครลิมัส ไฮเดรต 0.1% วันละ 2 ครั้ง ยากดภูมิคุ้มกัน (ครอบคลุมเฉพาะ VKC ) ยาหยอดตา Flumetron® ฟลูออโรเมโธโลน 0.1% วันละ 4 ครั้ง สเตียรอยด์ ดูดซึมต่ำยาหยอดตา/หู/จมูก Linderon® เบตาเมทาโซน 0.1% วันละ 4 ครั้ง สเตียรอยด์ ฤทธิ์สูง
ยาหยอดตาต้านการแพ้เป็นพื้นฐาน และเพิ่มยาหยอดตากดภูมิคุ้มกันหรือยาหยอดตาสเตียรอยด์ ตามความรุนแรงและรอยโรคที่กระจกตา 7)
ยาหยอดพื้นฐาน : 1) Patanol® 4 ครั้ง/วัน หรือ 2) Alesion® 4 ครั้ง/วันเมื่ออาการกำเริบ : เพิ่ม 3) Talymus® (tacrolimus) 2 ครั้ง/วัน หรือ 5) Flumetholon® 4 ครั้ง/วันหากไม่ดีขึ้น : เปลี่ยน 5) Flumetholon® เป็น 3) Talymus® หรือเพิ่ม 4) Papilock Mini® (cyclosporine) 3 ครั้ง/วันหากไม่ดีขึ้นด้วย 3 ชนิด : เปลี่ยน 4) เป็น 3) Talymus®หากยังไม่ดีขึ้น : เปลี่ยน 5) Flumetholon® เป็น 6) Rinderon®หากควบคุมไม่ได้ด้วยวิธีข้างต้น : พิจารณาสเตียรอยด์ ชนิดรับประทานหรือการผ่าตัดตัดปุ่มขนาดใหญ่
หลังจากดีขึ้น ให้ ลดและหยุดยาหยอดสเตียรอยด์ ก่อน จากนั้นจึงลดยาหยอดกดภูมิคุ้มกัน เมื่อกลับเป็นซ้ำ ให้เริ่มยาหยอดกดภูมิคุ้มกันอีกครั้ง และหากยังควบคุมไม่ได้ ให้เพิ่มยาหยอดสเตียรอยด์
VKC พบได้บ่อยในผู้ป่วยอายุน้อย และควรสังเกตว่าสัดส่วนของ ผู้ตอบสนองต่อสเตียรอยด์ (ต้อหินจากสเตียรอยด์ ) สูงกว่าในผู้ป่วยอายุน้อย จำเป็นต้องมาตรวจตามนัดและวัดความดันลูกตา อย่างสม่ำเสมอ สเตียรอยด์ ที่มีฤทธิ์แรงสูง (Rinderon®) ให้ผลเร็ว แต่มีความเสี่ยงที่จะเกิดวงจรอุบาทว์ของการหยุดยาเองเมื่อดีขึ้นแล้วแย่ลง โดยเฉพาะหลังจากอายุ 10 ปีเมื่อการให้ยาถ่ายโอนจากผู้ปกครองไปยังผู้ป่วย ควรระวังความสามารถในการจัดการตนเองที่ลดลง
หากใช้สเตียรอยด์ อย่างต่อเนื่องโดยไม่เลือกในช่วงระยะสงบ ความเสี่ยงของโรคกระจกตาอักเสบจากแบคทีเรีย จะเพิ่มขึ้น ตรงกันข้ามกับระยะ active ที่ฤทธิ์ต้านแบคทีเรียของ MBP และ ECP ยังคงอยู่ ในผู้ป่วยที่มีโรคผิวหนังอักเสบภูมิแพ้ร่วมด้วย ควรระวังการเป็นพาหะหรือการติดเชื้อ MRSA และการกระตุ้นเริม
ยาหยอดตาสเตียรอยด์ ทำให้เกิดความดันลูกตา สูงได้ง่ายในเด็ก ดังนั้นห้ามใช้เองโดยไม่ได้รับคำแนะนำจากแพทย์ การใช้ยาหยอดสเตียรอยด์ อย่างต่อเนื่องโดยไม่เลือกในช่วงระยะสงบของ VKC จะเพิ่มความเสี่ยงของโรคกระจกตาอักเสบจากแบคทีเรีย สิ่งสำคัญคือต้องไปพบแพทย์เป็นประจำตามการเปลี่ยนแปลงของอาการ รับการตรวจเป็นระยะรวมถึงการวัดความดันลูกตา และปรับยาหยอดตา ยาหยอดตากดภูมิคุ้มกัน (tacrolimus, cyclosporine) ทำให้ความดันลูกตา เพิ่มขึ้นน้อย จึงเป็นพื้นฐานของการรักษาเชิงรุก
แผลหลุมโล่/คราบจุลินทรีย์ที่กระจกตา : ขูดก้นแผลหรือคราบจุลินทรีย์ด้วยมีดกอล์ฟหรือที่ขูด หลักการคือทำหลังจาก VKC ทุเลาแล้ว หากทำในระยะลุกลาม ข้อบกพร่องของเยื่อบุผิวอาจยืดเยื้อและความเสี่ยงต่อการติดเชื้อเพิ่มขึ้นการตัดกระจกตา เพื่อการรักษาด้วยเลเซอร์ เอกไซเมอร์ (PTK ) : เลือกใช้เมื่อยังมีความขุ่นของกระจกตา หลังจากกำจัดคราบจุลินทรีย์แล้ว มักจะสามารถตัดความขุ่นออกได้โดยไม่เหลือร่องรอยการปลูกถ่ายเยื่อหุ้มน้ำคร่ำ : ทำเพื่อปิดคลุมข้อบกพร่องของเยื่อบุผิวที่ยืดเยื้อ เยื่อหุ้มน้ำคร่ำมีฤทธิ์ต้านการอักเสบและส่งเสริมการสมานแผล มีประสิทธิภาพในการเป็นวัสดุปิดคลุมแผลหลุมโล่และข้อบกพร่องของเยื่อบุผิวกระจกตา ที่ยืดเยื้อ หลังผ่าตัดยังคงต้องควบคุมโรคพื้นเดิมด้วยยาหยอดตากดภูมิคุ้มกัน
หากไม่สามารถควบคุมได้ด้วยยาหยอดตากดภูมิคุ้มกันและยาหยอดสเตียรอยด์ ให้พิจารณาดังต่อไปนี้:
สเตียรอยด์ ชนิดรับประทานสเตียรอยด์ ชนิดรับประทานในเด็กมีปัญหาเรื่องการเจริญเติบโต ดังนั้นควรสั่งจ่ายในระยะเวลาสั้นที่สุดเท่าที่เป็นไปได้ หากจำเป็นต้องใช้ระยะยาว ต้องประสานงานกับกุมารแพทย์การฉีดสเตียรอยด์ เฉพาะที่ (ใต้แผ่นเปลือกตา) : ต้องระวังเป็นพิเศษเรื่องความดันลูกตา สูงการตัดปุ่มเนื้อขนาดใหญ่ด้วยการผ่าตัด : ทำเพื่อกำจัดก้อนเนื้ออักเสบ ไม่จำเป็นต้องตัดออกทั้งหมด มีผลเร็ว แต่ต้องใช้ยาหยอดตากดภูมิคุ้มกันและสเตียรอยด์ ต่อเนื่องหลังผ่าตัด ด้วยความก้าวหน้าของยาหยอดตากดภูมิคุ้มกัน ความถี่ที่ต้องรักษาด้วยการผ่าตัดลดลงอย่างมาก
GL ฉบับที่ 3 แนะนำการป้องกันและการดูแลตนเองดังต่อไปนี้ 7) :
การกำจัดไรฝุ่นในบ้าน : รักษาความสะอาดภายในบ้านเสมอ ควบคุมอุณหภูมิและความชื้น ซักเครื่องนอนอย่างน้อยสัปดาห์ละครั้ง และดูดฝุ่นเป็นประจำมาตรการป้องกันละอองเกสร : สวมแว่นตาป้องกันหรือแว่นกันแดดเมื่อออกนอกบ้าน ล้างหน้าหลังกลับบ้านการประคบเย็น : ทำให้ผิวหนังเปลือกตาเย็นลงด้วยเจลประคบเย็นการหยอดน้ำตาเทียม : เพื่อเจือจางสารก่อภูมิแพ้คำแนะนำไม่ให้ขยี้ตา : การหลีกเลี่ยงการกระตุ้นเชิงกลยังช่วยลดความเสี่ยงในการเกิดโรคกระจกตา โป่งพองการรักษาเบื้องต้น : หากทราบฤดูกาลที่อาการกำเริบ การเริ่มใช้ยาหยอดตาต้านภูมิแพ้ก่อนฤดูกาลจะมีประสิทธิภาพ
Q
จะแยกการใช้ไซโคลสปอรินและทาโครลิมัสอย่างไร?
A
ทาโครลิมัส (Talimus®) มีฤทธิ์กดภูมิคุ้มกันที่แรงกว่าไซโคลสปอริน (Papilock Mini®) และแนวทางปฏิบัติของญี่ปุ่นฉบับที่ 3 แนะนำอย่างยิ่งให้ใช้ยาหยอดตาทาโครลิมัส (หลักฐานระดับ A) 7) ทาโครลิมัสถูกเลือกใช้ในกรณีรุนแรง กรณีที่ไม่ตอบสนองต่อไซโคลสปอริน หรือผู้ที่ตอบสนองต่อสเตียรอยด์ ไซโคลสปอริน มีประสิทธิภาพมากกว่าสำหรับ VKC ชนิดตา ในขณะที่ทาโครลิมัสมีประสิทธิภาพมากกว่าสำหรับกรณีที่มีโรคผิวหนังอักเสบภูมิแพ้ร่วมด้วย ยาหยอดตาต้านภูมิแพ้ ไซโคลสปอริน ทาโครลิมัส และยาหยอดตาสเตียรอยด์ จะถูกเลือกใช้เป็นขั้นตอนตามความรุนแรง 7) การรักษาเชิงรุกด้วยทาโครลิมัส (การให้ต่อเนื่องด้วยความถี่ต่ำหลังการทุเลา) มีประสิทธิภาพในการป้องกันการกลับเป็นซ้ำ
พยาธิสรีรวิทยาของ VKC เกี่ยวข้องกับปฏิกิริยาภูมิคุ้มกันที่ซับซ้อนซึ่งเกี่ยวข้องทั้งภูมิแพ้ชนิดที่ 1 (ทันที) และภูมิไวเกินชนิดที่ 4 (ล่าช้า)
ในภูมิแพ้ชนิดที่ 1 แอนติเจนที่เข้าสู่น้ำตาทำให้เกิดการสลายตัวของแมสต์เซลล์ผ่าน IgE ในระยะทันที ฮิสตามีนจะถูกปล่อยออกมาทำให้เกิดภาวะเลือดคั่งและคัน และในระยะหลัง สารสื่อกลางที่สังเคราะห์ขึ้นใหม่ เช่น ลิวโคไตรอีน จะขยายการอักเสบ
ในภูมิไวเกินชนิดที่ 4 เซลล์ Th2 ผลิต IL-4, IL-5 และ IL-13 ซึ่งส่งเสริมการเรียกและการกระตุ้นอีโอซิโนฟิล อีโอซิโนฟิลที่ถูกกระตุ้นจะปล่อยโปรตีนที่เป็นพิษต่อเซลล์ เช่น MBP และ ECP ทำให้เกิดความเสียหายโดยตรงต่อเยื่อบุกระจกตา การทดลองในสัตว์แสดงให้เห็นว่าภูมิแพ้ชนิดที่ 1 เพียงอย่างเดียวไม่สามารถเหนี่ยวนำให้เกิดการแทรกซึมของอีโอซิโนฟิลในเยื่อบุตา ได้ และการมีส่วนร่วมของเซลล์ Th2 ทำให้เกิดการแทรกซึมของอีโอซิโนฟิลในเยื่อบุตา อย่างรุนแรง การค้นพบนี้สนับสนุนบทบาทสำคัญของเซลล์ Th2 ใน VKC
ในช่วงไม่กี่ปีที่ผ่านมา วิถี JAK/STAT ได้รับความสนใจว่ามีบทบาทสำคัญในการถ่ายทอดสัญญาณของไซโตไคน์ Th2 JAK1 เป็นสื่อกลางในการถ่ายทอดสัญญาณของ IL-4, IL-5, IL-13, IL-31 และ TSLP (thymic stromal lymphopoietin) ทำให้เป็นวิถีทางศูนย์กลางของการอักเสบจากภูมิแพ้ 1) ดังนั้น สารยับยั้ง JAK จึงได้รับความสนใจในฐานะทางเลือกการรักษาใหม่สำหรับ VKC ที่ดื้อต่อการรักษา
ในภาพพยาธิวิทยาของปุ่มเยื่อบุตา ขนาดยักษ์ จะพบการแทรกซึมของอีโอซิโนฟิล การเพิ่มจำนวนของไฟโบรบลาสต์ การสะสมของสารเมทริกซ์นอกเซลล์ รวมถึงการแทรกซึมของเซลล์ T จำนวนมาก พยาธิสภาพพื้นฐานของปุ่มคือปฏิกิริยาการสร้างเส้นเลือดใหม่ ร่วมกับเยื่อบุตา หนาตัวและการเพิ่มจำนวนของเซลล์อักเสบใต้เยื่อบุ ทำให้เนื้อเยื่อเส้นใยยื่นออกมาเป็นรูปปุ่ม มีหลอดเลือดอยู่ตรงกลาง และรอบๆ มีการแทรกซึมของเซลล์ซึ่งส่วนใหญ่เป็นลิมโฟไซต์และพลาสมาเซลล์ เนื่องจากเกิดขึ้นบนแผ่นเยื่อตาที่แข็ง จึงพบบ่อยที่เยื่อบุตา ของเปลือกตาบน
ในการตรวจทางจุลกายวิภาคของปุ่มกระจกตา ในระยะแผลเป็นของ VKC พบว่ามี hyperplasia ของเยื่อบุผิว การหายไปของชั้น Bowman การกลายเป็นวุ้นของสโตรมา และการสร้างเส้นเลือดใหม่ 3) ในการย้อมอิมมูโนฮิสโตเคมี พบว่า ABCG2 (เครื่องหมายของเซลล์ต้นกำเนิดลิมบัส ) หายไป ในขณะที่ p63 (เครื่องหมายของเซลล์ฐาน) ยังคงอยู่ 3) ผลนี้บ่งชี้ว่าความเสียหายต่อเซลล์ต้นกำเนิดลิมบัส จาก VKC ไม่ใช่ความล้มเหลวของเซลล์ต้นกำเนิดโดยสมบูรณ์ แต่เป็น ความผิดปกติบางส่วน ซึ่งเป็นข้อค้นพบสำคัญสำหรับการประเมินพยากรณ์โรคหลังการปลูกถ่ายกระจกตา (DALK หรือ PKP ) 3)
เนื้อหาของบทความนี้มีวัตถุประสงค์เพื่อให้ข้อมูลแก่ผู้เชี่ยวชาญทางการแพทย์ และไม่ใช่พื้นฐานสำหรับการวินิจฉัยหรือการรักษาเฉพาะบุคคล การตัดสินใจทางคลินิกตามสภาพของผู้ป่วยควรทำโดยแพทย์ผู้รักษา
ในหญิงอายุ 18 ปีที่มี VKC รุนแรงและโรคผิวหนังอักเสบภูมิแพ้ การเริ่มรับประทานยาอูปาดาซิทินิบ (upadacitinib) ซึ่งเป็นยายับยั้ง JAK1 แบบเลือกสรร ส่งผลให้ปุ่มขนาดใหญ่แบนลงอย่างเห็นได้ชัดหลังจาก 2 เดือน 1) ผู้ป่วยรายนี้ดื้อต่อการรักษา โดยมีระดับ IgE ในซีรัมสูงมาก (8973 IU/mL) แต่มีแนวโน้มที่ดีเมื่อใช้ร่วมกับยาหยอดตา tacrolimus 1)
JAK1 เป็นสื่อกลางในการถ่ายทอดสัญญาณของไซโตไคน์ Th2 (IL-4, IL-5, IL-13, IL-31) และ TSLP 1) การยับยั้ง JAK1 โดยอูปาดาซิทินิบสามารถยับยั้งไซโตไคน์เหล่านี้ได้อย่างครอบคลุม ซึ่งอาจเป็นทางเลือกในการรักษาใหม่สำหรับผู้ป่วยหนักที่ดื้อต่อยาหยอดตากดภูมิคุ้มกันแบบดั้งเดิม 1)
ในครอบครัวของฝาแฝดแท้และบิดาที่เป็น VKC ได้ทำการวิเคราะห์ HLA โดยใช้การหาลำดับรุ่นใหม่ (NGS) และพบความสัมพันธ์ของ HLA-DQB105:01, HLA-DRB1 01:01:01 และ HLA-A*32:01:01 กับ VKC 2) นี่เป็นรายงานแรกของการวิเคราะห์ HLA โดยใช้ NGS ใน VKC 2)
ในการศึกษาที่ตรวจเนื้อเยื่อกระจกตา ในระยะแผลเป็นของ VKC ด้วยอิมมูโนฮิสโตเคมี ใน 3 ราย (4 ตาที่ได้รับการผ่าตัด DALK หรือปลูกถ่ายกระจกตา ทะลุ) พบว่ามี hyperplasia ของเยื่อบุผิว การหายไปของชั้น Bowman การกลายเป็นวุ้นของสโตรมา และการสร้างเส้นเลือดใหม่ 3) จากผล ABCG2 ลบ และ p63 บวก สรุปได้ว่ามีความผิดปกติบางส่วนของเซลล์ต้นกำเนิดลิมบัส 3)
มีรายงานการกลายเป็นเคราตินของเยื่อบุตา ที่เปลือกตาทั้งสองข้างในผู้ป่วย VKC ที่เป็นมานาน (มากกว่า 20 ปีนับตั้งแต่เริ่มป่วยในวัยเด็ก) 4) นี่เป็นรายงานผู้ป่วยรายแรกของการกลายเป็นเคราตินของเยื่อบุตา ที่เปลือกตาใน VKC 4) ได้รับการจัดการโดยการตัดรอยโรคออกและปลูกถ่ายเยื่อบุตา ด้วยตนเอง และไม่กลับเป็นซ้ำเป็นเวลา 4 ปี 4) ค่าความคมชัดของสายตาที่แก้ไขแล้ว 0.8 (20/25) ทำได้โดยการใช้เลนส์สเคลอรัล (PROSE) 4)
มีรายงานความชุกของภาวะขาดฮอร์โมนการเจริญเติบโต (GHD) ที่เพิ่มขึ้นในผู้ป่วย VKC 5) ในกรณี VKC ของเด็กชายอายุ 11 ปี พบว่ามี GHD ร่วมด้วย และได้รับการปรับปรุงอย่างชัดเจนหลังจากเปลี่ยนไปใช้ยาหยอดตา tacrolimus และ fluorometholone เป็นเวลา 6 สัปดาห์ 5) นอกจากนี้ยังมีรายงานว่าการรักษาด้วย GH ช่วยลดเครื่องหมายการอักเสบ เช่น CRP และ IL-6 ซึ่งทำให้เกิดความสนใจในบทบาทของ GHD ในพยาธิสภาพของ VKC 5)
มีรายงานกรณีที่ได้ผลดีของ omalizumab ซึ่งเป็นโมโนโคลนอลแอนติบอดีต่อต้าน IgE นอกจากนี้ การทดลองทางคลินิกของ dupilumab ซึ่งเป็นแอนติบอดีต่อตัวรับ IL-4 alpha สำหรับโรคเยื่อบุตาอักเสบจากภูมิแพ้ กำลังดำเนินอยู่ และคาดว่าจะนำมาประยุกต์ใช้กับ VKC ยาชีววัตถุ เหล่านี้อาจเป็นทางเลือกใหม่สำหรับกรณีดื้อยาที่ไม่ตอบสนองต่อยาหยอดตากดภูมิคุ้มกันแบบเดิม อย่างไรก็ตาม แม้ว่า dupilumab จะใช้กันอย่างแพร่หลายในโรคผิวหนังอักเสบภูมิแพ้ทางผิวหนัง แต่เป็นที่ทราบกันว่ามีผลข้างเคียงต่อผิวตา เช่น เยื่อบุตาอักเสบ และเปลือกตาอักเสบ ในอัตราที่สูง ดังนั้นจึงจำเป็นต้องชั่งน้ำหนักระหว่างประโยชน์และความเสี่ยงอย่างรอบคอบเมื่อนำมาใช้กับ VKC
แนวทางปฏิบัติของญี่ปุ่นฉบับที่ 3 7) กล่าวถึงความท้าทายในอนาคต เช่น การสะสมหลักฐานเกี่ยวกับการใช้ยาหยอดตากดภูมิคุ้มกันในระยะยาว โดยเฉพาะข้อมูลความปลอดภัยระยะยาวมากกว่า 10 ปีของยาหยอดตา tacrolimus การกำหนดโปรโตคอลการใช้ร่วมกันที่เหมาะสมกับยาหยอดตาสเตียรอยด์ การติดตามกรณีที่เริ่มป่วยในวัยเด็กจนถึงวัยผู้ใหญ่ และการทดลองแบบสุ่มที่มีกลุ่มควบคุมเกี่ยวกับระยะเวลาในการรักษาเริ่มต้น นอกจากนี้ การสำรวจทางระบาดวิทยาระดับชาติอย่างต่อเนื่องเพื่อติดตามการเปลี่ยนแปลงตามเวลาของความชุกของ VKC ตั้งแต่การสำรวจครั้งก่อนก็มีความสำคัญเช่นกัน เนื่องจากภาวะโลกร้อนและการเพิ่มขึ้นของปริมาณละอองเกสรสนซีดาร์ ความชุกและความรุนแรงของ VKC อาจเปลี่ยนแปลงในอนาคต จึงจำเป็นต้องมีการปรับปรุงข้อมูลทางระบาดวิทยาอย่างต่อเนื่อง
Q
ยับยั้ง JAK จะถูกใช้ในการรักษา VKC ในอนาคตหรือไม่?
A
มีรายงานผู้ป่วยที่แสดงประสิทธิภาพของ upadacitinib (ยับยั้ง JAK1 แบบเลือกสรร) ใน VKC ที่ดื้อยา 1) เนื่องจาก JAK1 เป็นสื่อกลางในการถ่ายทอดสัญญาณของไซโตไคน์ Th2 อย่างครอบคลุม ในทางทฤษฎีจึงมีกลไกการออกฤทธิ์ที่สอดคล้องกับพยาธิสภาพของ VKC อย่างไรก็ตาม ในปัจจุบันยังไม่มีการอนุมัติข้อบ่งชี้สำหรับ VKC และยังอยู่ในขั้นตอนรายงานผู้ป่วยเท่านั้น คาดว่าจะมีการทดลองทางคลินิกเพื่อตรวจสอบความปลอดภัยและประสิทธิภาพในอนาคต ในแนวทางปฏิบัติปัจจุบัน (ฉบับที่ 3) ยาหยอดตา tacrolimus (Talymus®) ยังคงเป็นการรักษาทางเลือกแรก 7)
Mima R, et al. Refractory vernal keratoconjunctivitis with atopic dermatitis improved by upadacitinib: a case report. Am J Ophthalmol Case Rep. 2024;35:102069.
Artesani MC, et al. Next-generation sequencing HLA typing with monozygotic twins and their father with vernal keratoconjunctivitis. Pediatr Allergy Immunol. 2021;32(7):1549-1553.
Jaffet J, et al. Histopathological and immunohistochemical analysis of corneal buttons in vernal keratoconjunctivitis. Ocul Surf. 2022;24:24-32.
Kate A, et al. Tarsal conjunctival keratinization in long-standing vernal keratoconjunctivitis: a case report. BMC Ophthalmol. 2022;22:182.
Fukushima A, Tabuchi H. A case of vernal keratoconjunctivitis with growth hormone deficiency. Cureus. 2022;14(10):e30615.
American Academy of Ophthalmology Cornea/External Disease Preferred Practice Pattern Panel. Bacterial Keratitis Preferred Practice Pattern. Ophthalmology. 2024;131(2):P1-P47.
日本眼科アレルギー学会診療ガイドライン作成委員会. アレルギー性結膜疾患診療ガイドライン(第3版). 日眼会誌. 2021;125(8):741-785.