การกร่อนของเยื่อบุกระจกตาแบบธรรมดา
สาเหตุ: ส่วนใหญ่เกิดจากการบาดเจ็บทางกล
การดำเนินโรค: โดยปกติจะหายภายในไม่กี่วัน
ลักษณะเด่น: เป็นรอยโรคของเยื่อบุชั่วคราวและไม่กลับเป็นซ้ำ

รอยโรคของเยื่อบุกระจกตาคือภาวะที่เยื่อบุกระจกตาทุกชั้นสูญหายไป โดยทั่วไปใช้เป็นคำเดียวกับ ‘การกร่อนของเยื่อบุกระจกตา’ เยื่อบุกระจกตาประกอบด้วยเยื่อบุเนื้อเยื่อแบนหลายชั้นประมาณ 5–7 ชั้น เยื่อบุทั้งหมดจะถูกแทนที่ใหม่ภายในประมาณ 7 วัน แต่ละวันประมาณ 1 ชั้นหลุดออกจากผิวหน้า และภาวะสมดุลถูกคงไว้โดยการแบ่งตัวของเซลล์ฐานและการส่งเสริมจากเซลล์ต้นกำเนิดบริเวณลิมบัส
Thoft และคณะได้อธิบายภาวะสมดุลนี้ด้วยสมการ X + Y = Z1) X คือการแบ่งตัวและการเพิ่มจำนวนของเซลล์ฐานกระจกตา Y คือการเคลื่อนที่และการส่งเสริมของเซลล์ต้นกำเนิดบริเวณลิมบัส Z คือการหลุดลอกของเซลล์ผิวกระจกตา เมื่อภาวะ X + Y < Z คงอยู่เป็นเวลานาน จะเกิดรอยโรคของเยื่อบุกระจกตาขึ้น1)
รอยโรคของเยื่อบุกระจกตาแบ่งทางคลินิกได้เป็น 3 ประเภทดังนี้
การกร่อนของเยื่อบุกระจกตาแบบธรรมดา
สาเหตุ: ส่วนใหญ่เกิดจากการบาดเจ็บทางกล
การดำเนินโรค: โดยปกติจะหายภายในไม่กี่วัน
ลักษณะเด่น: เป็นรอยโรคของเยื่อบุชั่วคราวและไม่กลับเป็นซ้ำ
การกร่อนของเยื่อบุกระจกตาที่กลับเป็นซ้ำ
สาเหตุ: การยึดติดกับเยื่อฐานไม่ดี
การดำเนินโรค: กลับเป็นซ้ำซ้ำแล้วซ้ำเล่าหลังจากการหาย
ลักษณะเด่น: เริ่มมีอาการปวดตาอย่างฉับพลันเมื่อตื่นนอน
รอยโรคของเยื่อบุกระจกตาที่ยาวนาน (PED)
สาเหตุ: การลดลงของความรู้สึกที่กระจกตา ความเสียหายของเซลล์ต้นกำเนิด เป็นต้น
การดำเนินโรค: ไม่มีการสร้างเยื่อบุผิวใหม่นานกว่า 2 สัปดาห์
ลักษณะเด่น: มีขอบม้วน (rolled-up edge) ที่ขอบของรอยโรค
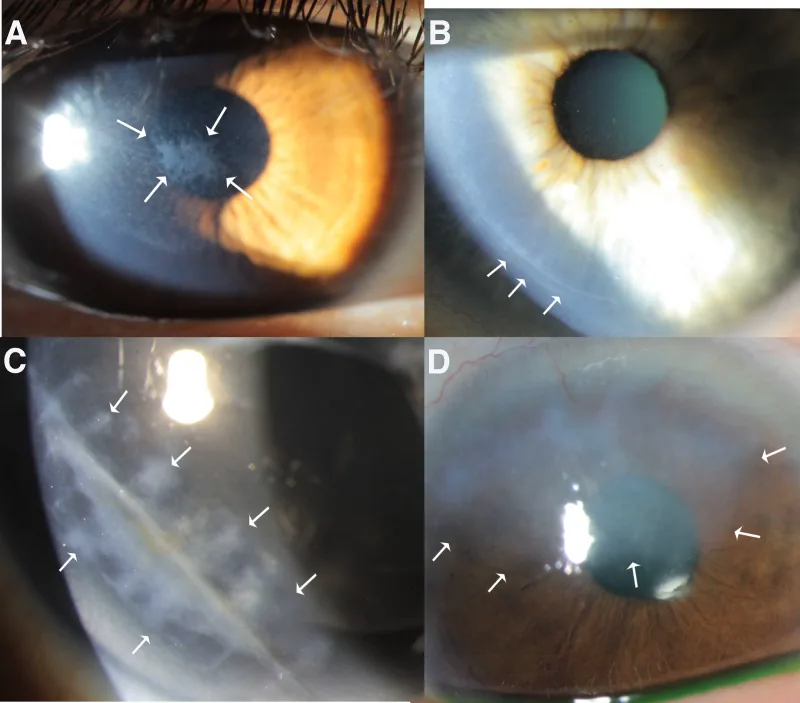
อาการร่วมคือปวดตา รู้สึกมีสิ่งแปลกปลอม น้ำตาไหล กลัวแสง และตามัว อย่างไรก็ตามลักษณะจะแตกต่างกันไปตามชนิดของโรค
การย้อมฟลูออเรสซีนจะทำให้รอยขาดของเยื่อบุผิวชัดเจน ประเมินขอบเขต รูปร่าง และความลึกของรอยขาดโดยใช้กล้องจุลทรรศน์ชนิดกรีดที่มีฟิลเตอร์สีน้ำเงินโคบอลต์
การสึกกร่อนของกระจกตาทั่วไป (แบบธรรมดา) จะไม่กลับเป็นซ้ำหลังจากหายดี ในขณะที่การสึกกร่อนของเยื่อบุผิวกระจกตาแบบเป็นซ้ำจะเกิดการสึกกร่อนอีกครั้งในตำแหน่งเดิมหลังจากหายดีแล้วหลายสัปดาห์ถึงหลายปี ลักษณะเด่นคือปวดตากะทันหันเมื่อตื่นนอน สาเหตุเกิดจากการยึดติดของเยื่อบุผิวกับเยื่อฐานไม่ดี บางครั้งประวัติการบาดเจ็บไม่ชัดเจน และมักถูกวินิจฉัยผิดเป็นเริมที่กระจกตา
สาเหตุของรอยขาดเยื่อบุผิวกระจกตามีความหลากหลาย
| ประเภท | สาเหตุที่พบบ่อย |
|---|---|
| การบาดเจ็บ | การบาดเจ็บเชิงกล / เยื่อบุกระจกตาอักเสบจากรังสียูวี / การบาดเจ็บจากสารเคมี |
| โรคผิวตา | ตาแห้ง / ภาวะพร่องสเต็มเซลล์บริเวณลิมบัส |
| ความผิดปกติของเส้นประสาท | โรคกระจกตาเสื่อมจากเส้นประสาท / โรคกระจกตาจากเบาหวาน |
| เกิดจากยา | พิษจากสารกันเสีย, 5-FU, ยายับยั้ง EGFR |
| ความผิดปกติของโครงสร้าง | หนังตากลับเข้า, การปิดตาไม่สนิท (ตาดำแห้ง) |
สาเหตุที่พบบ่อยที่สุด การถลอกของกระจกตาจากขอบกระดาษ เล็บ นิ้ว ฯลฯ พบบ่อย การกัดกร่อนซ้ำส่วนใหญ่เกิดจากการบาดเจ็บ แต่ผู้ป่วยอาจจำไม่ได้ว่ามีประวัติการบาดเจ็บ
ในระหว่างการดมยาสลบ ผู้ป่วยประมาณ 60% หลับตาไม่สนิท ทำให้กระจกตาแห้งและได้รับบาดเจ็บ2) โรคกระจกตาจากการเปิดรับแสงเกิดขึ้นที่ความถี่ 0.9–3.3 รายต่อการดมยาสลบ 1,000 ราย2) ในผู้ป่วยที่ต่อขนตา แผ่นปิดป้องกันดวงตาไม่สามารถทำให้หลับตาได้สนิท ทำให้ความเสี่ยงเพิ่มขึ้น2)
Cope และคณะ (2024) รายงานกรณีผู้ป่วยที่มีภาวะเปลือกตาอักเสบและตาแห้งจากการต่อขนตา เกิดการถลอกของกระจกตาระหว่างการดมยาสลบในการผ่าตัดคลอด2) แผ่นปิดป้องกันดวงตาไม่สามารถทำให้หลับตาได้สนิท และหลังผ่าตัดพบข้อบกพร่องของเยื่อบุผิวขนาด 0.5 ซม. × 0.5 ซม. ที่กระจกตาส่วนล่าง
ยาหยอดตาต้านมะเร็งที่ทำลายเซลล์ เช่น 5-FU ยับยั้งการแบ่งตัวของเซลล์ฐานกระจกตาและทำให้เกิดการกร่อนของกระจกตา1) หากไม่มีช่วงพักยา (chemo holiday) อาจทำให้เกิดการกร่อนของกระจกตาซ้ำได้1)
Tanaka และคณะ (2024) รายงานกรณีผู้ป่วยที่ได้รับยา 1% 5-FU หยอดตาสำหรับติ่งเนื้อเยื่อบุตาโดยไม่หยุดพักยา ส่งผลให้เกิดการกร่อนของเยื่อบุกระจกตาซ้ำ1) การกร่อนหายไปหลังจากหยุดยาและกลับมาเป็นอีกเมื่อเริ่มใช้ยาอีกครั้ง
ยายับยั้ง EGFR (เช่น panitumumab) ทำให้การสมานแผลของเยื่อบุกระจกตาช้าลง4) EGF ในน้ำตามีบทบาทสำคัญในการรักษาสมดุลของเยื่อบุกระจกตาผ่าน EGFR และยายับยั้ง EGFR จะขัดขวางเส้นทางนี้ ทำให้การสมานแผลบกพร่องและเยื่อบุบางลง4)
ความเสียหายของเยื่อบุผิวเรื้อรังจากสารกันเสียในยาหยอดตา (โดยเฉพาะ benzalkonium chloride) ก็มีความสำคัญเช่นกัน ในโรคเยื่อบุกระจกตาจากพิษยา เยื่อบุกระจกตาจะถูกทำลายมากกว่าเยื่อบุตาส่วนนูน เมื่อรุนแรง กระจกตาอักเสบแบบจุดจะกระจายทั่วกระจกตา และดำเนินไปสู่โรคเยื่อบุกระจกตารูปพายุเฮอริเคนและรอยร้าวของเยื่อบุผิว บางครั้งอาจทำให้เกิดข้อบกพร่องของเยื่อบุผิวที่หายช้า การได้รับสารกันเสียเป็นเวลานานอาจทำให้การทำงานของลิมบัสลดลงและเกิด pseudopemphigoid
การรับรู้ความรู้สึกของกระจกตาที่ลดลงทำให้สูญเสียการสะท้อนป้องกัน และทำให้การบาดเจ็บของเยื่อบุผิวดำเนินไปได้ง่าย ความผิดปกติของเส้นประสาทไทรเจมินัลจากการกลับมาทำงานของไวรัสอีสุกอีใส-งูสวัด (VZV) เป็นสาเหตุที่พบได้บ่อย
Gorgani และคณะ (2021) รายงานผู้ป่วยที่เป็นแผลที่กระจกตาจากโรคทางระบบประสาทและม่านตาอักเสบร่วมกับเอ็นโดฟทัลไมติสหลังการกลับมาทำงานของ VZV ที่เส้นประสาทไทรเจมินัล ต่อมาเกิด Ramsay-Hunt syndrome (อัมพาตเส้นประสาทใบหน้า)3) มีการคาดว่า VZV แพร่จากปมประสาทไทรเจมินัลไปยังปมประสาทเจนิคูเลท และการเกิดอัมพาตเส้นประสาทใบหน้าร่วมสามารถทำให้โรคกระจกตาจากระบบประสาทแย่ลงได้
โรคเส้นประสาทกระจกตาจากเบาหวานก็เป็นพื้นฐานของการบาดเจ็บของเยื่อบุผิวด้วยกลไกเดียวกัน
ในภาวะหนังตาหงิก (entropion) ขนตาจะสัมผัสกับกระจกตา ทำให้เกิดการระคายเคืองทางกลอย่างต่อเนื่อง นำไปสู่การบาดเจ็บของเยื่อบุผิว
Redd และคณะ (2022) รายงานผู้ป่วยทารกแรกเกิดที่มีการบาดเจ็บของเยื่อบุผิวแบบยืดเยื้อเนื่องจากหนังตาหงิกแต่กำเนิด5) การบาดเจ็บของเยื่อบุผิวไม่ดีขึ้นแม้จะรักษาด้วยยาปฏิชีวนะ แต่การสร้างเยื่อบุผิวเกิดขึ้นได้หลังจากการแก้ไขหนังตาหงิกด้วยโบทูลินัมทอกซิน 1 สัปดาห์ รายงานนี้แสดงให้เห็นว่าการแก้ไขความผิดปกติของโครงสร้างที่เป็นสาเหตุมีความจำเป็นต่อการหายของเยื่อบุผิว
ภาวะพร่องสเต็มเซลล์ลิมบัสเกิดจากเคมีบาดเจ็บ, Stevens-Johnson syndrome, ocular pemphigoid เป็นต้น ทำให้ความสามารถในการสร้างเยื่อบุผิวใหม่หมดไป ส่งผลให้เกิดการบาดเจ็บของเยื่อบุผิวแบบยืดเยื้อ โรคกระจกตาเสื่อม (โดยเฉพาะ map-dot-fingerprint dystrophy) เป็นพื้นฐานของ recurrent erosion
ใช่ คอนแทคเลนส์เป็นปัจจัยเสี่ยงของการบาดเจ็บของเยื่อบุผิวกระจกตา การบาดเจ็บทางกลขณะใส่/ถอดเลนส์ ภาวะขาดออกซิเจนจากการซึมผ่านออกซิเจนไม่ดี พิษจากเลนส์สกปรก ล้วนเป็นสาเหตุของการบาดเจ็บของเยื่อบุผิวได้ โดยเฉพาะการใส่คอนแทคเลนส์ชนิดนิ่มเป็นเวลานานจะลดการรับรู้ความรู้สึกของกระจกตา ทำให้รับรู้ถึงการบาดเจ็บช้าลง เวลาใส่ที่เหมาะสมและการรักษาความสะอาดมีความสำคัญ
เป็นการตรวจที่สำคัญที่สุด บริเวณที่ขาดหายของเยื่อบุผิวจึงติดสีเขียวอย่างชัดเจน ใช้ฟิลเตอร์สีน้ำเงินโคบอลต์ของกล้องจุลทรรศน์ชนิดร่องกราดเพื่อประเมินขอบเขต รูปร่าง และความลึกของรอยโรค ต้องแยกจากโรคเยื่อบุผิวจุดกระจาย (SPK) และตรวจสอบการยึดติดของเยื่อบุผิวที่ไม่ดีรอบ ๆ รอยถลอก
เยื่อบุผิวจึงปกติมีหน้าที่เป็นเกราะป้องกันและไม่ยอมให้ฟลูออเรสซีนผ่านเข้าไป เมื่อการทำงานของเกราะป้องกันเยื่อบุผิวบกพร่อง อาจพบการติดสีช่วงปลาย (batholin keratopathy)
จำเป็นอย่างยิ่งในการวินิจฉัยโรคกระจกตาจากประสาทเสื่อม ประเมินเชิงปริมาณด้วยเครื่องวัดความรู้สึกกระจกตา Cochet-Bonnet หากพบว่าความรู้สึกกระจกตาลดลง ต้องค้นหาสาเหตุของความผิดปกติของเส้นประสาทไทรเจมินัล
ภาวะตาแห้งมักเป็นพื้นฐานของรอยโรคเยื่อบุผิวที่หายช้า ประเมินการหลั่งน้ำตาด้วย BUT (เวลาการแตกตัวของฟิล์มน้ำตา) และการทดสอบ Schirmer หากการหลั่งน้ำตาลดลงมาก ให้พิจารณาใส่หัตถ์จุดน้ำตา
การแยกจากแผลกระจกตาติดเชื้อเป็นสิ่งสำคัญ หากมีสารแทรกซึมในเนื้อกระจกตาหรือหนองในช่องหน้าต้องรักษาเป็นแผลกระจกตา
ในรอยโรคเยื่อบุผิวจึงข้างเดียวและเป็นซ้ำ ต้องนำโรคเริมกระจกตา (แผลรูปกิ่งไม้) เข้ามาในการวินิจฉัยแยกโรคเสมอ รอยถลอกเยื่อบุผิวจึงซ้ำซ้อนมักถูกวินิจฉัยผิดเป็นโรคเริมกระจกตา
หลักการรักษาคือ การขจัดสาเหตุ และ การส่งเสริมการสร้างเยื่อบุผิวใหม่ กลยุทธ์การรักษาแตกต่างกันตามชนิดของโรค
กรณีเล็กน้อย (รอยถลอกเล็ก) หายได้ด้วยน้ำตาเทียมและการสังเกตอาการเท่านั้น ตั้งแต่ระดับปานกลางขึ้นไป ให้ใช้วิธีการต่อไปนี้เพื่อป้องกันการติดเชื้อและปกป้องเยื่อบุผิว
| ยา | วิธีใช้ |
|---|---|
| Cravit ยาหยอดตา 1.5% | 3 ครั้ง/วัน |
| Hyalein ยาหยอดตา 0.1% | 5–6 ครั้ง/วัน |
| Tarivid ยาขี้ผึ้งทาตา 0.3% | ก่อนนอน |
หากปวดมาก ให้เพิ่มยาโลโซนินชนิดรับประทาน การใส่คอนแทคเลนส์ชนิดอ่อนเพื่อการรักษา (BCL) หรือการปิดตาสามารถบรรเทาอาการได้
ระยะเฉียบพลันรักษาเช่นเดียวกับการถลอกแบบธรรมดา สิ่งสำคัญคือต้องเริ่ม ป้องกันการกลับเป็นซ้ำ ตั้งแต่เมื่อเยื่อบุผิวได้รับการซ่อมแซมแล้ว ดำเนินการรักษาตามขั้นตอนดังต่อไปนี้
(1) ยาขี้ผึ้งทาก่อนนอนและน้ำตาเทียมเมื่อตื่นนอน
ใส่ยาขี้ผึ้งตา Tarivid ก่อนนอน และหยอด Soft Santear เมื่อตื่นนอน แนะนำให้ผู้ป่วยวางขวดยาหยอดตาไว้ข้างหมอนและหยอดทันทีหลังตื่นนอน ควรทำต่อเนื่องอย่างน้อย 3 เดือน ideally 6 เดือน หลังจากอาการถลอกหายไป
(2) การใส่คอนแทคเลนส์ชนิดอ่อนเพื่อการรักษา
การใส่แบบต่อเนื่องเป็นสิ่งสำคัญ เปลี่ยนเลนส์ประมาณทุก 1 สัปดาห์ สามารถใช้คอนแทคเลนส์แบบใช้แล้วทิ้งได้
(3) วิธีการรักษาโดยการผ่าตัด
พิจารณาเมื่อการรักษาแบบประคับประคองไม่ได้ผล จำเป็นต้องอธิบายให้ชัดเจนเพราะอาจมีอาการปวดและปฏิกิริยาการอักเสบเกิดขึ้นทันทีหลังทำ
การรักษาภาวะพื้นฐาน (ตาแห้ง, เส้นประสาทพิการ, หลับตาไม่สนิท ฯลฯ) มีความสำคัญที่สุด อาจไม่สามารถรักษาเยื่อบุผิวให้หายได้หากไม่แก้ไขความผิดปกติของโครงสร้างที่เป็นสาเหตุ5)
การรักษาแบบประคับประคอง
การหยอดตา hyaluronic acid: ป้องกันเยื่อบุผิวและส่งเสริมการสมานแผล
การหยอดตาด้วยซีรั่มตนเอง: มีปัจจัยการเจริญเติบโตและวิตามินเอ
SCL เพื่อการรักษา: ป้องกันเยื่อบุผิวทางกลไก
การบังคับหลับตา / การเย็บเปลือกตา: รับประกันการปกคลุมกระจกตา
การรักษาโดยการผ่าตัด
การปลูกถ่ายเยื่อหุ้มรก: ฤทธิ์ต้านการอักเสบและส่งเสริมการสมานแผล
การปลูกถ่ายลิมบัส: สำหรับภาวะพร่องสเต็มเซลล์ของลิมบัส
การปลูกถ่ายแผ่นเซลล์เยื่อบุผิวที่เพาะเลี้ยง: การประยุกต์ใช้เวชศาสตร์ฟื้นฟู
การเยื่อบุตาคลุมกระจกตา: สำหรับกรณีแผลพุพองหรือทะลุที่รักษายาก
ในภาวะเยื่อบุผิวบกพร่องแบบเรื้อรังจากโรคกระจกตาเสื่อมจากเส้นประสาท จำเป็นต้องรักษาที่ส่งเสริมการสมานแผลอย่างจริงจังนอกเหนือจากการปกป้องเยื่อบุผิว พื้นฐานคือการปกป้องเยื่อบุผิวด้วยยาทาขี้ผึ้งทาตา Tarivid (0.3%) ร่วมกับยาหยอดตา Hyalein (0.1%) และยาหยอดตา Mucosta UD (2%) หากไม่ตอบสนองต่อการรักษาด้วยยา ให้ทำการปลูกถ่ายเยื่อหุ้มรกหรือการเย็บเปลือกตา
แผลถลอกกระจกตาขนาดเล็กธรรมดามักหายภายใน 1-3 วัน แม้แต่เยื่อบุผิวบกพร่องขนาดใหญ่ หากไม่มีปัญหาพื้นฐาน มักจะมีการสร้างเยื่อบุผิวใหม่ภายใน 1 สัปดาห์ อย่างไรก็ตาม หากมีภาวะพื้นฐานเช่น ความรู้สึกของกระจกตาลดลง โรคตาแห้ง หรือความผิดปกติของสเต็มเซลล์ลิมบัส อาจยืดเยื้อเป็นหลายสัปดาห์ถึงหลายเดือน หากไม่มีการสร้างเยื่อบุผิวใหม่ภายใน 2 สัปดาห์ จำเป็นต้องตรวจสอบเพิ่มเติมในฐานะภาวะเยื่อบุผิวบกพร่องแบบเรื้อรัง
การซ่อมแซมเยื่อบุผิวกระจกตาบกพร่องดำเนินไปเป็น 3 ขั้นตอนดังนี้
ระยะที่ 1 (ระยะแผ่ขยายและเคลื่อนที่): เมื่อเกิดเยื่อบุผิวบกพร่อง ไฟโบรเนกตินจะปรากฏบนผิวของบริเวณที่บกพร่อง เซลล์เยื่อบุผิวรอบบริเวณที่บกพร่องจะแผ่ขยายและเคลื่อนที่ไปบนไฟโบรเนกตินนี้
ระยะที่ 2 (ระยะเพิ่มจำนวน): เมื่อบริเวณที่บกพร่องถูกปกคลุม การแบ่งตัวและเพิ่มจำนวนของเซลล์ฐานเยื่อบุผิวจะเริ่มขึ้น เซลล์ที่เพิ่มจำนวนจะค่อยๆ ถูกส่งไปยังบริเวณที่บกพร่อง และเยื่อบุผิวจะฟื้นความหนากลับคืนมา
ระยะที่ 3 (ระยะการแบ่งตัว): ผ่านช่วงการแบ่งตัวของเซลล์ เยื่อบุผิวที่สร้างใหม่จะกลับมาเป็นปกติ
สเต็มเซลล์ของเยื่อบุกระจกตาอยู่ที่ลิมบัส แม้ว่าเยื่อบุกระจกตาทั้งหมดจะบกพร่อง แต่หากเยื่อบุลิมบัสยังแข็งแรง เยื่อบุลิมบัสจะซ่อมแซมบริเวณที่บกพร่อง ลิมบัสยังทำหน้าที่เป็นเกราะป้องกันไม่ให้เยื่อบุตาลุกล้ำเข้าไปในกระจกตา
เมื่อเยื่อบุกระจกตาและเยื่อบุลิมบัสสูญเสียไปทั้งหมด เยื่อบุตาจะปกคลุมกระจกตา หากเยื่อโบว์แมนไม่ถูกทำลาย เยื่อบุตาอาจเปลี่ยนสภาพเป็นเยื่อบุกระจกตาได้ เมื่อมีการทำลายเยื่อโบว์แมนหรือมีการบุกรุกของหลอดเลือด เยื่อบุตาจะยังคงมีฟีโนไทป์เดิมขณะอยู่บนกระจกตา และจำเป็นต้องผ่าตัดฟื้นฟูผิวตา
สภาวะสมดุลของเยื่อบุกระจกตาถูกรักษาไว้โดยผลรวมของการแบ่งตัวของเซลล์ฐาน (X) และการเคลื่อนที่ของเซลล์ต้นกำเนิดลิมบัส (Y) สมดุลกับการหลุดลอกของผิวชั้นบน (Z)1)
ยาต้านมะเร็งที่ทำลายเซลล์ เช่น 5-FU ยับยั้งการแบ่งตัวของเซลล์ฐาน (X) หากให้ยาโดยไม่หยุดพัก ความไม่สมดุล X + Y < Z จะคงอยู่ ทำให้เกิดการกร่อนของกระจกตา1) การกำหนดระยะหยุดยาจะช่วยให้เซลล์ปกติฟื้นตัวได้1)
ยายับยั้ง EGFR ทำให้เกิดความเสียหายต่อเยื่อบุผ่านกลไกที่แตกต่างกัน EGF ในน้ำตามีบทบาทสำคัญในการรักษาสภาวะสมดุลของเยื่อบุกระจกตาผ่าน EGFR ยายับยั้ง EGFR จะขัดขวางเส้นทางนี้ ทำให้เยื่อบุหายช้าและบางลง4)
สาเหตุหลักของการกร่อนซ้ำคือการยึดเกาะที่ไม่ดีระหว่างเซลล์ฐานเยื่อบุกระจกตากับเยื่อฐาน ปกติเซลล์ฐานเยื่อบุจะยึดติดแน่นกับเยื่อฐานและเยื่อโบว์แมนผ่านเฮมิเดสโมโซมและเส้นใยยึดเหนี่ยว เมื่อกลไกการยึดเกาะถูกทำลายจากการบาดเจ็บหรือกระจกตาเสื่อม เยื่อบุจะหลุดลอกได้ง่ายและเป็นซ้ำ
เป็นยาหยอดตาปัจจัยการเจริญเติบโตของเส้นประสาทชนิดรีคอมบิแนนท์ของมนุษย์ (NGF) มีประสิทธิภาพสำหรับโรคกระจกตาจากความผิดปกติของเส้นประสาทเลี้ยงกระจกตา ตามโปรโตคอลหยอด 20 µg/mL ครั้งละ 1 หยอด วันละ 6 ครั้ง นาน 8 สัปดาห์ มีรายงานอัตราการหายของกระจกตาที่สูงกว่ายาหลอก
กำลังได้รับความสนใจในฐานะการรักษาใหม่สำหรับโรคกระจกตาจากเบาหวาน มีรายงานว่าส่งเสริมการเพิ่มจำนวนและการเคลื่อนที่ของเซลล์เยื่อบุกระจกตา และกำลังมีการศึกษาวิจัยเพื่อนำไปประยุกต์ใช้ทางคลินิก
สาร P ร่วมกับ IGF-1 การหยอดตาไฟโบรเนกติน ไทโมซิน β4 เป็นต้น ก็มีรายงานว่ามีประสิทธิภาพในผู้ป่วยบางรายที่ได้รับการคัดเลือก แต่ทั้งหมดยังอยู่ในขั้นตอนการวิจัย
การปลูกถ่ายแผ่นเยื่อบุผิวกระจกตาที่เพาะเลี้ยงกำลังถูกนำมาใช้จริงในฐานะแนวทางเวชศาสตร์ฟื้นฟูสำหรับภาวะพร่องเซลล์ต้นกำเนิดลิมบัส แผ่นเยื่อบุผิวที่เพาะเลี้ยงจากเยื่อบุช่องปากของผู้ป่วยเองก็ถูกนำมาใช้ทางคลินิกเช่นกัน
- Tanaka H, Tabuchi H. Recurrent Corneal Erosion Induced by 1% 5-Fluorouracil Solution. Cureus. 2024;16(11):e73238.
- Cope E, Radnor J, Beasley E. Perioperative Exposure Keratopathy and Corneal Abrasion in an Individual With Eyelash Extensions. Cureus. 2024;16(10):e72061.
- Gorgani FM, Beyer TL. Neurotrophic corneal ulcer and iridocyclitis directly preceding Ramsay-Hunt Syndrome. Am J Ophthalmol Case Rep. 2021;24:101220.
- Dietze J, Mauger T. Combined Rothia dentocariosa and Streptococcus viridans Corneal Ulcer in an Immunocompromised Patient. Case Rep Ophthalmol Med. 2021;2021:9014667.
- Redd TK, Kersten RC, Ashraf D, Hennein L, Seitzman GD. Neonatal corneal ulcer secondary to congenital entropion. Am J Ophthalmol Case Rep. 2022;25:101371.