Erosione corneale semplice
Causa: prevalentemente traumi meccanici
Decorso: guarigione di solito entro pochi giorni
Caratteristiche: difetto epiteliale transitorio senza recidive

Il difetto epiteliale corneale è una condizione in cui manca l’intero strato dell’epitelio corneale. Generalmente è usato come sinonimo di «erosione corneale». L’epitelio corneale è costituito da circa 5–7 strati di epitelio squamoso stratificato. L’intero strato si rinnova in circa 7 giorni. Ogni giorno circa uno strato si stacca dalla superficie e l’omeostasi è mantenuta dalla divisione delle cellule basali e dall’apporto delle cellule staminali del limbo.
Thoft e coll. hanno descritto questa omeostasi con l’equazione X + Y = Z1). X indica la divisione e proliferazione delle cellule basali corneali, Y la migrazione e l’apporto delle cellule staminali del limbo, Z la perdita delle cellule superficiali della cornea. Se persiste la condizione X + Y < Z, si verifica un difetto epiteliale1).
Il difetto epiteliale corneale è classificato clinicamente nei seguenti 3 tipi.
Erosione corneale semplice
Causa: prevalentemente traumi meccanici
Decorso: guarigione di solito entro pochi giorni
Caratteristiche: difetto epiteliale transitorio senza recidive
Erosione corneale ricorrente
Causa: alterata adesione alla membrana basale
Decorso: recidive ripetute dopo la guarigione
Caratteristiche: improvviso dolore oculare al risveglio
Difetto epiteliale corneale persistente (PED)
Causa: ridotta sensibilità corneale, alterazione delle cellule staminali, ecc.
Decorso: mancata epitelizzazione per 2 settimane o più
Caratteristiche: formazione di un bordo rialzato (rolled-up edge) al margine del difetto
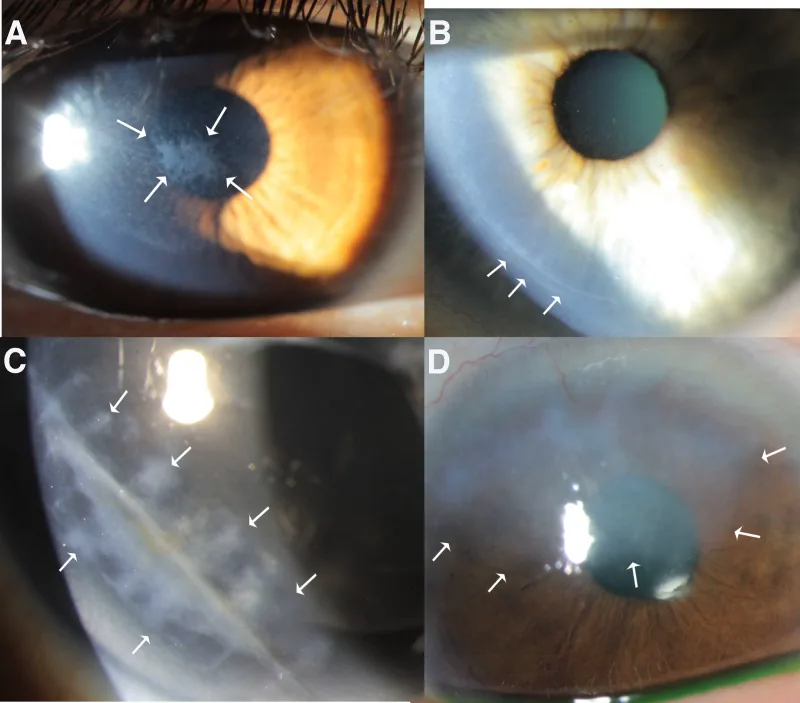
I sintomi comuni includono dolore oculare, sensazione di corpo estraneo, lacrimazione, fotofobia e visione offuscata. Tuttavia, le caratteristiche variano a seconda del tipo di patologia.
I difetti epiteliali vengono chiaramente evidenziati dalla colorazione con fluoresceina. L’estensione, la forma e la profondità del difetto vengono valutate utilizzando il filtro blu cobalto del microscopio a fessura.
L’erosione corneale comune (semplice) non si ripresenta una volta guarita. L’erosione corneale ricorrente, invece, si ripresenta nella stessa sede settimane o anni dopo la guarigione. È tipicamente caratterizzata da improvviso dolore oculare al risveglio ed è causata da una ridotta adesione dell’epitelio alla membrana basale. Poiché può mancare un’anamnesi traumatica chiara, viene spesso erroneamente diagnosticata come herpes corneale.
Le cause dei difetti dell’epitelio corneale sono molteplici.
| Categoria | Cause tipiche |
|---|---|
| Trauma | Trauma meccanico, cheratite da UV, trauma chimico |
| Malattie della superficie oculare | Occhio secco, insufficienza di cellule staminali limbari |
| Neuropatia | Cheratopatia neurotrofica, cheratopatia diabetica |
| Farmaco-indotta | Tossicità da conservanti, 5-FU, inibitori dell’EGFR |
| Anomalie strutturali | Entropion, chiusura palpebrale incompleta (lagoftalmo) |
È la causa più frequente. Sono comuni le abrasioni corneali causate da bordi di carta, unghie o dita. La maggior parte delle erosioni ricorrenti è scatenata da un trauma, anche se il paziente può non ricordare l’evento.
Durante l’anestesia generale, circa il 60% dei pazienti presenta una chiusura palpebrale incompleta, esponendo la cornea a secchezza e traumi2). La cheratopatia da esposizione si verifica con una frequenza di 0,9–3,3 ogni 1.000 anestesie generali2). Nei pazienti con extension per ciglia, la protezione oculare non consente una chiusura palpebrale completa, aumentando ulteriormente il rischio2).
Cope et al. (2024) hanno riportato il caso di una paziente con blefarite e occhio secco associati a extension per ciglia che ha sviluppato un’abrasione corneale durante l’anestesia generale per un taglio cesareo2). La protezione oculare non ha permesso una chiusura palpebrale completa e nel postoperatorio è stato riscontrato un difetto epiteliale di 0,5 cm × 0,5 cm nella cornea inferiore.
I colliri con chemioterapici citotossici come il 5-FU inibiscono la divisione delle cellule basali della cornea e causano erosioni corneali1). Senza una pausa terapeutica (chemo holiday) si possono verificare erosioni corneali ricorrenti1).
Tanaka et al. (2024) hanno riportato un caso di erosione epiteliale corneale ricorrente dovuta alla somministrazione continua di 5-FU all’1% in collirio per un papilloma congiuntivale senza pausa terapeutica1). L’erosione si è risolta dopo la sospensione del collirio ed è recidivata alla ripresa del trattamento.
Gli inibitori dell’EGFR (come il panitumumab) ritardano la guarigione delle ferite dell’epitelio corneale4). L’EGF nelle lacrime svolge un ruolo centrale nel mantenimento dell’omeostasi dell’epitelio corneale attraverso il recettore EGFR; gli inibitori dell’EGFR bloccano questa via, determinando una guarigione insufficiente e un assottigliamento epiteliale4).
Anche il danno epiteliale cronico causato dai conservanti dei colliri (in particolare il benzalconio cloruro) è importante. Nella cheratopatia tossica farmaco-indotta, il danno dell’epitelio corneale prevale su quello dell’epitelio congiuntivale. Nei casi gravi, una cheratopatia punteggiata superficiale si estende a tutta la cornea e progredisce verso una cheratopatia a uragano o linee di frattura epiteliali. Possono verificarsi anche difetti epiteliali persistenti. Il carico prolungato di conservanti può causare insufficienza limbare e pseudopemfigoide.
La ridotta sensibilità corneale provoca la perdita del riflesso protettivo, favorendo la progressione dei disturbi epiteliali. Una causa rappresentativa è il danno al nervo trigemino dovuto alla riattivazione del virus varicella-zoster (VZV).
Gorgani et al. (2021) hanno riportato un caso di sindrome di Ramsay-Hunt (paralisi del nervo facciale) insorta dopo ulcera corneale neurotrofica e iridociclite causate dalla riattivazione del VZV a livello del nervo trigemino3). Si ipotizza una diffusione del VZV dal ganglio trigeminale al ganglio genicolato, e la concomitante paralisi facciale può aggravare ulteriormente la cheratopatia neurotrofica.
Anche la neuropatia corneale diabetica costituisce la base per i difetti epiteliali attraverso un meccanismo simile.
Nell’entropion (rotazione verso l’interno della palpebra) le ciglia entrano in contatto con la cornea e la persistente stimolazione meccanica causa difetti epiteliali.
Redd et al. (2022) hanno riportato il caso di un neonato con difetto epiteliale persistente dovuto a entropion congenito5). Nonostante il trattamento antibiotico, il difetto epiteliale non migliorava; una settimana dopo la correzione dell’entropion con tossina botulinica si è ottenuta la riepitelizzazione. Questo caso dimostra che la correzione dell’anomalia strutturale alla base è essenziale per la guarigione epiteliale.
L’insufficienza delle cellule staminali limbari si verifica in seguito a traumi chimici, sindrome di Stevens-Johnson, pemfigoide oculare, ecc. e causa difetti epiteliali persistenti a causa dell’esaurimento della capacità rigenerativa epiteliale. Le distrofie corneali (in particolare la distrofia map-dot-fingerprint) costituiscono la base per le erosioni ricorrenti.
Sì, le lenti a contatto sono un fattore di rischio per i difetti dell’epitelio corneale. Il trauma meccanico durante l’inserimento e la rimozione, l’ipossia dovuta a una scarsa permeabilità all’ossigeno e la tossicità legata alla contaminazione delle lenti possono causare danni epiteliali. In particolare, l’uso prolungato di lenti a contatto morbide può ridurre la sensibilità corneale, ritardando la percezione del danno. Sono importanti un’adeguata durata di utilizzo e una corretta igiene.
L’esame più importante. Il difetto epiteliale corneale si colora in verde brillante. Utilizzando il filtro blu cobalto del microscopio a lampada a fessura si valutano estensione, forma e profondità del difetto. Si effettua anche la diagnosi differenziale con la cheratopatia puntata superficiale (SPK) e si verifica la presenza di una scarsa adesione epiteliale attorno all’erosione.
L’epitelio corneale normale ha una funzione di barriera e non permette il passaggio della fluoresceina. In caso di alterazione della funzione di barriera epiteliale, si può osservare una colorazione tardiva (cheratopatia da Vasculin).
Essenziale per la diagnosi di cheratopatia neurotrofica. La valutazione quantitativa viene eseguita con l’estesiometro di Cochet-Bonnet. In caso di ipoestesia corneale, è necessaria la ricerca della causa della neuropatia trigeminale.
La cheratocongiuntivite secca è spesso alla base dei difetti epiteliali persistenti. La funzione lacrimale viene valutata con il BUT (tempo di rottura del film lacrimale) e il test di Schirmer. In caso di secrezione lacrimale molto ridotta, si prende in considerazione l’inserimento di tappi puntiformi.
La diagnosi differenziale con l’ulcera corneale infettiva è importante. In presenza di infiltrato stromale o ipopion, la condizione viene trattata come ulcera corneale.
Nelle lesioni epiteliali corneali unilaterali e ricorrenti, l’herpes corneale (ulcera dendritica) deve essere sempre considerato nella diagnosi differenziale. L’erosione corneale ricorrente viene facilmente scambiata per herpes corneale.
Il trattamento si basa sulla rimozione della causa e sulla promozione della rigenerazione epiteliale. La strategia terapeutica varia a seconda del tipo di patologia.
I casi lievi (piccola erosione) guariscono con lacrime artificiali e osservazione. Nei casi da moderati a gravi, si procede con la seguente prescrizione per la prevenzione delle infezioni e la protezione epiteliale.
| Farmaco | Dosaggio |
|---|---|
| Cravit collirio 1,5 % | 3 volte al giorno |
| Hyalein collirio 0,1 % | 5–6 volte al giorno |
| Tarivid unguento oftalmico 0,3 % | Prima di dormire |
In caso di forte dolore si aggiunge Loxonin per via orale. I sintomi possono essere alleviati con lenti a contatto morbide terapeutiche (BCL) o una benda oculare.
Nella fase acuta si tratta come una semplice erosione. L’importante è iniziare la prevenzione delle recidive dal momento in cui l’erosione epiteliale è guarita. Il trattamento viene eseguito gradualmente come segue.
(1) Unguento oculare prima di dormire e lacrime artificiali al risveglio
Prima di dormire si applica l’unguento oculare Tarivid, al risveglio si instillano gocce di Soft Santear. Si consiglia al paziente di tenere il flacone vicino al cuscino e di instillare subito dopo il risveglio. Continuare per almeno 3 mesi, preferibilmente sei mesi dopo la scomparsa degli attacchi erosivi.
(2) Utilizzo di lenti a contatto morbide terapeutiche
L’uso continuativo è importante; le lenti vengono sostituite circa ogni settimana. Si possono utilizzare anche lenti a contatto monouso.
(3) Trattamento chirurgico
Viene preso in considerazione quando il trattamento conservativo non è efficace. Poiché subito dopo la procedura possono verificarsi dolore e reazione infiammatoria, è necessaria un’adeguata spiegazione.
Il trattamento della patologia di base (occhio secco, neuroparalisi, lagoftalmo, ecc.) è della massima importanza. Senza la correzione delle anomalie strutturali causali, la guarigione epiteliale può talvolta non essere ottenibile5).
Trattamento conservativo
Collirio all’acido ialuronico: Protezione epiteliale e promozione della guarigione delle ferite
Collirio con siero autologo: Contiene fattori di crescita e vitamina A
LAC terapeutiche: Protezione meccanica dell’epitelio
Chiusura forzata delle palpebre / tarsorrafia: Garantire la copertura corneale
Trattamento chirurgico
Trapianto di membrana amniotica: azione antinfiammatoria e promuovente la guarigione delle ferite
Trapianto limbare: per insufficienza delle cellule staminali del limbo
Trapianto di foglio epiteliale coltivato: applicazione della medicina rigenerativa
Copertura congiuntivale: per ulcere e perforazioni refrattarie
Nel difetto epiteliale persistente dovuto a cheratopatia neurotrofica, oltre alla protezione epiteliale, è necessario un trattamento che promuova attivamente la guarigione della ferita. La base è la protezione epiteliale con unguento oftalmico Tarivid (0,3%), in combinazione con collirio Hyalein (0,1%) e collirio Mucosta UD (2%). Se la terapia farmacologica non risponde, si esegue un trapianto di membrana amniotica o una tarsorrafia.
Una piccola erosione corneale semplice di solito guarisce in 1–3 giorni. Anche nei difetti epiteliali più ampi, in assenza di patologie di base, l’epitelizzazione si ottiene spesso entro una settimana. Tuttavia, in presenza di condizioni come ridotta sensibilità corneale, occhio secco o insufficienza di cellule staminali limbari, la guarigione può prolungarsi per settimane o mesi. Se l’epitelizzazione non si verifica entro 2 settimane, è necessaria una valutazione per un difetto epiteliale persistente.
La riparazione di un difetto epiteliale corneale procede in 3 fasi.
Fase 1 (fase di estensione e migrazione): Quando si verifica un difetto epiteliale, sulla superficie del difetto compare la fibronectina. Le cellule epiteliali intorno al difetto si estendono e migrano su questa fibronectina.
Fase 2 (fase proliferativa): Dopo la copertura del difetto, inizia la divisione e la proliferazione delle cellule basali epiteliali. Le cellule proliferate vengono gradualmente fornite all’area del difetto e l’epitelio recupera il suo spessore.
Fase 3 (fase di differenziamento): Dopo la fase di differenziamento cellulare, l’epitelio rigenerato si normalizza.
Le cellule staminali dell’epitelio corneale si trovano nel limbo. Anche se l’intero epitelio corneale è perduto, l’epitelio limbare può riparare il difetto se è integro. Il limbo funge anche da barriera che impedisce l’invasione dell’epitelio congiuntivale sulla cornea.
Quando l’epitelio corneale e l’epitelio limbale sono completamente assenti, l’epitelio congiuntivale può ricoprire la cornea. Se la membrana di Bowman non è danneggiata, può verificarsi una cornealizzazione dell’epitelio congiuntivale. In presenza di danno alla membrana di Bowman o di invasione vascolare, l’epitelio congiuntivale rimane sulla cornea mantenendo il suo fenotipo, rendendo necessaria la ricostruzione della superficie oculare.
L’omeostasi dell’epitelio corneale è mantenuta quando la somma della divisione delle cellule basali (X) e della migrazione delle cellule staminali limbali (Y) è in equilibrio con la desquamazione superficiale (Z)1).
I farmaci chemioterapici citotossici come il 5-FU sopprimono la divisione delle cellule basali (X). Se somministrati senza pausa, lo squilibrio X + Y < Z persiste, portando a erosione corneale1). L’introduzione di un periodo di sospensione consente il recupero delle cellule normali1).
Gli inibitori dell’EGFR causano danno epiteliale con un meccanismo diverso. L’EGF presente nel film lacrimale svolge un ruolo centrale nel mantenimento dell’omeostasi dell’epitelio corneale attraverso il recettore EGFR. Gli inibitori dell’EGFR bloccano questa via, causando mancata guarigione epiteliale e assottigliamento4).
L’essenza dell’erosione ricorrente è una difettosa adesione tra le cellule basali dell’epitelio corneale e la membrana basale. Normalmente, le cellule basali epiteliali sono saldamente ancorate alla membrana basale e alla membrana di Bowman tramite emidesmosomi e fibrille di ancoraggio. Quando questo meccanismo di adesione viene compromesso da un trauma o da una distrofia corneale, l’epitelio si stacca facilmente e l’erosione si ripresenta.
Si tratta di un collirio a base del fattore di crescita nervoso (NGF) umano ricombinante. È stata dimostrata l’efficacia nella malattia corneale neurotrofica. Con un protocollo di 20 µg/mL 6 volte al giorno per 8 settimane, è stato riportato un tasso di guarigione corneale più elevato rispetto al placebo.
È considerato un nuovo trattamento per la cheratopatia diabetica. Sono riportati effetti di promozione della proliferazione e della migrazione delle cellule epiteliali corneali e la ricerca procede verso l’applicazione clinica.
La terapia combinata di sostanza P e IGF-1, il collirio a base di fibronectina e la timosina β4 hanno mostrato efficacia in casi selezionati, ma sono tutti ancora in fase sperimentale.
Il trapianto di foglietti di epitelio corneale coltivato viene sempre più utilizzato come approccio di medicina rigenerativa per l’insufficienza delle cellule staminali del limbus. Anche i foglietti coltivati da epitelio della mucosa orale autologa hanno trovato applicazione clinica.
- Tanaka H, Tabuchi H. Recurrent Corneal Erosion Induced by 1% 5-Fluorouracil Solution. Cureus. 2024;16(11):e73238.
- Cope E, Radnor J, Beasley E. Perioperative Exposure Keratopathy and Corneal Abrasion in an Individual With Eyelash Extensions. Cureus. 2024;16(10):e72061.
- Gorgani FM, Beyer TL. Neurotrophic corneal ulcer and iridocyclitis directly preceding Ramsay-Hunt Syndrome. Am J Ophthalmol Case Rep. 2021;24:101220.
- Dietze J, Mauger T. Combined Rothia dentocariosa and Streptococcus viridans Corneal Ulcer in an Immunocompromised Patient. Case Rep Ophthalmol Med. 2021;2021:9014667.
- Redd TK, Kersten RC, Ashraf D, Hennein L, Seitzman GD. Neonatal corneal ulcer secondary to congenital entropion. Am J Ophthalmol Case Rep. 2022;25:101371.