فرسایش ساده قرنیه
علت: عمدتاً ضربه مکانیکی
سیر: بهبودی معمولاً ظرف چند روز
ویژگیها: نقص اپیتلیوم موقتی و بدون عود

نقص اپیتلیوم قرنیه وضعیتی است که در آن تمام لایههای اپیتلیوم قرنیه از دست رفته است. معمولاً به عنوان مترادف «فرسایش قرنیه» استفاده میشود. اپیتلیوم قرنیه از حدود ۵ تا ۷ لایه اپیتلیوم سنگفرشی مطبق تشکیل شده است. تمام لایهها در حدود ۷ روز تعویض میشوند. روزانه حدود یک لایه از سطح جدا میشود و هموستاز با تقسیم سلولهای پایه و تأمین سلولهای بنیادی لیمبوس حفظ میشود.
Thoft و همکاران این هموستاز را با فرمول X + Y = Z توصیف کردند1). X به معنای تقسیم و تکثیر سلولهای پایه قرنیه، Y به معنای مهاجرت و تأمین سلولهای بنیادی لیمبوس، و Z به معنای ریزش سلولهای سطحی قرنیه است. اگر وضعیت X + Y < Z ادامه یابد، نقص اپیتلیوم ایجاد میشود1).
نقص اپیتلیوم قرنیه از نظر بالینی به ۳ نوع زیر تقسیم میشود.
فرسایش ساده قرنیه
علت: عمدتاً ضربه مکانیکی
سیر: بهبودی معمولاً ظرف چند روز
ویژگیها: نقص اپیتلیوم موقتی و بدون عود
فرسایش مکرر قرنیه
علت: چسبندگی ضعیف به غشای پایه
سیر: عود مکرر پس از بهبودی
ویژگیها: شروع با درد ناگهانی چشم هنگام بیدار شدن از خواب
نقص اپیتلیوم پایدار قرنیه (PED)
علت: کاهش حس قرنیه، اختلال سلولهای بنیادی و غیره
سیر: عدم اپیتلیسازی به مدت ۲ هفته یا بیشتر
ویژگیها: تشکیل لبه برآمده (rolled-up edge) در حاشیه نقص
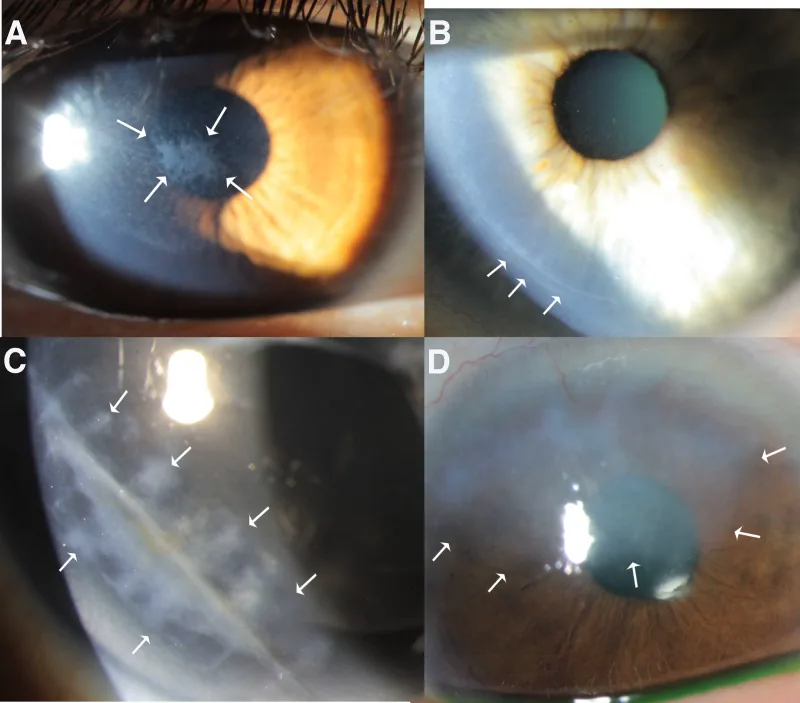
علائم شایع شامل درد چشم، احساس جسم خارجی، اشکریزی، نورگریزی و تاری دید است. با این حال، ویژگیها بسته به نوع بیماری متفاوت است.
نقصهای اپیتلیال با رنگآمیزی فلورسین به وضوح نمایان میشوند. وسعت، شکل و عمق نقص با استفاده از فیلتر آبی کبالت لامپ شکافی ارزیابی میشود.
فرسایش معمولی (ساده) قرنیه پس از بهبودی عود نمیکند. اما فرسایش مکرر قرنیه هفتهها تا سالها پس از بهبودی در همان محل دوباره ایجاد میشود. این بیماری به طور معمول با درد ناگهانی چشم هنگام بیدار شدن مشخص میشود و علت آن چسبندگی ضعیف اپیتلیوم به غشای پایه است. از آنجا که سابقه واضح ضربه ممکن است وجود نداشته باشد، این بیماری اغلب با تبخال قرنیه اشتباه تشخیص داده میشود.
علل نقصهای اپیتلیوم قرنیه متنوع هستند.
| طبقهبندی | علل شایع |
|---|---|
| ضربه | ضربه مکانیکی، کراتیت UV، ضربه شیمیایی |
| بیماریهای سطح چشم | خشکی چشم، نارسایی سلولهای بنیادی لیمبوس |
| نوروپاتی | کراتوپاتی نوروپاتیک، کراتوپاتی دیابتی |
| دارویی | سمیت مواد نگهدارنده، 5-FU، مهارکنندههای EGFR |
| ناهنجاریهای ساختاری | انتروپیون، بسته نشدن کامل پلک (لاگوفتالموس) |
شایعترین علت است. سایش قرنیه ناشی از لبه کاغذ، ناخن یا انگشت شایع است. بیشتر فرسایشهای عودکننده در پی تروما ایجاد میشوند، اگرچه بیمار ممکن است لحظه آسیب را به خاطر نیاورد.
در حین بیهوشی عمومی، حدود ۶۰٪ از بیماران بسته شدن کامل پلک را ندارند و قرنیه در معرض خشکی و تروما قرار میگیرد2). کراتوپاتی ناشی از قرارگیری با فراوانی ۰٫۹ تا ۳٫۳ مورد در هر ۱۰۰۰ بیهوشی عمومی رخ میدهد2). در بیمارانی که اکستنشن مژه دارند، محافظ چشم مانع بسته شدن کامل پلکها میشود و خطر را بیشتر افزایش میدهد2).
Cope و همکاران (۲۰۲۴) موردی را گزارش کردند که در آن یک بیمار با بلفاریت و خشکی چشم ناشی از اکستنشن مژه، حین بیهوشی عمومی برای سزارین دچار سایش قرنیه شد2). محافظ چشم نتوانست بسته شدن کامل پلک را تضمین کند و پس از عمل، نقص اپیتلیالی به ابعاد ۰٫۵cm × ۰٫۵cm در قرنیه تحتانی مشاهده شد.
قطرههای چشمی حاوی داروهای شیمیدرمانی سیتوتوکسیک مانند 5-FU تقسیم سلولهای پایه قرنیه را مهار کرده و باعث فرسایش قرنیه میشوند1). بدون ایجاد دوره استراحت دارویی (chemo holiday)، فرسایشهای عودکننده قرنیه ممکن است رخ دهند1).
Tanaka و همکاران (۲۰۲۴) موردی از فرسایش عودکننده اپیتلیوم قرنیه را گزارش کردند که در نتیجه ادامه مصرف قطره 1% 5-FU برای پاپیلوم ملتحمه بدون استراحت دارویی ایجاد شد1). فرسایش پس از قطع قطره بهبود یافت و با ازسرگیری درمان عود کرد.
مهارکنندههای EGFR (مانند پانیتومومب) ترمیم زخم اپیتلیوم قرنیه را به تأخیر میاندازند4). EGF موجود در اشک نقش اصلی را در حفظ هموستاز اپیتلیوم قرنیه از طریق EGFR ایفا میکند؛ مهارکنندههای EGFR این مسیر را مسدود کرده و منجر به ترمیم ناقص و نازک شدن اپیتلیوم میشوند4).
آسیب مزمن اپیتلیال ناشی از مواد نگهدارنده در قطرههای چشمی (به ویژه بنزالکونیوم کلراید) نیز مهم است. در کراتوپاتی سمی ناشی از دارو، آسیب اپیتلیوم قرنیه نسبت به آسیب اپیتلیوم ملتحمه غالب است. در موارد شدید، کراتوپاتی سطحی نقطهای به کل قرنیه گسترش یافته و به کراتوپاتی طوفانی (Hurricane) یا ترکهای خطی اپیتلیال پیشرفت میکند. همچنین ممکن است نقص اپیتلیال پایدار ایجاد شود. بار طولانیمدت مواد نگهدارنده میتواند منجر به نارسایی لیمبوس و شبهپمفیگوئید شود.
کاهش حس قرنیه باعث از دست رفتن رفلکس محافظتی شده و پیشرفت اختلالات اپیتلیال را تسهیل میکند. اختلال عصب سهقلو ناشی از فعالسازی مجدد ویروس واریسلا-زوستر (VZV) یک علت شایع است.
Gorgani و همکاران (2021) موردی از سندرم Ramsay-Hunt (فلج عصب صورت) را گزارش کردند که پس از زخم نوروتروفیک قرنیه و ایریدوسیکلیت ناشی از فعالسازی مجدد VZV در عصب سهقلو ایجاد شد3). گسترش VZV از گانگلیون سهقلو به گانگلیون زانویی مطرح است و فلج عصب صورت میتواند کراتوپاتی نوروتروفیک را تشدید کند.
نوروپاتی قرنیه ناشی از دیابت نیز از طریق مکانیسم مشابهی زمینهساز نقص اپیتلیال میشود.
در انتروپیون (چرخش پلک به سمت داخل)، مژهها با قرنیه تماس پیدا کرده و تحریک مکانیکی مداوم منجر به نقص اپیتلیال میشود.
Redd و همکاران (2022) موردی از نوزاد با نقص اپیتلیال پایدار ناشی از انتروپیون مادرزادی را گزارش کردند5). نقص اپیتلیال علیرغم درمان آنتیبیوتیکی بهبود نیافت؛ یک هفته پس از اصلاح انتروپیون با سم بوتولینوم، اپیتلیالسازی حاصل شد. این مورد نشان میدهد که اصلاح ناهنجاری ساختاری زمینهای برای بهبود اپیتلیال ضروری است.
نارسایی سلولهای بنیادی لیمبوس در اثر سوختگیهای شیمیایی، سندرم استیونز-جانسون، پمفیگوئید چشمی و غیره ایجاد شده و به دلیل تخلیه ظرفیت بازسازی اپیتلیال، منجر به نقص اپیتلیال پایدار میشود. دیستروفیهای قرنیه (به ویژه دیستروفی map-dot-fingerprint) زمینهساز فرسایشهای مکرر هستند.
بله، لنزهای تماسی یک عامل خطر برای نقص اپیتلیال قرنیه هستند. ضربه مکانیکی هنگام قرار دادن و برداشتن لنز، هیپوکسی ناشی از نفوذناپذیری اکسیژن و سمیت ناشی از آلودگی لنز میتوانند باعث آسیب اپیتلیال شوند. به طور خاص، استفاده طولانیمدت از لنزهای تماسی نرم حساسیت قرنیه را کاهش داده و ممکن است تشخیص آسیب را به تأخیر بیندازد. مدت زمان استفاده مناسب و رعایت بهداشت اهمیت دارد.
مهمترین آزمایش. نقص اپیتلیوم قرنیه به رنگ سبز روشن رنگآمیزی میشود. با استفاده از فیلتر آبی کبالت اسلیت لمپ، وسعت، شکل و عمق نقص ارزیابی میشود. همچنین افتراق از کراتوپاتی سطحی نقطهای (SPK) و وجود چسبندگی ضعیف اپیتلیوم در اطراف فرسایش بررسی میشود.
اپیتلیوم طبیعی قرنیه دارای عملکرد سدّی است و فلورسئین را عبور نمیدهد. در اختلال عملکرد سدّ اپیتلیال، رنگپذیری دیررس (کراتوپاتی واسکولین) ممکن است دیده شود.
برای تشخیص کراتوپاتی نوروتروفیک ضروری است. ارزیابی کمی با استفاده از استزیومتر کوکه-بونه انجام میشود. در صورت کاهش حس قرنیه، بررسی علت آسیب عصب سهقلو ضروری است.
خشکی چشم اغلب زمینهساز نقصهای اپیتلیال پایدار است. عملکرد اشک با استفاده از زمان شکست لایه اشکی (BUT) و تست شیرمر ارزیابی میشود. در صورت کاهش شدید ترشح اشک، قرار دادن پلاگ پونکتوم در نظر گرفته میشود.
افتراق از زخم عفونی قرنیه مهم است. در صورت وجود ارتشاح استرومایی یا هیپوپیون، وضعیت به عنوان زخم قرنیه درمان میشود.
در ضایعات یکطرفه و عودکننده اپیتلیوم قرنیه، هرپس قرنیه (زخم دندریتیک) باید حتماً در تشخیص افتراقی در نظر گرفته شود. فرسایش عودکننده قرنیه به راحتی با هرپس قرنیه اشتباه تشخیص داده میشود.
اساس درمان رفع علت و ترمیم اپیتلیوم است. استراتژی درمان بر اساس نوع بیماری متفاوت است.
موارد خفیف (فرسایش کوچک) تنها با اشک مصنوعی و مشاهده بهبود مییابند. در موارد متوسط به بالا، نسخه زیر برای پیشگیری از عفونت و محافظت از اپیتلیوم تجویز میشود.
| دارو | مقدار و نحوه مصرف |
|---|---|
| قطره چشمی کراویت ۱٫۵٪ | ۳ بار در روز |
| قطره چشمی هیالئین ۰٫۱٪ | ۵–۶ بار در روز |
| پماد چشمی تاریوید ۰٫۳٪ | قبل از خواب |
در صورت درد شدید، لوکسونین خوراکی اضافه میشود. علائم را میتوان با لنزهای تماسی نرم درمانی (BCL) یا پوشش چشم تسکین داد.
در مرحله حاد، مانند فرسایش ساده درمان میشود. نکته مهم این است که از زمان ترمیم فرسایش اپیتلیوم، پیشگیری از عود را شروع کنید. درمان به صورت مرحلهای به شرح زیر انجام میشود.
(1) پماد چشم قبل از خواب و اشک مصنوعی هنگام بیدار شدن
قبل از خواب پماد چشمی تاریوید و هنگام بیدار شدن قطره نرم سانتیار استفاده میشود. به بیمار توصیه میشود بطری قطره را کنار بالش قرار داده و بلافاصله پس از بیدار شدن قطره بچکاند. حداقل ۳ ماه و ترجیحاً شش ماه پس از فروکش کردن حملات فرسایش ادامه دهید.
(2) استفاده از لنزهای تماسی نرم درمانی
استفاده مداوم مهم است و لنزها تقریباً هر هفته تعویض میشوند. میتوان از لنزهای تماسی یکبار مصرف نیز استفاده کرد.
(3) درمان جراحی
در صورت عدم پاسخ به درمان محافظهکارانه بررسی میشود. از آنجا که بلافاصله پس از عمل ممکن است درد و واکنش التهابی ایجاد شود، توضیح کافی ضروری است.
درمان بیماری زمینهای (خشکی چشم، فلج عصبی، بسته نشدن کامل پلک و غیره) از همه مهمتر است. بدون اصلاح ناهنجاریهای ساختاری علتساز، ممکن است ترمیم اپیتلیوم حاصل نشود5).
درمان محافظهکارانه
قطره چشمی هیالورونیک اسید: محافظت از اپیتلیوم و تسریع ترمیم زخم
قطره چشمی سرم خودی: حاوی فاکتورهای رشد و ویتامین A
SCL درمانی: محافظت مکانیکی از اپیتلیوم
بستن اجباری پلک / تارسورافی: تضمین پوشش قرنیه
درمان جراحی
پیوند غشای آمنیوتیک: اثر ضدالتهابی و تسریعکننده ترمیم زخم
پیوند لیمبوس: برای نارسایی سلولهای بنیادی لیمبوس
پیوند لایه اپیتلیال کشتشده: کاربرد پزشکی بازساختی
پوشش ملتحمهای: برای زخمها و سوراخهای مقاوم به درمان
در نقص اپیتلیال پایدار ناشی از کراتوپاتی نوروتروفیک، علاوه بر محافظت از اپیتلیوم، درمانی که به طور فعال ترمیم زخم را تحریک کند ضروری است. اساس درمان، محافظت از اپیتلیوم با پماد چشمی تاریوید (0.3%) همراه با قطره چشمی هیالئین (0.1%) و موکوستا UD (2%) است. در صورت عدم پاسخ به درمان دارویی، پیوند غشای آمنیوتیک یا تارسورافی انجام میشود.
خراش ساده کوچک قرنیه معمولاً در عرض ۱ تا ۳ روز بهبود مییابد. حتی در نقصهای اپیتلیال بزرگ، در صورت عدم وجود مشکل زمینهای، اغلب ظرف یک هفته اپیتلیالسازی حاصل میشود. با این حال، در صورت وجود زمینههایی مانند کاهش حس قرنیه، خشکی چشم یا نارسایی سلولهای بنیادی لیمبوس، بهبودی ممکن است چند هفته تا چند ماه طول بکشد. در صورت عدم اپیتلیالسازی طی ۲ هفته، بررسی برای نقص اپیتلیال پایدار ضروری است.
ترمیم نقص اپیتلیال قرنیه در ۳ مرحله انجام میشود.
مرحله ۱ (فاز گسترش و مهاجرت): با ایجاد نقص اپیتلیال، فیبرونکتین در سطح نقص ظاهر میشود. سلولهای اپیتلیال اطراف نقص روی این فیبرونکتین گسترش یافته و مهاجرت میکنند.
مرحله ۲ (فاز تکثیر): پس از پوشیده شدن نقص، تقسیم و تکثیر سلولهای بازال اپیتلیوم آغاز میشود. سلولهای تکثیرشده به تدریج به ناحیه نقص وارد شده و اپیتلیوم ضخامت خود را بازیابی میکند.
مرحله ۳ (فاز تمایز): پس از مرحله تمایز سلولی، اپیتلیوم بازساختی به حالت طبیعی بازمیگردد.
سلولهای بنیادی اپیتلیوم قرنیه در لیمبوس قرار دارند. حتی اگر تمام اپیتلیوم قرنیه از بین برود، در صورت سالم بودن اپیتلیوم لیمبوس، اپیتلیوم لیمبوس میتواند نقص را ترمیم کند. لیمبوس همچنین به عنوان سدی از ورود اپیتلیوم ملتحمه به قرنیه جلوگیری میکند.
زمانی که اپیتلیوم قرنیه و اپیتلیوم لیمبوس به طور کامل از بین رفته باشند، اپیتلیوم ملتحمه میتواند قرنیه را بپوشاند. اگر غشای بومن آسیب ندیده باشد، قرنیهای شدن اپیتلیوم ملتحمه ممکن است رخ دهد. با آسیب غشای بومن یا تهاجم عروقی، اپیتلیوم ملتحمه فنوتیپ خود را حفظ کرده و روی قرنیه باقی میماند که نیاز به بازسازی سطح چشم دارد.
هموستاز اپیتلیوم قرنیه با تعادل بین مجموع تقسیم سلولهای پایه (X) و مهاجرت سلولهای بنیادی لیمبوس (Y) با ریزش سطحی (Z) حفظ میشود1).
داروهای ضد سرطان سایتوتوکسیک مانند ۵-FU تقسیم سلولهای پایه (X) را مهار میکنند. ادامه مصرف بدون وقفه باعث تداوم عدم تعادل X + Y < Z شده و منجر به فرسایش قرنیه میشود1). ایجاد دوره استراحت دارویی امکان بهبود سلولهای طبیعی را فراهم میکند1).
مهارکنندههای EGFR از طریق مکانیسم متفاوتی باعث آسیب اپیتلیال میشوند. EGF موجود در اشک نقش مرکزی در حفظ هموستاز اپیتلیوم قرنیه از طریق EGFR ایفا میکند. مهارکنندههای EGFR این مسیر را مسدود کرده و منجر به عدم ترمیم و نازک شدن اپیتلیوم میشوند4).
ماهیت فرسایش عودکننده، چسبندگی ضعیف بین سلولهای پایه اپیتلیوم قرنیه و غشای پایه است. در حالت طبیعی، سلولهای پایه اپیتلیال از طریق همیدسموزومها و فیبریلهای مهارکننده به غشای پایه و غشای بومن متصل هستند. هنگامی که این مکانیسم چسبندگی در اثر ضربه یا دیستروفی قرنیه مختل شود، اپیتلیوم به راحتی جدا شده و فرسایش عود میکند.
این یک قطره چشمی فاکتور رشد عصبی انسانی (NGF) نوترکیب است. اثربخشی آن در بیماریهای نوروتروفیک قرنیه نشان داده شده است. با پروتکل ۲۰ میکروگرم در میلیلیتر ۶ بار در روز به مدت ۸ هفته، میزان بهبودی قرنیه در مقایسه با دارونما بالاتر گزارش شده است.
این به عنوان یک درمان جدید برای کراتوپاتی دیابتی مورد توجه قرار گرفته است. اثرات تسریع تکثیر و مهاجرت سلولهای اپیتلیال قرنیه گزارش شده است و تحقیقات برای کاربرد بالینی در حال انجام است.
درمان ترکیبی با ماده P و IGF-1، قطره چشمی فیبرونکتین و تیموزین β4 نیز در موارد منتخب مؤثر گزارش شدهاند، اما همگی در مرحله تحقیقاتی قرار دارند.
پیوند لایههای اپیتلیال قرنیه کشتشده به عنوان یک رویکرد پزشکی بازساختی برای نارسایی سلولهای بنیادی لیمبوس در حال کاربرد بالینی است. لایههای کشتشده از اپیتلیوم مخاط دهان خودی نیز در کاربردهای بالینی به کار گرفته شدهاند.
- Tanaka H, Tabuchi H. Recurrent Corneal Erosion Induced by 1% 5-Fluorouracil Solution. Cureus. 2024;16(11):e73238.
- Cope E, Radnor J, Beasley E. Perioperative Exposure Keratopathy and Corneal Abrasion in an Individual With Eyelash Extensions. Cureus. 2024;16(10):e72061.
- Gorgani FM, Beyer TL. Neurotrophic corneal ulcer and iridocyclitis directly preceding Ramsay-Hunt Syndrome. Am J Ophthalmol Case Rep. 2021;24:101220.
- Dietze J, Mauger T. Combined Rothia dentocariosa and Streptococcus viridans Corneal Ulcer in an Immunocompromised Patient. Case Rep Ophthalmol Med. 2021;2021:9014667.
- Redd TK, Kersten RC, Ashraf D, Hennein L, Seitzman GD. Neonatal corneal ulcer secondary to congenital entropion. Am J Ophthalmol Case Rep. 2022;25:101371.