Érosion épithéliale cornéenne simple
Cause: Traumatisme mécanique dans la majorité des cas
Évolution: Guérison habituelle en quelques jours
Caractéristique: Défaut épithélial transitoire sans récidive

Un défaut épithélial cornéen est une perte de substance touchant toute l’épaisseur de l’épithélium cornéen. Ce terme est généralement utilisé comme synonyme d’« érosion cornéenne ». L’épithélium cornéen est composé d’environ 5 à 7 couches d’épithélium pavimenteux stratifié. La totalité des couches se renouvelle en environ 7 jours. Environ 1 couche se détache de la surface chaque jour, et l’homéostasie est maintenue par la division des cellules basales et l’apport des cellules souches limbiques.
Thoft et al. ont exprimé cette homéostasie par l’équation X + Y = Z1). X représente la division et la prolifération des cellules basales de la cornée, Y la migration et l’apport des cellules souches limbiques, et Z la desquamation des cellules superficielles de la cornée. Lorsque l’état X + Y < Z persiste, un défaut épithélial apparaît1).
Les défauts épithéliaux cornéens sont classés cliniquement en 3 types suivants.
Érosion épithéliale cornéenne simple
Cause: Traumatisme mécanique dans la majorité des cas
Évolution: Guérison habituelle en quelques jours
Caractéristique: Défaut épithélial transitoire sans récidive
Érosion épithéliale cornéenne récidivante
Cause: Mauvaise adhérence à la membrane basale
Évolution: Récidives répétées après la guérison
Caractéristique: Apparition soudaine d’une douleur oculaire au réveil
Défaut épithélial cornéen persistant (PED)
Cause: Hypoesthésie cornéenne, atteinte des cellules souches, etc.
Évolution: Absence d’épithélialisation pendant plus de 2 semaines
Caractéristique: Formation d’un bord roulé (rolled-up edge) à la marge du défaut
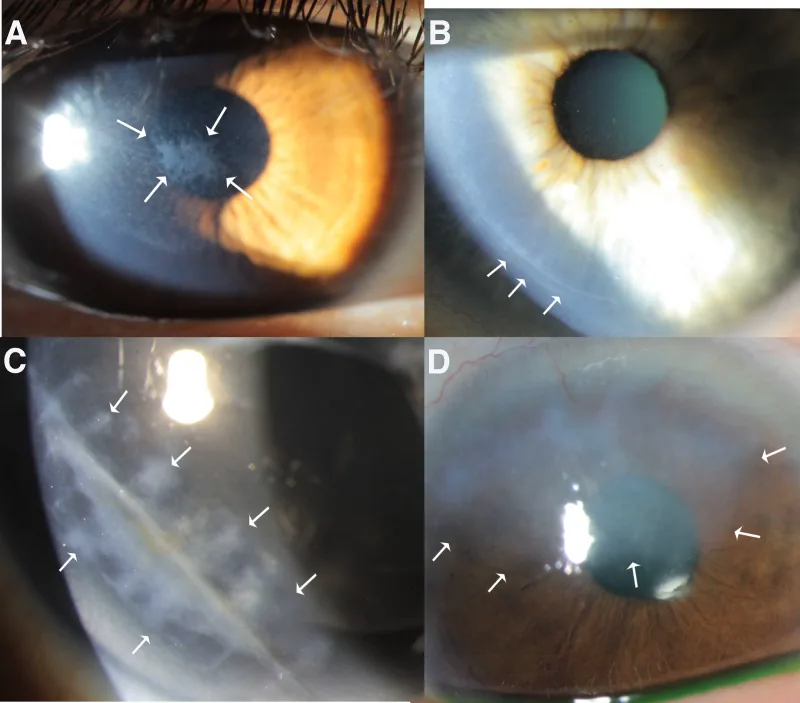
Les symptômes communs sont la douleur oculaire, la sensation de corps étranger, le larmoiement, la photophobie et la vision trouble. Cependant, les caractéristiques diffèrent selon le type de la maladie.
La coloration à la fluorescéine met en évidence la zone de perte épithéliale. L’étendue, la forme et la profondeur de la perte de substance sont évaluées au microscope à lampe à fente avec un filtre bleu de cobalt.
L’érosion cornéenne ordinaire (simple) ne récidive pas après la guérison. En revanche, l’érosion épithéliale cornéenne récidivante réapparaît au même endroit plusieurs semaines à plusieurs années après la guérison. Elle se manifeste typiquement par une douleur oculaire soudaine au réveil, due à une mauvaise adhérence de l’épithélium à la membrane basale. L’antécédent traumatique peut être absent et elle est souvent confondue avec un herpès cornéen.
Les causes de la perte épithéliale cornéenne sont multiples.
| Classification | Causes représentatives |
|---|---|
| Traumatisme | Traumatisme mécanique / Kératite UV / Traumatisme chimique |
| Maladies de la surface oculaire | Sécheresse oculaire / Insuffisance de cellules souches limbiques |
| Troubles neurologiques | Kératopathie neurotrophique / Kératopathie diabétique |
| D’origine médicamenteuse | Toxicité des conservateurs, 5-FU, inhibiteurs de l’EGFR |
| Anomalie structurelle | Entropion, fermeture palpébrale incomplète (lagophtalmie) |
La cause la plus fréquente. Les abrasions cornéennes dues au bord du papier, aux ongles, aux doigts, etc., sont fréquentes. La plupart des érosions récurrentes sont déclenchées par un traumatisme, mais le patient peut ne pas se souvenir de la blessure.
Pendant l’anesthésie générale, environ 60 % des patients ont une fermeture palpébrale incomplète, exposant la cornée à la sécheresse et aux traumatismes2). La kératopathie d’exposition survient à une fréquence de 0,9 à 3,3 cas pour 1 000 anesthésies générales2). Chez les patients porteurs d’extensions de cils, la protection oculaire ne permet pas une fermeture complète des paupières, ce qui augmente encore le risque2).
Cope et al. (2024) ont rapporté un cas de patiente présentant une blépharite et une sécheresse oculaire associées aux extensions de cils, qui a développé une abrasion cornéenne pendant l’anesthésie générale pour une césarienne2). La protection oculaire n’a pas permis une fermeture complète des paupières, et un défaut épithélial de 0,5 cm × 0,5 cm a été retrouvé sur la cornée inférieure en postopératoire.
Les collyres anticancéreux cytotoxiques tels que le 5-FU inhibent la division des cellules basales de la cornée et provoquent des érosions cornéennes1). Sans période de pause thérapeutique (chemo holiday), des érosions cornéennes récurrentes peuvent survenir1).
Tanaka et al. (2024) ont rapporté un cas de patient traité par collyre de 5-FU à 1 % pour un papillome conjonctival sans pause thérapeutique, ayant entraîné une érosion récurrente de l’épithélium cornéen1). L’érosion a guéri après l’arrêt du collyre et est réapparue à la reprise du traitement.
Les inhibiteurs de l’EGFR (tels que le panitumumab) retardent la cicatrisation de l’épithélium cornéen4). L’EGF présent dans les larmes joue un rôle central dans le maintien de l’homéostasie de l’épithélium cornéen via l’EGFR, et les inhibiteurs de l’EGFR bloquent cette voie, entraînant un défaut de cicatrisation et un amincissement épithélial4).
L’atteinte épithéliale chronique due aux conservateurs des collyres (en particulier le chlorure de benzalkonium) est également importante. Dans la kératopathie épithéliale toxique médicamenteuse, l’atteinte épithéliale cornéenne prédomine sur l’atteinte épithéliale conjonctivale. Dans les cas sévères, la kératite épithéliale ponctuée s’étend à toute la cornée, évoluant vers une kératopathie épithéliale en ouragan et des fissures épithéliales. Un défaut épithélial persistant peut parfois survenir. Une charge prolongée en conservateurs peut entraîner une insuffisance limbique et un pseudo-pemphigoïde.
La diminution de la sensibilité cornéenne entraîne une perte du réflexe de protection, favorisant la progression des lésions épithéliales. Le trouble du nerf trijumeau dû à la réactivation du virus varicelle-zona (VZV) en est la cause typique.
Gorgani et al. (2021) ont rapporté un cas d’ulcère cornéen neurotrophique et d’iridocyclite après réactivation du VZV dans le nerf trijumeau, suivi du développement d’un syndrome de Ramsay-Hunt (paralysie faciale)3). Une extension du VZV du ganglion trigéminal au ganglion géniculé a été suggérée, et la paralysie faciale concomitante peut aggraver la kératopathie neurotrophique.
La neuropathie cornéenne diabétique constitue également un terrain propice aux défauts épithéliaux par un mécanisme similaire.
Dans l’entropion, les cils entrent en contact avec la cornée, provoquant une irritation mécanique continue conduisant à une perte épithéliale.
Redd et al. (2022) ont rapporté le cas d’un nouveau-né présentant un défaut épithélial persistant dû à un entropion congénital5). Le défaut épithélial ne s’est pas amélioré malgré un traitement antibiotique, mais une réépithélialisation a été obtenue une semaine après la correction de l’entropion par toxine botulique. Ce cas illustre que la correction de l’anomalie structurelle sous-jacente est essentielle à la guérison épithéliale.
L’insuffisance en cellules souches limbiques survient lors de traumatismes chimiques, du syndrome de Stevens-Johnson, de la pemphigoïde oculaire, etc., épuisant la capacité de régénération épithéliale et conduisant à un défaut épithélial persistant. Les dystrophies cornéennes (notamment la map-dot-fingerprint dystrophy) sont le terrain des érosions récidivantes.
Oui, les lentilles de contact sont un facteur de risque de perte épithéliale cornéenne. Les traumatismes mécaniques lors de la mise en place et du retrait, l’hypoxie due à une mauvaise perméabilité à l’oxygène, et la toxicité liée à la saleté des lentilles peuvent tous causer des lésions épithéliales. En particulier, le port prolongé de lentilles souples réduit la sensibilité cornéenne, retardant la prise de conscience des lésions. Une durée de port et une hygiène appropriées sont importantes.
Il s’agit de l’examen le plus important. La zone de perte de substance épithéliale cornéenne se colore nettement en vert. Utiliser le filtre bleu cobalt du microscope à lampe à fente pour évaluer l’étendue, la forme et la profondeur de la perte de substance. Il faut également distinguer de la kératopathie épithéliale ponctuée superficielle (SPK) et vérifier l’absence de mauvaise adhérence épithéliale autour de l’érosion.
L’épithélium cornéen normal possède une fonction de barrière et ne laisse pas passer la fluorescéine. En cas d’altération de la fonction barrière épithéliale, on peut observer une coloration tardive (kératopathie au batholin).
Indispensable au diagnostic de la kératopathie neurotrophique. Évaluation quantitative à l’aide de l’esthésiomètre cornéen de Cochet-Bonnet. En cas d’hypoesthésie cornéenne, une recherche de la cause de l’atteinte du nerf trijumeau est nécessaire.
La sécheresse oculaire est souvent la cause sous-jacente des pertes de substance épithéliales persistantes. Évaluer la fonction de sécrétion lacrymale par le BUT (temps de rupture du film lacrymal) et le test de Schirmer. Si la sécrétion lacrymale est très diminuée, envisager la mise en place de bouchons punctaux.
La distinction avec l’ulcère cornéen infectieux est importante. En cas d’infiltrat stromal ou d’hypopion, traiter comme un ulcère cornéen.
Dans les lésions épithéliales cornéennes unilatérales et récidivantes, il faut toujours inclure l’herpès cornéen (ulcère dendritique) dans le diagnostic différentiel. L’érosion épithéliale cornéenne récidivante est souvent confondue avec l’herpès cornéen.
Le principe du traitement est l’élimination de la cause et la promotion de la régénération épithéliale. La stratégie thérapeutique varie selon le type de la maladie.
Dans les cas légers (petite érosion), la guérison est obtenue par larmes artificielles et simple surveillance. À partir d’un degré modéré, les prescriptions suivantes sont indiquées pour prévenir l’infection et protéger l’épithélium.
| Médicament | Posologie |
|---|---|
| Cravit solution ophtalmique 1,5% | 3 fois/jour |
| Hyalein solution ophtalmique 0,1% | 5 à 6 fois/jour |
| Tarivid pommade ophtalmique 0,3% | Avant le coucher |
En cas de douleur intense, ajouter du Loxonin par voie orale. Le port de lentilles de contact souples thérapeutiques (BCL) ou d’un pansement oculaire peut soulager les symptômes.
La phase aiguë est traitée comme une érosion simple. L’important est de commencer la prévention des récidives dès la réparation de l’érosion épithéliale. Effectuer le traitement par étapes comme suit.
(1) Pommade ophtalmique au coucher et larmes artificielles au réveil
Appliquer la pommade ophtalmique Tarivid avant le coucher et instiller Soft Santear au réveil. Conseiller au patient de placer le flacon de collyre près de l’oreiller et de l’instiller immédiatement après le réveil. Poursuivre pendant au moins 3 mois, idéalement 6 mois, après la disparition des crises d’érosion.
(2) Port de lentilles de contact souples thérapeutiques
Le port continu est important, remplacer les lentilles environ toutes les 1 semaine. Des lentilles de contact jetables peuvent être utilisées.
(3) Traitement chirurgical
Envisagé lorsque le traitement conservateur est inefficace. Une explication approfondie est nécessaire car des douleurs et une réaction inflammatoire peuvent survenir immédiatement après l’intervention.
Le traitement de la pathologie sous-jacente (sécheresse oculaire, paralysie nerveuse, lagophtalmie, etc.) est primordial. La guérison épithéliale peut être impossible sans correction des anomalies structurelles causales5).
Traitement conservateur
Collyre à l’acide hyaluronique: Protection épithéliale et promotion de la cicatrisation
Collyre au sérum autologue: Contient des facteurs de croissance et de la vitamine A
Lentilles de contact souples thérapeutiques: Protection mécanique de l’épithélium
Fermeture forcée / tarsorraphie: Assurer la couverture cornéenne
Traitement chirurgical
Greffe de membrane amniotique: Action anti-inflammatoire et favorisant la cicatrisation
Greffe de limbe: Pour l’insuffisance en cellules souches limbiques
Greffe de feuillet épithélial cultivé: Application de la médecine régénérative
Recouvrement conjonctival: Pour les cas d’ulcère ou de perforation réfractaires
Dans les cas de défaut épithélial persistant dû à une kératopathie neurotrophique, un traitement favorisant activement la cicatrisation est nécessaire en plus de la protection épithéliale. La protection épithéliale repose sur la pommade ophtalmique Tarivid (0,3%), associée aux collyres Hyalein (0,1%) et Mucosta UD (2%). En l’absence de réponse au traitement médicamenteux, on procède à une greffe de membrane amniotique ou à une tarsorraphie.
Les petites érosions cornées simples guérissent généralement en 1 à 3 jours. Même pour un défaut épithélial de grande taille, en l’absence d’anomalie sous-jacente, la réépithélialisation est souvent obtenue en moins d’une semaine. Cependant, en présence de facteurs sous-jacents tels qu’une hypoesthésie cornéenne, une sécheresse oculaire ou une insuffisance de cellules souches limbiques, la guérison peut se prolonger sur plusieurs semaines à plusieurs mois. Si la réépithélialisation n’est pas obtenue après 2 semaines, un bilan est nécessaire au titre de défaut épithélial persistant.
La réparation d’un défaut de l’épithélium cornéen se déroule en 3 étapes.
Étape 1 (phase d’extension et de migration): Lorsqu’un défaut épithélial se produit, de la fibronectine apparaît à la surface de la zone défectueuse. Les cellules épithéliales autour de la zone défectueuse s’étendent et migrent sur cette fibronectine.
Étape 2 (phase de prolifération): Une fois la zone défectueuse recouverte, la division et la prolifération des cellules basales épithéliales commencent. Les cellules proliférantes sont progressivement fournies à la zone défectueuse et l’épithélium retrouve son épaisseur.
Étape 3 (phase de différenciation): Après la phase de différenciation cellulaire, l’épithélium régénéré se normalise.
Les cellules souches de l’épithélium cornéen se trouvent dans le limbe. Même si tout l’épithélium cornéen est défectueux, si l’épithélium limbique est sain, il réparera la zone défectueuse. Le limbe fonctionne également comme une barrière empêchant l’épithélium conjonctival d’envahir la cornée.
Lorsque l’épithélium cornéen et l’épithélium limbique sont totalement perdus, l’épithélium conjonctival recouvre la cornée. Si la membrane de Bowman n’est pas endommagée, une épithélialisation conjonctivale de la cornée peut se produire. En cas de lésion de la membrane de Bowman ou d’invasion vasculaire, l’épithélium conjonctival persiste sur la cornée en conservant son phénotype, et une chirurgie de reconstruction de la surface oculaire est nécessaire.
L’homéostasie de l’épithélium cornéen est maintenue lorsque la somme de la division des cellules basales (X) et de la migration des cellules souches limbiques (Y) équilibre la desquamation de surface (Z)1).
Les anticancéreux cytotoxiques comme le 5-FU inhibent la division des cellules basales (X). Si l’administration se poursuit sans période de repos, le déséquilibre X + Y < Z persiste, entraînant une érosion cornéenne1). L’instauration d’une période de repos permet la récupération des cellules normales1).
Les inhibiteurs de l’EGFR provoquent des lésions épithéliales par un mécanisme différent. L’EGF dans les larmes joue un rôle central dans le maintien de l’homéostasie de l’épithélium cornéen via l’EGFR. Les inhibiteurs de l’EGFR bloquent cette voie, entraînant un défaut de cicatrisation et un amincissement épithélial4).
L’essence de l’érosion récurrente est une mauvaise adhésion entre les cellules basales de l’épithélium cornéen et la membrane basale. Normalement, les cellules basales épithéliales adhèrent fermement à la membrane basale et à la membrane de Bowman via les hémidesmosomes et les fibrilles d’ancrage. Lorsque le mécanisme d’adhésion est rompu par un traumatisme ou une dystrophie cornéenne, l’épithélium se décolle facilement et récidive.
Il s’agit d’un collyre au facteur de croissance nerveux humain recombinant (NGF). Son efficacité a été démontrée pour la kératopathie neurotrophique. Selon un protocole de 20 µg/mL, 6 fois par jour pendant 8 semaines, un taux de guérison cornéenne plus élevé par rapport au placebo a été rapporté.
Cette approche suscite l’intérêt en tant que nouveau traitement de la kératopathie diabétique. Des effets favorisant la prolifération et la migration des cellules épithéliales cornéennes ont été rapportés, et des recherches en vue d’une application clinique sont en cours.
La thérapie combinée de substance P et d’IGF-1, les collyres de fibronectine, la thymosine β4, etc., ont également montré une efficacité rapportée dans des cas sélectionnés, mais tous sont encore au stade de la recherche.
La greffe de feuillets d’épithélium cornéen cultivé est en cours de développement pratique en tant qu’approche de médecine régénérative pour l’insuffisance de cellules souches limbiques. Les feuillets cultivés à partir d’épithélium buccal autologue sont également utilisés en clinique.
- Tanaka H, Tabuchi H. Recurrent Corneal Erosion Induced by 1% 5-Fluorouracil Solution. Cureus. 2024;16(11):e73238.
- Cope E, Radnor J, Beasley E. Perioperative Exposure Keratopathy and Corneal Abrasion in an Individual With Eyelash Extensions. Cureus. 2024;16(10):e72061.
- Gorgani FM, Beyer TL. Neurotrophic corneal ulcer and iridocyclitis directly preceding Ramsay-Hunt Syndrome. Am J Ophthalmol Case Rep. 2021;24:101220.
- Dietze J, Mauger T. Combined Rothia dentocariosa and Streptococcus viridans Corneal Ulcer in an Immunocompromised Patient. Case Rep Ophthalmol Med. 2021;2021:9014667.
- Redd TK, Kersten RC, Ashraf D, Hennein L, Seitzman GD. Neonatal corneal ulcer secondary to congenital entropion. Am J Ophthalmol Case Rep. 2022;25:101371.