Erosión Corneal Simple
Causa: Principalmente traumatismo mecánico
Curso: Generalmente cicatriza en pocos días
Características: Defecto epitelial transitorio que no recurre

Un defecto del epitelio corneal es una condición en la que se pierde todo el grosor del epitelio corneal. Generalmente se usa como sinónimo de “erosión corneal.” El epitelio corneal consta de aproximadamente 5–7 capas de epitelio escamoso estratificado. Toda la capa se reemplaza aproximadamente cada 7 días. Aproximadamente una capa por día se desprende de la superficie, y la homeostasis se mantiene mediante la división de las células basales y el suministro de células madre limbares.
Thoft y colaboradores expresaron esta homeostasis con la fórmula X + Y = Z1). X representa la proliferación de células basales corneales, Y representa la migración y el suministro de células madre limbares, y Z representa la descamación de las células superficiales corneales. Cuando persiste el estado X + Y < Z, se produce un defecto epitelial1).
Los defectos del epitelio corneal se clasifican clínicamente en los siguientes tres tipos.
Erosión Corneal Simple
Causa: Principalmente traumatismo mecánico
Curso: Generalmente cicatriza en pocos días
Características: Defecto epitelial transitorio que no recurre
Erosión Corneal Recurrente
Causa: Mala adhesión a la membrana basal
Evolución: Recurrencia repetida después de la curación
Característica: Inicio repentino de dolor ocular al despertar
Defecto Epitelial Corneal Persistente (PED)
Causa: Hipoestesia corneal, daño de células madre, etc.
Evolución: Sin epitelización durante 2 semanas o más
Característica: Formación de un borde enrollado (rolled-up edge) en el margen del defecto
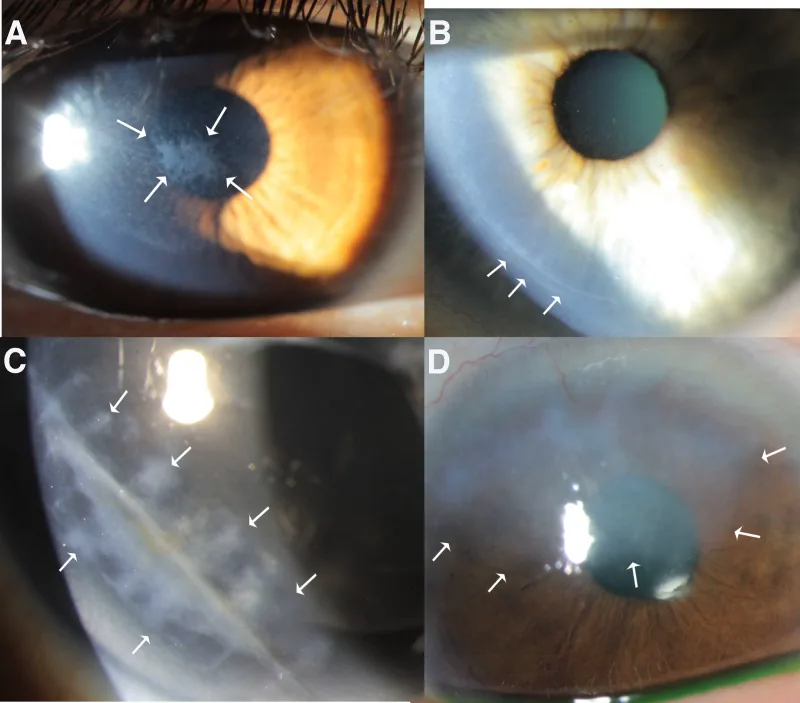
Los síntomas comunes incluyen dolor ocular, sensación de cuerpo extraño, lagrimeo, fotofobia y visión borrosa. Sin embargo, las características difieren según el tipo de enfermedad.
La tinción con fluoresceína resalta nítidamente el defecto epitelial. Se utiliza el filtro azul cobalto del microscopio de lámpara de hendidura para evaluar la extensión, forma y profundidad del defecto.
La erosión corneal ordinaria (simple) no recurre una vez curada. En cambio, la erosión epitelial corneal recurrente provoca erosión en el mismo sitio semanas o años después de la curación. Se presenta típicamente con dolor ocular repentino al despertar, causado por una mala adhesión del epitelio a la membrana basal. El antecedente de traumatismo puede no ser claro, por lo que es fácil de diagnosticar erróneamente como herpes corneal.
Las causas del defecto epitelial corneal son diversas.
| Clasificación | Causas típicas |
|---|---|
| Traumatismo | Traumatismo mecánico, queratitis UV, lesión química |
| Enfermedad de la superficie ocular | Ojo seco, deficiencia de células madre limbares |
| Trastornos neurológicos | Queratopatía neurotrófica, queratopatía diabética |
| Inducido por fármacos | Toxicidad por conservantes / 5-FU / Inhibidores de EGFR |
| Anomalía estructural | Entropión / Cierre palpebral incompleto (lagoftalmos) |
Es la causa más frecuente. Son comunes las abrasiones corneales causadas por bordes de papel, uñas y dedos. La mayoría de las erosiones recurrentes se desencadenan por un traumatismo, aunque es posible que el paciente no recuerde la lesión inicial.
Durante la anestesia general, aproximadamente el 60% de los pacientes presentan cierre palpebral incompleto, lo que expone la córnea a la sequedad y al traumatismo2). La queratopatía por exposición ocurre con una frecuencia de 0.9 a 3.3 por cada 1,000 anestesias generales2). En pacientes con extensiones de pestañas, el cierre completo del párpado con protectores oculares se ve dificultado, lo que aumenta aún más el riesgo2).
Cope et al. (2024) reportaron el caso de una paciente con blefaritis y ojo seco asociados a extensiones de pestañas que desarrolló una abrasión corneal durante la anestesia general para una cesárea2). No se logró el cierre palpebral completo con los protectores oculares y se observó un defecto epitelial de 0.5 cm × 0.5 cm en la córnea inferior después de la cirugía.
Las gotas oftálmicas de fármacos anticancerosos citotóxicos como el 5-FU suprimen la división de las células basales de la córnea y causan erosiones corneales1). Sin un período de descanso farmacológico (chemo holiday), pueden producirse erosiones corneales recurrentes1).
Tanaka et al. (2024) reportaron un caso en el que el uso continuado de gotas oftálmicas de 5-FU al 1% para un papiloma conjuntival sin un período de descanso farmacológico provocó erosiones epiteliales corneales recurrentes1). Las erosiones se curaron después de suspender las gotas oftálmicas y reaparecieron al reanudarlas.
Los inhibidores de EGFR (como panitumumab) retrasan la cicatrización del epitelio corneal4). El EGF en las lágrimas desempeña un papel central en el mantenimiento de la homeostasis del epitelio corneal a través de EGFR, y los inhibidores de EGFR bloquean esta vía, provocando una cicatrización deficiente y adelgazamiento del epitelio4).
El daño epitelial crónico causado por los conservantes en los colirios (particularmente el cloruro de benzalconio) también es importante. En la queratopatía tóxica inducida por fármacos, el daño del epitelio corneal aparece de forma más prominente que el daño del epitelio conjuntival. Cuando es grave, la queratopatía superficial punteada se extiende por toda la córnea y progresa a queratopatía corneal en huracán y líneas de grieta epitelial. También pueden producirse defectos epiteliales persistentes. La carga prolongada de conservantes puede provocar insuficiencia limbal y penfigoide ocular cicatricial.
La disminución de la sensibilidad corneal provoca la pérdida del reflejo protector, lo que facilita la progresión del daño epitelial. El daño del nervio trigémino debido a la reactivación del virus varicela-zóster (VVZ) es una causa representativa.
Gorgani et al. (2021) reportaron un caso en el que la reactivación de VVZ del nervio trigémino se presentó con úlcera corneal neurotrófica e iridociclitis, seguida del desarrollo del síndrome de Ramsay-Hunt (parálisis del nervio facial)3). Se sugirió la diseminación de VVZ desde el ganglio trigémino al ganglio geniculado, y la complicación de parálisis del nervio facial puede empeorar aún más la queratopatía neurotrófica.
El daño del nervio corneal debido a la diabetes también constituye la base de los defectos epiteliales a través de un mecanismo similar.
En el entropión, las pestañas entran en contacto con la córnea, causando una irritación mecánica persistente que conduce a defectos epiteliales.
Redd y colaboradores (2022) reportaron un caso de defecto epitelial persistente en un recién nacido con entropión congénito5). A pesar del tratamiento antibiótico, el defecto epitelial no mejoró, y la epitelización se logró una semana después de la corrección del entropión con toxina botulínica. Este caso demuestra que la corrección de la anomalía estructural subyacente es esencial para la cicatrización epitelial.
La deficiencia de células madre del limbo ocurre en traumatismos químicos, síndrome de Stevens-Johnson, penfigoide ocular cicatricial y otras afecciones, lo que provoca defectos epiteliales persistentes debido al agotamiento de la capacidad regenerativa del epitelio. Las distrofias corneales (especialmente la distrofia de map-dot-fingerprint) son la base de las erosiones recurrentes.
Sí, los lentes de contacto son un factor de riesgo para los defectos epiteliales corneales. El traumatismo mecánico durante la colocación y extracción del lente, la hipoxia debida a una mala permeabilidad al oxígeno y la toxicidad por la contaminación del lente pueden causar daño epitelial. En particular, el uso prolongado de lentes de contacto blandos reduce la sensación corneal, lo que puede retrasar la percepción de la lesión. El tiempo de uso adecuado y la higiene son importantes.
Esta es la prueba más importante. Los defectos del epitelio corneal se tiñen de verde de forma nítida. Utilice el filtro de azul cobalto del microscopio de lámpara de hendidura para evaluar la extensión, la forma y la profundidad del defecto. Realice el diagnóstico diferencial con la queratopatía punteada superficial (QPS) y verifique si hay mala adherencia epitelial alrededor de la erosión.
El epitelio corneal normal tiene una función de barrera y no permite la penetración de la fluoresceína. Cuando la función de barrera epitelial está alterada, puede observarse tinción tardía (queratopatía por vaselina).
Es esencial para el diagnóstico de la queratopatía neurotrófica. Utilice el estesiómetro corneal de Cochet-Bonnet para una evaluación cuantitativa. Si se encuentra una sensibilidad corneal disminuida, es necesario investigar la causa de la alteración del nervio trigémino.
La sequedad ocular suele estar presente como base de los defectos epiteliales persistentes. Evalúe la función de secreción lagrimal mediante el BUT (tiempo de ruptura de la película lagrimal) y la prueba de Schirmer. Considere la inserción de tapones punctales cuando la secreción lagrimal esté marcadamente disminuida.
Es importante el diagnóstico diferencial con la úlcera corneal infecciosa. Si hay infiltración del estroma o hipopión, trátese como úlcera corneal.
En las lesiones epiteliales corneales unilaterales o recurrentes, incluya siempre el herpes corneal (úlcera dendrítica) en el diagnóstico diferencial. La erosión epitelial corneal recurrente se diagnostica erróneamente como herpes corneal con frecuencia.
Los principios básicos del tratamiento son la eliminación de la causa y la promoción de la regeneración epitelial. La estrategia de tratamiento varía según el tipo de enfermedad.
Los casos leves (erosiones pequeñas) cicatrizan solo con lágrimas artificiales y observación. En casos moderados a graves, se realizan las siguientes prescripciones para prevenir infecciones y proteger el epitelio.
| Medicamento | Posología |
|---|---|
| Solución oftálmica Cravit 1.5% | 3 veces al día |
| Solución oftálmica Hyalein 0.1% | 5 a 6 veces al día |
| Ungüento oftálmico Tarivid 0.3% | Antes de acostarse |
Si el dolor es intenso, se añade Loxonin oral. Los síntomas pueden aliviarse con un lente de contacto blando terapéutico (BCL) o un parche ocular.
La fase aguda se trata igual que la erosión simple. Lo importante es iniciar la prevención de recurrencias una vez que la erosión epitelial se ha reparado. Los siguientes tratamientos se realizan por etapas.
(1) Ungüento oftálmico antes de dormir y lágrimas artificiales al despertar
Aplicar ungüento oftálmico de Tarivid antes de acostarse e instilar Soft Santear al despertar. Instruir al paciente para que coloque el frasco de gotas junto a la almohada y se aplique las gotas inmediatamente después de despertar. Continuar durante al menos 3 meses, preferiblemente 6 meses, después de que los episodios de erosión hayan desaparecido.
(2) Uso de lentes de contacto blandos terapéuticos
El uso continuo es importante; reemplazar el lente aproximadamente cada semana. También se pueden usar lentes de contacto desechables.
(3) Tratamiento quirúrgico
Se considera cuando el tratamiento conservador no es efectivo. Dado que se producen dolor y reacción inflamatoria inmediatamente después del procedimiento, es necesaria una explicación exhaustiva.
El tratamiento de la condición subyacente (ojo seco, queratopatía neurotrófica, lagoftalmos, etc.) es lo más importante. Sin corregir las anomalías estructurales causantes, es posible que no se logre la cicatrización epitelial5).
Tratamiento conservador
Gotas de hialuronato sódico: Protección epitelial y promoción de la cicatrización.
Gotas de suero autólogo: Contienen factores de crecimiento y vitamina A
LCT terapéutico: Protección mecánica del epitelio
Cierre forzado del párpado / Tarsorrafia: Asegurar la cobertura corneal
Tratamiento quirúrgico
Trasplante de membrana amniótica: Efectos antiinflamatorios y promotores de la cicatrización
Trasplante limbal: Para deficiencia de células madre limbales
Trasplante de lámina epitelial cultivada: Aplicación de la medicina regenerativa
Cobertura con colgajo conjuntival: Para úlceras y perforaciones refractarias
En los defectos epiteliales persistentes debidos a queratopatía neurotrófica, es necesario un tratamiento que promueva activamente la cicatrización de la herida además de la protección epitelial. La protección epitelial básica con ungüento oftálmico de Tarivid (0,3%) se combina con solución oftálmica de Hyalein (0,1%) y solución oftálmica Mucosta UD (2%). Si no hay respuesta al tratamiento farmacológico, se realiza un trasplante de membrana amniótica o una tarsorrafia.
Las pequeñas erosiones corneales simples suelen curar en 1 a 3 días. Incluso los defectos epiteliales grandes a menudo logran la epitelización en una semana si no hay anomalías subyacentes. Sin embargo, cuando existen condiciones subyacentes como hipoestesia corneal, ojo seco o deficiencia de células madre del limbo, la curación puede retrasarse durante semanas o meses. Si no se logra la epitelización en 2 semanas, se requiere una evaluación adicional como defecto epitelial persistente.
La reparación de los defectos del epitelio corneal progresa a través de las siguientes 3 etapas.
Etapa 1 (fase de extensión y migración): cuando se produce un defecto epitelial, aparece fibronectina en la superficie del área del defecto. Las células epiteliales alrededor del defecto se extienden y migran sobre esta fibronectina.
Etapa 2 (fase de proliferación): una vez cubierto el defecto, se inicia la división y proliferación de las células basales del epitelio. Las células proliferadas se suministran gradualmente al área del defecto y el epitelio recupera su espesor.
Etapa 3 (fase de diferenciación): a través del período de diferenciación celular, el epitelio regenerado se normaliza.
Las células madre del epitelio corneal se encuentran en el limbo. Incluso si todo el epitelio corneal se pierde, si el epitelio limbar está intacto, reparará el defecto. El limbo también funciona como una barrera que evita que el epitelio conjuntival invada la córnea.
Cuando el epitelio corneal y el epitelio limbal se pierden por completo, el epitelio conjuntival cubre la córnea. Si la membrana de Bowman no está dañada, puede ocurrir epitelización corneal por el epitelio conjuntival. Cuando la membrana de Bowman está dañada o hay invasión vascular, el epitelio conjuntival permanece sobre la córnea conservando su fenotipo, lo que requiere reconstrucción de la superficie ocular.
La homeostasis del epitelio corneal se mantiene cuando la suma de la división de células basales (X) y la migración de células madre limbares (Y) equilibra la descamación superficial (Z)1).
Los fármacos anticancerígenos citotóxicos como el 5-FU suprimen la división de células basales (X). Si la administración continúa sin un período de descanso, persiste el desequilibrio de X + Y < Z, lo que provoca erosión corneal1). La introducción de un intervalo sin medicación permite la recuperación de las células normales1).
Los inhibidores de EGFR causan daño epitelial a través de un mecanismo diferente. El EGF en las lágrimas desempeña un papel central en el mantenimiento de la homeostasis del epitelio corneal a través de EGFR. Los inhibidores de EGFR bloquean esta vía, lo que provoca una cicatrización epitelial deficiente y adelgazamiento4).
La esencia de la erosión recurrente es la mala adhesión entre las células basales del epitelio corneal y la membrana basal. Normalmente, las células basales epiteliales se adhieren firmemente a la membrana basal y a la membrana de Bowman a través de hemidesmosomas y fibrillas de anclaje. Cuando este mecanismo de adhesión se altera por traumatismo o distrofia corneal, el epitelio se desprende fácilmente y recurre.
Es un colirio de factor de crecimiento nervioso (NGF) humano recombinante. Se ha demostrado su eficacia en enfermedades corneales neurotróficas. Se ha reportado una mayor tasa de curación corneal en comparación con placebo con un protocolo de 20 µg/mL administrado 6 veces al día durante 8 semanas.
Está atrayendo la atención como un nuevo tratamiento para la queratopatía diabética. Se ha reportado que promueve la proliferación y migración de las células epiteliales corneales, y se están realizando investigaciones para su aplicación clínica.
La terapia combinada con sustancia P e IGF-1, el colirio de fibronectina y la timosina β4 también han demostrado eficacia en casos seleccionados, pero todas se encuentran en fase de investigación.
El trasplante de láminas de epitelio corneal cultivado está avanzando hacia su uso práctico como enfoque de medicina regenerativa para la insuficiencia de células madre del limbo. También se han aplicado clínicamente láminas cultivadas derivadas de epitelio mucoso oral autólogo.
- Tanaka H, Tabuchi H. Recurrent Corneal Erosion Induced by 1% 5-Fluorouracil Solution. Cureus. 2024;16(11):e73238.
- Cope E, Radnor J, Beasley E. Perioperative Exposure Keratopathy and Corneal Abrasion in an Individual With Eyelash Extensions. Cureus. 2024;16(10):e72061.
- Gorgani FM, Beyer TL. Neurotrophic corneal ulcer and iridocyclitis directly preceding Ramsay-Hunt Syndrome. Am J Ophthalmol Case Rep. 2021;24:101220.
- Dietze J, Mauger T. Combined Rothia dentocariosa and Streptococcus viridans Corneal Ulcer in an Immunocompromised Patient. Case Rep Ophthalmol Med. 2021;2021:9014667.
- Redd TK, Kersten RC, Ashraf D, Hennein L, Seitzman GD. Neonatal corneal ulcer secondary to congenital entropion. Am J Ophthalmol Case Rep. 2022;25:101371.