साधारण कॉर्नियल एपिथेलियल इरोज़न
कारण: अधिकांशतः यांत्रिक आघात
पूर्वानुमान: सामान्यतः कुछ दिनों के भीतर ठीक हो जाता है
विशेषता: क्षणिक उपकला दोष जो पुनरावृत्त नहीं होता

कॉर्नियल एपिथेलियल डिफेक्ट (कॉर्निया की उपकला दोष) एक ऐसी स्थिति है जिसमें कॉर्निया की उपकला की पूरी मोटाई नष्ट हो जाती है। इसका उपयोग आमतौर पर ‘कॉर्नियल इरोज़न’ (कॉर्निया का कटाव) के पर्याय के रूप में किया जाता है। कॉर्निया की उपकला लगभग 5–7 परतों वाली स्तरीकृत शल्की उपकला से बनी होती है। पूरी उपकला लगभग 7 दिनों में बदल जाती है। प्रतिदिन लगभग 1 परत सतह से झड़ती है, और बेसल कोशिकाओं के विभाजन तथा लिंबल स्टेम कोशिकाओं की आपूर्ति द्वारा होमियोस्टेसिस बना रहता है।
Thoft और सहकर्मियों ने इस होमियोस्टेसिस को X + Y = Z सूत्र द्वारा व्यक्त किया1)। X कॉर्निया की बेसल कोशिकाओं का विभाजन और प्रसार है, Y लिंबल स्टेम कोशिकाओं का प्रवासन और आपूर्ति है, Z कॉर्निया की सतही कोशिकाओं का झड़ना है। जब X + Y < Z की स्थिति बनी रहती है, तो उपकला दोष उत्पन्न होता है1)।
कॉर्नियल एपिथेलियल डिफेक्ट को चिकित्सकीय रूप से निम्नलिखित 3 प्रकारों में वर्गीकृत किया जाता है।
साधारण कॉर्नियल एपिथेलियल इरोज़न
कारण: अधिकांशतः यांत्रिक आघात
पूर्वानुमान: सामान्यतः कुछ दिनों के भीतर ठीक हो जाता है
विशेषता: क्षणिक उपकला दोष जो पुनरावृत्त नहीं होता
पुनरावर्ती कॉर्नियल एपिथेलियल इरोज़न
कारण: बेसमेंट झिल्ली से खराब जुड़ाव
पूर्वानुमान: ठीक होने के बाद बार-बार पुनरावृत्ति होती है
विशेषता: जागने पर अचानक आंख में दर्द से शुरुआत
दीर्घकालिक कॉर्नियल एपिथेलियल डिफेक्ट (PED)
कारण: कॉर्निया की संवेदना में कमी, स्टेम कोशिका क्षति, आदि
पूर्वानुमान: 2 सप्ताह से अधिक समय तक उपकलाकरण नहीं होता
विशेषता: दोष के किनारे पर रोल्ड-अप एज (rolled-up edge) बनता है
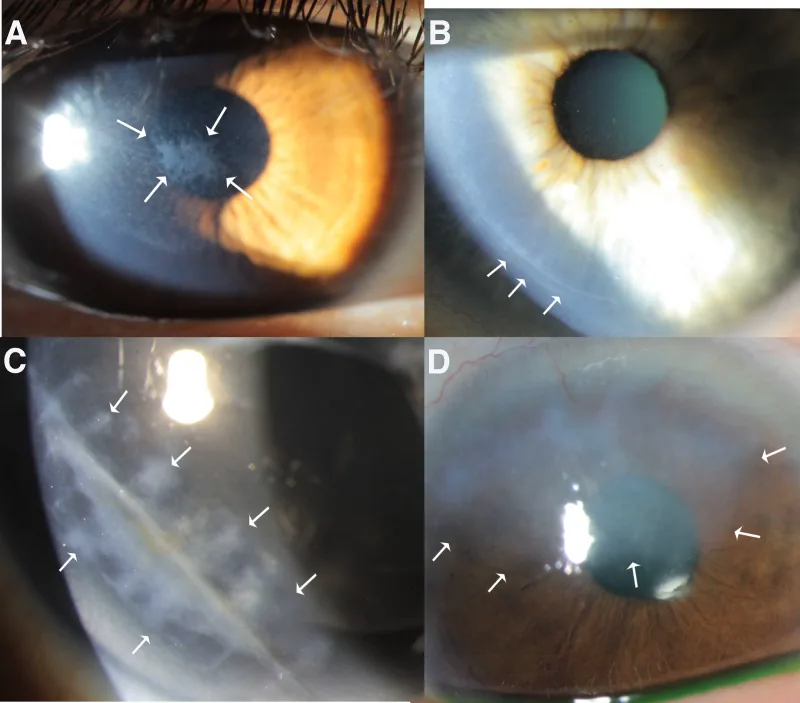
सामान्य लक्षण हैं आंख में दर्द, विदेशी वस्तु जैसा अहसास, आंसू आना, रोशनी से परेशानी और धुंधली दृष्टि। हालांकि, रोग के प्रकार के अनुसार विशेषताएं भिन्न होती हैं।
फ्लुओरेसिन staining से उपकला दोष वाला क्षेत्र स्पष्ट रूप से रंग जाता है। कोबाल्ट नीले फिल्टर वाली स्लिट लैंप माइक्रोस्कोप से दोष के क्षेत्र, आकार और गहराई का मूल्यांकन किया जाता है।
सामान्य कॉर्नियल क्षरण (साधारण) ठीक होने के बाद दोबारा नहीं होता। जबकि पुनरावर्ती कॉर्नियल उपकला क्षरण ठीक होने के कई सप्ताह से लेकर कई वर्षों बाद उसी स्थान पर फिर से होता है। जागने पर अचानक आँख में दर्द होना इसका विशिष्ट लक्षण है, जो बेसल झिल्ली के साथ उपकला के खराब जुड़ाव के कारण होता है। आघात का इतिहास स्पष्ट नहीं भी हो सकता है और यह कॉर्नियल हर्पीज से गलत निदान किया जा सकता है।
कॉर्नियल उपकला दोष के कारण विविध हैं।
| वर्गीकरण | प्रमुख कारण |
|---|---|
| आघात | यांत्रिक आघात / यूवी केराटाइटिस / रासायनिक आघात |
| नेत्र सतह रोग | ड्राई आई / लिंबल स्टेम सेल की कमी |
| तंत्रिका विकार | न्यूरोपैरालिटिक केराटोपैथी / मधुमेह केराटोपैथी |
| दवा-प्रेरित | परिरक्षक विषाक्तता, 5-FU, EGFR अवरोधक |
| संरचनात्मक असामान्यता | पलक का अंदर की ओर मुड़ना, अपूर्ण पलक बंद होना (लेगोफ्थैल्मोस) |
सबसे आम कारण। कागज के किनारे, नाखून, उंगली आदि से कॉर्नियल घर्षण आम हैं। अधिकांश आवर्तक क्षरण चोट के कारण होते हैं, लेकिन रोगी को चोट लगने का पता नहीं हो सकता है।
सामान्य एनेस्थीसिया के दौरान लगभग 60% रोगियों में पलकें पूरी तरह से बंद नहीं होती हैं, जिससे कॉर्निया सूखने और आघात के संपर्क में आ जाता है2)। एक्सपोज़र केराटोपैथी प्रति 1,000 सामान्य एनेस्थीसिया में 0.9–3.3 मामलों की आवृत्ति पर होती है2)। बरौनी एक्सटेंशन वाले रोगियों में, आंखों की सुरक्षा पलकों को पूरी तरह से बंद नहीं कर पाती है, जिससे जोखिम और बढ़ जाता है2)।
Cope और सहकर्मियों (2024) ने बरौनी एक्सटेंशन से जुड़े ब्लेफेराइटिस और ड्राई आई वाली एक रोगी का मामला रिपोर्ट किया, जिसमें सिजेरियन सेक्शन के लिए सामान्य एनेस्थीसिया के दौरान कॉर्नियल घर्षण हुआ2)। आंखों की सुरक्षा से पलकें पूरी तरह से बंद नहीं हो पाईं, और पोस्टऑपरेटिव रूप से निचले कॉर्निया पर 0.5 सेमी × 0.5 सेमी का उपकला दोष पाया गया।
5-FU जैसी साइटोटॉक्सिक एंटीकैंसर आई ड्रॉप्स कॉर्नियल बेसल कोशिकाओं के विभाजन को रोकती हैं और कॉर्नियल क्षरण का कारण बनती हैं1)। दवा विश्राम अवधि (कीमो हॉलिडे) के बिना, आवर्तक कॉर्नियल क्षरण हो सकता है1)।
Tanaka और सहकर्मियों (2024) ने कंजंक्टिवल पेपिलोमा के लिए बिना दवा विश्राम के 1% 5-FU आई ड्रॉप्स जारी रखने वाले एक रोगी का मामला रिपोर्ट किया, जिसके परिणामस्वरूप आवर्तक कॉर्नियल उपकला क्षरण हुआ1)। आई ड्रॉप बंद करने के बाद क्षरण ठीक हो गया और दोबारा शुरू करने पर फिर से हो गया।
EGFR अवरोधक (जैसे पैनिटुमुमैब) कॉर्नियल उपकला के घाव भरने में देरी करते हैं4)। आँसुओं में EGF, EGFR के माध्यम से कॉर्नियल उपकला होमियोस्टेसिस बनाए रखने में केंद्रीय भूमिका निभाता है, और EGFR अवरोधक इस मार्ग को अवरुद्ध करते हैं, जिससे उपचार में कमी और उपकला का पतला होना होता है4)।
आई ड्रॉप में परिरक्षकों (विशेष रूप से बेंजालकोनियम क्लोराइड) के कारण पुरानी उपकला क्षति भी महत्वपूर्ण है। दवा-विषाक्त कॉर्नियल उपकलाविकृति में, कॉर्नियल उपकला क्षति कंजंक्टिवल उपकला क्षति पर हावी होती है। गंभीर होने पर, पंक्टेट सतही केराटाइटिस पूरे कॉर्निया में फैल जाता है, जो हरिकेन केराटोपैथी और उपकला दरार रेखाओं में बढ़ जाता है। कभी-कभी लगातार उपकला दोष हो सकता है। लंबे समय तक परिरक्षक भार लिंबल शिथिलता और स्यूडोपेम्फिगॉइड का कारण बन सकता है।
कॉर्निया की संवेदना में कमी से सुरक्षात्मक प्रतिवर्त समाप्त हो जाता है, जिससे उपकला क्षति बढ़ने का खतरा रहता है। वैरिसेला-ज़ोस्टर वायरस (VZV) के पुनः सक्रियण के कारण ट्राइजेमिनल तंत्रिका विकार इसका प्रमुख कारण है।
Gorgani और सहकर्मियों (2021) ने एक ऐसे मामले की रिपोर्ट दी जिसमें ट्राइजेमिनल तंत्रिका में VZV पुनः सक्रियण के बाद न्यूरोट्रॉफिक कॉर्नियल अल्सर और इरिडोसाइक्लाइटिस उत्पन्न हुआ, और बाद में Ramsay-Hunt सिंड्रोम (चेहरे का तंत्रिका पक्षाघात) विकसित हुआ3)। VZV का ट्राइजेमिनल गैंग्लियन से जेनिकुलेट गैंग्लियन तक फैलाव संभावित माना गया, और चेहरे के तंत्रिका पक्षाघात की सह-उपस्थिति न्यूरोट्रॉफिक केराटोपैथी को और खराब कर सकती है।
मधुमेह के कारण कॉर्नियल तंत्रिका विकार भी इसी तंत्र द्वारा उपकला दोष का आधार बनता है।
एंट्रोपियन (पलक का अंदर की ओर मुड़ना) में पलकें कॉर्निया से संपर्क करती हैं, जिससे निरंतर यांत्रिक जलन होती है और उपकला दोष उत्पन्न होता है।
Redd और सहकर्मियों (2022) ने एक नवजात शिशु के मामले की रिपोर्ट दी जिसमें जन्मजात एंट्रोपियन के कारण लगातार उपकला दोष उत्पन्न हुआ5)। एंटीबायोटिक उपचार के बावजूद उपकला दोष में सुधार नहीं हुआ, लेकिन बोटुलिनम टॉक्सिन द्वारा एंट्रोपियन सुधार के 1 सप्ताह बाद उपकलाकरण प्राप्त हुआ। यह मामला दर्शाता है कि कारणात्मक संरचनात्मक असामान्यता का सुधार उपकला उपचार के लिए आवश्यक है।
लिंबल स्टेम सेल की कमी रासायनिक आघात, स्टीवंस-जॉनसन सिंड्रोम, ओकुलर पेम्फिगॉइड आदि के कारण होती है, जिससे उपकला पुनर्जनन क्षमता समाप्त हो जाती है और लगातार उपकला दोष उत्पन्न होता है। कॉर्नियल डिस्ट्रॉफी (विशेषकर map-dot-fingerprint डिस्ट्रॉफी) आवर्तक क्षरण का आधार बनती है।
हां, कॉन्टैक्ट लेंस कॉर्नियल उपकला दोष के जोखिम कारक हैं। लेंस लगाने और हटाने के दौरान यांत्रिक आघात, खराब ऑक्सीजन पारगम्यता के कारण हाइपोक्सिया, लेंस संदूषण से विषाक्तता आदि उपकला क्षति का कारण बन सकते हैं। विशेष रूप से, सॉफ्ट कॉन्टैक्ट लेंस के लंबे समय तक उपयोग से कॉर्नियल संवेदना कम हो जाती है, जिससे क्षति का पता देर से चल सकता है। उचित उपयोग अवधि और स्वच्छता प्रबंधन महत्वपूर्ण है।
यह सबसे महत्वपूर्ण जांच है। कॉर्नियल उपकला दोष वाला क्षेत्र हरे रंग में स्पष्ट रूप से रंग जाता है। दोष की सीमा, आकृति और गहराई का आकलन करने के लिए स्लिट लैंप माइक्रोस्कोप के कोबाल्ट ब्लू फिल्टर का उपयोग करें। पंक्टेट सतही केराटोपैथी (SPK) से विभेदन और क्षरण के आसपास उपकला आसंजन की कमी की भी जाँच करें।
सामान्य कॉर्नियल उपकला में बैरियर फ़ंक्शन होता है और फ्लुओरेसिन को पार नहीं करने देता। उपकला बैरियर फ़ंक्शन की क्षति में लेट स्टेनिंग (बाथोलिन केराटोपैथी) देखी जा सकती है।
न्यूरोपैरालिटिक केराटोपैथी के निदान के लिए अपरिहार्य। Cochet-Bonnet कॉर्नियल एस्थेसियोमीटर का उपयोग करके मात्रात्मक मूल्यांकन करें। यदि कॉर्नियल संवेदना में कमी पाई जाती है, तो ट्राइजेमिनल तंत्रिका विकार के कारण की खोज आवश्यक है।
लगातार उपकला दोष के आधार के रूप में अक्सर ड्राई आई मौजूद होता है। BUT (अश्रु फिल्म विघटन समय) और शिमर परीक्षण द्वारा अश्रु स्राव कार्य का मूल्यांकन करें। यदि अश्रु स्राव अत्यधिक कम हो गया है, तो लैक्रिमल पंक्टल प्लग डालने पर विचार करें।
संक्रामक कॉर्नियल अल्सर से विभेदन महत्वपूर्ण है। यदि स्ट्रोमल घुसपैठ या हाइपोपायोन हो, तो कॉर्नियल अल्सर के रूप में प्रबंधित करें।
एकतरफा और पुनरावर्ती कॉर्नियल उपकला घावों में, कॉर्नियल हर्पीज (डेंड्रिटिक अल्सर) को विभेदक निदान में शामिल करना अनिवार्य है। पुनरावर्ती कॉर्नियल उपकला क्षरण को अक्सर कॉर्नियल हर्पीज समझ लिया जाता है।
उपचार का मूल सिद्धांत कारण को हटाना और उपकला पुनर्जनन को बढ़ावा देना है। रोग के प्रकार के अनुसार उपचार की रणनीति भिन्न होती है।
हल्के मामलों (छोटा क्षरण) में केवल कृत्रिम आंसुओं और अनुवर्ती निरीक्षण से उपचार हो जाता है। मध्यम या उससे अधिक में, संक्रमण की रोकथाम और उपकला संरक्षण के उद्देश्य से निम्नलिखित नुस्खे दिए जाते हैं।
| दवा | उपयोग विधि |
|---|---|
| क्रैविट आई ड्रॉप 1.5% | दिन में 3 बार |
| हायलीन आई ड्रॉप 0.1% | दिन में 5–6 बार |
| टारिविड आई ऑइंटमेंट 0.3% | सोने से पहले |
तेज दर्द होने पर लॉक्सोनिन मौखिक रूप से दी जाती है। उपचारात्मक सॉफ्ट कॉन्टैक्ट लेंस (BCL) या आई पैड से लक्षणों को कम किया जा सकता है।
तीव्र चरण में सामान्य इरोज़न की तरह उपचार किया जाता है। महत्वपूर्ण बात यह है कि एपिथीलियल इरोज़न ठीक होने के तुरंत बाद पुनरावृत्ति रोकथाम शुरू कर दी जाए। चरणबद्ध तरीके से निम्नलिखित उपचार किया जाता है।
(1) सोने से पहले आँख का मलहम और जागने पर कृत्रिम आँसू
सोने से पहले टैरिविड आँख का मलहम लगाएँ और जागने पर सॉफ्ट सैंटियर डालें। रोगी को सलाह दें कि आँखों की बूँद की शीशी तकिए के पास रखें और जागने के तुरंत बाद डालें। इरोज़न के दौरे बंद होने के बाद कम से कम 3 महीने, आदर्श रूप से 6 महीने तक जारी रखें।
(2) उपचारात्मक सॉफ्ट कॉन्टैक्ट लेंस पहनना
निरंतर पहनना महत्वपूर्ण है, लगभग 1 सप्ताह में लेंस बदलें। डिस्पोज़ेबल कॉन्टैक्ट लेंस का उपयोग किया जा सकता है।
(3) शल्य चिकित्सा उपचार
रूढ़िवादी उपचार अप्रभावी होने पर विचार किया जाता है। प्रक्रिया के तुरंत बाद दर्द और सूजन हो सकती है, इसलिए पूर्ण स्पष्टीकरण आवश्यक है।
अंतर्निहित स्थिति (ड्राई आई, तंत्रिका पक्षाघात, अपूर्ण पलक बंद होना आदि) का उपचार सबसे महत्वपूर्ण है। कारणात्मक संरचनात्मक असामान्यताओं को ठीक किए बिना एपिथीलियल उपचार संभव नहीं हो सकता है5)।
रूढ़िवादी उपचार
हायल्यूरोनिक एसिड आई ड्रॉप: एपिथीलियम की सुरक्षा और घाव भरने को बढ़ावा देना
स्वयं के सीरम की आई ड्रॉप: वृद्धि कारक और विटामिन A युक्त
चिकित्सीय SCL: एपिथीलियम की यांत्रिक सुरक्षा
बलपूर्वक पलक बंद करना / पलक सिवनी: कॉर्निया के आवरण को सुनिश्चित करना
शल्य चिकित्सा उपचार
एमनियोटिक झिल्ली प्रत्यारोपण: सूजनरोधी और घाव भरने को बढ़ावा देने वाला प्रभाव
लिंबल प्रत्यारोपण: लिंबल स्टेम सेल की कमी के लिए
संवर्धित उपकला शीट प्रत्यारोपण: पुनर्योजी चिकित्सा का अनुप्रयोग
कंजंक्टिवल कवरेज सर्जरी: दुर्धर अल्सर या वेधन के मामलों में
न्यूरोट्रॉफ़िक केराटोपैथी के कारण होने वाले दीर्घकालिक उपकला दोष में, उपकला की सुरक्षा के अलावा घाव भरने को सक्रिय रूप से बढ़ावा देने वाले उपचार की आवश्यकता होती है। Tarivid नेत्र मलहम (0.3%) द्वारा उपकला सुरक्षा को आधार बनाया जाता है, और Hyalein आई ड्रॉप (0.1%) तथा Mucosta आई ड्रॉप UD (2%) का सह-उपयोग किया जाता है। दवा चिकित्सा पर प्रतिक्रिया न होने पर एमनियोटिक झिल्ली प्रत्यारोपण या टार्सोराफी की जाती है।
सामान्य छोटे कॉर्नियल घर्षण आमतौर पर 1-3 दिनों में ठीक हो जाते हैं। बड़े उपकला दोष में भी, यदि कोई अंतर्निहित असामान्यता नहीं है, तो आमतौर पर 1 सप्ताह के भीतर उपकलाकरण प्राप्त हो जाता है। हालांकि, यदि कॉर्नियल संवेदना में कमी, ड्राई आई, या लिंबल स्टेम सेल विकार जैसी अंतर्निहित स्थितियां हैं, तो यह कई हफ्तों से लेकर कई महीनों तक बनी रह सकती है। यदि 2 सप्ताह से अधिक समय में उपकलाकरण प्राप्त नहीं होता है, तो दीर्घकालिक उपकला दोष के रूप में विस्तृत जांच आवश्यक है।
कॉर्नियल उपकला दोष की मरम्मत निम्नलिखित 3 चरणों में होती है।
चरण 1 (विस्तार और गति चरण): जब उपकला दोष उत्पन्न होता है, दोष क्षेत्र की सतह पर फ़ाइब्रोनेक्टिन प्रकट होता है। दोष क्षेत्र के आसपास की उपकला कोशिकाएं इस फ़ाइब्रोनेक्टिन पर फैलती और गति करती हैं।
चरण 2 (प्रसार चरण): जब दोष क्षेत्र ढक जाता है, उपकला आधार कोशिकाओं का विभाजन और प्रसार शुरू होता है। प्रसारित कोशिकाएं धीरे-धीरे दोष क्षेत्र में आपूर्ति की जाती हैं और उपकला अपनी मोटाई पुनः प्राप्त कर लेती है।
चरण 3 (विभेदन चरण): कोशिका विभेदन की अवधि के बाद पुनर्जीवित उपकला सामान्य हो जाती है।
कॉर्नियल उपकला की स्टेम कोशिकाएं लिंबस में स्थित होती हैं। भले ही संपूर्ण कॉर्नियल उपकला दोषपूर्ण हो, यदि लिंबल उपकला स्वस्थ है, तो लिंबल उपकला दोष क्षेत्र की मरम्मत करेगी। लिंबस कंजंक्टिवल उपकला को कॉर्निया में प्रवेश करने से रोकने वाले अवरोध के रूप में भी कार्य करता है।
जब कॉर्नियल एपिथेलियम और लिंबल एपिथेलियम पूरी तरह से नष्ट हो जाते हैं, तो कंजंक्टिवल एपिथेलियम कॉर्निया को ढक लेता है। यदि बोमैन झिल्ली क्षतिग्रस्त नहीं हुई है, तो कॉर्निया का कंजंक्टिवल एपिथेलियलाइजेशन हो सकता है। बोमैन झिल्ली की क्षति या रक्त वाहिका आक्रमण के साथ, कंजंक्टिवल एपिथेलियम अपने फेनोटाइप को बनाए रखते हुए कॉर्निया पर मौजूद रहता है, और नेत्र सतह पुनर्निर्माण सर्जरी की आवश्यकता होती है।
कॉर्नियल एपिथेलियम की होमियोस्टेसिस बेसल कोशिका विभाजन (X) और लिंबल स्टेम कोशिका प्रवासन (Y) के योग द्वारा सतही विलुप्ति (Z) के संतुलन से बनी रहती है1)।
5-FU जैसी साइटोटॉक्सिक कैंसर रोधी दवाएं बेसल कोशिका विभाजन (X) को रोकती हैं। बिना दवा-मुक्त अवकाश के उपचार जारी रखने पर X + Y < Z का असंतुलन बना रहता है, जिससे कॉर्नियल इरोजन होता है1)। दवा-मुक्त अवकाश प्रदान करने से सामान्य कोशिकाओं की रिकवरी संभव होती है1)।
EGFR अवरोधक एक अलग तंत्र के माध्यम से एपिथेलियल क्षति पहुंचाते हैं। आंसू में EGF, EGFR के माध्यम से कॉर्नियल एपिथेलियम होमियोस्टेसिस को बनाए रखने में केंद्रीय भूमिका निभाता है। EGFR अवरोधक इस मार्ग को अवरुद्ध करते हैं, जिससे एपिथेलियम की उपचार-अक्षमता और पतलापन होता है4)।
पुनरावर्ती इरोजन का मूल कारण कॉर्नियल एपिथेलियम की बेसल कोशिकाओं और बेसमेंट झिल्ली के बीच खराब आसंजन है। सामान्यतः, एपिथेलियल बेसल कोशिकाएं हेमिडेसमोसोम और एंकरिंग फाइब्रिल के माध्यम से बेसमेंट झिल्ली और बोमैन झिल्ली से मजबूती से जुड़ी होती हैं। आघात या कॉर्नियल डिस्ट्रोफी द्वारा आसंजन तंत्र के टूटने पर, एपिथेलियम आसानी से अलग हो जाता है और पुनरावृत्ति करता है।
यह एक पुनर्योजी मानव तंत्रिका वृद्धि कारक (NGF) आई ड्रॉप है। न्यूरोट्रॉफिक कॉर्नियल रोग के लिए प्रभावकारिता दिखाई गई है। 20 µg/mL, दिन में 6 बार, 8 सप्ताह तक डालने के प्रोटोकॉल में, प्लेसीबो की तुलना में उच्च कॉर्नियल उपचार दर की सूचना दी गई है।
डायबिटिक केराटोपैथी के लिए एक नए उपचार के रूप में ध्यान आकर्षित कर रहा है। कॉर्नियल एपिथेलियल कोशिकाओं के प्रसार और प्रवासन को बढ़ावा देने वाले प्रभावों की सूचना दी गई है, और नैदानिक अनुप्रयोग की दिशा में शोध जारी है।
सब्सटेंस P और IGF-1 का संयोजन उपचार, फाइब्रोनेक्टिन आई ड्रॉप, थाइमोसिन β4 आदि ने भी चुनिंदा मामलों में प्रभाव दिखाया है, लेकिन ये सभी अनुसंधान चरण में हैं।
संवर्धित कॉर्नियल एपिथेलियल शीट प्रत्यारोपण, लिंबल स्टेम सेल कमी के लिए पुनर्योजी चिकित्सा दृष्टिकोण के रूप में व्यावहारिक उपयोग में आ रहा है। स्वयं के मौखिक म्यूकोसा एपिथेलियम से संवर्धित शीट का भी नैदानिक उपयोग किया जा रहा है।
- Tanaka H, Tabuchi H. Recurrent Corneal Erosion Induced by 1% 5-Fluorouracil Solution. Cureus. 2024;16(11):e73238.
- Cope E, Radnor J, Beasley E. Perioperative Exposure Keratopathy and Corneal Abrasion in an Individual With Eyelash Extensions. Cureus. 2024;16(10):e72061.
- Gorgani FM, Beyer TL. Neurotrophic corneal ulcer and iridocyclitis directly preceding Ramsay-Hunt Syndrome. Am J Ophthalmol Case Rep. 2021;24:101220.
- Dietze J, Mauger T. Combined Rothia dentocariosa and Streptococcus viridans Corneal Ulcer in an Immunocompromised Patient. Case Rep Ophthalmol Med. 2021;2021:9014667.
- Redd TK, Kersten RC, Ashraf D, Hennein L, Seitzman GD. Neonatal corneal ulcer secondary to congenital entropion. Am J Ophthalmol Case Rep. 2022;25:101371.