تآكل القرنية البسيط
السبب: في الغالب إصابة ميكانيكية
المسار: عادةً ما يلتئم في غضون أيام قليلة
الخصائص: عيب ظهاري مؤقت لا يتكرر

عيب ظهارة القرنية هو حالة يحدث فيها فقدان كامل لسمك ظهارة القرنية. يُستخدم بشكل عام كمرادف لـ”تآكل القرنية.” تتكون ظهارة القرنية من حوالي 5-7 طبقات من الظهارة الحرشفية الطبقية. يتم استبدال الطبقة بأكملها كل 7 أيام تقريبًا. تتساقط حوالي طبقة واحدة يوميًا من السطح، ويتم الحفاظ على التوازن من خلال انقسام الخلايا القاعدية وإمداد الخلايا الجذعية للحوف.
عبر ثوفت وزملاؤه عن هذا التوازن بمعادلة X + Y = Z1). يمثل X انقسام وتكاثر الخلايا القاعدية للقرنية، ويمثل Y هجرة وإمداد الخلايا الجذعية للحوف، ويمثل Z تساقط الخلايا السطحية للقرنية. عندما تستمر حالة X + Y < Z، يحدث عيب ظهاري1).
تصنف عيوب ظهارة القرنية سريريًا إلى الأنواع الثلاثة التالية.
تآكل القرنية البسيط
السبب: في الغالب إصابة ميكانيكية
المسار: عادةً ما يلتئم في غضون أيام قليلة
الخصائص: عيب ظهاري مؤقت لا يتكرر
تآكل القرنية المتكرر
السبب: ضعف الالتصاق بالغشاء القاعدي
المسار: تكرار متكرر بعد الشفاء
السمة: بداية مفاجئة لألم العين عند الاستيقاظ
عيب الظهارة القرنية المستمر (PED)
السبب: نقص حس القرنية، تلف الخلايا الجذعية، إلخ
المسار: عدم تكون الظهارة لمدة أسبوعين أو أكثر
السمة: تكوّن حافة ملتفة (rolled-up edge) عند حافة العيب
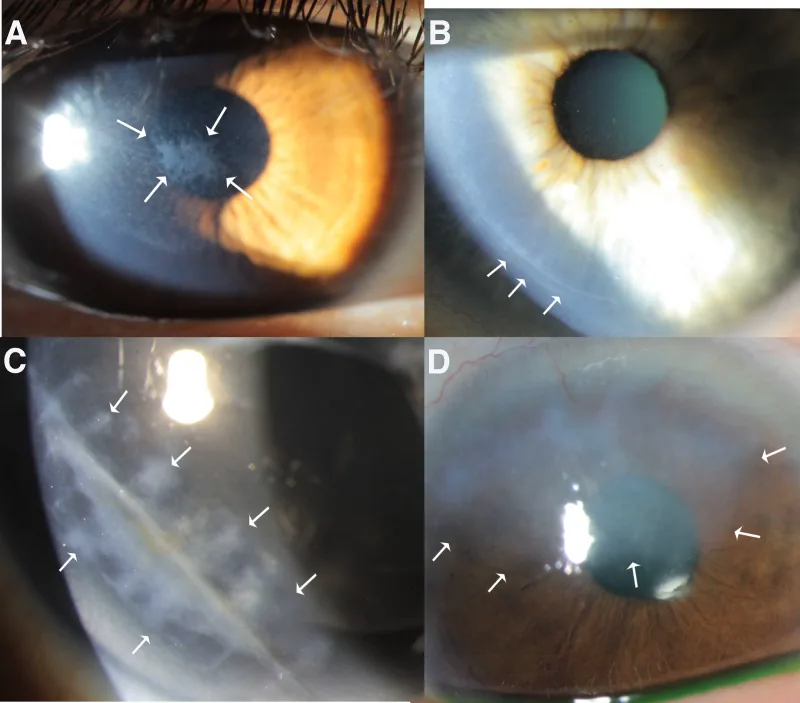
تشمل الأعراض الشائعة ألم العين، والإحساس بجسم غريب، والدموع، ورهاب الضوء، وعدم وضوح الرؤية. ومع ذلك، تختلف الخصائص حسب نوع المرض.
يُظهر تلوين الفلوريسين عيب الظهارة بشكل واضح. يُستخدم مرشح الكوبالت الأزرق لمجهر المصباح الشقي لتقييم مدى العيب وشكله وعمقه.
تآكل القرنية العادي (البسيط) لا يتكرر بمجرد الشفاء. في المقابل، تآكل ظهارة القرنية المتكرر يسبب تآكلاً في نفس الموقع بعد أسابيع إلى سنوات من الشفاء. يظهر عادةً بألم مفاجئ في العين عند الاستيقاظ، ناجم عن ضعف التصاق الظهارة بالغشاء القاعدي. قد لا يكون تاريخ الإصابة واضحًا، مما يجعله عرضة للتشخيص الخاطئ على أنه هربس القرنية.
أسباب عيوب ظهارة القرنية متنوعة.
| التصنيف | الأسباب النموذجية |
|---|---|
| الإصابة | الإصابة الميكانيكية، التهاب القرنية بالأشعة فوق البنفسجية، الإصابة الكيميائية |
| أمراض سطح العين | جفاف العين، نقص الخلايا الجذعية الحوفية |
| الاضطرابات العصبية | اعتلال القرنية العصبي، اعتلال القرنية السكري |
| دوائي | سمية المواد الحافظة / 5-FU / مثبطات EGFR |
| تشوه هيكلي | انقلاب الجفن / إغلاق الجفن غير الكامل (العين الأرنبية) |
هذا هو السبب الأكثر شيوعًا. سحجات القرنية الناتجة عن حواف الورق والأظافر والأصابع شائعة. تحدث معظم التآكلات المتكررة بسبب الرضح، على الرغم من أن المرضى قد لا يتذكرون الإصابة الأولية.
أثناء التخدير العام، يعاني حوالي 60% من المرضى من إغلاق غير كامل للجفن، مما يعرض القرنية للجفاف والرضح2). يحدث اعتلال القرنية التعرضي بمعدل 0.9 إلى 3.3 حالة لكل 1000 حالة تخدير عام2). في المرضى الذين يستخدمون وصلات الرموش، يتم إعاقة الإغلاق الكامل للجفن بواسطة واقيات العين، مما يزيد من الخطر2).
أبلغ Cope وآخرون (2024) عن حالة مريضة تعاني من التهاب الجفن وجفاف العين المرتبطين بوصلات الرموش، أصيبت بسحج القرنية أثناء التخدير العام للولادة القيصرية2). لم يتحقق الإغلاق الكامل للجفن باستخدام واقيات العين، ولوحظ وجود عيب ظهاري بحجم 0.5 سم × 0.5 سم في القرنية السفلية بعد العملية.
تثبط قطرات العين المحتوية على أدوية مضادة للسرطان سامة للخلايا مثل 5-FU انقسام الخلايا القاعدية للقرنية وتسبب تآكلات القرنية1). بدون فترة توقف عن الدواء (chemo holiday)، قد تحدث تآكلات قرنية متكررة1).
أبلغ Tanaka وآخرون (2024) عن حالة أدى فيها الاستخدام المستمر لقطرات العين 5-FU بتركيز 1% لعلاج الورم الحليمي الملتحمي دون فترة توقف دوائي إلى تآكلات ظهارية قرنية متكررة1). شفيت التآكلات بعد إيقاف قطرات العين وتكررت عند إعادة الاستخدام.
تؤخر مثبطات EGFR (مثل بانيتوموماب) التئام الجروح في ظهارة القرنية4). يلعب عامل النمو البشروي (EGF) في الدموع دورًا محوريًا في الحفاظ على توازن ظهارة القرنية عبر EGFR، وتقوم مثبطات EGFR بإعاقة هذا المسار مما يؤدي إلى ضعف التئام الظهارة وترققها4).
يعد الضرر الظهاري المزمن الناتج عن المواد الحافظة في قطرات العين (خاصة كلوريد البنزالكونيوم) مهمًا أيضًا. في اعتلال القرنية الظهاري السام الناجم عن الأدوية، يظهر ضرر ظهارة القرنية بشكل أكثر وضوحًا من ضرر ظهارة الملتحمة. عند الشدة، ينتشر اعتلال القرنية السطحي النقطي عبر القرنية بأكملها ويتطور إلى اعتلال القرنية الظهاري الإعصاري وخطوط تشقق الظهارة. قد تحدث أيضًا عيوب ظهارية مستمرة. يمكن أن يؤدي الحمل المطول للمواد الحافظة إلى ضعف وظيفة الحوف والفقاع الشبيه بالعين.
يؤدي انخفاض حساسية القرنية إلى فقدان المنعكس الوقائي، مما يجعل الضرر الظهاري أكثر عرضة للتقدم. يعد تلف العصب ثلاثي التوائم الناتج عن إعادة تنشيط فيروس الحماق النطاقي (VZV) سببًا نموذجيًا.
أفاد Gorgani وآخرون (2021) بحالة أدى فيها إعادة تنشيط VZV للعصب ثلاثي التوائم إلى ظهور قرحة عصبية في القرنية والتهاب القزحية والجسم الهدبي، تبعها تطور متلازمة رامزي هانت (شلل العصب الوجهي)3). تم اقتراح انتشار VZV من العقدة الثلاثية التوائم إلى العقدة الركبية، وقد يؤدي مضاعفة شلل العصب الوجهي إلى تفاقم اعتلال القرنية العصبي.
يشكل تلف العصب القرني الناتج عن مرض السكري أيضًا أساسًا لعيوب الظهارة من خلال آلية مماثلة.
في الشتر الداخلي، تتلامس الرموش مع القرنية، مما يسبب تهيجًا ميكانيكيًا مستمرًا يؤدي إلى عيوب ظهارية.
أبلغ Redd وآخرون (2022) عن حالة حديثي الولادة يعاني من عيب ظهاري مستمر بسبب انقلاب الجفن الخلقي5). على الرغم من العلاج بالمضادات الحيوية، لم يتحسن العيب الظهاري، وتم تحقيق الظهارة بعد أسبوع واحد من تصحيح الانقلاب باستخدام توكسين البوتولينوم. توضح هذه الحالة أن تصحيح الشذوذ الهيكلي الأساسي ضروري لالتئام الظهارة.
يحدث نقص الخلايا الجذعية للحوف في حالات الصدمات الكيميائية ومتلازمة ستيفنز جونسون والفقاع الندبي العيني وغيرها، مما يؤدي إلى عيوب ظهارية مستمرة بسبب استنفاد قدرة الظهارة على التجدد. تُشكل حثل القرنية (خاصة حثل الخريطة-النقطة-البصمة) الأساس للتآكلات المتكررة.
نعم، العدسات اللاصقة هي عامل خطر للإصابة بالعيوب الظهارية للقرنية. يمكن أن تسبب الصدمات الميكانيكية أثناء تركيب العدسة وإزالتها، ونقص الأكسجة بسبب ضعف نفاذية الأكسجين، والتسمم الناتج عن تلوث العدسة تلفًا ظهاريًا. على وجه الخصوص، يؤدي الارتداء المطول للعدسات اللاصقة اللينة إلى تقليل الإحساس القرني، مما قد يؤخر إدراك الإصابة. يعد وقت الارتداء المناسب والنظافة أمرًا مهمًا.
هذا هو الفحص الأكثر أهمية. تتصبغ عيوب ظهارة القرنية باللون الأخضر بشكل واضح. استخدم مرشح الأزرق الكوبالتي في مجهر المصباح الشقي لتقييم مدى العيب وشكله وعمقه. قم بالتمييز عن اعتلال القرنية النقطي السطحي (SPK) وتحقق من وجود ضعف في التصاق الظهارة حول التآكل.
تمتلك ظهارة القرنية الطبيعية وظيفة حاجزة ولا تسمح بنفاذ الفلوريسئين. قد يظهر التصبغ المتأخر (اعتلال القرنية بالفازلين) عند ضعف وظيفة الحاجز الظهاري.
هذا الفحص ضروري لتشخيص اعتلال القرنية العصبي. استخدم مقياس حساسية القرنية Cochet-Bonnet للتقييم الكمي. إذا لوحظ انخفاض حساسية القرنية، فيجب البحث عن سبب خلل العصب ثلاثي التوائم.
غالبًا ما يكون جفاف العين موجودًا كأساس لعيوب الظهارة المستمرة. قم بتقييم وظيفة إفراز الدموع باستخدام BUT (زمن تكسر الغشاء الدمعي) واختبار شيرمر. ضع في الاعتبار إدخال سدادات النقاط الدمعية عندما يكون إفراز الدموع منخفضًا بشدة.
من المهم التمييز عن قرحة القرنية المعدية. في حالة وجود ارتشاح سدى أو تقيح في الغرفة الأمامية، تعامل معها كقرحة قرنية.
في آفات ظهارة القرنية أحادية الجانب أو المتكررة، يجب دائمًا تضمين هربس القرنية (القرحة الشجرية) في التشخيص التفريقي. غالبًا ما يُشخص تآكل ظهارة القرنية المتكرر بشكل خاطئ على أنه هربس القرنية.
أساس العلاج هو إزالة السبب وتعزيز تجديد الظهارة. تختلف استراتيجية العلاج حسب نوع المرض.
حالات الإصابات الخفيفة (التآكلات الصغيرة) تلتئم باستخدام الدموع الاصطناعية والمراقبة فقط. وفي الحالات المتوسطة والشديدة، تُعطى الوصفات التالية للوقاية من العدوى وحماية الظهارة.
| الدواء | الجرعة |
|---|---|
| محلول كرافيت للعين 1.5% | 3 مرات يومياً |
| محلول هيالين للعين 0.1% | 5 إلى 6 مرات يومياً |
| مرهم العين تاريفيد 0.3% | قبل النوم |
إذا كان الألم شديداً، يُضاف لوكسونين عن طريق الفم. يمكن تخفيف الأعراض باستخدام عدسة لاصقة علاجية ناعمة (BCL) أو رقعة العين.
يُعالج الطور الحاد بنفس طريقة علاج التآكل البسيط. المهم هو بدء الوقاية من التكرار بمجرد التئام تآكل الظهارة. تُجرى العلاجات التالية على مراحل.
(1) مرهم العين قبل النوم والدموع الاصطناعية عند الاستيقاظ
ضع مرهم تاريفيد للعين قبل النوم وقم بتقطير سوفت سانتيار عند الاستيقاظ. وجه المريض بوضع زجاجة القطرة بجانب الوسادة وتقطيرها فور الاستيقاظ. استمر لمدة 3 أشهر على الأقل، ويفضل 6 أشهر، بعد اختفاء نوبات التآكل.
(2) استخدام العدسات اللاصقة اللينة العلاجية
الارتداء المستمر مهم؛ استبدل العدسة مرة واحدة تقريباً في الأسبوع. يمكن أيضاً استخدام العدسات اللاصقة التي تستخدم لمرة واحدة.
(3) العلاج الجراحي
يتم النظر فيه عندما لا يكون العلاج التحفظي فعالاً. نظراً لحدوث الألم والتفاعل الالتهابي مباشرة بعد الإجراء، فإن الشرح الكافي ضروري.
علاج الحالة الأساسية (جفاف العين، اعتلال القرنية العصبي، عدم إغلاق الجفن، إلخ) هو الأكثر أهمية. بدون تصحيح التشوهات الهيكلية المسببة، قد لا يتحقق التئام الظهارة5).
العلاج التحفظي
قطرات هيالورونات الصوديوم: حماية الظهارة وتعزيز التئام الجروح
قطرات مصل الدم الذاتي: تحتوي على عوامل النمو وفيتامين أ
العدسات اللاصقة العلاجية: حماية ميكانيكية للظهارة
إغلاق الجفن القسري أو رأب الجفن: ضمان تغطية القرنية
العلاج الجراحي
زرع الغشاء الأمنيوسي: تأثيرات مضادة للالتهابات ومعززة لالتئام الجروح
زرع الحوف القرني: لعلاج نقص الخلايا الجذعية الحوفية
زرع الصفيحة الظهارية المزروعة: تطبيق الطب التجديدي
تغطية الملتحمة: للحالات المستعصية من القرحة والثقب
في عيوب الظهارة المستمرة الناتجة عن اعتلال القرنية العصبي، من الضروري العلاج الذي يعزز بنشاط التئام الجروح بالإضافة إلى حماية الظهارة. تعتمد الحماية الظهارية الأساسية على مرهم Tarivid للعين (0.3%) مع استخدام قطرات Hyalein للعين (0.1%) وقطرات Mucosta للعين UD (2%). إذا لم يكن هناك استجابة للعلاج الدوائي، يتم إجراء زرع الغشاء الأمنيوسي أو رأب الجفن.
تلتئم تآكلات القرنية الصغيرة البسيطة عادةً في غضون 1 إلى 3 أيام. حتى عيوب الظهارة الكبيرة غالبًا ما تحقق التغطية الظهارية في غضون أسبوع واحد إذا لم يكن هناك خلل كامن. ومع ذلك، في حالة وجود حالات كامنة مثل نقص الحس القرني، جفاف العين، أو قصور الخلايا الجذعية للحوف، قد يتأخر الشفاء لأسابيع أو أشهر أو أكثر. إذا لم تتحقق التغطية الظهارية في غضون أسبوعين، يلزم إجراء تقييم إضافي باعتباره عيبًا ظهاريًا مستمرًا.
يتم إصلاح عيوب ظهارة القرنية من خلال المراحل الثلاث التالية.
المرحلة الأولى (مرحلة التمدد والهجرة): عند حدوث عيب ظهاري، يظهر الفيبرونيكتين على سطح منطقة العيب. تتمدد وتهاجر الخلايا الظهارية حول العيب فوق هذا الفيبرونيكتين.
المرحلة الثانية (مرحلة التكاثر): بمجرد تغطية العيب، يبدأ انقسام وتكاثر الخلايا القاعدية الظهارية. يتم تزويد منطقة العيب تدريجيًا بالخلايا المتكاثرة، ويستعيد الظهارة سمكه.
المرحلة الثالثة (مرحلة التمايز): من خلال فترة تمايز الخلايا، يعود الظهارة المتجددة إلى طبيعتها.
توجد الخلايا الجذعية لظهارة القرنية في الحوف. حتى إذا فقدت ظهارة القرنية بأكملها، إذا كانت ظهارة الحوف سليمة، فإنها ستعمل على إصلاح العيب. يعمل الحوف أيضًا كحاجز يمنع ظهارة الملتحمة من غزو القرنية.
عندما يكون كل من الظهارة القرنية وظهارة الحوف مفقودين تمامًا، تغطي ظهارة الملتحمة القرنية. إذا كان غشاء بومان سليمًا، يمكن أن تحدث ظهارة قرنية من ظهارة الملتحمة. عند تلف غشاء بومان أو وجود غزو وعائي، تبقى ظهارة الملتحمة على القرنية محتفظة بنمطها الظاهري، مما يستلزم إعادة بناء سطح العين.
يتم الحفاظ على توازن ظهارة القرنية عندما يكون مجموع انقسام الخلايا القاعدية (X) وهجرة الخلايا الجذعية الحوفية (Y) متوازنًا مع تساقط الخلايا السطحية (Z)1).
الأدوية المضادة للسرطان السامة للخلايا مثل 5-FU تثبط انقسام الخلايا القاعدية (X). إذا استمر الإعطاء دون فترة توقف دوائي، يستمر عدم التوازن X + Y < Z، مما يؤدي إلى تآكل القرنية1). يؤدي إدخال فترة خالية من الدواء إلى تمكين الخلايا الطبيعية من التعافي1).
تسبب مثبطات EGFR تلفًا ظهاريًا من خلال آلية مختلفة. يلعب EGF في الدموع دورًا مركزيًا في الحفاظ على توازن ظهارة القرنية عبر EGFR. تمنع مثبطات EGFR هذا المسار، مما يؤدي إلى ضعف التئام الظهارة وترققها4).
جوهر التآكل المتكرر هو ضعف الالتصاق بين الخلايا القاعدية لظهارة القرنية والغشاء القاعدي. في الحالة الطبيعية، ترتبط الخلايا القاعدية الظهارية بقوة بالغشاء القاعدي وغشاء بومان عبر أشباه الديسموسومات والألياف الرابطة. عندما تتعطل آلية الالتصاق هذه بسبب الصدمة أو حثل القرنية، تنفصل الظهارة بسهولة وتتكرر.
هو محلول عيني لعامل النمو العصبي البشري المؤتلف (NGF). لقد ثبتت فعاليته في أمراض القرنية العصبية التغذوية. تم الإبلاغ عن معدلات شفاء قرنية أعلى مقارنةً بالعلاج الوهمي باستخدام بروتوكول 20 ميكروغرام/مل 6 مرات يومياً لمدة 8 أسابيع.
يجذب الانتباه كعلاج جديد لاعتلال القرنية السكري. تم الإبلاغ عن تأثيره في تعزيز تكاثر وهجرة الخلايا الظهارية للقرنية، ويجري البحث نحو التطبيق السريري.
تم الإبلاغ عن فعالية العلاج المشترك بمادة P و IGF-1، وقطرات الفيبرونيكتين العينية، والثيموسين β4 في حالات مختارة، لكن جميعها لا تزال في مرحلة البحث.
زراعة صفائح الظهارة القرنية المستنبتة تتقدم نحو الاستخدام العملي كنهج للطب التجديدي لنقص الخلايا الجذعية الحوفية. كما تم تطبيق الصفائح المستنبتة المشتقة من الظهارة المخاطية الفموية الذاتية سريرياً.
- Tanaka H, Tabuchi H. Recurrent Corneal Erosion Induced by 1% 5-Fluorouracil Solution. Cureus. 2024;16(11):e73238.
- Cope E, Radnor J, Beasley E. Perioperative Exposure Keratopathy and Corneal Abrasion in an Individual With Eyelash Extensions. Cureus. 2024;16(10):e72061.
- Gorgani FM, Beyer TL. Neurotrophic corneal ulcer and iridocyclitis directly preceding Ramsay-Hunt Syndrome. Am J Ophthalmol Case Rep. 2021;24:101220.
- Dietze J, Mauger T. Combined Rothia dentocariosa and Streptococcus viridans Corneal Ulcer in an Immunocompromised Patient. Case Rep Ophthalmol Med. 2021;2021:9014667.
- Redd TK, Kersten RC, Ashraf D, Hennein L, Seitzman GD. Neonatal corneal ulcer secondary to congenital entropion. Am J Ophthalmol Case Rep. 2022;25:101371.