Xói mòn biểu mô giác mạc đơn thuần
Nguyên nhân: Phần lớn do chấn thương cơ học
Diễn tiến: Thường lành trong vòng vài ngày
Đặc điểm: Khiếm khuyết biểu mô thoáng qua, không tái phát

Khiếm khuyết biểu mô giác mạc là tình trạng mất toàn bộ chiều dày của lớp biểu mô giác mạc. Thuật ngữ này thường được dùng đồng nghĩa với ‘xói mòn giác mạc’. Biểu mô giác mạc gồm khoảng 5–7 lớp biểu mô lát tầng. Toàn bộ các lớp được thay mới trong khoảng 7 ngày. Mỗi ngày khoảng 1 lớp tế bào bong ra từ bề mặt, và sự cân bằng nội môi được duy trì nhờ sự phân chia của tế bào đáy và sự cung cấp từ tế bào gốc vùng rìa.
Thoft và cộng sự đã biểu diễn sự cân bằng nội môi này bằng công thức X + Y = Z1). X là sự phân chia và tăng sinh của tế bào đáy giác mạc, Y là sự di chuyển và cung cấp của tế bào gốc vùng rìa, Z là sự bong ra của tế bào bề mặt giác mạc. Khi trạng thái X + Y < Z kéo dài, khiếm khuyết biểu mô sẽ xuất hiện1).
Khiếm khuyết biểu mô giác mạc được phân loại lâm sàng thành 3 loại sau đây.
Xói mòn biểu mô giác mạc đơn thuần
Nguyên nhân: Phần lớn do chấn thương cơ học
Diễn tiến: Thường lành trong vòng vài ngày
Đặc điểm: Khiếm khuyết biểu mô thoáng qua, không tái phát
Xói mòn biểu mô giác mạc tái phát
Nguyên nhân: Bám dính kém vào màng đáy
Diễn tiến: Tái phát nhiều lần sau khi lành
Đặc điểm: Khởi phát với đau mắt đột ngột khi thức dậy
Khiếm khuyết biểu mô giác mạc kéo dài (PED)
Nguyên nhân: Giảm cảm giác giác mạc, tổn thương tế bào gốc, v.v.
Diễn tiến: Không biểu mô hóa trong hơn 2 tuần
Đặc điểm: Hình thành bờ cuộn (rolled-up edge) ở rìa khiếm khuyết
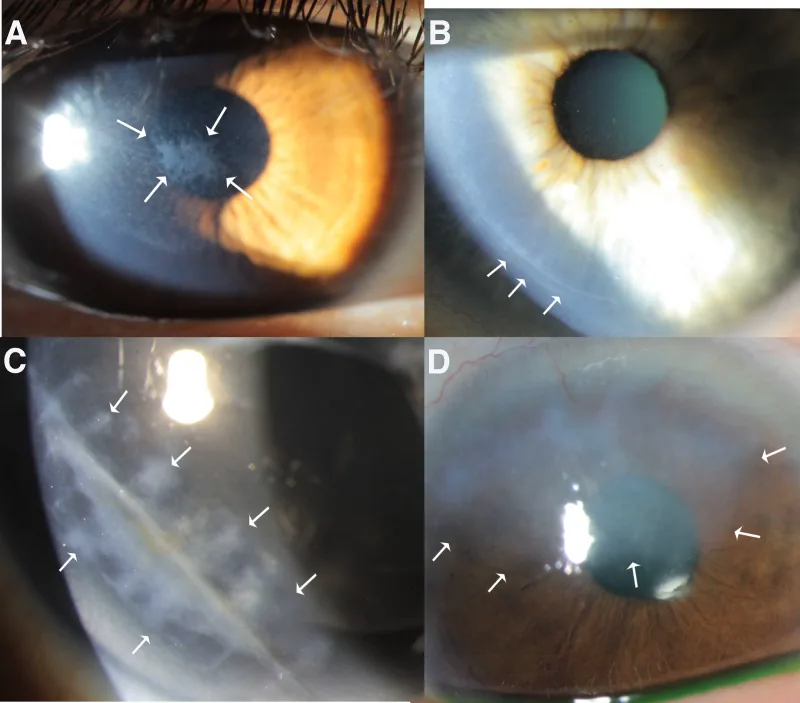
Các triệu chứng chung là đau mắt, cảm giác dị vật, chảy nước mắt, sợ ánh sáng và nhìn mờ. Tuy nhiên, đặc điểm khác nhau tùy theo thể bệnh.
Nhuộm fluorescein làm rõ vùng khuyết biểu mô. Đánh giá phạm vi, hình dạng và độ sâu của khuyết bằng kính hiển vi đèn khe với bộ lọc xanh cobalt.
Bào mòn giác mạc thông thường (đơn thuần) không tái phát sau khi lành. Trong khi đó, bào mòn biểu mô giác mạc tái phát sẽ xuất hiện trở lại ở cùng vị trí sau vài tuần đến vài năm sau khi lành. Điển hình là khởi phát đau mắt đột ngột khi thức dậy, nguyên nhân do biểu mô bám dính kém vào màng đáy. Có thể không rõ tiền sử chấn thương và dễ bị chẩn đoán nhầm với herpes giác mạc.
Nguyên nhân gây khuyết biểu mô giác mạc rất đa dạng.
| Phân loại | Nguyên nhân điển hình |
|---|---|
| Chấn thương | Chấn thương cơ học / Viêm giác mạc do UV / Chấn thương hóa chất |
| Bệnh bề mặt nhãn cầu | Khô mắt / Suy kiệt tế bào gốc vùng rìa |
| Rối loạn thần kinh | Bệnh giác mạc thần kinh / Bệnh giác mạc do tiểu đường |
| Do thuốc | Độc tính chất bảo quản, 5-FU, thuốc ức chế EGFR |
| Bất thường cấu trúc | Quặm mi, nhắm mắt không kín (hở mi) |
Nguyên nhân thường gặp nhất. Trầy xước giác mạc do mép giấy, móng tay, ngón tay,… là phổ biến. Phần lớn các trường hợp bào mòn tái phát khởi phát sau chấn thương, nhưng đôi khi bệnh nhân không nhớ đã bị chấn thương.
Trong khi gây mê toàn thân, khoảng 60% bệnh nhân nhắm mắt không hoàn toàn, khiến giác mạc bị khô và chấn thương2). Bệnh lý giác mạc do lộ diện xảy ra với tần suất 0,9–3,3 ca trên 1.000 ca gây mê toàn thân2). Ở bệnh nhân đang đeo nối mi, miếng bảo vệ mắt không thể đảm bảo nhắm mắt hoàn toàn, làm tăng thêm nguy cơ2).
Cope và cộng sự (2024) đã báo cáo một trường hợp bệnh nhân có nền viêm bờ mi và khô mắt liên quan đến nối mi bị trầy xước giác mạc trong khi gây mê toàn thân khi sinh mổ2). Mí mắt không thể nhắm hoàn toàn bằng miếng bảo vệ mắt, và sau phẫu thuật, một vết khuyết biểu mô 0,5 cm × 0,5 cm được phát hiện ở giác mạc dưới.
Thuốc nhỏ mắt chống ung thư gây độc tế bào như 5-FU ức chế sự phân chia của tế bào đáy giác mạc và gây xói mòn giác mạc1). Nếu không có thời gian nghỉ thuốc (chemo holiday), có thể dẫn đến xói mòn giác mạc tái phát1).
Tanaka và cộng sự (2024) đã báo cáo một trường hợp bệnh nhân được nhỏ 1% 5-FU cho u nhú kết mạc liên tục không nghỉ thuốc, dẫn đến xói mòn biểu mô giác mạc tái phát1). Vết xói mòn lành sau khi ngừng thuốc nhỏ mắt và tái phát khi dùng lại.
Các thuốc ức chế EGFR (như panitumumab) làm chậm lành vết thương biểu mô giác mạc4). EGF trong nước mắt đóng vai trò trung tâm trong việc duy trì cân bằng nội môi biểu mô giác mạc thông qua EGFR, và thuốc ức chế EGFR chặn đường truyền này, dẫn đến suy giảm lành vết thương và mỏng biểu mô4).
Tổn thương biểu mô mạn tính do chất bảo quản trong thuốc nhỏ mắt (đặc biệt là benzalkonium chloride) cũng rất quan trọng. Trong bệnh lý biểu mô giác mạc do độc tính thuốc, tổn thương biểu mô giác mạc xuất hiện nhiều hơn tổn thương biểu mô kết mạc. Khi nặng, viêm giác mạc biểu mô chấm lan rộng khắp giác mạc, tiến triển thành bệnh lý biểu mô giác mạc dạng bão và các vết nứt biểu mô. Đôi khi có thể dẫn đến khuyết biểu mô kéo dài. Gánh nặng chất bảo quản kéo dài có thể gây suy giảm chức năng vùng rìa và giả mạc viêm dạng pemphigoid.
Sự suy giảm cảm giác giác mạc làm mất phản xạ bảo vệ, khiến tổn thương biểu mô dễ tiến triển. Rối loạn dây thần kinh sinh ba do tái hoạt động của virus herpes zoster (VZV) là nguyên nhân điển hình.
Gorgani và cộng sự (2021) đã báo cáo một trường hợp loét giác mạc do thần kinh và viêm mống mắt-thể mi sau tái hoạt động VZV ở dây thần kinh sinh ba, sau đó phát triển hội chứng Ramsay-Hunt (liệt dây thần kinh mặt)3). Sự lan rộng của VZV từ hạch sinh ba đến hạch gối được gợi ý, và liệt dây thần kinh mặt có thể làm trầm trọng thêm bệnh lý giác mạc do thần kinh.
Bệnh lý thần kinh giác mạc do đái tháo đường cũng tạo nền tảng cho tổn thương biểu mô theo cơ chế tương tự.
Trong lật mi trong (entropion), lông mi tiếp xúc với giác mạc, gây kích thích cơ học liên tục dẫn đến tổn thương biểu mô.
Redd và cộng sự (2022) đã báo cáo một trường hợp trẻ sơ sinh bị tổn thương biểu mô kéo dài do lật mi trong bẩm sinh5). Tổn thương biểu mô không cải thiện dù đã điều trị kháng sinh, nhưng biểu mô hóa đạt được sau 1 tuần chỉnh lật mi bằng độc tố botulinum. Đây là trường hợp cho thấy việc điều chỉnh bất thường cấu trúc nguyên nhân là thiết yếu cho quá trình lành biểu mô.
Suy kiệt tế bào gốc vùng rìa xảy ra do chấn thương hóa chất, hội chứng Stevens-Johnson, pemphigoid mắt, v.v., gây cạn kiệt khả năng tái tạo biểu mô dẫn đến tổn thương biểu mô kéo dài. Loạn dưỡng giác mạc (đặc biệt là map-dot-fingerprint dystrophy) là nền tảng của trợt tái phát.
Có, kính áp tròng là yếu tố nguy cơ gây tổn thương biểu mô giác mạc. Chấn thương cơ học khi đeo/tháo kính, tình trạng thiếu oxy do kém thấm oxy, nhiễm độc do kính bẩn… đều có thể gây tổn thương biểu mô. Đặc biệt, đeo kính áp tròng mềm trong thời gian dài làm giảm cảm giác giác mạc, khiến người dùng chậm phát hiện tổn thương. Thời gian đeo và vệ sinh hợp lý rất quan trọng.
Đây là xét nghiệm quan trọng nhất. Vùng khiếm khuyết biểu mô giác mạc bắt màu xanh lục rõ rệt. Sử dụng kính lọc xanh coban của đèn khe để đánh giá phạm vi, hình dạng và độ sâu của khiếm khuyết. Cần phân biệt với bệnh lý biểu mô giác mạc chấm nông (SPK) và kiểm tra tình trạng bám dính biểu mô kém xung quanh vết trợt.
Biểu mô giác mạc bình thường có chức năng hàng rào và không cho fluorescein thấm qua. Khi chức năng hàng rào biểu mô bị tổn thương, có thể thấy hiện tượng nhuộm muộn (bệnh lý giác mạc do batholin).
Không thể thiếu trong chẩn đoán bệnh lý giác mạc do thần kinh. Đánh giá định lượng bằng máy đo cảm giác giác mạc Cochet-Bonnet. Nếu phát hiện giảm cảm giác giác mạc, cần tìm nguyên nhân tổn thương dây thần kinh sinh ba.
Khô mắt thường là nền tảng của khiếm khuyết biểu mô kéo dài. Đánh giá chức năng tiết nước mắt bằng BUT (thời gian phá vỡ màng nước mắt) và xét nghiệm Schirmer. Nếu tiết nước mắt giảm nghiêm trọng, cân nhắc đặt nút điểm lệ.
Cần phân biệt quan trọng với loét giác mạc do nhiễm trùng. Nếu có thâm nhiễm nhu mô hoặc mủ tiền phòng, xử trí như loét giác mạc.
Trong các tổn thương biểu mô giác mạc một bên và tái phát, nhất định phải đưa herpes giác mạc (loét hình cành cây) vào chẩn đoán phân biệt. Trợt biểu mô giác mạc tái phát dễ bị chẩn đoán nhầm với herpes giác mạc.
Nguyên tắc điều trị là loại bỏ nguyên nhân và thúc đẩy tái tạo biểu mô. Chiến lược điều trị khác nhau tùy theo thể bệnh.
Thể nhẹ (trợt nhỏ) có thể lành chỉ với nước mắt nhân tạo và theo dõi. Từ mức độ trung bình trở lên, chỉ định các phương pháp sau để phòng nhiễm trùng và bảo vệ biểu mô.
| Thuốc | Cách dùng |
|---|---|
| Cravit nhỏ mắt 1,5% | 3 lần/ngày |
| Hyalein nhỏ mắt 0,1% | 5–6 lần/ngày |
| Tarivid mỡ tra mắt 0,3% | Trước khi đi ngủ |
Nếu đau nhiều, có thể thêm thuốc uống Loxonin. Đeo kính áp tròng mềm điều trị (BCL) hoặc băng mắt có thể giúp giảm triệu chứng.
Giai đoạn cấp tính được điều trị tương tự như trợt biểu mô đơn thuần. Điều quan trọng là bắt đầu dự phòng tái phát ngay khi biểu mô đã lành. Tiến hành điều trị theo từng bước sau đây.
(1) Thuốc mỡ tra mắt trước khi ngủ và nước mắt nhân tạo khi thức dậy
Tra thuốc mỡ mắt Tarivid trước khi ngủ và nhỏ Soft Santear khi thức dậy. Hướng dẫn bệnh nhân để lọ thuốc nhỏ mắt cạnh gối và nhỏ ngay sau khi thức dậy. Tiếp tục điều trị ít nhất 3 tháng, tốt nhất là 6 tháng sau khi cơn trợt biểu mô đã hết.
(2) Đeo kính áp tròng mềm điều trị
Đeo liên tục rất quan trọng, thay kính áp tròng khoảng 1 tuần một lần. Có thể sử dụng kính áp tròng dùng một lần.
(3) Phương pháp điều trị phẫu thuật
Được xem xét khi điều trị bảo tồn không hiệu quả. Cần giải thích đầy đủ vì có thể gây đau và phản ứng viêm ngay sau khi thực hiện.
Điều trị bệnh lý nền (khô mắt, liệt thần kinh, nhắm mắt không kín, v.v.) là quan trọng nhất. Có thể không đạt được lành thương biểu mô nếu không điều chỉnh các bất thường cấu trúc nguyên nhân5).
Điều trị bảo tồn
Nhỏ mắt acid hyaluronic: Bảo vệ biểu mô, thúc đẩy lành thương
Nhỏ mắt huyết thanh tự thân: Chứa yếu tố tăng trưởng và vitamin A
Kính áp tròng mềm điều trị: Bảo vệ cơ học cho biểu mô
Nhắm mắt cưỡng bức / khâu mi: Đảm bảo che phủ giác mạc
Điều trị phẫu thuật
Ghép màng ối: Tác dụng chống viêm và thúc đẩy lành vết thương
Ghép vùng rìa: Đối với bệnh suy giảm tế bào gốc vùng rìa
Ghép tấm biểu mô nuôi cấy: Ứng dụng của y học tái tạo
Phẫu thuật che phủ kết mạc: Trường hợp loét hoặc thủng khó điều trị
Trong trường hợp khuyết tổn thương biểu mô kéo dài do bệnh lý giác mạc thần kinh, cần điều trị tích cực thúc đẩy lành vết thương ngoài việc bảo vệ biểu mô. Cơ bản là bảo vệ biểu mô bằng thuốc mỡ tra mắt Tarivid (0.3%), kết hợp với nhỏ mắt Hyalein (0.1%) và nhỏ mắt Mucosta UD (2%). Nếu không đáp ứng với điều trị nội khoa, tiến hành ghép màng ối hoặc khâu mi.
Trầy xước giác mạc nhỏ đơn thuần thường lành trong 1-3 ngày. Ngay cả khuyết tổn thương biểu mô lớn, nếu không có bất thường nền tảng, thường có thể tái biểu mô hóa trong vòng 1 tuần. Tuy nhiên, nếu có nền tảng như giảm cảm giác giác mạc, khô mắt, hoặc rối loạn tế bào gốc vùng rìa, tình trạng có thể kéo dài vài tuần đến vài tháng. Nếu không tái biểu mô hóa sau 2 tuần, cần thăm khám chi tiết như khuyết tổn thương biểu mô kéo dài.
Việc sửa chữa khuyết tổn thương biểu mô giác mạc tiến triển qua 3 giai đoạn sau.
Giai đoạn 1 (giai đoạn lan rộng và di chuyển): Khi khuyết tổn thương biểu mô xảy ra, fibronectin xuất hiện trên bề mặt vùng khuyết. Các tế bào biểu mô xung quanh vùng khuyết lan rộng và di chuyển trên fibronectin này.
Giai đoạn 2 (giai đoạn tăng sinh): Khi vùng khuyết được che phủ, sự phân chia và tăng sinh của tế bào đáy biểu mô bắt đầu. Các tế bào tăng sinh dần dần được cung cấp đến vùng khuyết và biểu mô phục hồi độ dày.
Giai đoạn 3 (giai đoạn biệt hóa): Qua giai đoạn biệt hóa tế bào, biểu mô tái tạo trở nên bình thường hóa.
Tế bào gốc của biểu mô giác mạc nằm ở vùng rìa. Ngay cả khi toàn bộ biểu mô giác mạc bị khuyết, nếu biểu mô vùng rìa còn khỏe mạnh, biểu mô vùng rìa sẽ sửa chữa vùng khuyết. Vùng rìa cũng hoạt động như một hàng rào ngăn biểu mô kết mạc xâm nhập vào giác mạc.
Khi biểu mô giác mạc và biểu mô vùng rìa bị mất hoàn toàn, biểu mô kết mạc sẽ che phủ giác mạc. Nếu màng Bowman không bị tổn thương, biểu mô hóa kết mạc của giác mạc có thể xảy ra. Khi có tổn thương màng Bowman hoặc xâm nhập mạch máu, biểu mô kết mạc sẽ tồn tại trên giác mạc trong khi vẫn giữ nguyên kiểu hình, và cần phải phẫu thuật tái tạo bề mặt nhãn cầu.
Sự cân bằng nội môi của biểu mô giác mạc được duy trì khi tổng số phân chia tế bào đáy (X) và di chuyển tế bào gốc vùng rìa (Y) cân bằng với sự bong tróc bề mặt (Z)1).
Các thuốc chống ung thư gây độc tế bào như 5-FU ức chế sự phân chia tế bào đáy (X). Nếu tiếp tục dùng thuốc mà không có thời gian nghỉ, sự mất cân bằng X + Y < Z sẽ kéo dài, gây ra trợt giác mạc1). Việc thiết lập thời gian nghỉ thuốc cho phép các tế bào bình thường phục hồi1).
Các thuốc ức chế EGFR gây tổn thương biểu mô thông qua cơ chế khác. EGF trong nước mắt đóng vai trò trung tâm trong việc duy trì cân bằng nội môi biểu mô giác mạc thông qua EGFR. Thuốc ức chế EGFR chặn đường dẫn truyền này, gây ra suy giảm lành biểu mô và mỏng biểu mô4).
Bản chất của trợt tái phát là sự kết dính kém giữa tế bào đáy biểu mô giác mạc và màng đáy. Bình thường, các tế bào đáy biểu mô bám chặt vào màng đáy và màng Bowman thông qua hemidesmosome và sợi neo. Khi cơ chế kết dính bị phá vỡ do chấn thương hoặc loạn dưỡng giác mạc, biểu mô dễ bị bong tróc và tái phát.
Đây là thuốc nhỏ mắt yếu tố tăng trưởng thần kinh người tái tổ hợp (NGF). Hiệu quả đã được chứng minh đối với bệnh giác mạc do thần kinh dinh dưỡng. Theo phác đồ nhỏ 20 µg/mL, 6 lần mỗi ngày trong 8 tuần, tỷ lệ lành giác mạc cao hơn so với giả dược đã được báo cáo.
Đang được chú ý như một phương pháp điều trị mới cho bệnh giác mạc do tiểu đường. Tác dụng thúc đẩy tăng sinh và di chuyển tế bào biểu mô giác mạc đã được báo cáo, và các nghiên cứu hướng tới ứng dụng lâm sàng đang được tiến hành.
Điều trị kết hợp chất P và IGF-1, nhỏ mắt fibronectin, thymosin β4,… cũng đã được báo cáo có hiệu quả trong các trường hợp chọn lọc, nhưng tất cả đều đang trong giai đoạn nghiên cứu.
Ghép tấm biểu mô giác mạc nuôi cấy đang được ứng dụng thực tế như một phương pháp y học tái tạo cho bệnh suy giảm tế bào gốc vùng rìa. Tấm biểu mô nuôi cấy từ niêm mạc miệng tự thân cũng đang được ứng dụng lâm sàng.
- Tanaka H, Tabuchi H. Recurrent Corneal Erosion Induced by 1% 5-Fluorouracil Solution. Cureus. 2024;16(11):e73238.
- Cope E, Radnor J, Beasley E. Perioperative Exposure Keratopathy and Corneal Abrasion in an Individual With Eyelash Extensions. Cureus. 2024;16(10):e72061.
- Gorgani FM, Beyer TL. Neurotrophic corneal ulcer and iridocyclitis directly preceding Ramsay-Hunt Syndrome. Am J Ophthalmol Case Rep. 2021;24:101220.
- Dietze J, Mauger T. Combined Rothia dentocariosa and Streptococcus viridans Corneal Ulcer in an Immunocompromised Patient. Case Rep Ophthalmol Med. 2021;2021:9014667.
- Redd TK, Kersten RC, Ashraf D, Hennein L, Seitzman GD. Neonatal corneal ulcer secondary to congenital entropion. Am J Ophthalmol Case Rep. 2022;25:101371.