ภาวะกระจกตาอักเสบแบบจุดตื้น (SPK ) คือสภาพที่เซลล์ผิวชั้นบนสุดของกระจกตา หลุดลอกเป็นจุด ๆ ซึ่งไม่ใช่ชื่อโรคที่เป็นอิสระสาเหตุมีความหลากหลาย ได้แก่ ภาวะตาแห้ง ต่อมไมโบเมียน ทำงานผิดปกติ พิษจากยา ภูมิแพ้ ความเสียหายจากคอนแทคเลนส์ การติดเชื้อ และอัมพาตของเส้นประสาท เป็นต้น
รูปแบบการย้อมฟลูออเรสซีน (ด้านบน กลาง ด้านล่าง กระจาย หรือเฉพาะที่) ช่วยให้สาเหตุสามารถสันนิษฐานได้
เป็นอาการพบบ่อยที่สุดในผู้ป่วยที่มาโรงพยาบาลตาโดยบ่นว่ารู้สึกมีสิ่งแปลกปลอมในตา
หลักสำคัญของการรักษาคือการขจัดสาเหตุร่วมกับการปกป้องกระจกตา และใช้ยาหยอดตาแยกตามสาเหตุ
Thygeson superficial punctate keratitis (TSPK ) ถือเป็นโรคอิสระโดยมีข้อยกเว้น และตอบสนองต่อยาหยอดตาสเตียรอยด์ ความเข้มข้นต่ำ
การพยากรณ์โรคทางสายตาส่วนใหญ่ดีหลังกำจัดสาเหตุ แต่จะยืดเยื้อในกรณีรุนแรงจากพิษยาหรืออัมพาตเส้นประสาท
ภาวะกระจกตาอักเสบแบบจุดตื้น (superficial punctate keratitis / superficial punctate keratopathy: SPK ) คือภาวะที่เซลล์ผิวชั้นบนสุดของกระจกตา หลุดลอกเป็นจุด ๆ จากสาเหตุต่าง ๆ เมื่อย้อมฟลูออเรสซีน แบบมีชีวิต จะสังเกตเห็นบริเวณที่เยื่อบุผิวบกพร่องเป็นภาพติดสีแบบจุดหรือกลุ่ม ชั้นเซลล์ฐานยังคงอยู่ หากความเสียหายขยายลึกขึ้นจะเรียกว่า corneal erosion และหากขยายถึงเนื้อกระจกตา จะเรียกว่า corneal ulcer
ข้อสันนิษฐานที่สำคัญคือ SPK เป็นเพียง “อาการแสดง” ไม่ใช่ชื่อโรคที่เป็นอิสระSPK การค้นหาสาเหตุจึงเป็นขั้นตอนแรกในการกำหนดแนวทางการรักษา
ในทางกลับกัน Thygeson superficial punctate keratitis (TSPK ) ถือเป็นโรคอิสระโดยมีข้อยกเว้น TSPK เป็นโรคเยื่อบุตาอักเสบ ของกระจกตา ที่เป็นทั้งสองข้างและเป็นซ้ำ ซึ่งรายงานโดย Phillips Thygeson ในปี 1950 และอธิบายไว้ในหัวข้อแยกต่างหากในฐานะโรคกระจกตา อักเสบตื้นที่ไม่ทราบสาเหตุชัดเจน
เกี่ยวข้องกับน้ำตา : ภาวะตาแห้ง (ชนิดการหลั่งน้ำตาลดลง / ชนิด BUT สั้นลง), ภาวะต่อมไมโบเมียน ทำงานผิดปกติ (MGD ) 1) ปัจจัยทางกายภาพ–เชิงกล : ความเสียหายจากคอนแทคเลนส์, ขนตางอกผิดปกติ, หนังตาหงิก , เยื่อบุตาหย่อน ปัจจัยทางเคมี : พิษจากยายาหยอดตา (รวมถึงสารกันเสียเบนซาลโคเนียมคลอไรด์), การผ่านของยาเคมีบำบัดชนิดทั่วร่างกายลงสู่น้ำตาการอักเสบ–ภูมิแพ้ : เยื่อบุตาอักเสบจากภูมิแพ้ , เยื่อบุตาอักเสบจากภูมิแพ้ ตามฤดูกาล, กระจกตา –เยื่อบุตาอักเสบ บริเวณขอบตาส่วนบน (SLK)ติดเชื้อ : เริม (Herpes simplex virus), อะดีโนไวรัสความผิดปกติของเส้นประสาท–หนังตา : เส้นประสาทไทรเจมินัล เป็นอัมพาต, เส้นประสาทเฟเชียลเป็นอัมพาต, หนังตาปิดไม่สนิท (lagophthalmos)ไม่ทราบสาเหตุ : กระจกตา อักเสบแบบจุดตื้นของ Thygeson
Q
SPK เป็นชื่อโรคหรือเป็นเพียงสิ่งที่ตรวจพบ?
A
SPK ไม่ใช่ชื่อโรค แต่เป็นสิ่งที่ตรวจพบซึ่งสังเกตได้จากผลของเยื่อบุกระจกตา ถูกทำลายจากสาเหตุใดสาเหตุหนึ่ง หากไม่ระบุสาเหตุก็ไม่สามารถรักษาให้หายขาดได้ ดังนั้นเมื่อพบ SPK จึงต้องค้นหาสาเหตุเสมอ เฉพาะกระจกตา อักเสบแบบจุดตื้นของ Thygeson เท่านั้นที่ถือเป็นหน่วยโรคอิสระโดยยกเว้น
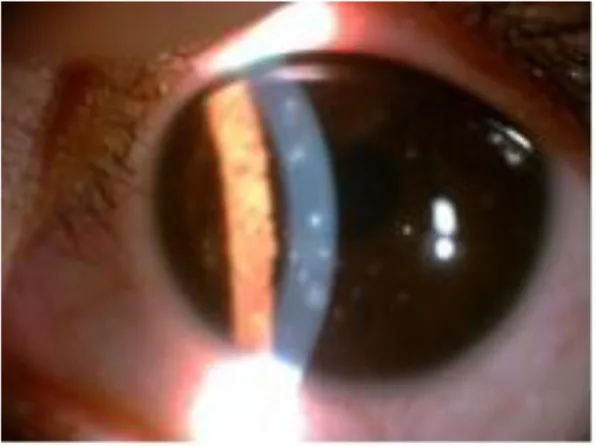
ภาพถ่ายจากกล้องกรีดของกระจกตาอักเสบแบบจุดตื้น Thygeson Tang XJ, et al. Thygeson’s superficial punctate keratitis (T
SPK ): a paediatric case report and review of the literature. BMC Ophthalmology. 2021;21:64. Figure 1. PM
CI D: PMC7845125. License: CC BY.
ภาพถ่ายจากกล้องจุลทรรศน์กรีดแสดงรอยโรคเยื่อบุผิวแบบแยกเดี่ยวหลายรอย (ตาซ้าย) ซึ่งสอดคล้องกับรอยโรคเยื่อบุผิวแบบจุดที่กล่าวถึงในข้อ 2. อาการหลักและอาการแสดงทางคลินิก
อาการที่ผู้ป่วยบ่นมีความหลากหลาย อาการเกือบทั้งหมดที่เกิดในโรคทางจักษุวิทยาสามารถปรากฏได้จาก SPK
ความรู้สึกมีสิ่งแปลกปลอม : พบบ่อยที่สุด และเป็นโรคพื้นหลังที่พบบ่อยที่สุดในผู้ป่วยนอกที่มีอาการหลักคือความรู้สึกมีสิ่งแปลกปลอมอาการปวดเจ็บ・ปวดตา : มีอาการปวดตั้งแต่เล็กน้อยถึงปานกลางขึ้นอยู่กับระดับความเสียหายของเยื่อบุผิวสายตาลดลง・ตามัว : เกิดขึ้นเมื่อรอยโรคลามไปถึงบริเวณรูปานตากลัวแสง : ความไวต่อแสง รุนแรงขึ้นในช่วงที่มีอาการกำเริบความรู้สึกแห้ง : พบได้ชัดเจนในชนิดที่การทำงานของน้ำตาลดลงตาแดง เยื่อบุตา อ่อนเพลีย・ล้าตา : เกิดขึ้นต่อเนื่องในระยะเรื้อรังขี้ตา・อาการคัน : พบได้ชัดเจนในกรณีที่เกิดจากภูมิแพ้หรือการติดเชื้อ
ในการตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด (slit lamp) หลายกรณีไม่สามารถมองเห็นรอยโรคได้ด้วยตาเปล่า การประเมินด้วยการย้อมสีฟลูออเรสซีน (fluorescein) แบบมีชีวิตจึงเป็นหัวใจสำคัญของการวินิจฉัย ลักษณะการติดสีมีหลายรูปแบบ เช่น เป็นจุด เป็นเกลียว คล้ายเส้นรอยแตก และการติดสีแตกต่างกันไปตามระดับความเสียหาย
ตำแหน่งที่ย้อมติดสีมีประโยชน์ในการสาเหตุของโรค และเป็นแนวทางพื้นฐานในการตรวจรักษาประจำวัน
ชนิดด้านบน
โรคสาเหตุหลัก : โรคกระจกตา และเยื่อบุตาอักเสบ บริเวณขอบตาด้านบน (SLK), โรคเยื่อบุขอบเปลือกตาอักเสบ (LWE ), เยื่อบุตาอักเสบจากภูมิแพ้ , เยื่อบุตาอักเสบ ในฤดูใบไม้ผลิ, สิ่งแปลกปลอมในเยื่อบุตา บน
จุดสำคัญในการสังเกต : ขยายขอบเขตการตรวจไปจนถึงเยื่อบุตา ลูกตาส่วนบน ตรวจสอบว่ามีปุ่มขนาดใหญ่หรือฟอลลิเคิลลักษณะคล้ายริดสีดวงตาหรือไม่
ชนิดกลาง
โรคสาเหตุหลัก : โรคกระจกตาจากเส้นประสาทเสื่อม (neurotrophic keratopathy), โรคกระจกตาอักเสบจุดตื้น ชนิด Thygeson, การเสียดสีจากขนตา, ความเสียหายจากคอนแทคเลนส์ชนิดแข็ง (HCL), โรคตาแห้ง
จุดสังเกต :ตรวจสอบการรับความรู้สึกของกระจกตา และสภาพขนตา
ชนิดล่าง-รอยแยกเปลือกตา
สาเหตุหลัก :ตาแห้ง , เยื่อบุตาหย่อน (conjunctivochalasis), ตาหลับไม่สนิท (lagophthalmos), ความผิดปกติของต่อมไมโบเมียน (MGD ), ความผิดปกติจากคอนแทคเลนส์ชนิดนิ่ม (SCL), หนังตาคว่ำ (entropion ), และจากยา
จุดสังเกต :สังเกตความกว้างของรอยแยกเปลือกตา, รูเปิดของต่อมไมโบเมียน , และฟิล์มน้ำตา
ชนิดกระจายทั่วไป/เฉพาะที่
กระจายทั่วไป :พิษจากยา (พิษจากยาหยอดตา, ผลข้างเคียงจากยาเคมีบำบัด), ตาแห้ง รุนแรง, ความผิดปกติจาก SCL, โรคกระจกตา เสื่อมจากเยื่อบุผิวนอกที่เกี่ยวข้อง (เช่น Meesmann)
เฉพาะที่ :สิ่งแปลกปลอมที่เยื่อบุตา , การติดเชื้อเฮอร์ปีส์, การติดสีตำแหน่ง 3 และ 9 นาฬิกาในผู้ใส่คอนแทคเลนส์
SPK เล็กน้อยLate staining (โรคกระจกตา แบบ Bathklin) :การซึมผ่านของฟลูออเรสซีน หลังจากหยอดตาไประยะหนึ่ง บ่งบอกถึงความบกพร่องของ barrier epithelium พบบ่อยในพิษจากยาHurricane keratopathy :รูปแบบการติดสีแบบวนที่บริเวณกลางกระจกตา เป็นอาการระดับปานกลางของพิษจากยาEpithelial crack line :รอยขาดแบบรอยร้าว รูปแบบรุนแรงของพิษจากยาแผลถลอกเยื่อบุผิวกระจกตา ที่ยืดเยื้อ :ภาวะ SPK ที่ลุกลามกลายเป็นแผลถลอกเยื่อบุผิวกว้าง
TSPK เป็นโรคอิสระที่แตกต่างจาก SPK ทั่วไปตามสาเหตุ โดยมีลักษณะทางคลินิกที่จำเพาะ
เป็นสองตาและเป็นซ้ำ :มักเป็นทั้งสองตา มีอาการกำเริบและทุเลาสลับกันรอยโรคยกตัวบริเวณกึ่งกลางกระจกตา : จุดขุ่นสีเทาขาว รูปกลมรี นูนขึ้นเล็กน้อย กระจายอยู่ทั่วไป แต่ละรอยโรคเป็นกลุ่มก้อนของการเปลี่ยนแปลงแบบ granular ปกติพบประมาณ 20 จุดต่อตา สูงสุดประมาณ 50 จุดความสงบของเยื่อบุตา : การไม่มีภาวะเยื่อบุตา แดงหรือปฏิกิริยาการอักเสบเป็นข้อสำคัญในการวินิจฉัยแยกโรคการย้อมฟลูออเรสซีน กระจกตา รอบรอยโรคปกติความรู้สึกของกระจกตา ความถี่ของอาการ : รู้สึกมีสิ่งแปลกปลอม 48.8%, กลัวแสง 41.9%, ตาพร่า มัว 36.0%, น้ำตาไหล 15.1%. ปวดตา พบได้น้อยมากระยะเวลาดำเนินโรค : แต่ละ episode กินเวลา 1–2 เดือน และใช้เวลาประมาณ 6 สัปดาห์จึงจะทุเลา การกลับเป็นซ้ำอาจดำเนินต่อไปหลายปีถึงหลายสิบปี โดยมีรายงานนานที่สุดถึง 41 ปี ในที่สุดมีแนวโน้มที่จะหายไปโดยไม่ทิ้งรอยแผลเป็น
Q
รูปแบบการย้อมสีสามารถช่วยจำกัดสาเหตุได้มากน้อยเพียงใด?
A
ตำแหน่งการกระจายตัวของการย้อมฟลูออเรสซีน เป็นข้อบ่งชี้สำคัญในการสันนิษฐานสาเหตุ หากอยู่ด้านบน ให้สงสัย superior limbic keratoconjunctivitis หรือภูมิแพ้ หากอยู่กลาง ให้สงสัย neurotrophic keratopathy, Thygeson SPK , หรือ HCL damage หากอยู่ด้านล่างหรือบริเวณ palpebral fissure ให้สงสัยตาแห้ง หรือ MGD หากกระจายทั่ว ให้สงสัยพิษจากยาหรือตาแห้ง รุนแรง อย่างไรก็ตาม ไม่สามารถระบุสาเหตุได้จากตำแหน่งการย้อมแต่เพียงอย่างเดียว ต้องอาศัยการประเมินฟังก์ชันน้ำตา เปลือกตา ความรู้สึกกระจกตา ยาที่ใช้ และโรคทางระบบร่วมด้วย
สาเหตุของ SPK มีหลากหลาย ด้านล่างนี้เรียงลำดับจากที่พบบ่อยทางคลินิกมากที่สุด
ภาวะตาแห้ง ชนิดน้ำตาลด : เกิดจากการหลั่งน้ำตาพื้นฐานลดลง ค่า Schirmer I ≤ 5 มม. และ BUT ≤ 5 วินาทีเป็นเกณฑ์วินิจฉัยโดยประมาณ3) อายุที่มากขึ้น กลุ่มอาการ Sjögren โรคข้ออักเสบรูมาตอยด์ การใช้ยาต้านโคลิเนอร์จิกเป็นปัจจัยเสี่ยงภาวะตาแห้ง ชนิด BUT สั้น : เป็นรูปแบบที่ปริมาณน้ำตายังปกติแต่ความคงตัวของชั้นน้ำตาลดลง ทำให้ชั้นน้ำตาแตกตัวทันทีหลังกระพริบตา สัมพันธ์กับการทำงานกับ VDT เครื่องปรับอากาศ การใส่คอนแทคเลนส์3) ความผิดปกติของต่อมไมโบเมียน (MGD ) : การอุดตันของช่องเปิดต่อมไมโบเมียน หรือความผิดปกติของการหลั่งไขมันทำให้ชั้นน้ำมันของน้ำตาถูกทำลาย ทำให้เกิดภาวะตาแห้ง ชนิดระเหยเพิ่มขึ้นและ SPK ที่รักษายาก1,4) โดยทั่วไปพบ SPK ที่บริเวณด้านล่างถึงรอยแยกเปลือกตา
ความเสียหายจากเลนส์สัมผัสชนิดแข็ง : ทำให้เกิด SPK เฉพาะที่บริเวณกลางกระจกตา การใส่เป็นเวลานานหรือการไม่พอดีของเลนส์เป็นปัจจัยเสี่ยงความเสียหายจากเลนส์สัมผัสชนิดอ่อน : แสดง SPK แบบกระจายหรือบริเวณด้านล่าง การปนเปื้อนของเลนส์ การใส่เป็นเวลานาน และการซึมผ่านของออกซิเจนไม่เพียงพอเป็นปัจจัยเกี่ยวข้อง9) การย้อมสีตำแหน่ง 3 และ 9 นาฬิกาเป็น SPK เฉพาะที่เป็นวงกลม ซึ่งเป็นลักษณะเฉพาะของ CLขนคุดและหนังตาหงิก : ขนตาเสียดสีกับผิวดวงตาทำให้เกิดความเสียหายเชิงกลเยื่อบุตาหย่อน (Conjunctivochalasis)เยื่อบุตา ที่หย่อนตัวเข้าไปในรอยแยกเปลือกตาล่าง ทำให้แรงเสียดทานเพิ่มขึ้นขณะกระพริบตา
โรคกระจกตา จากพิษยา : สารกันเสียในยาหยอดตา (benzalkonium chloride: BAC) เป็นสาเหตุหลัก และบางครั้งเกิดจากความเป็นพิษของตัวยาหลัก พบได้บ่อยในยายาต้อหิน ยาปฏิชีวนะ ยาต้านเชื้อรา ยาต้านไวรัส NSAIDs ยาหยอดตากลุ่ม β-blocker และยาชาหยอดตา กรณีไม่รุนแรง: พบ SPK บริเวณรอยแยกเปลือกตาถึงด้านล่างคล้ายตาแห้ง กรณีรุนแรง: ลุกลามเป็นโรคเยื่อบุกระจกตา พายุเฮอริเคน รอยแตกของเยื่อบุผิว แผลเปิดเยื่อบุผิวเรื้อรัง การได้รับพิษจากยาหยอดตาเป็นเวลานานอาจทำให้เกิดความล้มเหลวของลิมบัส และเทียมเพมฟิกอยด์ของลูกตา การให้เคมีบำบัดทั้งร่างกาย เช่น TS-1 ทำให้เกิดความเสียหายของเยื่อบุผิวจากบริเวณลิมบัส ด้านบน
เยื่อบุตาอักเสบจากภูมิแพ้ และเยื่อบุตาอักเสบจากภูมิแพ้ ฤดูใบไม้ผลิSPK ชนิดด้านบน ร่วมกับปุ่มขนาดยักษ์และขี้ตาเมือก5) เยื่อบุตาอักเสบ ขอบตาด้านบน (SLK)ลิมบัส ด้านบน พบในผู้ที่มีอายุ 50 ปีขึ้นไป ทำให้เกิด SPK ด้านบนและกระจกตา อักเสบแบบเส้นใยกระจกตา อักเสบแบบฟลิกเทน (Meibomian keratoconjunctival epitheliopathy)กระจกตา อักเสบเรื้อรังสองตาจากภูมิแพ้ชนิด IV ที่เกี่ยวข้องกับการอักเสบของต่อมไมโบเมียน
โรคกระจกตา อักเสบจากเชื้อ herpes simplex (ชนิดเยื่อบุผิว) : ลักษณะเด่นคือเป็นข้างเดียว การรับความรู้สึกกระจกตา ลดลง แผลที่กระจกตา รูปกิ่งไม้ ระยะเริ่มต้นอาจพบรอยโรคเยื่อบุผิวแบบจุดหรือรูปดาว ซึ่งต้องแยกจาก SPK 7) โรคกระจกตา อักเสบจาก adenovirus : พบเป็นรอยโรคแทรกซึมใต้เยื่อบุผิวหลายจุดร่วมกับเยื่อบุตาอักเสบ แบบระบาด ประวัติเยื่อบุตาอักเสบ นำมาก่อนเป็นจุดแยกโรค
โรคกระจกตาจากเส้นประสาทเสื่อม เส้นประสาทไทรเจมินัล ทำให้การรับความรู้สึกกระจกตา ลดลง การซ่อมแซมเยื่อบุผิวล้มเหลว เกิด SPK บริเวณกลางกระจกตา สาเหตุได้แก่ หลังโรคเริมที่กระจกตา งูสวัดที่ตา การผ่าตัดเส้นประสาทไทรเจมินัล รอยโรคก้านสมองโรคกระจกตา จากตาแห้ง เนื่องจากเปลือกตาปิดไม่สนิท : กระจกตา ส่วนล่างแห้งจากการปิดตาไม่สนิท โรคพื้นหลังได้แก่ เส้นประสาทใบหน้าเป็นอัมพาต โรคต่อมไทรอยด์ทางตา เนื้องอกเบ้าตา หลับตาไม่สนิท หมดสติโรคกระจกตา จากเบาหวาน : เกิดจากความเสียหายของเส้นประสาทและการยึดเกาะของเยื่อบุผิวลดลงเนื่องจากเบาหวาน
เป็นโรคเยื่อบุผิวกระจกตา อักเสบเรื้อรังสองข้างไม่ทราบสาเหตุ มีรายงานความสัมพันธ์กับ HLA-DR3 ซึ่งบ่งชี้ถึงกลไกทางภูมิคุ้มกัน2) มีรายงานการเกิดร่วมกับโรค celiac ผ่านการใช้ HLA-DR3 ร่วมกัน2) ยากดภูมิคุ้มกัน เช่น cyclosporin A และ tacrolimus ได้ผลดี ดังนั้นจึงสันนิษฐานว่าเป็นปฏิกิริยาภูมิคุ้มกันที่อาศัยทีเซลล์ แนวคิดเกี่ยวกับไวรัสก็ถูกเสนอขึ้น แต่การตรวจ PCR ยังไม่พบไวรัสที่เป็นสาเหตุ
โรคคอลลาเจน เช่น โรคข้ออักเสบรูมาตอยด์ เบาหวาน ผิวหนังอักเสบภูมิแพ้ สามารถเป็นโรคพื้นหลังของ SPK การซักประวัติโรคทางระบบมีความสำคัญเมื่อวางแผนการรักษา
ผู้ใส่คอนแทคเลนส์ควรปฏิบัติตามระยะเวลาการใส่และทำความสะอาด ฆ่าเชื้อเลนส์อย่างถูกต้อง เครื่องปรับอากาศและการทำงานหน้าจอ VDT เป็นเวลานานทำให้น้ำตาไม่คงที่ ดังนั้นการพักสายตาอย่างมีสติและการกระพริบตาให้บ่อยขึ้นจึงได้ผล หากใช้ยาหยอดตาที่มีสารกันเสียเป็นเวลานาน ควรปรึกษาแพทย์ผู้รักษาเพื่อพิจารณาเปลี่ยนไปใช้สูตรที่ไม่มีสารกันเสีย หากมีอาการรู้สึกสิ่งแปลกปลอมหรือตามัวต่อเนื่อง ไม่ควรใช้ยาหยอดตาที่ขายตามร้านซ้ำๆ ด้วยตนเอง ควรไปพบจักษุแพทย์เพื่อค้นหาสาเหตุ
การดูแลรักษา SPK ไม่ได้หยุดอยู่ที่การยืนยันสิ่งที่พบ แต่การค้นหาอย่างเป็นระบบว่าสาเหตุใดที่ทำให้เยื่อบุผิวเสียหายเป็นกุญแจสำคัญในการกำหนดแนวทางการรักษา
การซักประวัติ : ซักประวัติการเกิดอาการเฉียบพลัน/เรื้อรัง ข้างเดียว/สองข้าง ประวัติการใช้ CL ยาหยอดตาและยารับประทาน การบาดเจ็บ/การสัมผัสสิ่งแปลกปลอม ประวัติโรคประจำตัว (รูมาตอยด์ เบาหวาน ภูมิแพ้ กลุ่มอาการโจเกรน ฯลฯ) หากเป็นเฉียบพลันและข้างเดียว มักเกิดจากปัจจัยภายนอก (สิ่งแปลกปลอม/สารเคมี) หากเป็นเรื้อรังและสองข้าง มักเกิดจากปัจจัยภายใน (ตาแห้ง MGD พิษจากยา)การตรวจด้วยกล้อง Slit Lamp : ตรวจสอบว่ามีการแทรกซึมใต้เยื่อบุผิวและอาการอักเสบอื่นๆ ภาวะเยื่อบุตาอักเสบ และการอักเสบในช่องหน้าลูกตา หรือไม่การย้อมฟลูออเรสซีน การประเมินปัจจัยสิ่งแวดล้อม (6 ข้อ) : ประเมินการทำงานของน้ำตา หนังตา ความรู้สึกของกระจกตา เยื่อบุตา ยาที่ใช้ และโรคประจำตัวในแต่ละข้อการประเมินเชิงปริมาณ : ใช้การจำแนกประเภท AD หรือคะแนนการย้อมฟลูออเรสซีน เพื่อวัดความรุนแรงของ SPK อย่างเป็นกลาง
การทดสอบ Schirmer วิธีที่ Iตาแห้ง ชนิดน้ำตาไม่พอระยะเวลาการแตกตัวของฟิล์มน้ำตา (BUT )ฟลูออเรสซีน ให้ลืมตาไว้และวัดเวลาจนกระทั่งเกิดจุดแห้งบนฟิล์มน้ำตา ค่าต่ำกว่า 5 วินาทีถือว่าผิดปกติ และเป็นหลักฐานในการวินิจฉัยภาวะตาแห้ง ชนิด BUT สั้นลง3,8) การสังเกต tear meniscus :ประเมินความสูงของ tear meniscus ที่ขอบหนังตาล่าง ในภาวะตาแห้ง แบบ secretion-deficient จะมีค่าต่ำเครื่องวัดความรู้สึกกระจกตา Cochet-Bonnet :ค่าลดลงในโรคเริมที่กระจกตา , โรคกระจกตา จากเบาหวาน, หลังการผ่าตัด LASIK , ผู้ใส่คอนแทคเลนส์เป็นเวลานาน, อัมพาตเส้นประสาทใบหน้า การลดลงของความรู้สึกจะลดการหลั่งน้ำตาชนิดรีเฟล็กซ์ และทำให้ SPK แย่ลงกล้องจุลทรรศน์คอนโฟคอล SPK พบการสะสมของ hyper-reflective รูปดาวในชั้นเซลล์เยื่อบุผิวชั้นตื้นและชั้นฐาน, การแทรกซึมของ Langerhans cells เข้าสู่ชั้นเยื่อบุผิวฐาน, และความขุ่นของชั้น stroma ส่วนหน้า ยิ่งโรคเป็นนานเท่าใด การเปลี่ยนแปลงจะยิ่งรุนแรงมากขึ้นการตรวจน้ำตา :การตรวจปริมาณ lactoferrin, การตรวจ MMP-9 ใช้เป็นเครื่องมือเสริมการคัดกรองโรคทางระบบ :ประเมิน anti-SS-A/SS-B antibodies, HbA1c, serum IgE ตามความจำเป็น
การจำแนก AD :ประเมินพื้นที่ (Area:A0〜A3) และความหนาแน่น (Density:D0〜D3) ของ SPK อย่างละ 3 คะแนน แสดงผลเช่น A2D2คะแนนการย้อมฟลูออเรสซีน :แบ่งกระจกตา ออกเป็น 3 โซน แต่ละโซนให้คะแนน 0〜3 คะแนน รวมสูงสุด 9 คะแนน ใช้ในการติดตามการเปลี่ยนแปลงเมื่อเวลาผ่านไปNEI scale :แบ่งกระจกตา ออกเป็น 5 โซน แต่ละโซนให้คะแนน 0〜3 คะแนน รวมสูงสุด 15 คะแนน เป็นดัชนีมาตรฐานสากล
โรคที่ต้องแยก จุดสำคัญในการแยกโรค เริมที่กระจกตา (ชนิดเยื่อบุผิว)เป็นข้างเดียว, ความรู้สึกลดลง, แผลแบบ dendritic adenovirus keratitis เยื่อบุตาอักเสบ นำมาก่อน, การแทรกซึมใต้เยื่อบุผิวหลายจุดThygeson SPK รอยโรคยกสูง สองข้าง กลางตา เยื่อบุตา สงบ โรคตาแห้ง / MGD SPK ด้านล่าง, BUT สั้นลง, ความผิดปกติของน้ำตาโรคกระจกตา จากพิษยา ประวัติการใช้ยาหยอดตา, SPK บริเวณกรีดเปลือกตา, การติดสีช้า เยื่อบุตาอักเสบจากภูมิแพ้ SPK ด้านบน, ปุ่มขนาดใหญ่, อาการคันโรคกระจกตา จากเส้นประสาทเสีย SPK กลางตา, ความรู้สึกกระจกตา ลดลงโรคกระจกตา จากหนังตาปิดไม่สนิท ปิดตาไม่สนิท, SPK ด้านล่าง
Q
มีวิธีการใดบ้างในการประเมินความรุนแรงของ SPK?
A
วิธีการประเมินเชิงปริมาณที่สำคัญ ได้แก่ การจำแนกแบบ AD ซึ่งแสดงขอบเขต (Area) และความหนาแน่น (Density) ของ SPK โดยแต่ละอย่างให้คะแนนเต็ม 3 คะแนน และคะแนนการย้อมสีฟลูออเรสซีน ซึ่งแบ่งกระจกตา ออกเป็น 3 บริเวณ ให้คะแนน 0–3 คะแนน รวมเต็ม 9 คะแนน ในระดับสากลยังใช้มาตรวัด NEI (เต็ม 15 คะแนน) ซึ่งแบ่งกระจกตา ออกเป็น 5 บริเวณ ทั้งสองวิธีมีประโยชน์ในการติดตามการเปลี่ยนแปลงตามเวลาและประเมินผลการรักษา
หลักการสำคัญของการรักษา SPK คือการใช้ “การกำจัดสาเหตุ” ร่วมกับ “การปกป้องและซ่อมแซมเยื่อบุกระจกตา ” เนื่องจากกลยุทธ์การรักษาแตกต่างกันอย่างมากตามโรคที่เป็นสาเหตุ จึงแสดงแนวทางตามสาเหตุด้านล่างนี้
การเสริมน้ำตาและปกป้องกระจกตา
ยาหยอดตาโซเดียมไฮยาลูโรเนต : Hyalein (0.1%) 4–6 ครั้ง/วัน ช่วยปรับปรุงอาการเฉพาะตัว ความคงตัวของฟิล์มน้ำตา และความเสียหายของกระจกตา แนะนำให้ใช้ในแนวทางปฏิบัติการรักษาโรคตาแห้ง 3) .
น้ำตาเทียม : ควรใช้สูตรที่ปราศจากสารกันเสีย เป็นทางเลือกแรกในกรณีอาการเล็กน้อยหรือพิษจากยา.
ยาขี้ผึ้งทาตา : ใช้ปกป้องกระจกตา ก่อนนอน ตัวอย่างเช่น Tarivid (0.3%)
การปรับปรุงพลศาสตร์ของน้ำตา
ยาหยอดตาโซเดียมไดควาฟอซอล : Diquas (3%) 6 ครั้ง/วัน ส่งเสริมการแสดงออกของมูซินชนิดเกาะกับเยื่อหุ้มเซลล์และการหลั่งน้ำ มีประสิทธิภาพในโรคตาแห้ง ชนิด BUT สั้น การศึกษาทางคลินิกแสดงให้เห็นถึงการปรับปรุงอาการเฉพาะตัวและความเสียหายของเยื่อบุผิว แนะนำให้ใช้ในแนวทางปฏิบัติการรักษาโรคตาแห้ง 3) .
ยาหยอดตาเรบามิไพด์ : Mucosta UD (2%) 4 ครั้ง/วัน มีทั้งฤทธิ์ส่งเสริมการผลิตมูซินและต้านการอักเสบ แสดงให้เห็นถึงการปรับปรุงอาการเฉพาะตัวและความเสียหายของเยื่อบุผิว และได้รับการแนะนำเช่นเดียวกัน3) .
ทางเลือกแรก : Hyalein (0.1%) 4–6 ครั้ง/วันการใช้ร่วมในชนิด BUT สั้น :
Diquas (3%) 6 ครั้ง/วัน หรือ
Mucosta UD (2%) 4 ครั้ง/วัน
กรณีรุนแรง : ใส่ปลั๊กจุดน้ำตาหรือเย็บปิดจุดน้ำตา ช่วยปรับปรุงอาการเฉพาะตัว ความคงตัวของน้ำตา และความเสียหายของเยื่อบุผิวได้อย่างมีนัยสำคัญเมื่อเทียบกับการหยอดตาทั่วไป3) .เสริม : ยาหยอดตาคอร์ติโคสเตียรอยด์ มีประโยชน์ในการปรับปรุงอาการเฉพาะตัวและความคงตัวของน้ำตา แต่ต้องระวังเรื่องความดันลูกตา สูง3) .
การประคบอุ่นและทำความสะอาดเปลือกตา : ประคบร้อน (40°C นาน 5 นาที) และนวดเปลือกตา วันละ 1-2 ครั้ง1) ยาขี้ผึ้งทาตา : ทายาทาตา Tarivid (0.3%) ปริมาณเล็กน้อยบางๆ ที่ขอบเปลือกตายาหยอดตา : ใช้ Hyalein eye drops (0.1%) ตามความเหมาะสมกรณีที่มีการอักเสบรุนแรง :
Clarith tablets (200 mg) 2 เม็ด แบ่งให้วันละ 2 ครั้ง (clarithromycin ชนิดรับประทาน)
Bestron eye drops (0.5%) วันละ 4 ครั้ง
Flumetholon eye drops (0.1%) วันละ 4 ครั้ง
เพิ่มการรักษาตามขั้นตอน ขึ้นอยู่กับความรุนแรง5)
Alesion eye drops (0.05%) วันละ 4 ครั้ง (เช้า กลางวัน เย็น ก่อนนอน)
Talmus eye drops (0.1%) วันละ 2 ครั้ง
กรณีที่มีการอักเสบรุนแรง: Flumetholon eye drops (0.1%) วันละ 4 ครั้ง
หยุดหรือเปลี่ยนยาที่เป็นสาเหตุ : หยุดยาหยอดตาที่เป็นสาเหตุ เช่น ยาต้านต้อหิน NSAIDs ยาปฏิชีวนะเปลี่ยนเป็นสูตรไร้สารกันเสีย : หากมีสูตรไร้สารกันเสียที่ให้ผลการรักษาเดียวกัน ให้เลือกใช้สูตรดังกล่าวการรักษาเสริม : หยอดน้ำตาเทียม ไร้สารกันเสียบ่อยๆเสริม : หากมีอาการตาแดง หรือเยื่อบุตาอักเสบ แบบฟอลลิเคิลอย่างชัดเจน อาจพิจารณาหยอดตาสเตียรอยด์ ความเข้มข้นต่ำ แต่ต้องระวังการหายของแผลที่ล่าช้า
ปิดตาแบบบังคับ (เช่น MePatch Clear) และใส่คอนแทคเลนส์ชนิดนิ่มเพื่อป้องกัน
ยาหยอดตา Hyalein (0.1%) 4–6 ครั้งต่อวัน
ยาทาตา Tarivid (0.3%) 2–4 ครั้งต่อวัน
ในกรณีรุนแรงหรือเรื้อรัง อาจพิจารณาการปลูกถ่ายเยื่อหุ้มรก การหยอดตาด้วยซีรั่มตนเอง และการรักษาที่เกี่ยวข้องกับปัจจัยเลี้ยงเส้นประสาท
ถอนขนตาเป็นประจำและใช้ไฟฟ้าจี้ทำลายรากขน
ผ่าตัดตกแต่งหนังตาเพื่อรักษาให้หายขาด
กรณีไม่รุนแรง : หากอาการไม่มาก สามารถสังเกตอาการได้กรณีมีอาการ : หยอดตา Flumetholon (0.1%) 4 ครั้งต่อวันลดขนาดยา : เนื่องจากอาการกำเริบซ้ำ หลังจากอาการทุเลาลงแล้ว ต้องค่อยๆ ลดยาหยอดตาสเตียรอยด์ เป็นเวลาหลายเดือน จนถึงขนาดรักษาระดับที่ 1 ครั้งต่อสัปดาห์หรือทุก 2 สัปดาห์การรักษาทางเลือก :
มีรายงานผู้ป่วยที่ใช้ Cyclosporine A 2% หยอดตา 3 ครั้งต่อวัน ค่อยๆ ลดขนาดลงใน 6 เดือน และติดตาม 3 ปีไม่พบการกลับเป็นซ้ำ2)
Tacrolimus หยอดตา/ยาทา
คอนแทคเลนส์อ่อนเพื่อการรักษา (ครอบคลุมรอยโรคที่นูนขึ้นทางกลไก)
ข้อห้ามใช้/ไม่มีประสิทธิภาพ : ไม่ใช้ idoxuridine เพราะอาจทำให้เกิดความขุ่นแบบ ghost opacity และแผลเป็นที่ stroma ชั้นหน้า ยาปฏิชีวนะไม่ได้ผล การตัดผิวกระจกตา ชั้นบน (PTK ) ช่วยได้เพียงบางส่วนและมีอัตราการกลับเป็นซ้ำสูง จึงไม่แนะนำ
ยาหยอดตากลุ่มคอร์ติโคสเตียรอยด์ มีประสิทธิภาพ แต่การใช้ระยะยาวมีความเสี่ยงต่อการเพิ่มความดันลูกตา (ต้อหินจากสเตียรอยด์ ) และการเกิดต้อกระจก ในกรณีที่ต้องใช้ต่อเนื่องเป็นเวลานาน เช่น Thygeson SPK จำเป็นต้องวัดความดันลูกตา และตรวจเลนส์ตาเป็นระยะ ไม่ควรหยุดยาหยอดตาเอง ควรลดขนาดยาตามคำแนะนำของแพทย์ นอกจากนี้ การใช้ยาหยอดตาที่มีสารกันเสียบ่อยครั้งอาจทำให้เกิดพิษต่อกระจกตา เป็นรอง จึงควรบันทึกจำนวนขวดและความถี่ในการใช้เพื่อแจ้งให้แพทย์ทราบ
Q
ใน SPK จากภาวะตาแห้ง ควรเลือกใช้ diquafosol และ rebamipide อย่างไร?
A
ยาทั้งสองชนิดเป็นยาหยอดตาที่ได้รับการแนะนำในแนวทางการรักษาภาวะตาแห้ง แต่มีกลไกการออกฤทธิ์แตกต่างกัน Diquafosol sodium (Diquas eye drops 3%) ช่วยเพิ่มการแสดงออกของ mucin ที่จับกับเยื่อหุ้มเซลล์และการหลั่งน้ำ ช่วยการกระจายตัวของชั้นน้ำมันในน้ำตา จึงเป็นตัวเลือกแรกในภาวะตาแห้ง ชนิด BUT สั้น Rebamipide (Mucosta eye drops UD 2%) นอกเหนือจากการเพิ่มการผลิต mucin แล้วยังมีฤทธิ์ต้านการอักเสบ มีประโยชน์ในกรณีที่มีการอักเสบของผิวตาร่วมด้วย ยาทั้งสองชนิดใช้ร่วมกับยาหยอดตา sodium hyaluronate และแพทย์ผู้รักษาจะเลือกใช้ตามแต่ละกรณี3)
เยื่อบุกระจกตา ได้รับการสร้างใหม่ตลอดเวลาผ่านการหมุนเวียนจากชั้นเซลล์ฐาน SPK เป็นภาวะเริ่มต้นที่ความสมดุลของการหมุนเวียนถูกรบกวน เกิดจาก การหลุดลอกของเซลล์ผิวชั้นบนเพิ่มขึ้น หรือ การส่งเซลล์จากชั้นฐานลดลง ในทางปฏิบัติ ผู้ป่วยส่วนใหญ่มีสาเหตุจากแบบแรก คือ การหลุดลอกที่เพิ่มขึ้นเป็นปัจจัยหลัก
ภาวะตาแห้ง : ความไม่เสถียรของชั้นน้ำตาทำให้ผิวตาแห้ง และเกิดความเครียดต่อเซลล์เยื่อบุผิว การกระตุ้นของไซโตไคน์ที่ก่อการอักเสบ (IL-1, TNF -α) และ MMP-9 ทำลายสิ่งกีดขวางเยื่อบุผิว6) ความผิดปกติของต่อมไมโบเมียน : ความผิดปกติทั้งเชิงคุณภาพและปริมาณของไขมันจากต่อมไมโบเมียน ทำให้ชั้นน้ำมันของฟิล์มน้ำตาทำงานลดลง ส่งผลให้การระเหยเพิ่มขึ้นและฟิล์มน้ำตาไม่เสถียร1) การอักเสบเรื้อรังทำให้เกิดวงจรอุบาทว์ของการอุดตันของต่อมไขมันในเปลือกตาที่ดำเนินต่อไปพิษจากยา : สารกันเสียเบนซาลโคเนียมคลอไรด์ (BAC) ทำลายชั้นฟอสโฟลิปิดของเยื่อหุ้มเซลล์เยื่อบุผิวกระจกตา ทำให้การทำหน้าที่เป็นสิ่งกีดขวางบกพร่อง แม้ความเสียหายของเยื่อบุผิวระดับเล็กน้อยก็มองเห็นเป็นภาพรอยติดสีช้า (late staining) ที่ฟลูออเรสซีน ซึมผ่านได้ง่าย การได้รับสารเป็นเวลานานทำให้การทำงานของเซลล์ต้นกำเนิดลิมบัส ลดลงโรคกระจกตา จากเส้นประสาทพิการ : การสูญเสียการควบคุมของเส้นประสาทไทรเจมินัล ทำให้การส่งปัจจัยเลี้ยงเส้นประสาท (สาร P, CGRP , NGF) หยุดชะงัก ส่งผลให้ความสามารถในการยึดเกาะและการสมานแผลของเยื่อบุผิวลดลง
ในรอยโรคของ Thygeson SPK พบการแทรกซึมของเซลล์โมโนนิวเคลียร์ซึ่งส่วนใหญ่เป็นลิมโฟไซต์ภายในเยื่อบุผิว หลักฐานที่สนับสนุนกลไกทางภูมิคุ้มกันมีดังนี้
ความสัมพันธ์กับ HLA-DR3 : มีรายงานว่าผู้ป่วยมีความชุกของการมี HLA-DR3 สูงกว่าอย่างมีนัยสำคัญ2) HLA-DR3 เป็นโมเลกุลเมเจอร์ฮิสโตคอมแพทิบิลิตี้คอมเพล็กซ์ (MHC) คลาส II ซึ่งทำหน้าที่นำเสนอแอนติเจนแก่ทีเซลล์การบุกรุกของเซลล์ลังเกอร์ฮานส์ : กล้องจุลทรรศน์คอนโฟคัลพบการบุกรุกของเซลล์ลังเกอร์ฮานส์เข้าสู่ชั้นเยื่อบุผิวฐานอย่างสม่ำเสมอ การกระตุ้นของเซลล์นำเสนอแอนติเจนมีส่วนเกี่ยวข้องในการเกิดพยาธิสภาพการเกิดร่วมกับโรคภูมิคุ้มกันทำลายตนเอง : มีรายงานกรณีที่เกิดร่วมกับโรคภูมิคุ้มกันทำลายตนเองที่เกี่ยวข้องกับ HLA-DR3 เช่น โรคซีลิแอค โรคแอดดิสัน กลุ่มอาการโจเกรน โรคลูปัส erythematosus ทั่วร่าง2) การตอบสนองต่อยากดภูมิคุ้มกัน : คอร์ติโคสเตียรอยด์ ความเข้มข้นต่ำ ไซโคลสปอริน เอ และทาโครลิมัสได้ผลดี ซึ่งบ่งชี้ถึงปฏิกิริยาทางภูมิคุ้มกันที่อาศัยทีเซลล์เป็นตัวกลาง
ใน Thygeson SPK พบอาการบวมน้ำภายในเซลล์และระหว่างเซลล์ การเปลี่ยนแปลงเล็กน้อยในข่ายประสาทใต้เยื่อบุผิว ชั้น Bowman และเนื้อเยื่อส่วนหน้า การเปลี่ยนแปลงเหล่านี้จะรุนแรงขึ้นในดวงตาที่มีระยะเวลาของโรคยาวนานขึ้น อย่างไรก็ตาม โดยปกติแล้วเมื่อรอยโรคหายไปแล้วจะไม่ทิ้งรอยแผลเป็น และพยากรณ์โรคทางสายตาอยู่ในเกณฑ์ดี
เนื้อหาต่อไปนี้เป็นความรู้ที่อยู่ในระยะวิจัยหรือรายงานผู้ป่วยแต่ละราย ไม่ใช่การรักษามาตรฐานที่ได้รับในโรงพยาบาลทั่วไป เป็นข้อมูลอ้างอิงสำหรับผู้เชี่ยวชาญเกี่ยวกับความก้าวหน้าทางการแพทย์ในอนาคต
Tagmouti และคณะได้รายงานผู้ป่วยหญิงอายุ 20 ปีที่มีประวัติโรคซีลีแอก 4 ปี ซึ่งเกิด Thygeson SPK 2) โรคซีลีแอกเป็นโรคภูมิต้านตนเองที่สัมพันธ์อย่างมากกับ HLA-DQ2 และ HLA-DQ8 โดยผู้ป่วยมากกว่า 90% มีอัลลีล HLA-DR3 ความสัมพันธ์กับ HLA-DR3 ใน Thygeson SPK ก็มีรายงานมาก่อนเช่นกัน ชี้ให้เห็นถึงความสัมพันธ์ทางอิมมูโนพันธุศาสตร์ระหว่างโรคทั้งสอง
Tagmouti และคณะกล่าวว่า “ในผู้ป่วย Thygeson SPK ควรพิจารณาคัดกรองโรคซีลีแอกโดยคำนึงถึงปัจจัยทางพันธุกรรมร่วม”2)
ในผู้ป่วยรายนี้ การใช้ไซโคลสปอริน A ชนิดหยดตา 2% วันละ 3 ครั้งแบบค่อยๆ ลดขนาดภายใน 6 เดือน ทำให้โรคทุเลาลงอย่างสมบูรณ์ และไม่พบการกลับเป็นซ้ำในระหว่างการติดตามผล 3 ปี2) ทั้งนี้เป็นการยืนยันประสิทธิภาพของไซโคลสปอริน ชนิดหยดตาในฐานะการรักษาด้วยการปรับภูมิคุ้มกัน และแสดงให้เห็นถึงความสำคัญของการวิจัยในอนาคตเกี่ยวกับความสัมพันธ์ระหว่าง Thygeson SPK กับโรคภูมิต้านตนเอง
ด้วยความก้าวหน้าของการรักษาแบบมุ่งเป้าไปที่ชั้นไขมัน ชั้นน้ำ และชั้นเมือกของฟิล์มน้ำตา ทางเลือกการรักษาตามพยาธิสภาพของโรคกำลังขยายวงกว้างมากขึ้นสำหรับผู้ป่วยที่มีอาการหลักคือ SPK รายงาน TFOS DEWS III (2025) ได้เสนอแนวทางการประเมินการทำงานของฟิล์มน้ำตาแต่ละชั้นและกลยุทธ์การรักษาเฉพาะบุคคล6,10) ยาชีววัตถุ การรักษาด้วยความร้อนและแสง (IPL) และยากระตุ้นการหลั่งเมือกชนิดใหม่กำลังอยู่ระหว่างการวิจัยและพัฒนา
天野史郎, 有田玲子, 横井則彦, ほか. マイボーム腺機能不全診療ガイドライン. 日本眼科学会雑誌. 2010;114(6):557-587.
Tagmouti A, Lazaar H, Benchekroun M, et al. Association Between Thygeson Superficial Punctate Keratitis and Celiac Disease. Cureus. 2025;17(3):e80252.
ドライアイ研究会診療ガイドライン作成委員会. ドライアイ診療ガイドライン. 日本眼科学会雑誌. 2019;123(4):489-592.
有田玲子, 天野史郎, 島﨑潤, ほか. マイボーム腺機能不全の定義と診断基準. あたらしい眼科. 2010;27(5):627-631.
日本眼科アレルギー学会. アレルギー性結膜疾患診療ガイドライン(第3版). 日本眼科学会雑誌. 2021;125(7):739-776.
Jones L, Downie LE, Korb D, et al. TFOS DEWS II Management and Therapy Report. Ocular Surface. 2017;15(3):575-628.
日本眼感染症学会 感染性角膜炎診療ガイドライン改訂委員会. 感染性角膜炎診療ガイドライン(第3版). 日本眼科学会雑誌. 2023;127(2):117-204.
島﨑潤. ドライアイの定義と診断基準(2016年版). あたらしい眼科. 2017;34(3):309-313.
Carnt N, Keay L, Willcox M, et al. Contact lens-related adverse events: A review of the literature. Contact Lens and Anterior Eye. 2018;41(5):395-405.
Craig JP, Nichols KK, Akpek EK, et al. TFOS DEWS II Definition and Classification Report. Ocular Surface. 2017;15(3):276-283.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต