เยื่อบุตาหย่อน (conjunctivochalasis: CCh) คือภาวะที่เยื่อบุตา ส่วนลูกตาสูญเสียความตึงตัวและเกิดรอยพับส่วนเกินพบบ่อยในผู้สูงอายุ ความถี่เพิ่มขึ้นตามอายุ และพบได้เกือบทั้งหมดในผู้ที่มีอายุมากกว่า 70 ปี
รายงานความชุกในผู้ป่วยตาแห้ง ในญี่ปุ่นอยู่ที่ 54% 1)
อาการแบ่งออกเป็น 3 กลไกหลัก: ความแห้งเนื่องจากชั้นน้ำตาไม่เสถียร, ความรู้สึกสิ่งแปลกปลอมเนื่องจากแรงเสียดทานเพิ่มขึ้น, และน้ำตาไหลเป็นระยะเนื่องจากการอุดกั้นการไหลของน้ำตา
ความผิดปกติของการไหลเวียนน้ำตา (การพร่องของแหล่งเก็บน้ำตาในฟอร์นิกซ์, การแตกของเมนิสกัสน้ำตา) เป็นศูนย์กลางของพยาธิสรีรวิทยา
การรักษาเริ่มต้นด้วยยาหยอดตาเป็นเวลาหนึ่งเดือน หากไม่ดีขึ้น ให้พิจารณาการผ่าตัด
การสร้างเมนิสกัสน้ำตาขึ้นใหม่ (วิธีตัด 3 บล็อก) ที่เสนอโดย Norihiko Yokoi เป็นเทคนิคการผ่าตัดที่ใช้กันอย่างแพร่หลาย
เยื่อบุตาหย่อนคือภาวะที่เยื่อบุตา ส่วนลูกตาสูญเสียความตึงตัวและเกิดรอยพับ พบได้บ่อยในวัยกลางคนและผู้สูงอายุ ทำให้เกิดอาการไม่สบายตาที่ไม่จำเพาะเจาะจงต่างๆ ความถี่เพิ่มขึ้นตามอายุ และพบได้เกือบทั้งหมดในผู้ที่มีอายุมากกว่า 70 ปีในระดับที่แตกต่างกัน มักเป็นทั้งสองข้างและพบบ่อยที่เยื่อบุตา ส่วนล่างด้านขมับ
ตามรายงานจากมหาวิทยาลัยการแพทย์เกียวโตในผู้ป่วยตาแห้ง ในญี่ปุ่น ความชุกสูงถึง 54% 1) การศึกษาเชิงสังเกตขนาดใหญ่ในโรงพยาบาลของญี่ปุ่นยังแสดงให้เห็นว่าระดับความหย่อนเพิ่มขึ้นเป็นเส้นตรงตามอายุ 2)
สิ่งที่คล้ายกับเยื่อบุตาหย่อนคือรอยพับเยื่อบุตา ที่ขนานกับเปลือกตา (LIPCOF) LIPCOF เป็นรอยพับละเอียดและสม่ำเสมอขนานกับขอบเปลือกตาล่าง มีพื้นที่หน้าตัดเล็กกว่าเยื่อบุตาหย่อน ในทางกลับกัน เยื่อบุตาหย่อนแสดงรอยพับที่กว้างกว่าและไม่สม่ำเสมอ และวิธีการจัดการแตกต่างกัน ดังนั้นจึงสำคัญที่จะแยกความแตกต่างระหว่างทั้งสอง 3)
แม้ว่าหลายกรณีจะไม่มีอาการ แต่ในผู้ป่วยวัยกลางคนและผู้สูงอายุที่มีอาการไม่จำเพาะ จำเป็นต้องตรวจสอบว่ามีภาวะนี้หรือไม่
Q
ภาวะเยื่อบุตาหย่อนต้องรักษาหรือไม่?
A
ภาวะเยื่อบุตาหย่อนที่ไม่มีอาการไม่จำเป็นต้องรักษา แต่หากมีอาการ เช่น รู้สึกมีสิ่งแปลกปลอม น้ำตาไหล หรือตาแห้ง ให้รักษาด้วยยาหยอดตา และหากไม่ดีขึ้น ให้พิจารณาผ่าตัด เนื่องจากภาวะเยื่อบุตาหย่อนมีอาการคล้ายตาแห้ง จึงมักถูกมองข้าม สิ่งสำคัญคือต้องตรวจสอบภาวะเยื่อบุตาหย่อนในผู้สูงอายุและวัยกลางคนที่มีอาการไม่จำเพาะ
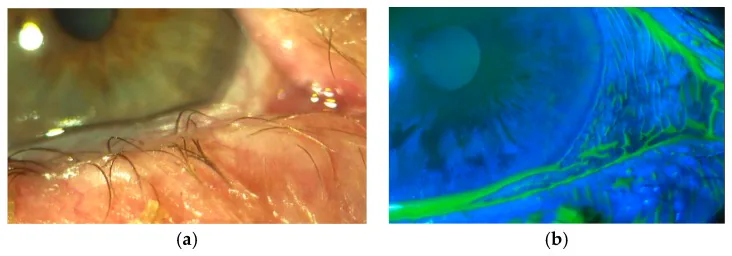
ภาพเยื่อบุตาหย่อน Georgios Dalianis, Alexandra Trivli, Chryssa Terzidou The Location of Conjunctivochalasis and Its Clinical Correlation with the Severity of Dry Eye Symptoms 2018 Jan 22 Medicines (Basel). 2018 Jan 22; 5(1):12 Figure 2. PM
CI D: PMC5874577. License: CC BY.
ในภาพ A รอยพับส่วนเกินของเยื่อบุตา ลูกตาส่วนล่างทับขอบกระจกตา และในภาพ B การย้อมฟลูออเรสซีน แสดงการขาดตอนของเมนิสกัสน้ำตาและบริเวณสัมผัส แสดงให้เห็นการเสียดสีเชิงกลและความผิดปกติของน้ำตาที่พบในภาวะเยื่อบุตาหย่อน
ภาวะเยื่อบุตาหย่อนมักไม่มีอาการ แต่ในกรณีที่มีอาการ อาการแบ่งตามกลไกหลัก 3 ประการดังนี้
กลไก อาการหลัก ความไม่เสถียรของชั้นน้ำตา ตาแห้ง มองเห็นพร่ามัวการเสียดสีเพิ่มขึ้น รู้สึกมีสิ่งแปลกปลอม ตาแดง การกีดขวางการไหลของน้ำตา น้ำตาไหลเป็นระยะ
เมื่อเยื่อบุตาหย่อนยานเข้าไปแทนที่เมนิสคัสน้ำตาส่วนล่าง จะเกิดเมนิสคัสน้ำตานอกตำแหน่งขึ้นด้านบน ทำให้ความคงตัวของชั้นน้ำตาที่อยู่ติดกันลดลง นอกจากนี้ ในขณะกระพริบตา เยื่อบุตาหย่อนยานจะสัมผัสกับกระจกตา และขอบเปลือกตา ทำให้แรงเสียดทานเพิ่มขึ้น หากเยื่อบุตาหย่อนยานอยู่ทางด้านจมูก การไหลของน้ำตาไปยังจุดน้ำตาจะถูกยับยั้ง ซึ่งอาจทำให้เกิดน้ำตาไหลเป็นระยะ
แตกต่างจากตาแห้ง ทั่วไปที่อาการแย่ลงในช่วงครึ่งหลังของวัน ในภาวะเยื่อบุตาหย่อนยาน อาการไม่สบายตาจะรุนแรงเมื่อตื่นนอน อาการจะแย่ลงเมื่อมองลงด้านล่าง และมองไม่ชัด รู้สึกแสบร้อน และแห้งเพิ่มขึ้นเมื่ออ่านหนังสือ
ภาวะแทรกซ้อนรวมถึงเลือดออกใต้เยื่อบุตา ที่ไม่ทราบสาเหตุ ซึ่งเกิดจากกลไกการเสียดสีที่เพิ่มขึ้น ในกรณีเยื่อบุตาหย่อนยานทางด้านขมับ อาจร่วมกับผิวหนังหย่อนยานด้านนอก ทำให้เกิดผิวหนังอักเสบที่หัวตาด้านนอก
ในผู้ป่วยที่มีเยื่อบุตาหย่อนยานทางด้านจมูก อาการตาแห้ง จะรุนแรงกว่า และมีรายงานค่าการทดสอบ Schirmer ลดลงและการสูญเสียต่อม meibomian เพิ่มขึ้น 4,9)
การตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด พบเยื่อบุตา ส่วนเกินเกินขอบเปลือกตาล่าง ความรุนแรงมีตั้งแต่พบเฉพาะที่ตำแหน่ง 5 นาฬิกาและ 7 นาฬิกา ไปจนถึงรอยพับเป็นคลื่นรุนแรงที่ตำแหน่ง 6 นาฬิกา
ด้วยการย้อมฟลูออเรสซีน จะสังเกตเห็นเมนิสคัสน้ำตานอกตำแหน่งบนเยื่อบุตาหย่อนยานได้ชัดเจน ในบริเวณที่ติดกับเยื่อบุตาหย่อนยาน ชั้นน้ำตาจะบางลงและมีแนวโน้มที่จะเกิดความเสียหายต่อเยื่อบุผิว
ในกรณีเยื่อบุตาหย่อนยานระดับปานกลางถึงรุนแรง อาการตาแห้ง เพิ่มขึ้นอย่างมีนัยสำคัญ และเวลาแตกตัวของชั้นน้ำตา (TBUT ) ลดลงอย่างมีนัยสำคัญ 3) คุณภาพชีวิต (QOL) ของผู้ป่วยยังสัมพันธ์อย่างมีนัยสำคัญกับความรุนแรงและความผิดปกติของน้ำตา ดังที่แสดงในการศึกษาแบบกลุ่มประชากรในชุมชน 11)
สาเหตุของเยื่อบุตาหย่อนยานยังไม่เป็นที่เข้าใจอย่างสมบูรณ์ ทางจุลพยาธิวิทยา เส้นใยคอลลาเจนและเส้นใยยืดหยุ่นที่ประกอบเป็นเมทริกซ์ใต้เยื่อบุผิวเยื่อบุตา จะหลวม และพบการฉีกขาดของเส้นใยยืดหยุ่น การค้นพบนี้บ่งชี้ว่าความเสื่อมของเมทริกซ์เยื่อบุตา มีส่วนเกี่ยวข้องในการเกิดโรค มีสองสมมติฐานหลักเกี่ยวกับกลไกการเกิดโรค
ทฤษฎีความชราและกลไก
ข้อกล่าวอ้าง : ผลกระทบทางกล เช่น การเคลื่อนไหวของลูกตา การกระพริบตา และปรากฏการณ์เบลล์ สะสมบนการเปลี่ยนแปลงของเยื่อบุตา ที่เกี่ยวข้องกับอายุ
หลักฐาน : ความเสื่อมของเมทริกซ์ทางจุลกายวิภาคสอดคล้องกับการเพิ่มขึ้นเชิงเส้นของอุบัติการณ์ตามอายุ
ทฤษฎีการอักเสบ
ข้อกล่าวอ้าง : การเพิ่มการผลิตเมทริกซ์เมทัลโลโปรตีเนส (MMP) โดยไฟโบรบลาสต์ใต้เยื่อบุตา ช่วยเร่งการสลายเมทริกซ์
หลักฐาน : มีหลักฐานของความไม่สมดุลระหว่าง MMP และปัจจัยยับยั้ง (TIMP)
ในทางคลินิก เยื่อบุตาหย่อนไม่ได้มาพร้อมกับการอักเสบเสมอไป ตรงกันข้าม เชื่อว่าผลกระทบทางกลของเยื่อบุตา ที่หย่อนมักทำให้เกิดการอักเสบที่ไม่จำเพาะแบบทุติยภูมิ
ปัจจัยเสี่ยงของเยื่อบุตาหย่อน ได้แก่ อายุมากขึ้น เพศหญิง การใส่คอนแทคเลนส์ ตาแห้ง สายตายาว ต้อเนื้อ การได้รับรังสีอัลตราไวโอเลต และโรคเปลือกตา4)
การศึกษาเชิงสังเกตขนาดใหญ่จากมหาวิทยาลัยโตเกียว (ผู้ใส่คอนแทคเลนส์ 600 คน และผู้ไม่ใส่ 579 คน) พบว่าความถี่และความรุนแรงของเยื่อบุตาหย่อนสูงกว่าอย่างมีนัยสำคัญในผู้ใส่คอนแทคเลนส์ โดยเฉพาะผู้ใส่คอนแทคเลนส์ชนิดแข็ง (RGP )2) เชื่อว่าความแข็งของเลนส์ RGP จะเพิ่มการกระตุ้นเรื้อรังต่อเยื่อบุตา 3)
เยื่อบุตาหย่อนยังสัมพันธ์อย่างใกล้ชิดกับความผิดปกติของต่อมไมโบเมียน (MGD ) และการสูญเสียต่อมไมโบเมียน มีสองสมมติฐาน: หนึ่งคือการขาดชั้นไขมันทำให้การหล่อลื่นลดลงและเพิ่มแรงเสียดทาน ทำให้เกิดการดึงรั้งเนื้อเยื่อเยื่อบุตา ; สองคือเยื่อบุตาหย่อนทำให้ความสมบูรณ์ของการกระพริบตาลดลง นำไปสู่การสูญเสียต่อมไมโบเมียน แบบทุติยภูมิ4)
แม้ว่าเยื่อบุตาหย่อนส่วนใหญ่เกิดจากการเปลี่ยนแปลงตามอายุและการป้องกันมีจำกัด แต่การหลีกเลี่ยงการขยี้ตา การป้องกันรังสียูวี และการรักษาโรคพื้นฐานเช่นตาแห้ง สามารถช่วยลดความเสี่ยงได้ สำหรับผู้ใส่คอนแทคเลนส์ แนะนำให้เลือกวัสดุที่มีค่าสัมประสิทธิ์แรงเสียดทานต่ำ
การวินิจฉัยเยื่อบุตาหย่อนโดยทั่วไปสามารถทำได้ด้วยกล้องจุลทรรศน์ชนิดกรีด สังเกตขอบเขตและระดับของเยื่อบุตา ส่วนเกินที่เกินขอบเปลือกตาล่าง ในระยะแรก เยื่อบุตา ที่หย่อนอาจปรากฏเป็นระยะๆ เท่านั้น การทดสอบการกระพริบตาแบบบังคับ (การกระพริบตาแรงๆ เพื่อทำให้เยื่อบุตา ส่วนเกินปรากฏชัด) มีประโยชน์
การย้อมฟลูออเรสซีน ช่วยให้การวินิจฉัยเยื่อบุตาหย่อนง่ายขึ้น หลังย้อม สังเกตสภาพของเยื่อบุตา ที่หย่อนซึ่งครอบครองเมนิสคัสน้ำตาส่วนล่าง และตรวจสอบการเคลื่อนไหวของเยื่อบุตา ที่หย่อนและการสัมผัสกับกระจกตา โดยการกระพริบตาแรงๆ ทางด้านจมูก ต้องแยกความแตกต่างจากการหยุดชะงักของเมนิสคัสน้ำตาที่เกิดจากรอยพับรูปพระจันทร์เสี้ยว
เครื่องตรวจวัดชั้นหน้าด้วยแสงคลื่นสอดประสาน (AS-OCT ) มีประโยชน์ในการประเมินปริมาณความสูงของขอบน้ำตา (TMH) และสามารถประเมินการลดลงของขอบน้ำตาที่เกิดจากภาวะเยื่อบุตาหย่อนได้อย่างเป็นรูปธรรม 4)
เมื่อพิจารณาการผ่าตัด ให้ประเมินสิ่งต่อไปนี้ด้วยกล้องจุลทรรศน์ชนิดกรีด:
ว่าเยื่อบุตา ส่วนฟอร์นิกซ์ยกตัวขึ้นเมื่อมองขึ้นด้านบนหรือไม่
ว่าความลึกของเยื่อบุตา ส่วนฟอร์นิกซ์ตื้นหรือไม่ (มีการหย่อนของพังผืดแคปซูโลพาลพีบรัล: CPF)
การแยกความแตกต่างระหว่างชนิดธรรมดาและชนิดฟอร์นิกซ์ยกตัว (มีผลต่อการเลือกเทคนิคการผ่าตัด)
ในภาวะเยื่อบุตาหย่อนที่มีอาการน้ำตาไหล ต้องทำ การล้างท่อน้ำตา ก่อนผ่าตัดเพื่อยืนยันว่าไม่มีสิ่งกีดขวางในระบบระบายน้ำตา แม้มีสิ่งกีดขวางเพียงเล็กน้อยก็จะทำให้น้ำตาไหลไม่ดีขึ้นหลังผ่าตัดเยื่อบุตาหย่อน ภาวะเยื่อบุตาหย่อนเป็นหนึ่งในโรคที่มักถูกมองข้ามในการวินิจฉัยแยกโรคน้ำตาไหลในคลินิกผู้ป่วยนอกของญี่ปุ่น
โรคที่ต้องแยก จุดที่ใช้แยก ตาแห้ง แย่ลงในช่วงเย็น, BUT ลดลง, Schirmer ต่ำ LIPCOF รอยพับที่สม่ำเสมอและขนานกัน, พื้นที่หน้าตัดเล็ก 3) ความผิดปกติของต่อมไมโบเมียน ลักษณะขอบเปลือกตาและการบีบต่อมไมโบเมียน รอยพับรูปพระจันทร์เสี้ยว (ด้านจมูก) โครงสร้างปกติ มักถูกเข้าใจผิดว่าเป็นความไม่ต่อเนื่องของเมนิสคัสน้ำตา
Q
เยื่อบุตาหย่อน (Conjunctivochalasis) กับตาแห้งแตกต่างกันอย่างไร?
A
อาการของเยื่อบุตาหย่อนและตาแห้ง มักทับซ้อนกันและมักเกิดร่วมกัน ตาแห้ง เกิดจากความผิดปกติของคุณภาพหรือปริมาณน้ำตาเป็นหลัก และอาการมักแย่ลงในช่วงครึ่งหลังของวัน ในทางกลับกัน เยื่อบุตาหย่อนมักมีอาการรุนแรงขึ้นเมื่อตื่นนอน เนื่องจากเยื่อบุตา ส่วนเกินไปขัดขวางเมนิสคัสน้ำตาโดยตรง การตรวจหาเยื่อบุตาหย่อนด้วยการย้อมฟลูออเรสซีน มีประโยชน์ในการวินิจฉัยแยกโรค
เยื่อบุตาหย่อนที่ไม่มีอาการไม่จำเป็นต้องรักษา3,5) ในกรณีที่มีอาการ ให้ทำการรักษาด้วยยาหยอดตาก่อนประมาณหนึ่งเดือน และหากผลไม่เพียงพอ ให้พิจารณาการผ่าตัด
เนื่องจากอาการของเยื่อบุตาหย่อนอาจรุนแรงขึ้นจากความไม่เสถียรของชั้นน้ำตาหรือการอักเสบที่ไม่จำเพาะจากการเสียดสีที่เพิ่มขึ้น การรักษาครั้งแรกจะดำเนินการประมาณหนึ่งเดือนด้วยการใช้น้ำตาเทียม ที่ไม่มีสารกันเสีย ยาซ่อมแซมเยื่อบุผิว และสเตียรอยด์ ความแรงต่ำร่วมกัน
น้ำตาเทียมและการกระตุ้นการหลั่งน้ำตา
น้ำตาเทียม ที่ไม่มีสารกันเสีย : 7 ครั้งต่อวัน
ไดควาโฟซอลโซเดียม (3%) : 6 ครั้งต่อวัน มีประโยชน์ในกรณีที่มีการหลั่งน้ำตาลดลง
การซ่อมแซมเยื่อบุผิว
รีบามิไพด์ (2%) : 4 ครั้งต่อวัน
สามารถคาดหวังผลต่อความรู้สึกว่ามีสิ่งแปลกปลอม
ต้านการอักเสบ
ฟลูออโรเมโธโลน (0.1%) : วันละ 2 ครั้ง
ในฐานะสเตียรอยด์ ฤทธิ์ต่ำ ใช้ร่วมกับยาตัวใดตัวหนึ่งข้างต้น
ใบสั่งยาจริงแนะนำให้ลองใช้ยาสองชนิดร่วมกันเป็นเวลาหนึ่งเดือน โดยเพิ่ม “สเตียรอยด์ ฤทธิ์ต่ำ” ลงใน “หนึ่งใน: น้ำตาเทียม , ยาซ่อมแซมเยื่อบุผิว, หรือยากระตุ้นการหลั่งน้ำตา” เมื่อใช้สเตียรอยด์ ควรระวังความดันลูกตา ที่เพิ่มขึ้น
ในหลักฐานทางคลินิกของการรักษาด้วยยาหยอดตา มีรายงานว่าการใช้น้ำตาเทียม ที่มีกลีเซอรอลไอโซโทนิกและโซเดียมไฮยาลูโรเนต 0.015% เป็นเวลา 3 เดือนช่วยลดระดับคอนจังคติโวคาลาซิสจาก 3 เป็น 2 หรือต่ำกว่าอย่างมีนัยสำคัญ และปรับปรุง OSDI, TBUT และการย้อมสีกระจกตา 3,10) ในทางกลับกัน การใช้คีโตโรแลค 0.5% ร่วมกับโซเดียมไฮยาลูโรเนต 0.15% ช่วยปรับปรุง OSDI แต่ไม่ทำให้เกิดการเปลี่ยนแปลงอย่างมีนัยสำคัญในระดับคอนจังคติโวคาลาซิสเอง3)
การผ่าตัดจะพิจารณาเมื่อมีอาการเรื้อรัง (โดยเฉพาะความรู้สึกว่ามีสิ่งแปลกปลอม, น้ำตาไหลเป็นพักๆ, เลือดออกใต้เยื่อบุตา ขาวโดยไม่ทราบสาเหตุซ้ำๆ) ที่ไม่ดีขึ้นด้วยยาหยอดตา การผ่าตัดสร้างวงน้ำตาขึ้นใหม่ (วิธีตัดออก 3 บล็อก) ที่เสนอโดย Norihiko Yokoi (มหาวิทยาลัยแพทย์เกียวโต) ได้แพร่หลายเป็นขั้นตอนมาตรฐาน
วิธีการผ่าตัด ลักษณะเฉพาะ ข้อบ่งชี้หลัก การสร้างวงน้ำตาขึ้นใหม่ (วิธีตัดออก 3 บล็อก) ขั้นตอนการตัดเนื้อเยื่อเส้นใยใต้เยื่อบุตา รวมถึงแคปซูลเทนนอนออกเพื่อให้เกิดการยึดติดกับตาขาว เหมาะกับทุกรูปแบบ วิธีการเย็บ เย็บเยื่อบุตา ที่หย่อนไปทางฟอร์นิกซ์และยึดติดกับตาขาว กรณีต้อหิน ที่อาจต้องผ่าตัดกรองในอนาคต การจี้ด้วยความร้อน จี้เยื่อบุตาหย่อนให้หดตัว กรณีไม่รุนแรง การผ่าตัดด้วยไฟฟ้าความถี่สูง (HFR-ES) ย่อเนื้อเยื่อโดยไม่เกิดคาร์บอไนเซชันด้วยคลื่นวิทยุ 4.0 MHz กรณีที่ต้องการรักษาแบบไม่รุกราน
นี่เป็นวิธีที่มีประสิทธิภาพมากที่สุดในการส่งเสริมการยึดติดระหว่างเยื่อบุตา และตาขาว และเป็นวิธีเดียวที่สามารถจัดการกับเยื่อบุตาหย่อนได้ทุกรูปแบบ ขั้นตอนมีดังนี้:
แบ่งบริเวณเยื่อบุตา ส่วนล่างที่หย่อนออกเป็น 3 บล็อก และตัดเนื้อเยื่อเส้นใยใต้เยื่อบุตา รวมถึงแคปซูลเทนอน
ตัดเยื่อบุตา ในแต่ละบล็อกตามระดับความหย่อน แล้วเย็บด้วยไหม 9-0
ตัดรอยพับรูปพระจันทร์เสี้ยวทางด้านจมูก (โดยทั่วไปไม่ต้องเย็บ) และตัดและเย็บรอยต่อของเยื่อบุตา ส่วนบนและส่วนล่างทางด้านขมับ
ตัดเพิ่มเติมหากจำเป็นเมื่อมีเยื่อบุตา ส่วนบนหย่อน
ในการผ่าตัดนี้ การตัดเนื้อเยื่อเส้นใยใต้เยื่อบุตา รวมถึงแคปซูลเทนอนทำให้เยื่อบุตา ยึดแน่นกับเนื้อเยื่อตาขาว จึงพบการกลับเป็นซ้ำได้น้อย
ในกรณีที่อาจต้องผ่าตัดกรอง (ต้อหิน ) ในอนาคต การตัดออกไม่เหมาะสม ควรเลือกวิธีการเย็บโดยเลื่อนเยื่อบุตาหย่อนไปทางฟอร์นิกซ์และเย็บติดกับตาขาว เนื่องจากการขยายของท่อน้ำเหลืองใต้เยื่อบุตา ยังคงอยู่ การทำให้เรียบสนิทจึงทำได้ยากกว่าเมื่อเทียบกับการตัดออก 3 บล็อก
สำหรับกรณีที่ไม่รุนแรง ใช้วิธีการจี้เยื่อบุตาหย่อนเพื่อให้หดตัว รายงานอัตราการหายไปของเยื่อบุตา ส่วนเกินหลังผ่าตัดอยู่ที่ 80.6% 3) มีรายงานวิธีการที่ดัดแปลง เช่น วิธี Paste-pinch-cut และการจี้ด้วยคลื่นเสียงความถี่สูง 6)
เป็นวิธีการรักษาแบบใหม่ที่ใช้ระบบคลื่นวิทยุ 4.0 MHz (Ellman International) ทำให้เยื่อบุตาหย่อนหดตัวด้วยอิเล็กโทรดบาง เนื่องจากไม่ทำให้เนื้อเยื่อไหม้เกรียม ภาวะแทรกซ้อนจึงน้อยกว่าวิธีดั้งเดิม Youm และคณะรายงานจากเกาหลีใน 20 ตา พบว่าหายไปสมบูรณ์ 90% และคะแนน OSDI ดีขึ้นอย่างมีนัยสำคัญ 7) รายงานของ Trivli และคณะใน 40 ตาก็พบว่าดีขึ้นอย่างมีนัยสำคัญ โดยภาวะแทรกซ้อนหลังผ่าตัดเพียงอย่างเดียวคือเยื่อบุตา แดงเล็กน้อย 12) รายงานของ Ji และคณะใน 40 ตาพบว่า หายไปสมบูรณ์ในทุกราย และพบว่าคะแนน OSDI, TBUT , การย้อมสีกระจกตา และพื้นที่เมนิสคัสน้ำตาดีขึ้นอย่างมีนัยสำคัญ 8)
ตัดไหมหลังผ่าตัด 2 สัปดาห์ และจนถึงเวลานั้นให้ป้องกันการติดเชื้อและลดการอักเสบอย่างเคร่งครัด เพื่อป้องกันแผลแยก ให้สวมผ้าปิดตาในเวลากลางคืนเป็นเวลา 1 สัปดาห์ และอนุญาตให้ล้างตาได้ตั้งแต่ 3 วันหลังผ่าตัด แนะนำไม่ให้ขยี้ตาเมื่อหยอดยา
แนะนำใบสั่งยาหลังผ่าตัดดังต่อไปนี้ (หากทำการตัดถุง Tenon ออก)
Levofloxacin (0.5%) : วันละ 4 ครั้งBetamethasone (0.1%) : วันละ 6 ครั้ง
หากไม่จำเป็นต้องตัดถุง Tenon ออก ให้ใช้ Fluorometholone (0.1%) วันละ 4 ครั้งแทน betamethasone หนึ่งสัปดาห์หลังตัดไหม ให้ลดขนาดยาลงทีละน้อย โดยใช้ levofloxacin วันละ 2 ครั้ง และ betamethasone วันละ 4 ครั้ง จนกว่าเยื่อบุตา แดงจะหายไป
ภาวะแทรกซ้อนหลังผ่าตัดที่พบได้น้อย ได้แก่ ต่อมน้ำเหลืองขยายตัวทุติยภูมิ และ granuloma จากไหม กรณีแรกให้ระบายด้วยการเจาะเข็ม กรณีหลังให้รักษาด้วยยาหยอดสเตียรอยด์ หากไม่ได้ผลให้ตัดออก
Q
เยื่อบุตาหย่อนสามารถกลับเป็นซ้ำหลังผ่าตัดได้หรือไม่?
A
ด้วยวิธีการตัดสามบล็อก (การสร้างเมนิสคัสน้ำตาใหม่) ซึ่งตัดเนื้อเยื่อเส้นใยใต้เยื่อบุตา รวมถึงถุง Tenon และทำให้เกิดการยึดติดแน่นกับตาขาว การกลับเป็นซ้ำถือว่าพบได้ยาก ในทางกลับกัน ด้วยวิธีการเย็บเพียงอย่างเดียว การขยายตัวของท่อน้ำเหลืองใต้เยื่อบุตาหย่อนอาจยังคงอยู่ ซึ่งอาจทำให้เกิดการกลับเป็นซ้ำหรือไม่สามารถทำให้เยื่อบุตา บุลบาร์แบนราบได้อย่างสมบูรณ์ การเลือกวิธีการผ่าตัดขึ้นอยู่กับระดับความหย่อนและการมีต้อหิน ร่วมในแต่ละกรณี
ทางจุลพยาธิวิทยา เส้นใยคอลลาเจนและเส้นใยยืดหยุ่นที่ประกอบเป็นเมทริกซ์ใต้เยื่อบุตา จะบางลง และพบการแตกหักของเส้นใยยืดหยุ่น ในตัวอย่างจากผู้ป่วยรุนแรง พบการขยายตัวของหลอดเลือดฝอยขนาดเล็กใต้เยื่อบุตา โดยไม่มีการอักเสบในบางบริเวณ และพบกลุ่มของเส้นใยยืดหยุ่นที่แตกหักและเส้นใยคอลลาเจนที่บางลงในหลายตัวอย่าง มีการเสนอกลไกที่แรงเชิงกลระหว่างเปลือกตาล่างและเยื่อบุตา จะค่อยๆ ขัดขวางการไหลของน้ำเหลือง ทำให้เกิดการขยายตัวของท่อน้ำเหลืองและเยื่อบุตาหย่อนทางคลินิก
เยื่อบุตาหย่อนทำให้เกิดความผิดปกติในสามขั้นตอนของการเคลื่อนที่ของน้ำตา
ประการแรก ขัดขวางการไหลของน้ำตาจากฟอร์นิกซ์ไปยังเมนิสคัสน้ำตา ทำให้แหล่งกักเก็บน้ำตาในฟอร์นิกซ์หมดลง อัตราการฟื้นตัวของเมนิสคัสน้ำตาช้าลงอย่างมีนัยสำคัญในผู้ป่วยที่มีอาการเมื่อเทียบกับผู้ที่ไม่มีอาการ1)
ประการที่สอง เยื่อบุตา ที่หย่อนจะเข้าไปแทนที่เมนิสคัสน้ำตาส่วนล่าง ทำให้เมนิสคัสปกติหายไปและเกิดเมนิสคัสผิดตำแหน่ง ซึ่งทำให้ความเสถียรของชั้นน้ำตาลดลงแบบทุติยภูมิ9)
ประการที่สาม เยื่อบุตา ที่หย่อนทางด้านจมูกจะขัดขวางการไหลของน้ำตาไปยังจุดน้ำตา ทำให้เกิดน้ำตาไหล อาการน้ำตาไหลนี้มักดีขึ้นหลังการผ่าตัดเอาออก4)
แนวทางปฏิบัติทางคลินิกโรคตาแห้ง ของญี่ปุ่นระบุว่า ในเยื่อบุตาหย่อนที่เกี่ยวข้องกับอายุซึ่งเยื่อบุตา ส่วนบนแยกออกจากตาขาว และในเยื่อบุตาอักเสบ ที่ขอบตาส่วนบน จะเกิดแรงเสียดทานเพิ่มขึ้นขณะกระพริบตาในช่องว่าง Kessing ระหว่างเยื่อบุตา ของเปลือกตาบนและเยื่อบุตา ซึ่งอาจทำให้เกิดความเสียหายต่อเยื่อบุผิวและการอักเสบของเยื่อบุตา ทั้งสองส่วน ดังนั้น ในเยื่อบุตาอักเสบ ที่ขอบตาส่วนบนร่วมกับเยื่อบุตาหย่อนส่วนบน การผ่าตัดเยื่อบุตาหย่อนส่วนบนจึงได้ผล
เยื่อบุตาหย่อนมีความสัมพันธ์อย่างใกล้ชิดกับความผิดปกติของต่อมไมโบเมียน และการสูญเสียต่อมไมโบเมียน มีสองสมมติฐาน: ประการแรก การหล่อลื่นที่ลดลงเนื่องจากการขาดชั้นไขมันทำให้เกิดแรงเสียดทานเพิ่มขึ้นและการดึงรั้งเนื้อเยื่อเยื่อบุตา ประการที่สอง เยื่อบุตาหย่อนส่งผลต่อความสมบูรณ์ของการกระพริบตา ทำให้เกิดการสูญเสียต่อมไมโบเมียน แบบทุติยภูมิ4) มีรายงานว่าหลังการตัดเยื่อบุตา สำหรับเยื่อบุตาหย่อน OSDI, TBUT , การย้อมกระจกตา และพื้นที่เมนิสคัสน้ำตาทั้งหมดดีขึ้นหลังจาก 3 เดือน4)
การผ่าตัดด้วยไฟฟ้าความถี่สูง (HFR-ES) สามารถลดขนาดเยื่อบุตา ส่วนเกินได้โดยไม่เกิดการไหม้เกรียมของเนื้อเยื่อเมื่อเทียบกับการจี้หรือการตัดออกแบบดั้งเดิม โดยมีอัตราการหายไปทั้งหมด 90-100% และภาวะแทรกซ้อนหลังผ่าตัดน้อย จึงได้รับความสนใจ3,7,8,12) มีรายงานการรักษาแบบรุกรานน้อยที่สุดใหม่ๆ เช่น การทำศัลยกรรมเยื่อบุตา ด้วยพลาสมา การจี้ด้วยเลเซอร์อาร์กอน และวิธี paste-pinch-cut6)
กลไกทางชีววิทยาพื้นฐานของ LIPCOF และเยื่อบุตาหย่อน รวมถึงขอบเขตระหว่างทั้งสองยังไม่ชัดเจน และจำเป็นต้องมีการศึกษาไปข้างหน้าแบบหลายศูนย์ขนาดใหญ่โดยใช้วิธีการประเมินที่ได้มาตรฐาน3)
Yokoi N, Komuro A, Nishii M, et al. Clinical impact of conjunctivochalasis on the ocular surface. Cornea. 2005;24(8 Suppl):S24-S31.
Mimura T, Yamagami S, Usui T, et al. Changes of conjunctivochalasis with age in a hospital-based study. Am J Ophthalmol. 2009;147(1):171-177.e1.
Ballesteros-Sánchez A, Sánchez-González JM, Borrone MA, Borroni D, Rocha-de-Lossada C. The influence of lid-parallel conjunctival folds and conjunctivochalasis on dry eye symptoms with and without contact lens wear: a review of the literature. Ophthalmol Ther. 2024;13(3):651-670.
Jones L, Downie LE, Korb D, et al. TFOS DEWS III management and therapy report. Am J Ophthalmol. 2025;269:341-396.
Marmalidou A, Kheirkhah A, Dana R. Conjunctivochalasis: a systematic review. Surv Ophthalmol. 2018;63(4):554-564.
Marmalidou A, Palioura S, Dana R, Kheirkhah A. Medical and surgical management of conjunctivochalasis. Ocul Surf. 2019;17(3):393-399.
Youm DJ, Kim JM, Choi CY. Simple surgical approach with high-frequency radio-wave electrosurgery for conjunctivochalasis. Ophthalmology. 2010;117(11):2129-2133.
Ji YW, Seong H, Lee S, et al. The correction of conjunctivochalasis using high-frequency radiowave electrosurgery improves dry eye disease. Sci Rep. 2021;11(1):2551.
Chhadva P, Alexander A, McClellan AL, McManus KT, Seiden B, Galor A. The impact of conjunctivochalasis on dry eye symptoms and signs. Invest Ophthalmol Vis Sci. 2015;56(5):2867-2871.
Kiss HJ, Németh J, Jhanji V. Isotonic glycerol and sodium hyaluronate containing artificial tear decreases conjunctivochalasis after one and three months: a self-controlled, unmasked study. PLoS ONE. 2015;10(7):e0132656.
Le Q, Cui X, Xiang J, Ge L, Gong L, Xu J. Impact of conjunctivochalasis on visual quality of life: a community population survey. PLoS ONE. 2014;9(10):e110821.
Trivli A, Dalianis G, Terzidou C. A quick surgical treatment of conjunctivochalasis using radiofrequencies. Healthcare (Basel). 2018;6(1):14.