Thuyết lão hóa và cơ học
Luận điểm: Các tác động cơ học như cử động mắt, chớp mắt và hiện tượng Bell chồng lên các thay đổi kết mạc liên quan đến tuổi
Bằng chứng: Thoái hóa chất nền mô học tương ứng với sự gia tăng tuyến tính của tỷ lệ mắc theo tuổi

Chùng kết mạc là tình trạng kết mạc nhãn cầu mất đi độ căng và hình thành các nếp gấp. Thường gặp ở người trung niên và cao tuổi, gây ra nhiều triệu chứng khó chịu không đặc hiệu ở mắt. Tần suất tăng theo tuổi và hầu như có ở tất cả những người trên 70 tuổi với mức độ khác nhau. Thường là hai bên và hay gặp ở kết mạc dưới thái dương.
Theo báo cáo từ Đại học Y Kyoto trên bệnh nhân khô mắt tại Nhật Bản, tỷ lệ hiện mắc lên tới 54% 1). Một nghiên cứu quan sát lớn dựa trên bệnh viện tại Nhật Bản cũng cho thấy mức độ chùng tăng tuyến tính theo tuổi 2).
Một dấu hiệu tương tự như chùng kết mạc là nếp gấp kết mạc song song mi mắt (LIPCOF). LIPCOF là các nếp gấp nhỏ, đều đặn song song với bờ mi dưới, có diện tích mặt cắt nhỏ hơn chùng kết mạc. Ngược lại, chùng kết mạc biểu hiện các nếp gấp rộng hơn và không đều, và phương pháp quản lý khác nhau, do đó cần phân biệt chúng 3).
Mặc dù nhiều trường hợp không có triệu chứng, nhưng ở bệnh nhân trung niên và cao tuổi có than phiền không đặc hiệu, cần phải kiểm tra sự hiện diện của bệnh này.
Chùng kết mạc không triệu chứng không cần điều trị. Tuy nhiên, nếu có triệu chứng như cảm giác dị vật, chảy nước mắt, hoặc khô mắt, thì điều trị bằng thuốc nhỏ mắt, và nếu không cải thiện, sẽ xem xét phẫu thuật. Vì chùng kết mạc có triệu chứng tương tự khô mắt, nên thường bị bỏ sót. Điều quan trọng là kiểm tra sự hiện diện của chùng kết mạc ở người trung niên và cao tuổi có than phiền không đặc hiệu.
Bản thân chùng kết mạc thường không có triệu chứng, nhưng ở các trường hợp có triệu chứng, các triệu chứng được chia thành ba cơ chế chính.
| Cơ chế | Triệu chứng chính |
|---|---|
| Mất ổn định lớp nước mắt | Khô mắt, nhìn mờ |
| Tăng ma sát | Cảm giác dị vật, đỏ mắt |
| Tắc nghẽn dòng nước mắt | Chảy nước mắt từng cơn |
Khi kết mạc chùng chiếm chỗ của màng nước mắt phía dưới, một màng nước mắt lạc chỗ hình thành phía trên, làm giảm độ ổn định của lớp nước mắt lân cận. Ngoài ra, khi chớp mắt, kết mạc chùng tiếp xúc với giác mạc và bờ mi, làm tăng ma sát. Nếu kết mạc chùng ở phía mũi, dòng nước mắt đến lỗ lệ bị ức chế, có thể gây chảy nước mắt từng cơn.
Khác với khô mắt thông thường, triệu chứng nặng hơn vào nửa cuối ngày, trong bệnh chùng kết mạc, khó chịu ở mắt mạnh hơn khi thức dậy. Triệu chứng nặng hơn khi nhìn xuống, và nhìn mờ, cảm giác nóng rát, khô tăng lên khi đọc.
Biến chứng bao gồm xuất huyết dưới kết mạc tự phát, xảy ra do cơ chế tăng ma sát. Trong trường hợp chùng kết mạc phía thái dương, có thể kết hợp với chùng da bên ngoài, gây viêm da ở góc ngoài mắt.
Ở bệnh nhân chùng kết mạc phía mũi, triệu chứng khô mắt nặng hơn, và đã được báo cáo giảm giá trị nghiệm pháp Schirmer và tăng mất tuyến meibomian 4,9).
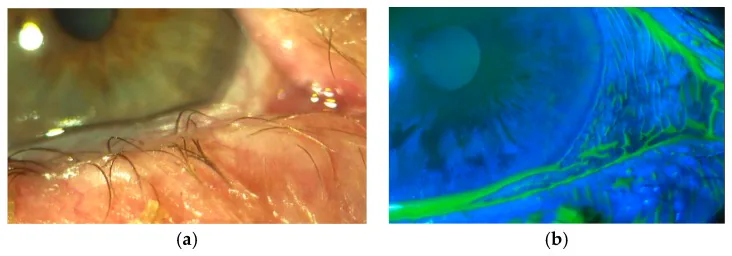
Khám bằng đèn khe cho thấy kết mạc thừa vượt quá bờ mi dưới. Mức độ từ chỉ ở hướng 5 giờ và 7 giờ đến nếp gấp nhấp nhô nặng ở hướng 6 giờ.
Với nhuộm fluorescein, màng nước mắt lạc chỗ trên kết mạc chùng được quan sát rõ ràng. Ở các vùng lân cận kết mạc chùng, lớp nước mắt mỏng đi và dễ bị tổn thương biểu mô.
Trong các trường hợp chùng kết mạc trung bình đến nặng, triệu chứng khô mắt tăng đáng kể, và thời gian vỡ màng nước mắt (TBUT) giảm đáng kể 3). Chất lượng cuộc sống (QOL) của bệnh nhân cũng tương quan đáng kể với mức độ nặng và bất thường nước mắt, như được chỉ ra trong một nghiên cứu thuần tập cộng đồng 11).
Căn nguyên của chùng kết mạc chưa được hiểu đầy đủ. Về mô bệnh học, các sợi collagen và sợi đàn hồi tạo nên chất nền dưới biểu mô kết mạc trở nên lỏng lẻo, và có hình ảnh đứt gãy các sợi đàn hồi. Những phát hiện này cho thấy thoái hóa chất nền kết mạc có liên quan đến cơ chế bệnh sinh. Có hai giả thuyết chính về cơ chế.
Thuyết lão hóa và cơ học
Luận điểm: Các tác động cơ học như cử động mắt, chớp mắt và hiện tượng Bell chồng lên các thay đổi kết mạc liên quan đến tuổi
Bằng chứng: Thoái hóa chất nền mô học tương ứng với sự gia tăng tuyến tính của tỷ lệ mắc theo tuổi
Thuyết viêm
Luận điểm: Tăng sản xuất matrix metalloproteinase (MMP) từ nguyên bào sợi dưới kết mạc thúc đẩy phân hủy chất nền
Bằng chứng: Có bằng chứng về sự mất cân bằng giữa MMP và yếu tố ức chế của nó (TIMP)
Trên lâm sàng, chùng kết mạc không phải lúc nào cũng kèm viêm; ngược lại, tác động cơ học của kết mạc chùng thường gây viêm không đặc hiệu thứ phát.
Các yếu tố nguy cơ của chùng kết mạc bao gồm: lão hóa, giới tính nữ, đeo kính áp tròng, khô mắt, viễn thị, mộng thịt, tiếp xúc với tia cực tím và bệnh mí mắt4).
Một nghiên cứu quan sát lớn từ Đại học Tokyo (600 người đeo kính áp tròng và 579 người không đeo) cho thấy tần suất và mức độ nghiêm trọng của chùng kết mạc cao hơn đáng kể ở người đeo kính áp tròng, đặc biệt là người đeo kính áp tròng cứng (RGP)2). Độ cứng của kính RGP được cho là làm tăng kích thích mãn tính lên kết mạc3).
Chùng kết mạc cũng liên quan chặt chẽ đến rối loạn chức năng tuyến Meibom (MGD) và mất tuyến Meibom. Có hai giả thuyết: một là thiếu lớp lipid làm giảm bôi trơn và tăng ma sát gây kéo căng mô kết mạc; hai là chùng kết mạc làm giảm tính toàn vẹn của chớp mắt, dẫn đến mất tuyến Meibom thứ phát4).
Chẩn đoán chùng kết mạc thường được thực hiện bằng đèn khe. Quan sát phạm vi và mức độ kết mạc thừa vượt quá bờ mi dưới. Ở giai đoạn đầu, kết mạc chùng có thể chỉ xuất hiện không liên tục; kiểm tra chớp mắt cưỡng bức (chớp mắt mạnh để làm lộ kết mạc thừa) rất hữu ích.
Nhuộm fluorescein giúp chẩn đoán chùng kết mạc dễ dàng hơn. Sau khi nhuộm, quan sát trạng thái kết mạc chùng chiếm giữ màng nước mắt dưới, và kiểm tra chuyển động của kết mạc chùng cũng như sự tiếp xúc với giác mạc bằng cách chớp mắt mạnh. Ở phía mũi, cần phân biệt với sự gián đoạn màng nước mắt do nếp bán nguyệt.
Chụp cắt lớp kết hợp quang học vùng trước nhãn cầu (AS-OCT) hữu ích trong đánh giá định lượng chiều cao màng nước mắt (TMH), và có thể đánh giá khách quan sự giảm màng nước mắt do giãn kết mạc 4).
Khi cân nhắc phẫu thuật, hãy đánh giá các yếu tố sau bằng đèn khe:
Trong giãn kết mạc có triệu chứng chảy nước mắt, cần thực hiện rửa lệ đạo trước phẫu thuật để xác nhận không có tắc nghẽn trong hệ thống dẫn lưu nước mắt. Dù chỉ tắc nghẽn nhẹ cũng sẽ khiến triệu chứng chảy nước mắt không cải thiện sau phẫu thuật giãn kết mạc. Giãn kết mạc là một trong những bệnh lý dễ bị bỏ sót trong chẩn đoán phân biệt chảy nước mắt tại các phòng khám ngoại trú ở Nhật Bản.
| Bệnh cần phân biệt | Điểm phân biệt |
|---|---|
| Khô mắt | Nặng hơn vào buổi chiều, giảm BUT, Schirmer thấp |
| LIPCOF | Nếp gấp đều đặn và song song, diện tích mặt cắt ngang nhỏ 3) |
| Rối loạn chức năng tuyến Meibom | Dấu hiệu bờ mi và nặn tuyến Meibom |
| Nếp bán nguyệt (phía mũi) | Cấu trúc bình thường, dễ bị nhầm lẫn với sự gián đoạn màng nước mắt |
Các triệu chứng của bệnh kết mạc chùng và khô mắt thường chồng chéo và thường xảy ra cùng nhau. Khô mắt chủ yếu do bất thường về chất lượng hoặc số lượng nước mắt, và các triệu chứng thường nặng hơn vào nửa cuối ngày. Mặt khác, bệnh kết mạc chùng có xu hướng có triệu chứng mạnh hơn khi thức dậy vì kết mạc thừa cản trở vật lý màng nước mắt. Kiểm tra sự hiện diện của kết mạc lỏng lẻo bằng nhuộm fluorescein rất hữu ích cho chẩn đoán phân biệt.
Bệnh kết mạc chùng không triệu chứng không cần điều trị3,5). Ở những trường hợp có triệu chứng, trước tiên hãy điều trị bằng thuốc nhỏ mắt trong khoảng một tháng, và nếu hiệu quả không đủ, hãy xem xét phẫu thuật.
Vì các triệu chứng của bệnh kết mạc chùng có thể trầm trọng hơn do sự bất ổn của màng nước mắt hoặc viêm không đặc hiệu do tăng ma sát, điều trị đầu tiên được thực hiện trong khoảng một tháng với sự kết hợp của nước mắt nhân tạo không chất bảo quản, thuốc sửa chữa biểu mô niêm mạc và corticosteroid liều thấp.
Nước mắt nhân tạo và kích thích tiết nước mắt
Nước mắt nhân tạo không chất bảo quản: 7 lần/ngày
Diquafosol natri (3%): 6 lần/ngày. Hữu ích trong trường hợp giảm tiết nước mắt
Sửa chữa biểu mô niêm mạc
Rebamipide (2%): 4 lần/ngày
Có thể mong đợi hiệu quả đối với cảm giác dị vật
Kháng viêm
Fluorometholone (0,1%): 2 lần/ngày
Là steroid cường độ thấp, dùng kết hợp với một trong các thuốc trên
Đơn thuốc thực tế khuyến cáo nên thử phối hợp hai thuốc trong một tháng, bao gồm thêm “steroid cường độ thấp” vào “một trong các loại: nước mắt nhân tạo, thuốc sửa chữa biểu mô niêm mạc, hoặc thuốc kích thích tiết nước mắt”. Khi sử dụng steroid, cần chú ý đến tăng nhãn áp.
Trong bằng chứng lâm sàng về điều trị bằng thuốc nhỏ mắt, đã có báo cáo rằng sử dụng nước mắt nhân tạo chứa glycerol đẳng trương và natri hyaluronate 0,015% trong 3 tháng làm giảm đáng kể mức độ chùng kết mạc từ 3 xuống 2 hoặc thấp hơn, và cải thiện OSDI, TBUT và nhuộm giác mạc3,10). Mặt khác, kết hợp ketorolac 0,5% và natri hyaluronate 0,15% cải thiện OSDI nhưng không tạo ra thay đổi đáng kể về mức độ chùng kết mạc3).
Phẫu thuật được xem xét khi có các triệu chứng mãn tính (đặc biệt là cảm giác dị vật, chảy nước mắt từng cơn, xuất huyết dưới kết mạc tự phát tái phát) không cải thiện với thuốc nhỏ mắt. Phẫu thuật tái tạo màng nước mắt (phương pháp cắt bỏ 3 khối) do Norihiko Yokoi (Đại học Y Kyoto) đề xuất đã trở nên phổ biến như một quy trình tiêu chuẩn.
| Phương pháp phẫu thuật | Đặc điểm | Chỉ định chính |
|---|---|---|
| Tái tạo màng nước mắt (phương pháp cắt bỏ 3 khối) | Phẫu thuật cắt bỏ mô xơ dưới kết mạc bao gồm bao Tenon để đạt được sự kết dính với củng mạc | Phù hợp với mọi biến thể |
| Phương pháp khâu | Kết mạc chùng được khâu về phía cùng đồ và cố định vào củng mạc | Các trường hợp glôcôm có thể cần phẫu thuật lọc trong tương lai |
| Phương pháp đốt | Đốt kết mạc chùng và làm co lại | Trường hợp nhẹ |
| Phẫu thuật điện cao tần (HFR-ES) | Thu nhỏ mô mà không carbon hóa bằng sóng radio 4.0 MHz | Trường hợp mong muốn điều trị không xâm lấn |
Đây là phương pháp mạnh nhất để thúc đẩy sự kết dính giữa kết mạc và củng mạc, và là phương pháp duy nhất có thể xử lý mọi biến thể của chùng kết mạc. Quy trình như sau:
Trong phẫu thuật này, việc cắt bỏ mô xơ dưới kết mạc bao gồm bao Tenon giúp kết mạc bám chặt vào mô củng mạc, do đó hiếm khi tái phát.
Ở những bệnh nhân có thể cần phẫu thuật lọc (glôcôm) trong tương lai, phương pháp cắt bỏ không phù hợp; thay vào đó, chọn phương pháp khâu bằng cách đẩy kết mạc chùng về phía cùng đồ và khâu vào củng mạc. Do sự giãn nở bạch huyết dưới kết mạc vẫn còn, khó đạt được độ phẳng hoàn toàn so với cắt bỏ 3 khối.
Đối với các trường hợp nhẹ, sử dụng phương pháp đốt kết mạc chùng để co lại. Tỷ lệ biến mất kết mạc thừa sau phẫu thuật được báo cáo là 80,6% 3). Các phương pháp phái sinh như kỹ thuật Paste-pinch-cut và đốt siêu âm cũng đã được báo cáo 6).
Đây là phương pháp điều trị mới sử dụng hệ thống sóng vô tuyến 4,0 MHz (Ellman International), làm co kết mạc chùng bằng điện cực mỏng. Vì không gây cacbon hóa mô, biến chứng ít hơn so với phương pháp truyền thống. Youm và cộng sự báo cáo trên 20 mắt tại Hàn Quốc cho thấy biến mất hoàn toàn 90% và cải thiện đáng kể điểm OSDI 7). Báo cáo của Trivli và cộng sự trên 40 mắt cũng cho thấy cải thiện đáng kể, biến chứng duy nhất sau phẫu thuật là xung huyết kết mạc nhẹ 12). Báo cáo của Ji và cộng sự trên 40 mắt cho thấy biến mất hoàn toàn ở tất cả các trường hợp, và cải thiện đáng kể ở OSDI, TBUT, nhuộm giác mạc và diện tích màng nước mắt 8).
Cắt chỉ sau 2 tuần phẫu thuật, cho đến lúc đó việc phòng ngừa nhiễm trùng và chống viêm được thực hiện nghiêm ngặt. Để ngăn ngừa vết thương hở, đeo băng mắt vào ban đêm trong 1 tuần, và cho phép rửa mắt từ 3 ngày sau phẫu thuật. Hướng dẫn bệnh nhân không dụi mắt khi nhỏ thuốc.
Các đơn thuốc sau phẫu thuật sau đây được khuyến nghị (nếu đã thực hiện cắt bỏ bao Tenon).
Nếu không cần cắt bỏ bao Tenon, sử dụng Fluorometholon (0,1%) 4 lần/ngày thay cho betamethason. Một tuần sau khi cắt chỉ, tiếp tục giảm dần levofloxacin 2 lần/ngày và betamethason 4 lần/ngày cho đến khi hết xung huyết.
Các biến chứng hiếm gặp sau phẫu thuật bao gồm giãn bạch mạch thứ phát và u hạt do chỉ khâu. Trường hợp đầu được dẫn lưu bằng chọc kim, trường hợp sau được điều trị bằng thuốc nhỏ steroid; nếu không đáp ứng thì cắt bỏ.
Với phương pháp cắt bỏ ba khối (tái tạo màng nước mắt) bao gồm cắt bỏ mô xơ dưới kết mạc kể cả bao Tenon và tạo sự dính chặt vào củng mạc, tái phát được coi là hiếm. Mặt khác, chỉ với phương pháp khâu, sự giãn bạch mạch dưới kết mạc chùng có thể tồn tại, dẫn đến tái phát hoặc không làm phẳng hoàn toàn kết mạc nhãn cầu. Việc lựa chọn phương pháp phẫu thuật được quyết định dựa trên mức độ chùng và sự hiện diện của glôcôm ở từng trường hợp.
Về mặt mô bệnh học, các sợi collagen và sợi đàn hồi tạo nên chất nền dưới biểu mô kết mạc trở nên thưa thớt, và có hình ảnh đứt gãy ở các sợi đàn hồi. Trong các mẫu bệnh phẩm từ trường hợp nặng, quan sát thấy giãn mao mạch nhỏ dưới kết mạc mà không kèm viêm ở một số vùng, và tập hợp các sợi đàn hồi bị đứt và sợi collagen thưa thớt được tìm thấy trong nhiều mẫu bệnh phẩm. Một cơ chế đã được đề xuất là lực cơ học giữa mi dưới và kết mạc dần dần cản trở dòng chảy bạch huyết, gây giãn bạch huyết và chùng kết mạc trên lâm sàng.
Chùng kết mạc gây rối loạn ở ba giai đoạn của động học nước mắt.
Thứ nhất, nó cản trở dòng chảy nước mắt từ vòm kết mạc đến màng nước mắt, làm cạn kiệt bể chứa nước mắt ở vòm. Tốc độ phục hồi màng nước mắt chậm hơn đáng kể ở bệnh nhân có triệu chứng so với không có triệu chứng1).
Thứ hai, kết mạc chùng chiếm chỗ màng nước mắt dưới, gây biến mất màng nước mắt bình thường và hình thành màng nước mắt lạc chỗ. Điều này làm giảm thứ phát sự ổn định của lớp phim nước mắt9).
Thứ ba, kết mạc chùng ở phía mũi chặn dòng chảy nước mắt đến lỗ lệ, gây chảy nước mắt. Tình trạng chảy nước mắt này thường cải thiện sau khi phẫu thuật cắt bỏ4).
Hướng dẫn thực hành lâm sàng về khô mắt của Nhật Bản nêu rằng trong chùng kết mạc liên quan đến tuổi tác, nơi kết mạc nhãn cầu trên tách khỏi củng mạc, và trong viêm kết mạc-giác mạc vùng rìa trên, sự ma sát gia tăng khi chớp mắt xảy ra trong khoang Kessing giữa kết mạc mi trên và kết mạc nhãn cầu, có thể gây tổn thương biểu mô và viêm ở cả hai kết mạc. Do đó, trong viêm kết mạc-giác mạc vùng rìa trên kèm chùng kết mạc trên, phẫu thuật chùng kết mạc trên có hiệu quả.
Chùng kết mạc liên quan chặt chẽ với rối loạn chức năng tuyến Meibom và mất tuyến Meibom. Có hai giả thuyết: thứ nhất, giảm bôi trơn do thiếu lớp lipid gây tăng ma sát và kéo căng mô kết mạc; thứ hai, chùng kết mạc ảnh hưởng đến tính toàn vẹn của chớp mắt, gây mất tuyến Meibom thứ phát4). Đã có báo cáo rằng sau khi cắt kết mạc điều trị chùng kết mạc, OSDI, TBUT, nhuộm giác mạc và diện tích màng nước mắt đều cải thiện sau 3 tháng4).
Phẫu thuật điện cao tần (HFR-ES) có thể làm co kết mạc thừa mà không gây cacbon hóa mô so với phương pháp đốt hoặc cắt bỏ thông thường, với tỷ lệ biến mất hoàn toàn 90-100% và ít biến chứng sau phẫu thuật, do đó thu hút sự chú ý3,7,8,12). Các phương pháp điều trị xâm lấn tối thiểu mới như tạo hình kết mạc bằng plasma, quang đông laser argon và phương pháp paste-pinch-cut cũng đã được báo cáo6).
Các cơ chế sinh học cơ bản của LIPCOF và chùng kết mạc cũng như ranh giới giữa chúng vẫn còn nhiều điểm chưa rõ, cần có các nghiên cứu tiến cứu đa trung tâm quy mô lớn với phương pháp đánh giá tiêu chuẩn hóa3).