उम्र और यांत्रिक सिद्धांत
दावा: कंजंक्टिवा में उम्र से संबंधित परिवर्तन आंखों की गति, पलक झपकना और बेल घटना जैसे यांत्रिक प्रभावों के साथ ओवरलैप होते हैं।
साक्ष्य: हिस्टोलॉजिकल मैट्रिक्स अध:पतन उम्र के साथ घटना में रैखिक वृद्धि से मेल खाता है।

कंजंक्टिवोकेलासिस एक ऐसी स्थिति है जिसमें बल्बर कंजंक्टिवा अपनी तनाव खो देता है और सिलवटें बन जाती हैं। यह मध्यम आयु और वृद्धों में आम है और विभिन्न अस्पष्ट नेत्र शिकायतों का कारण बनता है। उम्र के साथ आवृत्ति बढ़ती है, और 70 वर्ष से अधिक में लगभग सभी में कुछ हद तक मौजूद होता है। आमतौर पर द्विपक्षीय होता है और निचले टेम्पोरल कंजंक्टिवा में अधिक पाया जाता है।
क्योटो प्रीफेक्चरल यूनिवर्सिटी ऑफ मेडिसिन की एक रिपोर्ट के अनुसार, जापानी ड्राई आई रोगियों में प्रसार 54% तक पहुँचता है 1)। एक जापानी अस्पताल-आधारित बड़े पैमाने के अवलोकन अध्ययन में भी दिखाया गया कि उम्र के साथ शिथिलता की डिग्री रैखिक रूप से बढ़ती है 2)।
कंजंक्टिवोकेलासिस के समान एक निष्कर्ष पैलिब्रल कंजंक्टिवल फोल्ड (LIPCOF) है। LIPCOF निचली पलक के किनारे के समानांतर नियमित, महीन सिलवटें होती हैं, और क्रॉस-सेक्शनल क्षेत्र भी कंजंक्टिवोकेलासिस से छोटा होता है। इसके विपरीत, कंजंक्टिवोकेलासिस अधिक व्यापक और अनियमित सिलवटें प्रस्तुत करता है, और प्रबंधन भी भिन्न होता है, इसलिए दोनों का अंतर महत्वपूर्ण है 3)।
अक्सर लक्षणहीन होने के बावजूद, मध्यम आयु वर्ग या वृद्ध रोगियों में जो अस्पष्ट शिकायतें प्रस्तुत करते हैं, इस स्थिति की उपस्थिति की जाँच करना आवश्यक है।
लक्षणहीन कंजंक्टिवोकैलासिस में उपचार की आवश्यकता नहीं है। हालांकि, विदेशी शरीर सनसनी, अश्रुपात, या सूखापन जैसे लक्षण होने पर आई ड्रॉप उपचार दिया जाता है, और यदि सुधार न हो तो सर्जरी पर विचार किया जाता है। कंजंक्टिवोकैलासिस ड्राई आई के समान लक्षण प्रस्तुत करता है, इसलिए इसे अक्सर अनदेखा किया जाता है। अस्पष्ट शिकायतों वाले मध्यम आयु वर्ग या वृद्ध व्यक्तियों में कंजंक्टिवल शिथिलता की उपस्थिति की जाँच करना महत्वपूर्ण है।
कंजंक्टिवोकैलासिस स्वयं अक्सर लक्षणहीन होता है, लेकिन लक्षणात्मक मामलों में, लक्षणों को तीन मुख्य तंत्रों में वर्गीकृत किया जाता है।
| तंत्र | मुख्य लक्षण |
|---|---|
| अश्रु फिल्म की अस्थिरता | सूखापन, धुंधली दृष्टि |
| घर्षण में वृद्धि | विदेशी शरीर सनसनी, लालिमा |
| अश्रु प्रवाह में रुकावट | आंतरायिक अश्रुपात |
जब शिथिल कंजंक्टिवा निचले अश्रु मेनिस्कस पर कब्जा कर लेता है, तो उसके ऊपर एक एक्टोपिक मेनिस्कस बन जाता है, जिससे आसन्न अश्रु परत की स्थिरता कम हो जाती है। इसके अलावा, पलक झपकते समय शिथिल कंजंक्टिवा कॉर्निया और पलक के किनारे से संपर्क करता है, जिससे घर्षण बढ़ जाता है। यदि शिथिल कंजंक्टिवा नाक की ओर है, तो अश्रु बिंदु पर अश्रु प्रवाह बाधित होता है, जिससे रुक-रुक कर आंसू आ सकते हैं।
सामान्य ड्राई आई में दिन के बाद में लक्षण बिगड़ते हैं, जबकि कंजंक्टिवोकैलासिस में जागने पर आंखों की परेशानी अधिक होती है। नीचे देखने पर लक्षण बिगड़ते हैं, और पढ़ने से धुंधली दृष्टि, जलन और सूखापन बढ़ जाता है।
एक जटिलता अज्ञातहेतुक उपकंजंक्टिवल रक्तस्राव है, जो बढ़े हुए घर्षण तंत्र के कारण होता है। टेम्पोरल बल्बर कंजंक्टिवा के शिथिलता के मामलों में, बाहरी त्वचा का ढीलापन भी हो सकता है, जिससे बाहरी कैंथस में त्वचाशोथ हो सकती है।
नाक की ओर कंजंक्टिवोकैलासिस वाले रोगियों में ड्राई आई के लक्षण अधिक गंभीर होते हैं, और शिमर परीक्षण मूल्यों में कमी और मेइबोमियन ग्रंथि हानि में वृद्धि की सूचना दी गई है 4,9)।
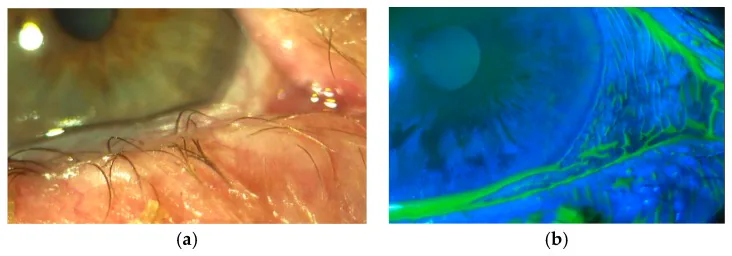
स्लिट लैंप माइक्रोस्कोपी से निचली पलक के किनारे से परे अतिरिक्त कंजंक्टिवा दिखाई देता है। गंभीरता भिन्न होती है, केवल 5 और 7 बजे की स्थिति में से लेकर 6 बजे की स्थिति में लहरदार सिलवटों के साथ गंभीर रूप तक।
फ्लोरेसिन धुंधलापन शिथिल कंजंक्टिवा पर एक्टोपिक अश्रु मेनिस्कस को स्पष्ट रूप से दर्शाता है। शिथिल कंजंक्टिवा से सटे क्षेत्रों में अश्रु परत पतली हो जाती है, जिससे उपकला क्षति होने की संभावना रहती है।
मध्यम से गंभीर कंजंक्टिवोकैलासिस में ड्राई आई के लक्षण काफी बढ़ जाते हैं और अश्रु फिल्म टूटने का समय (TBUT) काफी कम हो जाता है 3)। एक सामुदायिक कोहोर्ट अध्ययन में दिखाया गया है कि रोगियों के जीवन की गुणवत्ता (QOL) गंभीरता और अश्रु असामान्यताओं से महत्वपूर्ण रूप से संबंधित है 11)।
कंजंक्टिवोकैलासिस का एटियलजि पूरी तरह से स्पष्ट नहीं है। हिस्टोपैथोलॉजिकल रूप से, कंजंक्टिवल उपउपकला मैट्रिक्स बनाने वाले कोलेजन फाइबर और इलास्टिक फाइबर ढीले हो जाते हैं, और इलास्टिक फाइबर में टूटना देखा जाता है। ये निष्कर्ष बताते हैं कि कंजंक्टिवल मैट्रिक्स का अध:पतन विकास में शामिल है। मुख्य रूप से दो परिकल्पनाएं हैं।
उम्र और यांत्रिक सिद्धांत
दावा: कंजंक्टिवा में उम्र से संबंधित परिवर्तन आंखों की गति, पलक झपकना और बेल घटना जैसे यांत्रिक प्रभावों के साथ ओवरलैप होते हैं।
साक्ष्य: हिस्टोलॉजिकल मैट्रिक्स अध:पतन उम्र के साथ घटना में रैखिक वृद्धि से मेल खाता है।
सूजन सिद्धांत
दावा: कंजंक्टिवा के नीचे फाइब्रोब्लास्ट द्वारा मैट्रिक्स मेटालोप्रोटीनेज (MMP) का बढ़ा हुआ उत्पादन मैट्रिक्स के विघटन को बढ़ावा देता है।
प्रमाण: MMP और इसके अवरोधक कारक (TIMP) के बीच संतुलन बिगड़ने के संकेत मिलते हैं।
चिकित्सकीय रूप से, कंजंक्टिवोकैलासिस हमेशा सूजन के साथ नहीं होता; बल्कि, ढीली कंजंक्टिवा की यांत्रिक क्रिया द्वितीयक रूप से गैर-विशिष्ट सूजन उत्पन्न करती है, ऐसा अक्सर माना जाता है।
कंजंक्टिवोकैलासिस के जोखिम कारकों में उम्र बढ़ना, महिला होना, कॉन्टैक्ट लेंस पहनना, ड्राई आई, दूरदर्शिता, पिंग्यूक्युला, पराबैंगनी विकिरण और पलक रोग शामिल हैं4)।
टोक्यो विश्वविद्यालय के एक बड़े अवलोकन अध्ययन (600 कॉन्टैक्ट लेंस पहनने वाले और 579 न पहनने वाले) में, पहनने वालों में कंजंक्टिवोकैलासिस की आवृत्ति और गंभीरता काफी अधिक थी, विशेष रूप से कठोर गैस पारगम्य (RGP) लेंस पहनने वालों में2)। माना जाता है कि RGP लेंस की कठोरता कंजंक्टिवा पर पुरानी उत्तेजना को बढ़ाती है3)।
कंजंक्टिवोकैलासिस मेइबोमियन ग्रंथि शिथिलता (MGD) और मेइबोमियन ग्रंथि हानि से भी निकटता से संबंधित है। एक परिकल्पना यह है कि लिपिड परत की कमी स्नेहन को कम करके घर्षण बढ़ाती है और कंजंक्टिवा ऊतक में कर्षण उत्पन्न करती है; दूसरी परिकल्पना यह है कि कंजंक्टिवोकैलासिस पलक झपकने की पूर्णता को कम करके द्वितीयक रूप से मेइबोमियन ग्रंथि हानि का कारण बनती है4)।
स्लिट लैंप माइक्रोस्कोप से आमतौर पर निदान किया जा सकता है। निचली पलक के किनारे से परे अतिरिक्त कंजंक्टिवा की सीमा और डिग्री देखी जाती है। प्रारंभिक अवस्था में, ढीली कंजंक्टिवा केवल रुक-रुक कर दिखाई दे सकती है; बलपूर्वक पलक झपकाने का परीक्षण (जोर से पलक झपकाकर अतिरिक्त कंजंक्टिवा को प्रकट करना) उपयोगी है।
फ्लोरेसिन धुंधलापन कंजंक्टिवोकैलासिस के निदान को आसान बनाता है। धुंधलाने के बाद, निचले मेनिस्कस पर कब्जा करने वाली ढीली कंजंक्टिवा की स्थिति देखी जाती है, और तेज पलक झपकने से ढीली कंजंक्टिवा की गति और कॉर्निया से संपर्क की जाँच की जाती है। नाक की तरफ, अर्धचंद्राकार वलन के कारण अश्रु मेनिस्कस के विघटन से अंतर करना आवश्यक है।
पूर्व खंड ऑप्टिकल कोहेरेंस टोमोग्राफी (AS-OCT) अश्रु मेनिस्कस ऊंचाई (TMH) के मात्रात्मक मूल्यांकन के लिए उपयोगी है, और कंजंक्टिवोकैलासिस के कारण अश्रु मेनिस्कस में कमी का वस्तुनिष्ठ मूल्यांकन किया जा सकता है4)।
जब शल्य चिकित्सा पर विचार किया जा रहा हो, तो निम्नलिखित का स्लिट लैंप से मूल्यांकन करें:
अश्रुपात लक्षणों वाले कंजंक्टिवोकैलासिस में, शल्य चिकित्सा से पहले अश्रु नलिका सिंचाई करें और पुष्टि करें कि अश्रु मार्ग में कोई रुकावट नहीं है। थोड़ी सी भी रुकावट होने पर, कंजंक्टिवोकैलासिस शल्य चिकित्सा के बाद भी अश्रुपात में सुधार नहीं होगा। कंजंक्टिवोकैलासिस जापान में बाह्य रोगी क्लिनिक में अश्रुपात के विभेदक निदान में अक्सर अनदेखी की जाने वाली स्थितियों में से एक है।
| विभेदक रोग | विभेदक निदान के बिंदु |
|---|---|
| शुष्क नेत्र | शाम को बिगड़ना, BUT में कमी, Schirmer कम मान |
| LIPCOF | नियमित, समानांतर सिलवटें, छोटा अनुप्रस्थ क्षेत्र3) |
| मेइबोमियन ग्रंथि की शिथिलता | पलक के किनारे का परीक्षण और मेइबोमियन ग्रंथि का दबाव |
| अर्धचंद्राकार तह (नाक की ओर) | सामान्य संरचना, आंसू मेनिस्कस के टूटने से भ्रमित होना आसान |
कंजंक्टिवोकैलासिस और ड्राई आई के लक्षण अक्सर ओवरलैप होते हैं और ये अक्सर सह-अस्तित्व में होते हैं। ड्राई आई मुख्य रूप से आंसुओं की गुणवत्ता या मात्रा में असामान्यता के कारण होता है, और लक्षण आमतौर पर दिन के बाद के हिस्से में बिगड़ते हैं। दूसरी ओर, कंजंक्टिवोकैलासिस में, अतिरिक्त कंजंक्टिवा शारीरिक रूप से आंसू मेनिस्कस को बाधित करता है, जिससे जागने पर लक्षण अधिक गंभीर होते हैं। फ्लोरेसिन धुंधलापन से ढीली कंजंक्टिवा की उपस्थिति की पुष्टि करना विभेदक निदान में उपयोगी है।
लक्षणहीन कंजंक्टिवोकैलासिस को उपचार की आवश्यकता नहीं होती 3,5)। लक्षण वाले मामलों में, पहले लगभग एक महीने तक आई ड्रॉप उपचार किया जाता है, और यदि प्रभाव अपर्याप्त हो तो सर्जरी पर विचार किया जाता है।
कंजंक्टिवोकैलासिस के लक्षण आंसू फिल्म की अस्थिरता और बढ़े हुए घर्षण के कारण गैर-विशिष्ट सूजन से बढ़ सकते हैं, इसलिए पहले लगभग एक महीने तक संरक्षक-मुक्त कृत्रिम आंसू, म्यूकोसल एपिथेलियम की मरम्मत करने वाली दवाओं और कम शक्ति वाले स्टेरॉयड के संयोजन से उपचार किया जाता है।
कृत्रिम आंसू और आंसू स्राव उत्तेजना
संरक्षक-मुक्त कृत्रिम आंसू : दिन में 7 बार
डाइक्वाफोसोल सोडियम (3%) : दिन में 6 बार। आंसू स्राव में कमी के मामलों में उपयोगी
म्यूकोसल एपिथेलियम की मरम्मत
रेबामिपाइड (2%) : दिन में 4 बार
विदेशी वस्तु की अनुभूति पर प्रभाव की उम्मीद की जा सकती है
सूजनरोधी
फ्लुओरोमेथोलोन (0.1%) : दिन में 2 बार
कम शक्ति वाले स्टेरॉयड के रूप में, उपरोक्त में से किसी एक के साथ संयोजन में उपयोग करें
वास्तविक नुस्खे में ‘कृत्रिम आँसू, म्यूकोसल एपिथेलियल रिपेयर एजेंट, या अश्रु स्राव उत्तेजक’ में से किसी एक में ‘कम शक्ति वाला स्टेरॉयड’ मिलाकर एक महीने तक दो दवाओं के संयोजन का प्रयास करने की सिफारिश की जाती है। स्टेरॉयड का उपयोग करते समय अंतःनेत्र दबाव में वृद्धि पर ध्यान दें।
आई ड्रॉप उपचार के नैदानिक साक्ष्य में बताया गया है कि आइसोटोनिक ग्लिसरॉल और 0.015% सोडियम हायल्यूरोनेट युक्त कृत्रिम आँसू के 3 महीने के उपयोग से कंजंक्टिवल लैक्सिटी ग्रेड 3 से 2 या उससे कम में काफी कम हो गया, और OSDI, TBUT और कॉर्नियल स्टेनिंग में भी सुधार हुआ3,10)। दूसरी ओर, 0.5% केटोरोलैक और 0.15% सोडियम हायल्यूरोनेट के संयोजन से OSDI में सुधार हुआ, लेकिन कंजंक्टिवल लैक्सिटी ग्रेड में कोई महत्वपूर्ण परिवर्तन नहीं हुआ3)।
आई ड्रॉप से सुधार न होने वाले पुराने लक्षणों (विशेष रूप से विदेशी वस्तु की अनुभूति, रुक-रुक कर आँसू आना, बार-बार होने वाला अज्ञातहेतुक सबकंजंक्टिवल रक्तस्राव) के मामलों में शल्य चिकित्सा पर विचार किया जाता है। नोरिहिको योकोई (क्योटो प्रीफेक्चुरल मेडिकल यूनिवर्सिटी) द्वारा प्रस्तावित अश्रु मेनिस्कस पुनर्निर्माण (3-ब्लॉक रिसेक्शन विधि) मानक प्रक्रिया के रूप में व्यापक रूप से उपयोग की जाती है।
| शल्य प्रक्रिया | विशेषताएँ | मुख्य संकेत |
|---|---|---|
| अश्रु मेनिस्कस पुनर्निर्माण (3-ब्लॉक रिसेक्शन विधि) | टेनन कैप्सूल सहित सबकंजंक्टिवल रेशेदार ऊतक को हटाकर श्वेतपटल के साथ आसंजन प्राप्त करने की प्रक्रिया | सभी प्रकारों के लिए उपयुक्त |
| सिवनी विधि | शिथिल कंजंक्टिवा को फोर्निक्स की ओर खींचकर श्वेतपटल पर सिलना | भविष्य में फिल्टरिंग सर्जरी की संभावना वाले ग्लूकोमा के मामले |
| दागना (कॉटराइज़ेशन) | ढीली कंजंक्टिवा को दागकर सिकोड़ना | हल्के मामले |
| उच्च-आवृत्ति विद्युत शल्यक्रिया (HFR-ES) | 4.0 मेगाहर्ट्ज रेडियो तरंगों द्वारा ऊतक कार्बनीकरण के बिना संकुचन | गैर-आक्रामक उपचार चाहने वाले मामले |
यह कंजंक्टिवा और श्वेतपटल के बीच सबसे मजबूत आसंजन को बढ़ावा देने वाली विधि है, और कंजंक्टिवोकैलासिस की सभी विविधताओं को संबोधित करने वाली एकमात्र विधि है। प्रक्रिया इस प्रकार है:
इस शल्यक्रिया में टेनन कैप्सूल सहित उपकंजंक्टिवल रेशेदार ऊतक को हटाने से कंजंक्टिवा श्वेतपटल ऊतक से कसकर चिपक जाती है, और पश्चात में मजबूत आसंजन प्राप्त होने के कारण पुनरावृत्ति दुर्लभ होती है।
जिन रोगियों में भविष्य में फिल्टरिंग सर्जरी (ग्लूकोमा) की संभावना है, उनमें उच्छेदन उपयुक्त नहीं है; इसके बजाय ढीली कंजंक्टिवा को फोर्निक्स की ओर खींचकर श्वेतपटल से सीवन करने की विधि चुनी जाती है। उपकंजंक्टिवल लसीका वाहिकाओं का फैलाव बना रहता है, इसलिए 3-ब्लॉक उच्छेदन की तुलना में पूर्ण चपटापन प्राप्त करना कठिन होता है।
हल्के मामलों के लिए, ढीली कंजंक्टिवा को दाग़कर सिकोड़ने की विधि का उपयोग किया जाता है। पोस्टऑपरेटिव कंजंक्टिवल अतिरिक्तता के गायब होने की दर 80.6% बताई गई है 3)। पेस्ट-पिंच-कट विधि और अल्ट्रासोनिक दाग़ना जैसी व्युत्पन्न तकनीकें भी रिपोर्ट की गई हैं 6)।
यह 4.0 मेगाहर्ट्ज़ रेडियोफ्रीक्वेंसी सिस्टम (Ellman International) का उपयोग करने वाली एक नई उपचार विधि है, जो एक पतले इलेक्ट्रोड से ढीली कंजंक्टिवा को सिकोड़ती है। चूंकि इसमें ऊतक कार्बोनाइजेशन नहीं होता, इसलिए पारंपरिक विधियों की तुलना में जटिलताएं कम होती हैं। यूम एट अल. ने कोरिया से 20 आँखों की रिपोर्ट में 90% पूर्ण गायब होना और OSDI स्कोर में महत्वपूर्ण सुधार दिखाया 7)। त्रिवली एट अल. की 40 आँखों की रिपोर्ट में भी महत्वपूर्ण सुधार प्राप्त हुआ, और पोस्टऑपरेटिव जटिलता केवल हल्की कंजंक्टिवल हाइपरिमिया थी 12)। जी एट अल. की 40 आँखों की रिपोर्ट में सभी मामलों में पूर्ण गायब होना प्राप्त हुआ, और OSDI, TBUT, कॉर्नियल स्टेनिंग, और आंसू मेनिस्कस क्षेत्र सभी में महत्वपूर्ण सुधार देखा गया 8)।
सर्जरी के 2 सप्ताह बाद टांके हटाए जाते हैं, और तब तक संक्रमण की रोकथाम और सूजन-रोधी उपचार सख्ती से किया जाता है। घाव के अलग होने से बचने के लिए एक सप्ताह तक रात में आई पैच पहना जाता है, और आँख धोने की अनुमति सर्जरी के 3 दिन बाद से दी जाती है। आई ड्रॉप डालते समय आँख न रगड़ने की सलाह दी जाती है।
पोस्टऑपरेटिव प्रिस्क्रिप्शन के लिए निम्नलिखित की सिफारिश की जाती है (यदि टेनन कैप्सूल का उच्छेदन किया गया हो)।
यदि टेनन कैप्सूल का उच्छेदन आवश्यक नहीं था, तो बीटामेथासोन के बजाय फ्लुओरोमेथोलोन (0.1%) दिन में 4 बार उपयोग करें। टांके हटाने के बाद एक सप्ताह तक धीरे-धीरे कम करते हुए लेवोफ़्लॉक्सासिन दिन में 2 बार और बीटामेथासोन दिन में 4 बार तब तक जारी रखें जब तक हाइपरिमिया गायब न हो जाए।
पोस्टऑपरेटिव जटिलताओं में द्वितीयक लिम्फैंगिएक्टेसिया और टांके पर ग्रैनुलोमा शायद ही कभी देखे जाते हैं। पहले का उपचार सुई पंचर से जल निकासी द्वारा किया जाता है, और दूसरे का स्टेरॉयड आई ड्रॉप से; यदि कोई प्रभाव न हो तो उच्छेदन किया जाता है।
3-ब्लॉक उच्छेदन विधि (आंसू मेनिस्कस पुनर्निर्माण) से, जिसमें टेनन कैप्सूल सहित उपकंजंक्टिवल रेशेदार ऊतक को हटाकर स्क्लेरा से कसकर जोड़ा जाता है, पुनरावृत्ति दुर्लभ मानी जाती है। दूसरी ओर, केवल सिवनी विधि से ढीली कंजंक्टिवा के नीचे लिम्फैंगिएक्टेसिया बना रहता है, जिससे पुनरावृत्ति या बल्बर कंजंक्टिवा का पूर्ण चपटा होना प्राप्त नहीं हो सकता है। शल्यक्रिया विधि का चयन प्रत्येक मामले में ढीलेपन की डिग्री और ग्लूकोमा की उपस्थिति के अनुसार किया जाता है।
पैथोहिस्टोलॉजिकल रूप से, कंजंक्टिवा के उपउपकला मैट्रिक्स बनाने वाले कोलेजन फाइबर और इलास्टिक फाइबर ढीले हो जाते हैं, और इलास्टिक फाइबर में टूटन देखी जाती है। गंभीर मामलों से लिए गए नमूनों में, सूजन के बिना कुछ उपकंजंक्टिवल माइक्रोकेशिका फैलाव देखा जाता है, और कई नमूनों में टूटे हुए इलास्टिक फाइबर और ढीले कोलेजन फाइबर का संग्रह पाया जाता है। एक तंत्र प्रस्तावित किया गया है जिसमें निचली पलक और कंजंक्टिवा के बीच यांत्रिक बल धीरे-धीरे लसीका प्रवाह को बाधित करते हैं, जिससे लसीका वाहिका फैलाव और नैदानिक कंजंक्टिवल शिथिलता उत्पन्न होती है।
कंजंक्टिवल शिथिलता अश्रु गतिकी के तीन चरणों में गड़बड़ी पैदा करती है।
पहला, यह फोर्निक्स से अश्रु मेनिस्कस तक अश्रु प्रवाह को बाधित करता है, जिससे फोर्निक्स का अश्रु भंडार समाप्त हो जाता है। लक्षण वाले रोगियों में, अश्रु मेनिस्कस की पुनर्प्राप्ति दर लक्षणहीन रोगियों की तुलना में काफी धीमी होती है1)।
दूसरा, शिथिल कंजंक्टिवा निचले अश्रु मेनिस्कस पर कब्जा कर लेता है, जिससे सामान्य मेनिस्कस गायब हो जाता है और एक एक्टोपिक मेनिस्कस बनता है। यह द्वितीयक रूप से अश्रु फिल्म की स्थिरता को कम करता है9)।
तीसरा, नाक की ओर की शिथिल कंजंक्टिवा अश्रु बिंदु तक अश्रु प्रवाह को अवरुद्ध करती है, जिससे अश्रुपात होता है। शल्य चिकित्सा द्वारा हटाने से यह अश्रुपात अक्सर ठीक हो जाता है4)।
जापानी ड्राई आई उपचार दिशानिर्देशों में कहा गया है कि ऊपरी बल्बर कंजंक्टिवा के श्वेतपटल से अलग होने के साथ उम्र से संबंधित कंजंक्टिवल शिथिलता और ऊपरी लिंबल केराटोकोनजंक्टिवाइटिस में, ऊपरी पलक कंजंक्टिवा और बल्बर कंजंक्टिवा के बीच केसिंग स्पेस में भी पलक झपकने के दौरान बढ़ा हुआ घर्षण होता है, जिससे दोनों कंजंक्टिवा में उपकला क्षति और सूजन हो सकती है। इसलिए, ऊपरी कंजंक्टिवल शिथिलता के साथ ऊपरी लिंबल केराटोकोनजंक्टिवाइटिस में, ऊपरी कंजंक्टिवल शिथिलता सर्जरी प्रभावी होती है।
कंजंक्टिवल शिथिलता मेइबोमियन ग्रंथि शिथिलता और मेइबोमियन ग्रंथि हानि से निकटता से संबंधित है। दो परिकल्पनाएं सह-अस्तित्व में हैं: लिपिड परत की कमी के कारण स्नेहन में कमी से घर्षण बढ़ता है और कंजंक्टिवल ऊतक में खिंचाव होता है, और कंजंक्टिवल शिथिलता पलक झपकने की पूर्णता को प्रभावित करती है, जिससे द्वितीयक रूप से मेइबोमियन ग्रंथि हानि होती है4)। कंजंक्टिवल शिथिलता के लिए कंजंक्टिवेक्टॉमी के बाद OSDI, TBUT, कॉर्नियल धुंधलापन और अश्रु मेनिस्कस क्षेत्र में 3 महीने में सुधार की रिपोर्ट है4)।
उच्च-आवृत्ति विद्युत शल्य चिकित्सा (HFR-ES) पारंपरिक दाग़न या उच्छेदन विधियों की तुलना में ऊतक कार्बोनाइजेशन के बिना अतिरिक्त कंजंक्टिवा को कम कर सकती है, और 90-100% की पूर्ण गायब होने की दर और कम पोस्टऑपरेटिव जटिलताओं के कारण ध्यान आकर्षित कर रही है3,7,8,12)। प्लाज्मा-आधारित कंजंक्टिवोप्लास्टी, आर्गन लेजर फोटोकोएग्यूलेशन, और पेस्ट-पिंच-कट विधि जैसे नए न्यूनतम इनवेसिव उपचार भी रिपोर्ट किए गए हैं6)।
LIPCOF और कंजंक्टिवल शिथिलता के मूल जैविक तंत्र और उनके बीच की सीमा के बारे में अभी भी कई अज्ञात बिंदु हैं, और मानकीकृत मूल्यांकन विधियों का उपयोग करके बड़े पैमाने पर बहुकेंद्रीय संभावित अध्ययनों की आवश्यकता है3)।