老化/機械學說
主張:結膜的老化性變化疊加了眼球運動、眨眼和Bell現象等機械影響。
依據:組織學上的基質變性對應於隨年齡增長發生率的線性增加。

結膜鬆弛症是球結膜張力喪失、形成皺襞的狀態。好發於中老年人,引起各種眼部非特異性主訴。隨年齡增長頻率增加,70歲以上幾乎所有人都有不同程度的存在。通常為雙眼性,好發於下方顳側結膜。
來自京都府立醫科大學關於日本乾眼症患者的報告顯示,患病率高達54% 1)。日本基於醫院的大規模觀察性研究也表明,鬆弛程度隨年齡增長呈線性增加 2)。
與結膜鬆弛症類似的所見有眼瞼平行結膜皺襞(LIPCOF)。LIPCOF是與下眼瞼緣平行的規則細小皺襞,橫截面積也比結膜鬆弛症小。而結膜鬆弛症呈現更廣泛且不規則的皺襞,處理方法也不同,因此兩者的鑑別很重要 3)。
雖然許多病例無症狀,但對於有主訴不適的中老年患者,必須確認是否存在本病。
結膜鬆弛症若無症狀則無需治療。但若有異物感、流淚、乾燥感等症狀,則進行點眼治療,若無改善則考慮手術。結膜鬆弛症的症狀與乾眼症相似,因此常被漏診。對於有主訴不適的中老年人,確認是否存在結膜鬆弛非常重要。
結膜鬆弛症本身常無症狀,但有症狀的病例中,症狀大致分為以下三種機制。
| 機制 | 主要症狀 |
|---|---|
| 淚膜不穩定 | 乾燥感、視力模糊 |
| 摩擦增加 | 異物感、充血 |
| 淚液流阻斷 | 間歇性流淚 |
當鬆弛的結膜佔據下方的淚液半月板時,其上會形成異位半月板,降低相鄰淚膜層的穩定性。此外,眨眼時鬆弛的結膜接觸角膜和眼瞼邊緣,增加摩擦。如果鬆弛結膜位於鼻側,淚液流向淚點受到抑制,可能導致間歇性流淚。
與通常的乾眼症在一天後半段症狀惡化不同,結膜鬆弛症的特點是醒來時眼部不適感強烈。向下注視時症狀加重,閱讀時霧視、灼熱感和乾燥感增加。
併發症包括特發性結膜下出血,這是由於摩擦增加的機制引起的。在顳側球結膜鬆弛的病例中,可能合併外側皮膚鬆弛,導致外眼角皮炎。
鼻側結膜鬆弛症患者的乾眼症狀更嚴重,據報導Schirmer試驗值降低和瞼板腺缺失增加4,9)。
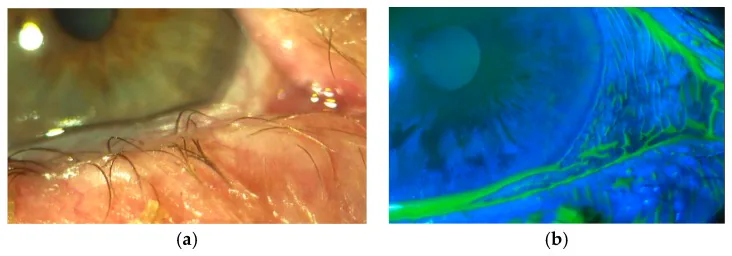
裂隙燈顯微鏡檢查可見超出下眼瞼邊緣的多餘結膜。程度各異,從僅在5點和7點方向出現,到在6點方向呈褶皺狀波動的重度情況。
螢光素染色可清晰觀察到鬆弛結膜上的異位淚液半月板。鬆弛結膜鄰近部位的淚膜層變薄,容易發生上皮損傷。
在中度至重度結膜鬆弛症中,乾眼症狀顯著增加,淚膜破裂時間(TBUT)也顯著降低3)。一項社區佇列研究表明,患者的生活品質(QOL)與嚴重程度和淚液異常顯著相關11)。
結膜鬆弛症的病因尚未完全闡明。組織病理學上,構成結膜上皮下基質的膠原纖維和彈性纖維變得稀疏,彈性纖維出現斷裂。這些發現表明結膜基質的變性參與了發病。發病機制主要有兩種假說。
老化/機械學說
主張:結膜的老化性變化疊加了眼球運動、眨眼和Bell現象等機械影響。
依據:組織學上的基質變性對應於隨年齡增長發生率的線性增加。
炎症學說
主張:結膜下纖維母細胞的基質金屬蛋白酶(MMP)產生增加促進基質降解。
證據:存在MMP與其抑制因子(TIMP)平衡破壞的表現。
臨床上,結膜鬆弛症並不總是伴有發炎,反而常認為鬆弛結膜的機械作用會繼發性引起非特異性發炎。
結膜鬆弛症的風險因素包括:年齡增長、女性、佩戴隱形眼鏡、乾眼症、遠視、瞼裂斑、紫外線暴露和眼瞼疾病4)。
東京大學的一項大規模觀察研究(600名隱形眼鏡佩戴者和579名非佩戴者)發現,佩戴者中結膜鬆弛症的發生率和嚴重程度顯著更高,尤其是硬式透氣性(RGP)隱形眼鏡佩戴者2)。這被認為是因為RGP鏡片的剛性增強了對結膜的慢性刺激3)。
結膜鬆弛症也與瞼板腺功能障礙(MGD)和瞼板腺脫落密切相關。存在兩種假說:一種是脂質層缺乏導致潤滑減少,摩擦增加,引起結膜組織牽拉;另一種是結膜鬆弛症降低瞬目完整性,繼發性導致瞼板腺脫落4)。
裂隙燈顯微鏡通常可以做出診斷。觀察超出下眼瞼緣的多餘結膜的範圍和程度。早期鬆弛結膜可能僅間歇性出現,強制瞬目試驗(讓患者用力眨眼以顯現多餘結膜)很有用。
螢光素染色可使結膜鬆弛症的診斷更容易。染色後觀察佔據下方淚液半月板的鬆弛結膜狀態,並透過用力眨眼檢查鬆弛結膜的運動及其與角膜的接觸。在鼻側,需要與半月皺襞引起的淚液半月板中斷相鑑別。
前段光學同調斷層掃描(AS-OCT)可用於定量評估淚河高度(TMH),並能客觀評估結膜鬆弛症導致的淚河減少4)。
考慮手術時,需在裂隙燈下評估以下內容:
對於表現為流淚的結膜鬆弛症,術前必須進行淚道沖洗,確認淚道系統無阻塞。即使有輕微阻塞,結膜鬆弛症手術後流淚症狀也不會改善。結膜鬆弛症是日本門診診療中容易漏診的流淚鑑別診斷之一。
| 鑑別疾病 | 鑑別要點 |
|---|---|
| 乾眼症 | 傍晚惡化,BUT降低,Schirmer試驗值低 |
| LIPCOF | 規則、平行的皺襞,橫截面積小3) |
| 瞼板腺功能障礙 | 眼瞼邊緣所見、瞼板腺擠壓 |
| 半月皺襞(鼻側) | 正常結構,易誤認為淚河中斷 |
無症狀的結膜鬆弛症無需治療3,5)。有症狀者先進行約一個月的眼藥水治療,效果不佳時考慮手術。
結膜鬆弛症的症狀可能因淚膜不穩定和摩擦增加導致的非特異性發炎而加重,因此首先使用不含防腐劑的人工淚液、黏膜上皮修復藥和低效價類固醇聯合治療約一個月。
人工淚液/促進淚液分泌
不含防腐劑的人工淚液:每日7次
地夸磷索鈉(3%):每日6次。對淚液分泌減少者有效
黏膜上皮修復
瑞巴派特(2%):每日4次
預期對異物感有效
抗發炎
氟米龍(0.1%):每日2次
作為低效價類固醇,與上述任一藥物合併使用
實際處方建議採用「人工淚液、黏膜上皮修復藥或淚液分泌促進藥之一」加上「低效價類固醇」的兩藥合併方案,試行1個月。合併使用類固醇時需注意眼壓升高。
點眼治療的臨床證據顯示,使用含等張甘油和0.015%玻尿酸鈉的人工淚液治療3個月,結膜鬆弛症分級從3級顯著降至2級或以下,OSDI、TBUT和角膜染色也獲得改善3,10)。另一方面,0.5%酮咯酸與0.15%玻尿酸鈉合併使用雖改善了OSDI,但結膜鬆弛症分級本身未見顯著變化3)。
當點眼治療無法改善慢性症狀(尤其是異物感、間歇性溢淚、復發性自發性結膜下出血)時,考慮手術。橫井則彥(京都府立醫科大學)提出的淚液半月板重建術(三塊切除法)作為標準術式已普及。
| 術式 | 特徵 | 主要適應症 |
|---|---|---|
| 淚液半月板重建術(三塊切除法) | 切除包括Tenon囊在內的結膜下纖維組織,獲得與鞏膜的粘連 | 適用於所有變異類型 |
| 縫合法 | 將鬆弛結膜向穹窿部方向推移並縫合固定於鞏膜 | 合併青光眼且將來可能需要濾過手術的病例 |
| 燒灼法 | 燒灼鬆弛的結膜使其收縮 | 輕度病例 |
| 高頻電手術(HFR-ES) | 使用4.0MHz射頻波使組織收縮而不碳化 | 希望非侵入性治療的病例 |
這是最有力地促進結膜與鞏膜沾黏的方法,也是唯一能應對所有結膜鬆弛症變體的方法。步驟如下:
在本術式中,通過切除包括Tenon囊在內的結膜下纖維組織,使結膜緊密貼合鞏膜組織,術後可獲得牢固的沾黏,因此復發罕見。
對於將來可能需要行濾過手術(青光眼)的病例,切除法並不合適,應選擇將鬆弛結膜向穹窿部方向聚攏並縫合於鞏膜的縫合法。由於結膜下淋巴管擴張仍然存在,與三塊切除法相比,難以獲得完全平坦化。
對於輕度病例,採用燒灼鬆弛結膜使其收縮的方法。據報導,術後結膜冗餘消失率為80.6% 3)。還報導了衍生術式,如黏貼-捏-切法和超音波燒灼法 6)。
這是一種使用4.0 MHz無線電波系統(Ellman International)的新療法,通過細電極縮小鬆弛的結膜。由於不涉及組織碳化,併發症比傳統方法少。Youm等人報告了來自韓國的20隻眼研究,90%完全消失,OSDI評分顯著改善 7)。Trivli等人報告了40隻眼的研究,也獲得了顯著改善,術後併發症僅為輕度結膜充血 12)。Ji等人報告了40隻眼的研究,所有病例均完全消失,OSDI、TBUT、角膜染色和淚液半月板面積均有顯著改善 8)。
術後2週拆線,在此之前徹底進行感染預防和消炎。為防止傷口裂開,睡前佩戴眼罩1週,術後3天後允許洗眼。指導患者點眼藥水時不要揉眼睛。
推薦以下術後處方(當進行Tenon囊切除時):
如果不需要切除Tenon囊,則使用氟米龍(0.1%)每日4次代替倍他米松。拆線後1週內,逐漸減量,繼續使用左氧氟沙星每日2次和倍他米松每日4次,直至充血消失。
術後併發症罕見,包括繼發性淋巴管擴張和縫線周圍肉芽腫。前者通過針穿刺引流處理,後者使用類固醇滴眼液治療;如果無效,則切除。
採用三塊切除法(淚液半月板重建術),切除包括Tenon囊在內的結膜下纖維組織,並與鞏膜緊密粘連,復發被認為是罕見的。另一方面,僅採用縫合方法,鬆弛結膜下的淋巴管擴張可能殘留,導致復發或球結膜無法完全變平。手術方式的選擇根據每個病例的鬆弛程度以及是否合併青光眼來決定。
組織病理學上,構成結膜上皮下基質的膠原纖維和彈性纖維變得稀疏,彈性纖維出現斷裂。在重度病例的檢體中,部分可見無炎症反應的結膜下微毛細血管擴張,許多檢體可見斷裂的彈性纖維和稀疏膠原纖維的聚集。有假說認為,下眼瞼與結膜之間的機械力逐漸阻礙淋巴流動,導致淋巴管擴張和臨床上的結膜鬆弛。
結膜鬆弛症在淚液動力學的三個階段造成障礙。
首先,它阻礙淚液從穹窿部流向淚液半月板,耗竭穹窿部的淚液儲存池。有症狀患者的淚液半月板恢復速度顯著慢於無症狀患者1)。
其次,鬆弛的結膜佔據下方淚液半月板,導致正常半月板消失並形成異位半月板,這繼發性降低淚膜穩定性9)。
第三,鼻側的鬆弛結膜阻斷淚液流向淚點,導致溢淚。手術切除常可改善這種溢淚4)。
日本乾眼診療指引指出,在上方球結膜與鞏膜分離的年齡相關性結膜鬆弛症和上緣性角結膜炎中,上眼瞼結膜與球結膜之間的Kessing間隙在瞬目時也會出現摩擦增加,可能導致眼瞼結膜和球結膜兩者出現上皮損傷和炎症。因此,在伴有上方結膜鬆弛的上緣性角結膜炎中,上方結膜鬆弛症手術有效。
結膜鬆弛症與瞼板腺功能障礙和瞼板腺脫落密切相關。存在兩種假說:一是脂質層缺乏導致潤滑下降,引起摩擦增加和結膜組織牽拉;二是結膜鬆弛症影響瞬目完整性,繼發性導致瞼板腺脫落4)。有報告稱,結膜鬆弛症行結膜切除術後,OSDI、TBUT、角膜染色和淚液半月板面積均在3個月後改善4)。
高頻電手術(HFR-ES)與傳統燒灼或切除方法相比,可在無組織碳化的情況下縮小多餘結膜,完全消失率達90-100%,術後併發症少,因此受到關注3,7,8,12)。電漿結膜成形術、氬雷射光凝固術和paste-pinch-cut法等新型微創治療也有報導6)。
關於LIPCOF和結膜鬆弛症的基礎生物學機制以及兩者之間的界限仍有許多不明之處,需要採用標準化評估方法進行大規模多中心前瞻性研究3)。