硬式透氣性隱形眼鏡(RGP /HCL)透過淚液鏡效應,是光學矯正圓錐角膜 不規則散光 的首選非手術治療方法。
使用前眼部OCT (Itoi Method)的BFS值進行處方,是角膜 曲度計不可靠時的標準方法。
一項846隻眼的研究顯示,使用鞏膜 鏡後僅1.65%需要角膜移植 。4)
Kmax ≥56 D或角膜 最薄處厚度≤450 μm是考慮轉換為鞏膜 鏡的指標。
3點9點染色是HCL配戴中最常見的角膜 併發症,透過調整配戴來處理。
硬式透氣性隱形眼鏡(RGP /HCL)是由透氣材料製成的硬式隱形眼鏡,透過淚液鏡效應對圓錐角膜 、外傷後角膜 不規則散光 提供光學矯正。
軟性隱形眼鏡(SCL)會順應角膜 形狀而變形,因此矯正不規則散光 的能力較低。而硬性隱形眼鏡(HCL)在配戴期間會在鏡片與眼表面之間形成穩定的淚液層(淚液透鏡),掩蓋角膜 不規則,提供高品質的光學表面。根據Rabinowitz(1998)的圓錐角膜 綜述,RGP鏡片 已被確立為矯正不規則散光 的基礎光學矯正手段9) 。Romero-Jiménez等人(2010)的綜述也確認了RGP 驗配在圓錐角膜 管理中發揮核心作用10) 。
在角膜 散光 超過-3.0 D或疑似圓錐角膜 的病例中,即使SCL能提供一定視力 ,其視覺品質也低於HCL。此外,隨著圓錐角膜 進展,SCL可能無法提供足夠視力 ,此時切換為HCL往往變得困難。在初次驗配隱形眼鏡時,考慮患者未來的生活品質,積極推薦HCL驗配非常重要。
Q
圓錐角膜確診後,何時需要配戴隱形眼鏡?
A
在圓錐角膜 早期,眼鏡可能提供足夠矯正,但隨著不規則散光 進展,眼鏡變得不足。此時HCL(RGP鏡片 )成為首選。如果在圓錐角膜 進展期間使用SCL作為臨時措施,之後切換為HCL可能變得困難,因此建議儘早諮詢眼科醫師並獲得處方。
在圓錐角膜 患者成為HCL驗配對象的階段,通常出現以下主觀症狀。
視力 模糊或扭曲散光 導致的視力 下降,眼鏡難以矯正。單眼複視 或多視 :不規則角膜 表面引起的光散射導致看到多個影像。眩光、光暈和眩光 :夜間燈光周圍出現環形或放射狀光線紊亂。配戴隱形眼鏡困難 :在進展性圓錐角膜 中,SCL視力 矯正不足。眼鏡度數頻繁變化 :隨著進展,近視 和散光 迅速增加。
在重度圓錐角膜 中,裸眼視力 可能降至指數(CF ),有報導稱鞏膜 鏡可改善至20/30(Almaweri 2025)4) 。Romero-Jiménez等人(2010)的綜述也討論了根據圓錐角膜 進展階段選擇隱形眼鏡的系統10) 。
HCL配戴眼的特徵性併發症所見如下所示。
3點鐘和9點鐘染色
部位 :侷限於角膜 輪部的3點鐘和9點鐘方向
原因 :眨眼時HCL上下移動約2mm,從3點鐘和9點鐘方向吸入淚液時導致局部乾燥
病程 :輕症3-5天癒合。進展為糜爛時約需1週,可能遺留角膜 混濁
角膜浸潤和感染性角膜潰瘍
機械刺激引起的非感染性浸潤 :輕度充血 和周邊角膜 白色混濁
感染性角膜潰瘍 :伴有充血 、分泌物和疼痛三聯徵。常見病原菌為綠膿桿菌和葡萄球菌。根據AAO 細菌性角膜炎 PPP(2024)1) ,早期進行培養檢查和抗菌眼藥水治療很重要
注意 :如果同時出現充血 、分泌物和疼痛,懷疑感染性角膜 炎,應立即就醫
其他HCL相關表現包括鏡片嵌頓時邊緣壓痕、假樹枝狀角膜 炎(需與疱疹性角膜 炎鑑別)等。
所有CL都會降低角膜知覺 (感覺減退)。由於知覺減退,CL佩戴者可能難以察覺角膜 損傷的早期症狀,因此定期檢查尤為重要。
散光 類型主要原因 CL選擇 規則散光 (角膜 前表面來源) 角膜 形狀的規則變化環曲面SCL或HCL 不規則散光 圓錐角膜 、外傷後、角膜移植 後HCL的淚液鏡片有效。SCL不適合。 高度角膜 散光 (≥ -3.0 D) 圓錐角膜 、外傷SCL會導致視覺品質下降。建議使用HCL。
隨著圓錐角膜 的進展,在以下情況下HCL配戴會變得困難。
圓錐的偏心和不對稱加劇會導致中心定位不良和頻繁脫落
頂點間隙不足導致HCL直接接觸角膜 頂點(中央接觸)
在高度進展病例(Amsler-Krumeich 3~4級;Kmax >55 D,角膜 厚度 <400 μm)中,實現合適的配適極為困難。
如果出現角膜 疤痕,視力 改善將變得有限。
此類病例應考慮轉為鞏膜 鏡。Almaweri(2025)報告在重度圓錐角膜 (Kmax 69.3 D)中使用鞏膜 鏡,裸眼視力 從CF 改善至矯正20/304) 。
瞬目時的機械刺激 :HCL每次瞬目時上下移動約2 mm,吸入3點和9點方向的淚液。這種局部乾燥導致點狀表層角膜病變 。感染風險 :鏡盒內生物膜形成是感染性角膜 炎的主要原因。必須定期更換鏡盒。角膜知覺 減退角膜知覺 減退(hypoesthesia),難以察覺損傷的早期症狀。
為圓錐角膜 開立HCL時,常規角膜 曲率測量不可靠,因此需結合以下檢查。
檢查 目的 圓錐角膜 中的注意事項角膜地形圖 確認頂點位置和形態 頂點偏移直接影響驗配 眼前節OCT (伊藤法) 根據BFS值選擇BC 在角膜 曲率測量不可靠的病例中尤其有效 角膜 曲率測量一般病例的BC選擇 圓錐角膜 時通常不具參考價值Pentacam角膜 斷層掃描 Kmax值、最薄處角膜 厚度 有助於分期評估及決定是否轉用鞏膜 鏡。重度病例(Kmax 69.3D)也可透過鞏膜 鏡改善視力 4) 角膜內皮細胞密度 配戴合適性評估 考慮鞏膜 鏡時,需≥1000 cells/mm²5)
前眼部OCT (CASIA,托美公司)內建的CL處方程式「Itoi Method」使用反映旁中心至周邊角膜 形態的BFS(最佳擬合球面)值,顯示直徑8.5 mm、8.8 mm、9.4 mm的首次試戴鏡片。對於角膜 曲率計值無參考價值的圓錐角膜 及不規則散光 病例也有效。
對於可使用角膜 曲率計值的一般病例,有以下三種方法。
在角膜 散光 較大的圓錐角膜 病例中,容易形成陡峭的配適,因此建議選擇接近平坦子午線值R1的值。最終需透過試戴確認配適模式,反覆嘗試決定BC和尺寸。
配適方法:頂點間隙型(apical clearance)vs 頂點接觸型(apical touch)
圓錐角膜 的HCL驗配主要有兩種方法。
方法 特點 適應症 頂點間隙型 使圓錐頂點浮起以保持間隙。螢光素 檢查顯示頂點處有綠色蓄積。 輕至中度。最小化對頂點的機械刺激。 頂點接觸型(三點接觸) 在圓錐頂點、中周邊和遠周邊三點支撐。中心定位更穩定。 進展期病例。但頂點刺激有瘢痕形成風險。
最近許多機構推薦頂點間隙型。為避免機械刺激頂點導致角膜 瘢痕和乳頭形成,優選保持微量間隙的驗配。Yıldız Taşcı等人(2023)的比較研究表明,在進展期圓錐角膜 中,RGP 和混合型CL的矯正視力 無顯著差異,應根據患者的生活方式和耐受性進行選擇8) 。
考慮轉為鞏膜 鏡的標準:
Kmax ≥56 D(重度圓錐角膜 )
角膜 最薄點厚度 ≤450 μm無法通過HCL獲得合適的驗配
HCL佩戴期間反覆出現疼痛和角膜上皮 損傷
明顯的頂點疤痕且無法避免中央接觸
Almaweri(2025)的報告顯示,即使在Kmax 69.3 D的重症病例中,鞏膜 鏡也能實現20/30的視力 改善4) ,是避免手術的有力選擇。
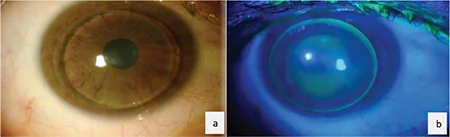
圓錐角膜眼佩戴Rose K2 RGP鏡片:裂隙燈所見(a)和鈷藍光螢光素染色模式(b) Yıldız Taşcı Y, Saraç Ö, Çağıl N, Yeşilırmak N. Comparison of Hybrid Contact Lenses and Rigid Gas-Permeable Contact Lenses in Moderate and Advanced Keratoconus. Turk J Ophthalmol. 2023;53(3):142-148. Figure 2. PM
CI D: PMC10286838. DOI: 10.4274/tjo.galenos.2022.82754. License: CC BY.
進行性
圓錐角膜 眼佩戴Rose K2
RGP鏡片 的
裂隙燈 所見(a)和鈷藍光下
螢光素染色 模式(b)。(b)中
角膜 頂點(圓錐中央)可見綠色
螢光素 積聚(間隙),周邊部因淚液層薄而呈現暗帶。該模式是R
GP 配適評估標準的頂點間隙型(apical clearance)的典型表現。對應本文「診斷與檢查方法」一節中討論的
螢光素 配適評估。
配適檢查首先在低倍率下進行,不染色檢查眼裂寬度與HCL的平衡。通過螢光素染色 確認配適,但淚液過多會導致判斷錯誤,因此需等待淚液減少或聯合使用表面麻醉劑,在淚液量適當時進行判斷。
基弧(BC)與角膜 曲率的關係根據鏡片居中時的位置關係判斷。
如果附加矯正的球鏡度數超過±3.0~4.0 D,則角膜 頂點距離(12 mm)的影響會顯現。需要使用角膜 頂點距離校正表進行計算。
根據HCL的配適模式,淚液可能起到鏡片的作用(淚液鏡效應),改變BC時球鏡度數也會變化,需注意。將BC變平0.05 mm會使淚液鏡起到凹透鏡作用(-0.25 D),變陡0.05 mm則起到凸透鏡作用(+0.25 D)。
Q
聽說LASIK後接受白內障手術常出現屈光誤差,RGP鏡片也有問題嗎?
A
LASIK 後的RGP鏡片 處方中,由於角膜 前表面變平,BC選擇與通常不同。需要在通過角膜地形圖 了解實際形狀後進行配適。不應僅依賴角膜 曲率計值,利用眼前段OCT 可實現適當配適。
角膜地形圖 分析角膜地形圖 或前段OCT 取得BFS值首次試戴鏡片選擇 :使用Itoi方法等選擇直徑8.5/8.8/9.4 mm的候選鏡片試戴 :以螢光素染色 模式評估(淚液穩定後評價)配適調整 :透過試誤法調整基弧與直徑追加驗光 :決定額外矯正度數,考慮角膜 頂點距離補償**最終度數決定與處方
HCL的基本護理包括清潔與沖洗。通常不需要消毒,但對於如角膜 塑形鏡等形狀複雜的鏡片,即使是HCL也建議消毒。
對於常規護理難以去除的污漬,建議使用專用清潔劑,但需注意含研磨劑的清潔劑不能用於某些HCL。接觸鏡相關感染性角膜 炎的早期診斷與治療應遵循《感染性角膜 炎診療指引(第3版)》11) 。Sonsino與Mathe(2013)提供了鞏膜 鏡佩戴時角膜 間隙管理的指導12) 。Barnett與Johns(2017)的鞏膜 鏡理論與應用也可作為處方參考13) 。Visser等人(2007)描述了鞏膜 鏡的臨床特徵,AAO 角膜擴張 PPP(2024)7) 提供了基於證據的圓錐角膜 管理建議15) 。
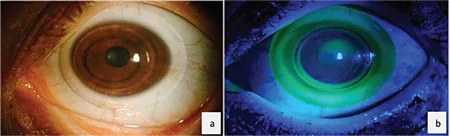
圓錐角膜眼佩戴的AirFlex混合型接觸鏡:裂隙燈所見(a)與鈷藍光螢光素染色模式(b) Yıldız Taşcı Y, Saraç Ö, Çağıl N, Yeşilırmak N. Comparison of Hybrid Contact Lenses and Rigid Gas-Permeable Contact Lenses in Moderate and Advanced Keratoconus. Turk J Ophthalmol. 2023;53(3):142-148. Figure 1. PM
CI D: PMC10286838. DOI: 10.4274/tjo.galenos.2022.82754. License: CC BY.
進行性
圓錐角膜 眼佩戴的AirFlex混合型接觸鏡之
裂隙燈 所見(a)與鈷藍光下
螢光素染色 模式(b)。(b)中可見中央硬性區下方有綠色蓄積(
角膜 頂點間隙),與周邊軟性裙邊的邊界呈環形。混合型鏡片是對於單獨使用
RGP鏡片 困難的患者,在保持R
GP 光學性能的同時提高穩定性的選擇。這對應於本文「標準治療」部分中提到的轉為
鞏膜 鏡前的替代選擇。
對於HCL難以處理的進展性不規則散光 與圓錐角膜 病例,鞏膜 接觸鏡成為有力選擇。鞏膜 鏡是覆蓋整個角膜 並支撐在鞏膜 上的硬性透氣鏡片,在鏡片與角膜 之間形成液體儲存區6) 。
特徵 HCL 鞏膜 鏡接觸部位 角膜 鞏膜 /結膜 上異物感 初期較大 比HCL少 角膜 保護直接接觸 透過液體儲存區保護 不規則散光 矯正 有效 可應對更嚴重的不規則散光 在日本的使用 普遍 自費,僅限專業機構
一項對846隻眼的研究顯示,使用鞏膜 鏡後僅有1.65%需要角膜移植 ,表明即使是進展期圓錐角膜 也可能避免角膜移植 4) 。
BostonSight PROSE(眼表生態系統假體置換)是一種使用高度可定制假體裝置的治療模式,於1994年獲得FDA批准3) 。它可在多達8個獨立子午線上進行規格指定,與市售鞏膜 鏡的2-4子午線相比,能夠適應更複雜的眼表形狀3) 。
鞏膜 鏡可作為自費診療在部分專業機構處方,也用於眼類天皰瘡、史蒂文斯-詹森症候群等重症乾眼症 6) 。TFOS DEWS III管理與治療報告(2025)描述了鞏膜 鏡在重症乾眼管理中的定位6) 。Schornack和Patel(2010)提出了圓錐角膜 鞏膜 鏡管理的實踐指南15) ,作為避免角膜移植 治療策略的有用參考。AAO 角膜水腫 與混濁PPP(2024)2) 也被引用為角膜移植 適應症的判斷標準。
高度可定制的鞏膜 鏡(如1994年FDA批准的BostonSight PROSE3) )由經過專業培訓的人員透過多次就診進行驗配。
一般鞏膜 鏡的驗配流程如下:
評估 :角膜地形圖 、眼前節OCT 、角膜內皮細胞密度 (需≥1,000 cells/mm²)5) 、淚液評估初始試戴 :從直徑16-18mm的標準設計開始。使用螢光素 和眼前節OCT 評估間隙。定制 :調整著陸區曲率,實現無壓迫、無氣泡的穩定配適。佩戴訓練 :練習摘戴。如果摘取困難,可使用助推器等輔助工具。定期追蹤 :每3-6個月檢查角膜內皮 密度和間隙變化。
午間霧化對策 :透過最小化配戴過程中的氣泡混入,並使用SmartChannels設計的鏡片,有望改善此情況6) 。更換填充液也有效。Visser等人(2007)的臨床特性報告顯示,1年持續配戴率為73%,中止的主要原因是摘戴困難14) 。
Q
IOL更換應在何時進行(轉為鞏膜鏡片時)?
A
當圓錐角膜 患者難以配戴HCL時,建議轉為鞏膜 鏡片。即使在晚期圓錐角膜 (Amsler-Krumeich 4級),據報導鞏膜 鏡片也能將裸眼視力 (指數)提高到矯正視力 20/304) 。當HCL配戴困難時,請諮詢眼科醫師以確定轉換時機。
配戴HCL時,鏡片前表面提供穩定的光學面,鏡片後表面與角膜 前表面之間形成淚液鏡。該淚液鏡矯正角膜 不規則散光 ,從而發揮HCL的矯正效果。
鞏膜 鏡片的三區結構如下:
光學區 :前表面為球面或非球面設計,負責光學矯正。後表面與角膜 前表面之間形成液體儲存區(fluid vault)。著陸區(支撐部) :與角膜緣 和鞏膜 接觸的周邊部分。負責鏡片的穩定性和中心定位。SmartChannels(放射狀溝槽)促進淚液交換。邊緣區 :著陸區的外緣。設計用於最小化對眼表面的壓迫。
液體儲存區的間隙通常認為200-500 μm是合適的。由於配戴數小時後鏡片沉入結膜 組織,間隙會減少約100-150 μm,因此初始設定需要考慮這一變化。Sonsino和Mathe(2013)測量了配戴後的間隙變化,並報告了適當初始設定的重要性12) 。
高Dk材料(Dk 141-180)與低中心厚度(CT 0.30-0.35 mm)的組合可最大化角膜 的氧氣供應3) 。
眨眼時HCL與眼表面的摩擦導致上皮損傷。HCL每次眨眼時鏡片上下移動約2 mm,從3點和9點方向吸入淚液。此時這些部位的淚液枯竭,導致點狀角膜 病變。加上鏡片邊緣的機械刺激,可發展為角膜糜爛 或角膜 浸潤。
鏡盒內的生物膜形成是感染性角膜 炎的重要風險因素,定期更換鏡盒是預防的關鍵。
配戴前 :用專用清潔劑搓洗鏡片,並用生理食鹽水充分沖洗。配戴後 :清潔後,將鏡片保存在專用保存液中(不可使用自來水或蒸餾水)。鏡盒管理 :每天使用後用專用液沖洗鏡盒,倒置晾乾。每1至3個月更換一次。特殊清潔劑 :每週進行一次除蛋白處理。部分含研磨劑的清潔劑可能不適用於某些鏡片材質,需確認。緊急處理 :如出現眼部分泌物、充血 、疼痛或視力 下降,應立即停止配戴,並懷疑感染性角膜 炎,當天就診1) 。
圓錐角膜 合併感染性角膜 炎時,由於角膜 結構脆弱,有快速進展的風險,因此早期就診、早期培養和早期抗菌治療是改善視力 預後的關鍵。
利用鞏膜 鏡的液體儲存區作為藥物傳遞平台的研究正在進行中。已有報告通過填充貝伐珠單抗 (抗VEGF藥物 )改善角膜新生血管 ,以及應用環孢素 0.05%治療乾眼症 6) 。
SmartChannels(鏡片支撐區後表面的放射狀溝槽)旨在促進淚液交換並減少鏡片下的吸力3) 。開窗(直徑0.25–0.50毫米的小孔)通氣也用於角膜內皮 功能不全的病例。
鞏膜 鏡對史蒂文斯-詹森症候群、修格連氏症候群、慢性眼部移植物抗宿主病和暴露性角膜病變 (CPEO)也有用,據報告OSDI(眼表疾病指數)評分顯著改善(95.83→4.17)5) 。在KID症候群中,配戴PROSE可維持角膜上皮 斑塊的消退和眼表的長期穩定3) 。
Visser等人(2007年)關於鞏膜 鏡臨床特性的報告顯示,配戴持續率和患者滿意度較高14) ,有助於提升晚期不規則散光 患者的生活品質。
對於單獨使用RGP鏡片 配戴困難的病例,中央RGP 加周邊軟性裙邊的混合型隱形眼鏡也是一種選擇。Yıldız Taşcı等人(2023年)的比較研究表明,在中度和晚期圓錐角膜 中,RGP 和混合型CL的矯正視力 相當8) 。混合型CL可能比RGP 異物感更小,配戴感更佳。
鞏膜 鏡的中日霧化(midday fogging:日間視力 下降現象)是由淚液儲存區內的殘渣積聚引起,添加SmartChannels和適當配戴可應對6) 。目前缺乏高品質的比較研究支持鞏膜 鏡在乾眼管理中的應用6) ,期待未來的前瞻性長期研究。AAO 角膜擴張 PPP(2024)7) 明確指出隱形眼鏡在圓錐角膜 管理中扮演核心角色,推薦從RGP 到鞏膜 鏡的逐步方法。
American Academy of Ophthalmology. Bacterial Keratitis Preferred Practice Pattern. Ophthalmology. 2024;131(2):P265-P330.
American Academy of Ophthalmology. Corneal Edema and Opacification Preferred Practice Pattern. Ophthalmology. 2024.
Gagliardi M, Asghari B. Two cases of therapeutic scleral lenses for KID syndrome. Am J Ophthalmol Case Rep. 2025;37:102261.
Almaweri A. Avoiding Surgery: Successful Management of a Patient With Severe Keratoconus Using Scleral Contact Lenses. Cureus. 2025;17(8):e90263.
Erdinest N, Shemesh N, London N, et al. Chronic Progressive External Ophthalmoplegia (CPEO): Rehabilitation utilizing scleral contact lenses. Am J Ophthalmol Case Rep. 2025;39:102411.
Tear Film & Ocular Surface Society. TFOS DEWS III Management and Therapy Report. Am J Ophthalmol. 2025;279:72-178.
AAO Corneal/External Disease PPP Panel. Corneal Ectasia Preferred Practice Pattern. San Francisco: American Academy of Ophthalmology; 2024.
Yıldız Taşcı Y, Saraç Ö, Çağıl N, Yeşilırmak N. Comparison of Hybrid Contact Lenses and Rigid Gas-Permeable Contact Lenses in Moderate and Advanced Keratoconus. Turk J Ophthalmol. 2023;53(3):142-148.
Rabinowitz YS. Keratoconus. Surv Ophthalmol. 1998;42:297-319.
Romero-Jiménez M, Santodomingo-Rubido J, Wolffsohn JS. Keratoconus: a review. Cont Lens Anterior Eye. 2010;33:157-166.
感染性角膜 炎診療ガイドライン作成委員会. 感染性角膜 炎診療ガイドライン(第3版). 日眼会誌. 2024.
Sonsino J, Mathe DS. Central corneal clearance in patients successfully wearing scleral lens for keratoconus. Optom Vis Sci. 2013;90:e272-e278.
Barnett M, Johns LK. Contemporary Scleral Lenses: Theory and Application. Bentham Science Publishers; 2017.
Visser ES, Visser R, van Lier HJ, Otten HM. Modern scleral lenses part I: clinical features. Eye Contact Lens. 2007;33:13-20.
Schornack MM, Patel SV. Scleral lenses in the management of keratoconus. Eye Contact Lens. 2010;36:39-44.