硬性透气性接触镜(RGP /HCL)通过泪液镜效应,是光学矫正圆锥角膜 不规则散光 的首选非手术治疗方法。
使用前节OCT (伊藤法)的BFS值进行验配,是角膜 曲率计不可靠时的标准方法。
一项846只眼的研究显示,使用巩膜 镜后仅1.65%需要角膜移植 。4)
Kmax ≥56 D或角膜 最薄点厚度≤450 μm是考虑转为巩膜 镜的指标。
3点9点染色是HCL佩戴中最常见的角膜 并发症,通过调整配适来处理。
硬性透气性接触镜(RGP /HCL)是由透气材料制成的硬性接触镜,通过泪液镜效应对圆锥角膜 、外伤后角膜 不规则散光 提供光学矫正。
软性隐形眼镜(SCL)会顺应角膜 形状而变形,因此矫正不规则散光 的能力较低。而硬性隐形眼镜(HCL)在佩戴期间会在镜片与眼表面之间形成稳定的泪液层(泪液透镜),掩盖角膜 不规则,提供高质量的光学表面。根据Rabinowitz(1998)的圆锥角膜 综述,RGP镜片 已被确立为矫正不规则散光 的基础光学矫正手段9) 。Romero-Jiménez等人(2010)的综述也确认了RGP 验配在圆锥角膜 管理中发挥核心作用10) 。
在角膜 散光 超过-3.0 D或疑似圆锥角膜 的病例中,即使SCL能提供一定视力 ,其视觉质量也低于HCL。此外,随着圆锥角膜 进展,SCL可能无法提供足够视力 ,此时切换为HCL往往变得困难。在初次验配隐形眼镜时,考虑患者未来的生活质量,积极推荐HCL验配非常重要。
Q
圆锥角膜确诊后,何时需要佩戴隐形眼镜?
A
在圆锥角膜 早期,眼镜可能提供足够矫正,但随着不规则散光 进展,眼镜变得不足。此时HCL(RGP镜片 )成为首选。如果在圆锥角膜 进展期间使用SCL作为临时措施,之后切换为HCL可能变得困难,因此建议尽早咨询眼科医生并获得处方。
在圆锥角膜 患者成为HCL验配对象的阶段,通常出现以下主观症状。
视力 模糊或扭曲散光 导致的视力 下降,眼镜难以矫正。单眼复视 或多视 :不规则角膜 表面引起的光散射导致看到多个影像。眩光、光晕和眩光 :夜间灯光周围出现环形或放射状光线紊乱。佩戴隐形眼镜困难 :在进展性圆锥角膜 中,SCL视力 矫正不足。眼镜度数频繁变化 :随着进展,近视 和散光 迅速增加。
在重度圆锥角膜 中,裸眼视力 可能降至指数(CF ),有报道称巩膜 镜可改善至20/30(Almaweri 2025)4) 。Romero-Jiménez等人(2010)的综述也讨论了根据圆锥角膜 进展阶段选择隐形眼镜的系统10) 。
HCL佩戴眼的特征性并发症所见如下所示。
3点和9点染色
部位 :局限于角膜缘 的3点和9点方向
原因 :眨眼时HCL上下移动约2mm,从3点和9点方向吸入泪液时导致局部干燥
病程 :轻症3-5天愈合。进展为糜烂时约需1周,可能遗留角膜 混浊
角膜浸润和感染性角膜溃疡
机械刺激引起的非感染性浸润 :轻度充血 和周边角膜 白色混浊
感染性角膜溃疡 :伴有充血 、分泌物和疼痛三联征。常见病原菌为铜绿假单胞菌和葡萄球菌。根据AAO 细菌性角膜炎 PPP(2024)1) ,早期进行培养检查和抗菌眼药水治疗很重要
注意 :如果同时出现充血 、分泌物和疼痛,怀疑感染性角膜 炎,应立即就医
其他HCL相关表现包括镜片嵌顿时边缘压痕、假树枝状角膜 炎(需与疱疹性角膜 炎鉴别)等。
所有CL都会降低角膜 知觉(感觉减退)。由于知觉减退,CL佩戴者可能难以察觉角膜 损伤的早期症状,因此定期检查尤为重要。
散光 类型主要原因 CL选择 规则散光 (角膜 前表面来源) 角膜 形态的规则变化环曲面SCL或HCL 不规则散光 圆锥角膜 、外伤后、角膜移植 后HCL的泪液透镜有效。SCL不适用。 高度角膜 散光 (≥ -3.0 D) 圆锥角膜 、外伤SCL会导致视觉质量下降。推荐HCL。
随着圆锥角膜 的进展,在以下情况下HCL佩戴会变得困难。
圆锥的偏心和不对称加剧会导致中心定位不良和频繁脱落
顶点间隙不足导致HCL直接接触角膜 顶点(中央接触)
在高度进展病例(Amsler-Krumeich 3~4级;Kmax >55 D,角膜 厚度 <400 μm)中,实现合适的配适极为困难。
如果出现角膜 瘢痕,视力 改善将变得有限。
此类病例应考虑转为巩膜 镜。Almaweri(2025)报告在重度圆锥角膜 (Kmax 69.3 D)中使用巩膜 镜,裸眼视力 从CF 改善至矫正20/304) 。
瞬目时的机械刺激 :HCL每次瞬目时上下移动约2 mm,吸入3点和9点方向的泪液。这种局部干燥导致点状表层角膜病变 。感染风险 :镜盒内生物膜形成是感染性角膜 炎的主要原因。必须定期更换镜盒。角膜 知觉减退角膜 知觉减退(hypoesthesia),难以察觉损伤的早期症状。
为圆锥角膜 开具HCL时,常规角膜 曲率测量不可靠,因此需结合以下检查。
检查 目的 圆锥角膜 中的注意事项角膜地形图 确认顶点位置和形态 顶点偏移直接影响验配 眼前节OCT (伊藤法) 根据BFS值选择BC 在角膜 曲率测量不可靠的病例中尤其有效 角膜 曲率计常规病例的BC选择 圆锥角膜 时通常无参考价值Pentacam角膜 断层扫描 Kmax值、最薄点角膜 厚度 有助于分期评估和决定是否转为巩膜 镜。重度病例(Kmax 69.3D)也可通过巩膜 镜改善视力 4) 角膜内皮细胞密度 佩戴适宜性评估 考虑巩膜 镜时,需≥1000 cells/mm²5)
眼前节OCT (CASIA,托美公司)内置的CL处方程序“Itoi方法”使用反映旁中央区到周边区角膜 形态的BFS(最佳拟合球面)值,显示直径8.5 mm、8.8 mm、9.4 mm的首次试戴镜片。对于角膜 曲率计值无参考价值的圆锥角膜 和不规则散光 病例也有效。
对于可使用角膜 曲率计值的常规病例,有以下三种方法。
在角膜 散光 较大的圆锥角膜 病例中,容易形成陡峭的配适,因此建议选择接近平坦子午线值R1的值。最终需通过试戴确认配适模式,反复尝试确定BC和尺寸。
配适方法:顶点间隙型(apical clearance)vs 顶点接触型(apical touch)
圆锥角膜 的HCL验配主要有两种方法。
方法 特点 适应症 顶点间隙型 使圆锥顶点浮起以保持间隙。荧光素 检查显示顶点处有绿色蓄积。 轻至中度。最小化对顶点的机械刺激。 顶点接触型(三点接触) 在圆锥顶点、中周边和远周边三点支撑。中心定位更稳定。 进展期病例。但顶点刺激有瘢痕形成风险。
最近许多机构推荐顶点间隙型。为避免机械刺激顶点导致角膜 瘢痕和乳头形成,优选保持微量间隙的验配。Yıldız Taşcı等人(2023)的比较研究表明,在进展期圆锥角膜 中,RGP 和混合型CL的矫正视力 无显著差异,应根据患者的生活方式和耐受性进行选择8) 。
考虑转为巩膜 镜的标准:
Kmax ≥56 D(重度圆锥角膜 )
角膜 最薄点厚度 ≤450 μm无法通过HCL获得合适的验配
HCL佩戴期间反复出现疼痛和角膜上皮 损伤
明显的顶点瘢痕且无法避免中央接触
Almaweri(2025)的报告显示,即使在Kmax 69.3 D的重症病例中,巩膜 镜也能实现20/30的视力 改善4) ,是避免手术的有力选择。
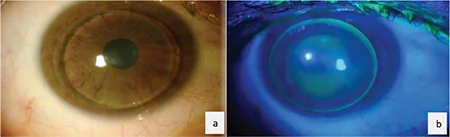
圆锥角膜眼佩戴Rose K2 RGP镜片:裂隙灯所见(a)和钴蓝光荧光素染色模式(b) Yıldız Taşcı Y, Saraç Ö, Çağıl N, Yeşilırmak N. Comparison of Hybrid Contact Lenses and Rigid Gas-Permeable Contact Lenses in Moderate and Advanced Keratoconus. Turk J Ophthalmol. 2023;53(3):142-148. Figure 2. PM
CI D: PMC10286838. DOI: 10.4274/tjo.galenos.2022.82754. License: CC BY.
进行性
圆锥角膜 眼佩戴Rose K2
RGP镜片 的
裂隙灯 所见(a)和钴蓝光下
荧光素染色 模式(b)。(b)中
角膜 顶点(圆锥中央)可见绿色
荧光素 积聚(间隙),周边部因泪液层薄而呈现暗带。该模式是R
GP 配适评估标准的顶点间隙型(apical clearance)的典型表现。对应本文“诊断与检查方法”一节中讨论的
荧光素 配适评估。
配适检查首先在低倍率下进行,不染色检查睑裂宽度与HCL的平衡。通过荧光素染色 确认配适,但泪液过多会导致判断错误,因此需等待泪液减少或联合使用表面麻醉剂,在泪液量适当时进行判断。
基弧(BC)与角膜 曲率的关系根据镜片居中时的位置关系判断。
如果附加矫正的球镜度数超过±3.0~4.0 D,则角膜 顶点距离(12 mm)的影响会显现。需要使用角膜 顶点距离校正表进行计算。
根据HCL的配适模式,泪液可能起到镜片的作用(泪液镜效应),改变BC时球镜度数也会变化,需注意。将BC变平0.05 mm会使泪液镜起到凹透镜作用(-0.25 D),变陡0.05 mm则起到凸透镜作用(+0.25 D)。
Q
听说LASIK后接受白内障手术常出现屈光误差,RGP镜片也有问题吗?
A
LASIK 后的RGP镜片 处方中,由于角膜 前表面变平,BC选择与通常不同。需要在通过角膜地形图 了解实际形状后进行配适。不应仅依赖角膜 曲率计值,利用眼前段OCT 可实现适当配适。
角膜地形图 分析角膜地形图 或眼前节OCT 获取BFS值首次试戴镜片选择 :使用Itoi方法等选择直径8.5/8.8/9.4 mm的候选镜片试戴 :通过荧光素染色 模式评估(泪液稳定后评价)配适调整 :通过试错法调整基弧和直径追加验光 :确定额外矫正度数,考虑角膜 顶点距离补偿**最终度数确定与处方
HCL的基本护理包括清洁和冲洗。通常不需要消毒,但对于像角膜 塑形镜这样形状复杂的镜片,即使是HCL也建议消毒。
对于常规护理难以去除的污渍,建议使用专用清洁剂,但需注意含研磨剂的清洁剂不能用于某些HCL。接触镜相关感染性角膜 炎的早期诊断和治疗应遵循《感染性角膜 炎诊疗指南(第3版)》11) 。Sonsino和Mathe(2013)提供了巩膜 镜佩戴时角膜 间隙管理的指导12) 。Barnett和Johns(2017)的巩膜 镜理论与应用也可作为处方参考13) 。Visser等人(2007)描述了巩膜 镜的临床特征,AAO 角膜扩张 PPP(2024)7) 提供了基于证据的圆锥角膜 管理建议15) 。
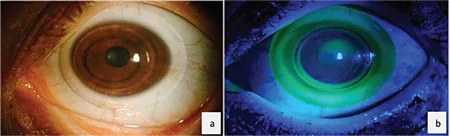
圆锥角膜眼佩戴的AirFlex混合型接触镜:裂隙灯所见(a)和钴蓝光荧光素染色模式(b) Yıldız Taşcı Y, Saraç Ö, Çağıl N, Yeşilırmak N. Comparison of Hybrid Contact Lenses and Rigid Gas-Permeable Contact Lenses in Moderate and Advanced Keratoconus. Turk J Ophthalmol. 2023;53(3):142-148. Figure 1. PM
CI D: PMC10286838. DOI: 10.4274/tjo.galenos.2022.82754. License: CC BY.
进行性
圆锥角膜 眼佩戴的AirFlex混合型接触镜的
裂隙灯 所见(a)和钴蓝光下
荧光素染色 模式(b)。(b)中可见中央硬性区下方有绿色蓄积(
角膜 顶点间隙),与周边软性裙边的边界呈环形。混合型镜片是对于单独使用
RGP镜片 困难的患者,在保持R
GP 光学性能的同时提高稳定性的选择。这对应于本文“标准治疗”部分中提到的转为
巩膜 镜之前的替代选择。
对于HCL难以处理的进展性不规则散光 和圆锥角膜 病例,巩膜接触镜 成为有力选择。巩膜 镜是覆盖整个角膜 并支撑在巩膜 上的硬性透气镜片,在镜片和角膜 之间形成液体储存区6) 。
特征 HCL 巩膜 镜接触部位 角膜 巩膜 /结膜 上异物感 初期较大 比HCL少 角膜 保护直接接触 通过液体储存区保护 不规则散光 矫正 有效 可应对更严重的不规则散光 在日本的使用 普遍 自费,仅限专业机构
一项对846只眼的研究显示,使用巩膜 镜后仅有1.65%需要角膜移植 ,表明即使是进展期圆锥角膜 也可能避免角膜移植 4) 。
BostonSight PROSE(眼表生态系统假体置换)是一种使用高度可定制假体装置的治疗模式,于1994年获得FDA批准3) 。它可在多达8个独立子午线上进行规格指定,与市售巩膜 镜的2-4子午线相比,能够适应更复杂的眼表形状3) 。
巩膜 镜可作为自费诊疗在部分专业机构处方,也用于眼类天疱疮、史蒂文斯-约翰逊综合征等重症干眼症 6) 。TFOS DEWS III管理与治疗报告(2025)描述了巩膜 镜在重症干眼管理中的定位6) 。Schornack和Patel(2010)提出了圆锥角膜 巩膜 镜管理的实践指南15) ,作为避免角膜移植 治疗策略的有用参考。AAO 角膜水肿 与混浊PPP(2024)2) 也被引用为角膜移植 适应症的判断标准。
高度可定制的巩膜 镜(如1994年FDA批准的BostonSight PROSE3) )由经过专业培训的人员通过多次就诊进行验配。
一般巩膜 镜的验配流程如下:
评估 :角膜地形图 、眼前节OCT 、角膜内皮细胞密度 (需≥1,000 cells/mm²)5) 、泪液评估初始试戴 :从直径16-18mm的标准设计开始。使用荧光素 和眼前节OCT 评估间隙。定制 :调整着陆区曲率,实现无压迫、无气泡的稳定配适。佩戴训练 :练习摘戴。如果摘取困难,可使用助推器等辅助工具。定期随访 :每3-6个月检查角膜内皮 密度和间隙变化。
午间雾化对策 :通过最小化配戴过程中的气泡混入,并使用SmartChannels设计的镜片,有望改善此情况6) 。更换填充液也有效。Visser等人(2007)的临床特性报告显示,1年持续配戴率为73%,中止的主要原因是摘戴困难14) 。
Q
IOL更换应在何时进行(转为巩膜镜片时)?
A
当圆锥角膜 患者难以配戴HCL时,建议转为巩膜 镜片。即使在晚期圆锥角膜 (Amsler-Krumeich 4级),据报道巩膜 镜片也能将裸眼视力 (指数)提高到矫正视力 20/304) 。当HCL配戴困难时,请咨询眼科医生以确定转换时机。
配戴HCL时,镜片前表面提供稳定的光学面,镜片后表面与角膜 前表面之间形成泪液镜。该泪液镜矫正角膜 不规则散光 ,从而发挥HCL的矫正效果。
巩膜 镜片的三区结构如下:
光学区 :前表面为球面或非球面设计,负责光学矫正。后表面与角膜 前表面之间形成液体储存区(fluid vault)。着陆区(支撑部) :与角膜缘 和巩膜 接触的周边部分。负责镜片的稳定性和中心定位。SmartChannels(放射状沟槽)促进泪液交换。边缘区 :着陆区的外缘。设计用于最小化对眼表面的压迫。
液体储存区的间隙通常认为200-500 μm是合适的。由于配戴数小时后镜片沉入结膜 组织,间隙会减少约100-150 μm,因此初始设置需要考虑这一变化。Sonsino和Mathe(2013)测量了配戴后的间隙变化,并报告了适当初始设置的重要性12) 。
高Dk材料(Dk 141-180)与低中心厚度(CT 0.30-0.35 mm)的组合可最大化角膜 的氧气供应3) 。
眨眼时HCL与眼表面的摩擦导致上皮损伤。HCL每次眨眼时镜片上下移动约2 mm,从3点和9点方向吸入泪液。此时这些部位的泪液枯竭,导致点状角膜 病变。加上镜片边缘的机械刺激,可发展为角膜糜烂 或角膜 浸润。
镜盒内的生物膜形成是感染性角膜 炎的重要风险因素,定期更换镜盒是预防的关键。
佩戴前 :用专用清洁剂揉搓镜片,并用生理盐水充分冲洗。佩戴后 :清洁后,将镜片保存在专用保存液中(不可使用自来水或蒸馏水)。镜盒管理 :每天使用后用专用液冲洗镜盒,倒置晾干。每1至3个月更换一次。特殊清洁剂 :每周进行一次除蛋白处理。部分含研磨剂的清洁剂可能不适用于某些镜片材料,需确认。紧急处理 :如出现眼部分泌物、充血 、疼痛或视力 下降,应立即停止佩戴,并怀疑感染性角膜 炎,当天就诊1) 。
圆锥角膜 合并感染性角膜 炎时,由于角膜 结构脆弱,有快速进展的风险,因此早期就诊、早期培养和早期抗菌治疗是改善视力 预后的关键。
利用巩膜 镜的液体储存区作为药物递送平台的研究正在进行中。已有报道通过填充贝伐珠单抗 (抗VEGF药物 )改善角膜新生血管 ,以及应用环孢素 0.05%治疗干眼症 6) 。
SmartChannels(镜片支撑区后表面的放射状沟槽)旨在促进泪液交换并减少镜片下的吸力3) 。开窗(直径0.25–0.50毫米的小孔)通气也用于角膜内皮 功能不全的病例。
巩膜 镜对史蒂文斯-约翰逊综合征、干燥综合征 、慢性眼部移植物抗宿主病和暴露性角膜病变 (CPEO)也有用,据报道OSDI(眼表疾病指数)评分显著改善(95.83→4.17)5) 。在KID综合征中,佩戴PROSE可维持角膜上皮 斑块的消退和眼表的长期稳定3) 。
Visser等人(2007年)关于巩膜 镜临床特性的报告显示,佩戴持续率和患者满意度较高14) ,有助于提高晚期不规则散光 患者的生活质量。
对于单独使用RGP镜片 佩戴困难的病例,中央RGP 加周边软性裙边的混合型隐形眼镜也是一种选择。Yıldız Taşcı等人(2023年)的比较研究表明,在中度和晚期圆锥角膜 中,RGP 和混合型CL的矫正视力 相当8) 。混合型CL可能比RGP 异物感更小,佩戴感更优。
巩膜 镜的中日雾化(midday fogging:日间视力 下降现象)是由泪液储存区内的残渣积聚引起的,添加SmartChannels和适当配戴可应对6) 。目前缺乏高质量的比较研究支持巩膜 镜在干眼管理中的应用6) ,期待未来的前瞻性长期研究。AAO 角膜扩张 PPP(2024)7) 明确指出隐形眼镜在圆锥角膜 管理中发挥核心作用,推荐从RGP 到巩膜 镜的逐步方法。
American Academy of Ophthalmology. Bacterial Keratitis Preferred Practice Pattern. Ophthalmology. 2024;131(2):P265-P330.
American Academy of Ophthalmology. Corneal Edema and Opacification Preferred Practice Pattern. Ophthalmology. 2024.
Gagliardi M, Asghari B. Two cases of therapeutic scleral lenses for KID syndrome. Am J Ophthalmol Case Rep. 2025;37:102261.
Almaweri A. Avoiding Surgery: Successful Management of a Patient With Severe Keratoconus Using Scleral Contact Lenses. Cureus. 2025;17(8):e90263.
Erdinest N, Shemesh N, London N, et al. Chronic Progressive External Ophthalmoplegia (CPEO): Rehabilitation utilizing scleral contact lenses. Am J Ophthalmol Case Rep. 2025;39:102411.
Tear Film & Ocular Surface Society. TFOS DEWS III Management and Therapy Report. Am J Ophthalmol. 2025;279:72-178.
AAO Corneal/External Disease PPP Panel. Corneal Ectasia Preferred Practice Pattern. San Francisco: American Academy of Ophthalmology; 2024.
Yıldız Taşcı Y, Saraç Ö, Çağıl N, Yeşilırmak N. Comparison of Hybrid Contact Lenses and Rigid Gas-Permeable Contact Lenses in Moderate and Advanced Keratoconus. Turk J Ophthalmol. 2023;53(3):142-148.
Rabinowitz YS. Keratoconus. Surv Ophthalmol. 1998;42:297-319.
Romero-Jiménez M, Santodomingo-Rubido J, Wolffsohn JS. Keratoconus: a review. Cont Lens Anterior Eye. 2010;33:157-166.
感染性角膜 炎診療ガイドライン作成委員会. 感染性角膜 炎診療ガイドライン(第3版). 日眼会誌. 2024.
Sonsino J, Mathe DS. Central corneal clearance in patients successfully wearing scleral lens for keratoconus. Optom Vis Sci. 2013;90:e272-e278.
Barnett M, Johns LK. Contemporary Scleral Lenses: Theory and Application. Bentham Science Publishers; 2017.
Visser ES, Visser R, van Lier HJ, Otten HM. Modern scleral lenses part I: clinical features. Eye Contact Lens. 2007;33:13-20.
Schornack MM, Patel SV. Scleral lenses in the management of keratoconus. Eye Contact Lens. 2010;36:39-44.