3時9時染色
部位:角膜輪部の3時・9時方向に限局
原因:瞬目時にHCLが約2mm上下動し、3時・9時方向から涙を吸い込む際に局所乾燥が生じる
経過:軽症は3〜5日で治癒。びらんに進行した場合は約1週間を要し角膜混濁を残しうる

硬性ガス透過性コンタクトレンズ(rigid gas permeable lens; RGP/HCL)は、酸素透過性素材からなる硬質コンタクトレンズであり、円錐角膜・外傷後・角膜不正乱視に対して涙液レンズ効果による光学的矯正を発揮する。
ソフトコンタクトレンズ(SCL)は角膜形状になじんで変形するため不正乱視の矯正能が低い。一方、HCLは装用中に眼表面との間に安定した涙液層(涙液レンズ)を形成し、角膜不正をマスキングして良質な光学面を提供する。Rabinowitz(1998)の円錐角膜総説によれば、不正乱視の矯正においてRGPレンズが基盤的な光学矯正手段として確立されている9)。Romero-Jiménez et al.(2010)のレビューも、円錐角膜管理においてRGPの処方が中心的役割を果たすことを確認している10)。
角膜乱視が-3.0 Dを超える症例や円錐角膜が疑われる症例では、SCLである程度視力が出ても、HCLと比較して見え方の質が落ちる。また、円錐角膜が進行するとSCLでは十分な視力が出なくなるが、その段階ではHCLへの切り替えが困難となる症例も多い。初めてCLを処方する際には、患者の将来的なQOLを考慮してHCL処方を積極的に行うことが重要である。
円錐角膜患者がHCL処方の対象となる段階では、以下の自覚症状が典型的にみられる。
重度の円錐角膜では裸眼視力が指数弁(CF)まで低下する場合があり、強膜レンズにより20/30への改善が達成されたとの報告もある(Almaweri 2025)4)。Romero-Jiménez et al.(2010)のレビューでも、円錐角膜の進行段階に応じたコンタクトレンズ選択の体系が論じられている10)。
HCL装用眼で特徴的な合併症所見を以下に示す。
3時9時染色
部位:角膜輪部の3時・9時方向に限局
原因:瞬目時にHCLが約2mm上下動し、3時・9時方向から涙を吸い込む際に局所乾燥が生じる
経過:軽症は3〜5日で治癒。びらんに進行した場合は約1週間を要し角膜混濁を残しうる
角膜浸潤・感染性角膜潰瘍
その他のHCL関連所見として、固着時のレンズエッジ圧痕、偽樹枝状角膜炎(ヘルペス角膜炎との鑑別が必要)なども報告されている。
すべてのCLは角膜知覚を低下させる(hypoesthesia)。知覚低下によりCL装用者は角膜障害の初期症状を自覚しにくい場合があるため、定期検診が特に重要である。
| 乱視の種類 | 主な原因 | CL選択 |
|---|---|---|
| 規則乱視(角膜前面由来) | 角膜形状の規則的変化 | トーリックSCLまたはHCL |
| 不正乱視 | 円錐角膜・外傷後・角膜移植後 | HCLの涙液レンズが有効。SCLは不適 |
| 強度角膜乱視(≥-3.0 D) | 円錐角膜・外傷 | SCLでは見え方の質が低下。HCL推奨 |
円錐角膜の進行に伴い以下の状況でHCL装用が困難になる。
このような症例では強膜レンズへの移行を検討する。Almaweri(2025)は重症円錐角膜(Kmax 69.3 D)において強膜レンズで裸眼CF→矯正20/30への改善を報告している4)。
円錐角膜へのHCL処方では、通常のケラトメトリーが信頼できないため、以下の検査を組み合わせる。
| 検査 | 目的 | 円錐角膜での特記事項 |
|---|---|---|
| 角膜形状解析(トポグラフィ) | 頂点位置・形状の確認 | 頂点のずれがフィッティングに直接影響 |
| 前眼部OCT(Itoi Method) | BFS値によるBC選択 | ケラトメータが不信頼な症例に特に有効 |
| ケラトメトリー | 通常症例のBC選択 | 円錐角膜では参考にならないことが多い |
| Pentacam角膜トモグラフィー | Kmax値・最薄部角膜厚 | 病期評価と強膜レンズ移行の判断に有用。重度例(Kmax 69.3D)でも強膜レンズで視力改善が可能4) |
| 角膜内皮細胞密度 | 装用適格性の判定 | 強膜レンズ検討時は1000 cells/mm²以上が必要5) |
前眼部OCT(CASIA、トーメーコーポレーション)に内蔵されたCL処方プログラム「Itoi Method」では、傍中心部から周辺部を含めた角膜形状を反映したBFS(best fit sphere)値を用い、レンズ径8.5 mm・8.8 mm・9.4 mmそれぞれでのファーストトライアルレンズを表示する。ケラトメータ値が参考にならない円錐角膜・不正乱視症例においても有効である。
ケラトメータ値を使用できる通常症例では以下の3通りの方法がある。
角膜乱視が大きい円錐角膜症例では、ステープなフィッティングになりやすいため、弱主経線値R1に近い値を選ぶとよい。最終的にはフィッティングパターンを確認しながらBCとサイズをtrial and errorで決定していく。
フィッティングのアプローチ:頂点クリアランス型(apical clearance)vs 頂点タッチ型(apical touch)
円錐角膜のHCLフィッティングには大きく2つのアプローチがある。
| アプローチ | 特徴 | 適応 |
|---|---|---|
| 頂点クリアランス型 | コーン頂点を浮かせてクリアランスを保つ。フルオレセインで頂点部に緑色の貯留 | 軽〜中等度。頂点への機械的刺激を最小化 |
| 頂点タッチ型(三点タッチ) | コーン頂点・中間周辺・最周辺の3点でサポート。センタリングが安定しやすい | 進行例。ただし頂点刺激で瘢痕形成リスク |
最近では頂点クリアランス型を推奨する施設が多く、頂点への機械的刺激による角膜瘢痕・ニップル形成を防ぐため、微量のクリアランスを維持するフィッティングが好まれる。Yıldız Taşcı et al.(2023)の比較研究では、進行した円錐角膜においてRGPとハイブリッドCLの矯正視力に有意差はなく、患者のライフスタイルと耐用性に応じた選択が適切とされている8)。
強膜レンズへの移行を検討する基準:
Almaweri(2025)の報告では、Kmax 69.3 Dの重症例においても強膜レンズで20/30への視力改善が達成されており4)、手術を回避する選択肢として有力である。
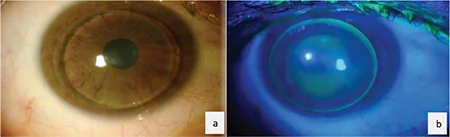
フィッティング検査は最初に低倍率で行い、染色をせずに瞼裂幅とHCLのバランスを確認する。フルオレセイン染色でフィッティングを確認するが、涙が多すぎると判定を誤るため、涙が収まるまで待つか点眼麻酔薬を併用して適正な涙量になってから判定する。
BCと角膜曲率の関係はレンズが中央にあるときの位置関係で判定する。
追加矯正の球面度数が±3.0〜4.0 Dを超える場合は、角膜頂点間距離(12 mm)の影響が生じる。角膜頂点間距離補正表を用いた計算が必要である。
HCLのフィッティングパターンによっては涙液がレンズのような役割を果たし(涙液レンズ効果)、BCを変更した場合に球面度数が変化する点にも注意する。BCを0.05 mmフラットにすると涙液レンズは凹レンズ(-0.25 D)として働き、0.05 mmステープにすると凸レンズ(+0.25 D)として働く。
HCLの基本的なケアは洗浄とすすぎである。通常は消毒は必要ないとされているが、オルソケラトロジーレンズのような複雑な形状のレンズではHCLでも消毒が推奨される。
通常のケアで落ちにくい汚れには専用クリーナーの併用が推奨されるが、研磨剤入りクリーナーは一部のHCLに使用できないため注意が必要である。コンタクトレンズ関連感染性角膜炎の早期診断・治療は感染性角膜炎診療ガイドライン(第3版)11)に基づいて行う。Sonsino and Mathe(2013)は強膜レンズ装用時の角膜クリアランス管理についての指針を示している12)。Barnett and Johns(2017)の強膜レンズの理論と応用も処方の参考となる13)。Visser et al.(2007)は強膜レンズの臨床特性について、AAO角膜拡張症PPP(2024)7)は円錐角膜管理のエビデンスに基づく推奨を提供している15)。
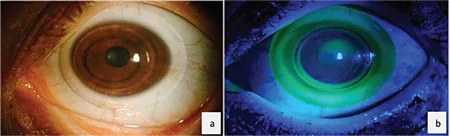
HCLでは対応困難な進行した不正乱視・円錐角膜症例に対し、強膜コンタクトレンズが有力な選択肢となる。強膜レンズは角膜全体を円蓋状に覆い強膜上に接地する硬性ガス透過性レンズであり、レンズと角膜の間に液体貯留部(fluid reservoir)を形成する6)。
| 特徴 | HCL | 強膜レンズ |
|---|---|---|
| 接地部位 | 角膜 | 強膜・結膜上 |
| 異物感 | 初期は大きい | HCLより少ない |
| 角膜保護 | 直接接触あり | 液体貯留部で保護 |
| 不正乱視矯正 | 有効 | より高度な不正乱視にも対応 |
| 日本での使用 | 一般的 | 自費・専門施設限定 |
846眼の研究では強膜レンズ使用により角膜移植が必要となったのはわずか1.65%であり、進行した円錐角膜でも角膜移植を回避できる可能性がある4)。
BostonSight PROSE(Prosthetic Replacement of the Ocular Surface Ecosystem)は1994年にFDA承認を取得した高度カスタマイズ可能な義眼デバイスによる治療モデルである3)。最大8つの独立した子午線で仕様指定が可能であり、市販の強膜レンズの2〜4子午線に比べ複雑な眼表面形状に対応できる3)。
強膜レンズは自費診療として一部の専門施設で処方が可能であり、眼類天疱瘡・スティーブンス・ジョンソン症候群などの重症ドライアイにも使用されている6)。TFOS DEWS III管理・治療報告(2025)では重症ドライアイ管理における強膜レンズの位置づけが記述されている6)。Schornack and Patel(2010)は円錐角膜における強膜レンズ管理の実践的指針を提示しており15)、角膜移植回避の治療戦略として有用な参考資料となる。AAO角膜浮腫・混濁PPP(2024)2)も角膜移植適応の判断基準として参照される。
BostonSight PROSE(1994年FDA承認)3)などの高度カスタマイズ可能な強膜レンズは、専門的な訓練を受けたスタッフが複数回の診察をかけてフィッティングを行う。
一般的な強膜レンズの処方フローは以下のとおりである。
ミッドデイフォギング対策:フィッティング中の気泡混入を最小化し、SmartChannels設計のレンズを使用することで改善が期待できる6)。充填液の交換も効果的である。Visser et al.(2007)の臨床特性報告では、1年装用継続率が73%であり、中止の主因は着脱困難であることが示されている14)。
HCL装用時、レンズ前面が安定した光学面を提供し、レンズ後面と角膜前面の間に涙液レンズが形成される。この涙液レンズが角膜不正乱視を補正することでHCLの矯正効果が発揮される。
強膜レンズの3ゾーン構造は以下のとおりである。
液体貯留部のクリアランスは一般に200〜500 μmが適切とされる。装着後数時間で結膜組織への沈み込みにより約100〜150 μm減少するため、初期設定では変化を考慮する必要がある。Sonsino and Mathe(2013)は装着後のクリアランス変化を測定し、適切な初期設定の重要性を報告している12)。
高Dk材料(Dk 141〜180)と低中心厚(CT 0.30〜0.35 mm)の組み合わせにより角膜への酸素供給を最大化する3)。
瞬目時のHCLと眼表面の摩擦が上皮障害を引き起こす。HCLでは瞬目のたびにレンズが約2 mm上下に移動し、3時・9時方向から涙液を吸い込む。この際に当該部位の涙液が枯渇し点状表層角膜症が生じる。レンズエッジの機械的刺激が加わると角膜びらんや角膜浸潤に進行する。
レンズケース内のバイオフィルム形成は感染性角膜炎の重要なリスク因子であり、レンズケースの定期交換が予防の要となる。
円錐角膜に合併する感染性角膜炎では、角膜の構造的脆弱性から急速に進行するリスクがあるため、早期受診・早期培養・早期抗菌治療が視力予後改善の鍵となる。
強膜レンズの液体貯留部を薬剤送達プラットフォームとして活用する研究が進行している。bevacizumab(抗VEGF薬)の貯留部充填による角膜血管新生の改善や、シクロスポリン0.05%のドライアイ治療への応用が報告されている6)。
SmartChannels(ハプティック後面の放射状溝)は涙液交換を促進しレンズ下の吸引圧を軽減する設計である3)。フェネストレーション(直径0.25〜0.50 mmの小孔)による空気換気も角膜内皮機能不全を伴う症例に使用されている。
強膜レンズはスティーブンス・ジョンソン症候群・シェーグレン症候群・慢性眼部GVHD・露出性角膜症(CPEO)にも有用とされ、OSDI(Ocular Surface Disease Index)スコアの劇的な改善(95.83→4.17)が報告されている5)。KID症候群においても、PROSE装用により角膜上皮プラークの退縮と眼表面の長期安定が維持された3)。
Visser et al.(2007)の強膜レンズの臨床特性に関するレポートでは、装用継続率と患者満足度の高さが報告されており14)、進行した不正乱視症例での生活の質向上に貢献している。
RGP単独では装用困難な症例に対し、中央RGP+周辺ソフトスカートのハイブリッドコンタクトレンズも選択肢となる。Yıldız Taşcı et al.(2023)の比較研究では、中等度・進行円錐角膜においてRGPとハイブリッドCLの矯正視力が同等であることが示された8)。ハイブリッドCLはRGPより異物感が少なく装用感に優れる場合がある。
強膜レンズのミッドデイフォギング(midday fogging:日中の視力低下現象)は涙液貯留部内の残渣蓄積が原因であり、SmartChannelsの追加と適切なフィッティングが対策となる6)。強膜レンズのドライアイ管理における使用を支持する質の高い比較研究は現時点では不足しているとされ6)、今後の前向き長期研究が期待される。AAO角膜拡張症PPP(2024)7)では円錐角膜の管理においてコンタクトレンズが中心的役割を果たすことが明記されており、RGPから強膜レンズまでの段階的アプローチが推奨されている。