単純性角膜びらんの臨床所見

角膜上皮剥離
ひとめでわかるポイント
Section titled “ひとめでわかるポイント”1. 角膜上皮剥離とは
Section titled “1. 角膜上皮剥離とは”角膜上皮剥離とは、角膜上皮全層が欠損した状態を指す。単純性角膜びらん(corneal erosion)とも呼ばれる。
角膜上皮は5〜6層の重層扁平上皮からなり、基底膜上に位置する。正常状態ではターンオーバーが約7日周期で行われており、外界からの機械的・化学的刺激から眼球を保護している。この上皮全層が欠損すると、基底膜が露出して角膜知覚神経終末が直接刺激され、強い疼痛と流涙・充血が生じる。
外傷性の角膜上皮剥離は日常診療において最も頻度の高い眼外傷の一つである。コンタクトレンズによる機械的刺激、紙・爪・植物の葉縁による擦過、異物飛入などが代表的な受傷機転である。
臨床的には発症機転と治癒経過から以下の2型に大別される。
単純性角膜上皮欠損(単純性角膜びらん):外傷など単発性原因による急性の上皮欠損で、自然治癒傾向がある。
遷延性角膜上皮欠損(PED: Persistent Epithelial Defect):さまざまな原因により発症した角膜上皮の全層性欠損が1週間以上持続している状態を指す(国際的には2週間以上の持続を基準とする報告も多い)[5]。単純な経過観察では治癒が見込めず、原因疾患の検索と治療が必要となる。
角膜上皮全層の欠損状態を角膜上皮剥離(単純性角膜びらん)と呼ぶ。狭義の角膜びらんとほぼ同義である。一方、点状表層角膜症(SPK)は上皮の部分的・点状の障害であり、上皮全層欠損を伴う角膜上皮剥離とは区別される。
2. 主な症状と臨床所見
Section titled “2. 主な症状と臨床所見”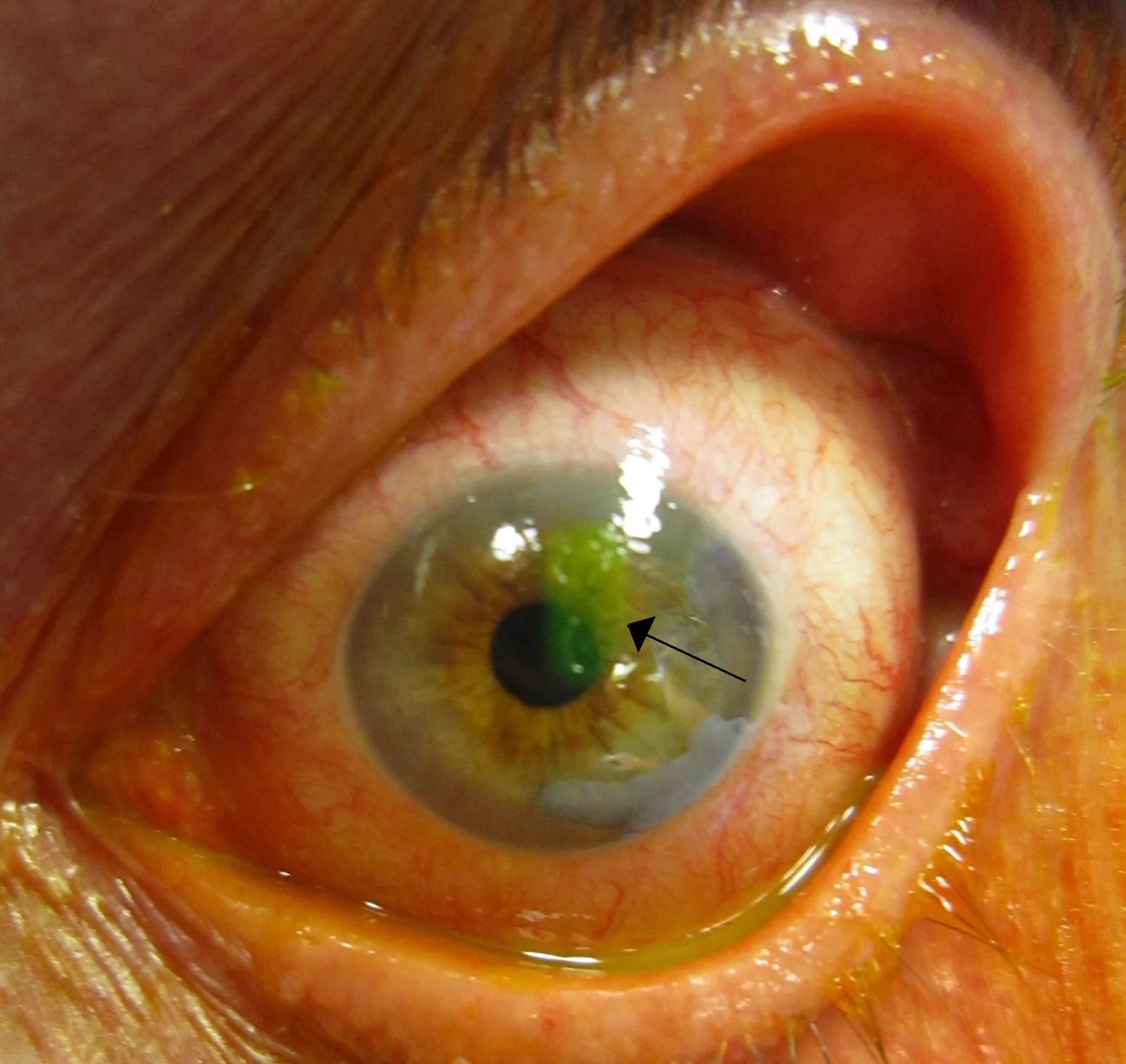
角膜上皮剥離では疼痛、流涙、充血を訴えることが多い。疼痛は角膜知覚神経終末の露出に起因し、開瞼困難を伴う場合もある。糖尿病などの既往やステロイド点眼使用中など易感染性のある症例では、特に感染症の合併に注意が必要である。
入浴や飲酒など全身の血行が亢進すると、疼痛が増強することがある。受傷当日は入浴・飲酒を控えるよう患者に指導することが望ましい。
細隙灯顕微鏡検査にフルオレセイン染色を組み合わせることで、辺縁が明瞭な上皮欠損が明確に観察される。フルオレセインは上皮欠損部に取り込まれ、コバルトブルー光照射下で鮮明な黄緑色に蛍光発色する。
遷延性角膜上皮欠損(PED)の臨床所見
特徴的所見:横長の楕円形上皮欠損、周堤(rolled-up edge)形成、すりガラス様混濁
追加所見:角膜知覚低下(神経麻痺性角膜症)、涙液分泌低下
経過:1週間以上治癒しない。原因疾患の治療なしでは難治化する
PEDでは典型的に横長の楕円形上皮欠損を呈し、欠損辺縁に上皮の周堤(rolled-up edge)が形成される。病変が進行するとすりガラス様の実質混濁を伴うことがある。
3. 原因とリスク要因
Section titled “3. 原因とリスク要因”単純性角膜上皮欠損の原因
Section titled “単純性角膜上皮欠損の原因”外傷が最多の原因である。具体的には以下のような受傷機転が多い。
- コンタクトレンズ(CL)の装脱着時の機械的摩擦、不適切な装用法
- 爪・紙・植物の葉縁による擦過
- 異物飛入(金属・木片・粉塵など)
- 小児の指による眼への衝撃
遷延性角膜上皮欠損(PED)の原因分類
Section titled “遷延性角膜上皮欠損(PED)の原因分類”PEDの原因は多岐にわたり、以下の7カテゴリに整理される。
| 病態 | 代表的疾患・原因 |
|---|---|
| 三叉神経麻痺(神経麻痺性角膜症) | 糖尿病、角膜移植眼、角膜ヘルペス、聴神経腫瘍、三叉神経形成不全 |
| 角膜ジストロフィ | 格子状角膜ジストロフィ型(R124C変異) |
| 感染・アレルギー | 角膜ヘルペス、重症感染症治療後、春季カタル |
| 眼表面の乾燥 | 重症ドライアイ、閉瞼不全、兎眼 |
| 自己免疫疾患 | 関節リウマチ |
| 幹細胞疲弊症 | Stevens-Johnson症候群、眼類天疱瘡、移植片対宿主病(GVHD)、化学外傷、熱傷 |
| 薬剤性 | β遮断薬点眼、アミノグリコシド系、ジクロフェナクナトリウム点眼、オキシブプロカイン頻回使用、ステロイド点眼、抗悪性腫瘍薬 |
三叉神経麻痺に起因する神経麻痺性角膜症では、角膜知覚が低下するため疼痛が軽微で患者の自覚が遅れやすい。糖尿病、角膜ヘルペス後、聴神経腫瘍切除後などに発症することが多く、見落としに注意が必要である。
幹細胞疲弊症では輪部上皮幹細胞の枯渇により上皮再生能が喪失し、予後が特に不良となる。Stevens-Johnson症候群、眼類天疱瘡、GVHD、化学外傷(アルカリ・酸)に合併するため、これらの疾患既往は必ず問診で確認する。
薬剤性PEDでは、点眼麻酔薬(オキシブプロカイン)の頻回使用が角膜上皮に直接毒性を示すことが特に重要である。鎮痛目的での頻回使用は中毒性角膜症を招くため、患者への不必要な処方は絶対に避ける。
コンタクトレンズ(CL)装用による角膜上皮への機械的摩擦、酸素透過性不良による上皮代謝障害、装用中の異物挟み込みが主な原因である。不適切な装用法(長時間装用・こすり洗い不足・汚れたレンズの装用)によりリスクが増加する。定期的なレンズ交換と適切なケア用品の使用が予防の基本となる。
4. 診断と検査方法
Section titled “4. 診断と検査方法”フルオレセイン染色
Section titled “フルオレセイン染色”フルオレセイン染色は角膜上皮剥離の診断に必須の検査である。細隙灯顕微鏡下にコバルトブルーフィルターを用いてフルオレセイン染色を行うと、上皮欠損部が鮮明な黄緑色の蛍光を示す。単純性では辺縁明瞭な欠損として描出される。
問診で確認すべき事項
Section titled “問診で確認すべき事項”- コンタクトレンズ装用の有無と装用法(装用時間・ケア方法)
- アトピー素因などアレルギー疾患の既往
- 外傷の詳細な状況と受傷からの経過時間
- 薬物による化学熱傷が疑われる場合はpH等の情報確認
- 使用中の点眼薬・全身薬の確認(β遮断薬・ステロイドなど)
PEDの精査
Section titled “PEDの精査”1週間以上治癒しない場合はPEDとして以下の精査を行う。
- 角膜知覚測定:知覚低下があれば神経麻痺性角膜症を疑う
- 涙液分泌量の確認:Schirmer試験による涙液量評価
- POV(palisades of Vogt)の観察:輪部上皮幹細胞の状態を評価する
- 投与薬剤・手術歴の問診:β遮断薬・アミノグリコシド・ステロイド・オキシブプロカイン頻回使用歴、角膜移植・緑内障手術歴など
| 疾患 | 鑑別のポイント |
|---|---|
| 再発性角膜びらん | 就眠中・起床時に繰り返す突然の激痛発作。基礎疾患として角膜ジストロフィ・糖尿病 |
| 化学熱傷(酸・アルカリ) | 受傷歴の明確な外傷。アルカリは実質への浸透が深く予後不良。pH確認が重要 |
| 神経麻痺性角膜症 | 知覚低下を伴う難治性上皮欠損。疼痛が軽微なことが多い |
| 角膜ヘルペス | ウイルス性疾患の既往、デンドライト状・地図状の染色パターン |
5. 標準的な治療法
Section titled “5. 標準的な治療法”単純性角膜上皮欠損の治療
Section titled “単純性角膜上皮欠損の治療”感染予防を目的として抗菌薬点眼を使用し、上皮の再生を亢進させる目的でヒアルロン酸製剤を使用する。疼痛が強い場合は、緩和目的として抗菌薬眼軟膏を使用し、眼帯による閉瞼を行う。十分でない場合には鎮痛薬の内服を処方する。なお、抗菌薬の予防投与の有効性については Cochrane レビューで検討されているが、現時点ではエビデンスは不十分とされている [1]。また鎮痛目的で圧迫眼帯を漫然と使用することは合併症リスクを高めるとの報告があり、推奨されない [2]。
| 薬剤 | 用法 | 目的 |
|---|---|---|
| クラビット点眼液(レボフロキサシン1.5%) | 1日4回 点眼 | 感染予防 |
| ビアレイン点眼液(ヒアルロン酸Na 0.1%) | 1日4回 点眼 | 上皮再生促進 |
| タリビット眼軟膏(オフロキサシン0.3%) | 1日2回 点入 | 感染予防・疼痛緩和 |
| ロキソニン錠(ロキソプロフェンNa 60mg) | 疼痛時 頓服 | 鎮痛 |
眼帯は疼痛が強い場合に閉瞼目的で使用する。眼帯により角膜表面への空気の刺激が遮断され、疼痛軽減に有効である。
単純性角膜上皮欠損は通常2〜3日で上皮が再生し、視力障害や角膜混濁を残さず治癒する。まれに再発性角膜びらんへ移行する例もあるため、治療後に再発がないか経過を確認する。
単純性角膜びらんの治療方針
基本治療:抗菌薬点眼(クラビット1.5%)+ヒアルロン酸点眼(ビアレイン0.1%)
疼痛強い場合:抗菌眼軟膏(タリビット0.3%)+眼帯での閉瞼+鎮痛薬内服(ロキソニン60mg頓服)
予後:通常2〜3日で混濁を残さず治癒する
遷延性角膜上皮欠損(PED)の治療方針
遷延性角膜上皮欠損(PED)の治療
Section titled “遷延性角膜上皮欠損(PED)の治療”PEDの治療は原因疾患の治療が最優先となる。原因に応じた治療方針を選択する。
神経麻痺性角膜症:角膜知覚を改善できる疾患(糖尿病の血糖コントロール改善など)では原疾患への介入を行う。局所的には治療用コンタクトレンズ装用による眼表面の保護、自己血清点眼による上皮再生促進が有効とされる。
幹細胞疲弊症:Stevens-Johnson症候群・眼類天疱瘡・GVHDなどで輪部幹細胞が枯渇している場合、培養上皮シート移植や角膜輪部移植が必要となる場合がある。幹細胞障害が全周性の場合は予後不良であり、長期的な専門施設での管理が求められる。
薬剤性PED:原因薬剤の中止が最も重要な介入である。β遮断薬点眼・アミノグリコシド・ジクロフェナクナトリウム・ステロイド点眼の中止により改善が期待できる。
鎮痛目的の点眼麻酔薬(オキシブプロカイン等)の処方は中毒性角膜症を引き起こすため厳禁である。疼痛にはロキソプロフェンNa 60mg等の内服鎮痛薬と抗菌眼軟膏による閉瞼で対応する。内服鎮痛薬は処方の上、用量に従って服用してほしい。
6. 病態生理学・詳細な発症機序
Section titled “6. 病態生理学・詳細な発症機序”正常角膜上皮の構造と機能
Section titled “正常角膜上皮の構造と機能”角膜上皮は5〜6層の重層扁平上皮からなり、基底膜(Bowman層上)に位置する。上皮細胞は輪部の上皮幹細胞から供給され、基底細胞→翼状細胞→表層扁平細胞へと分化・移行し、約7日周期でターンオーバーする。基底細胞はヘミデスモゾームと基底膜の接着複合体によって固着されており、この接着が破綻すると上皮剥離が起こりやすくなる。
外傷による上皮欠損の発症機序
Section titled “外傷による上皮欠損の発症機序”外傷を契機に角膜上皮全層が欠損すると、基底膜が露出する。基底膜には豊富な角膜知覚神経終末が存在しており、露出により物理的刺激や化学的メディエーターが直接作用し、強い疼痛が生じる。
正常な治癒過程では、欠損辺縁部の基底細胞が上皮欠損面へ遊走し、続いて増殖して欠損面を被覆する。この遊走・増殖のプロセスにより通常2〜3日で欠損面が上皮で被われる。ヒアルロン酸製剤は上皮細胞の遊走・接着を促進し、治癒を加速させる。
再発性角膜びらんへの移行
Section titled “再発性角膜びらんへの移行”一部の症例では、治癒後も基底細胞と基底膜の接着が正常に回復せず(ヘミデスモゾームの異常再形成)、軽微な刺激(就眠中・起床時の眼瞼運動)で再び上皮が剥離する。これが再発性角膜びらん(Recurrent Corneal Erosion)である。角膜ジストロフィや糖尿病が基礎疾患となりやすい。再発性角膜びらんの治療は、保存的療法(潤滑点眼・治療用コンタクトレンズ)から外科的介入(ダイアモンドバー研磨、前部実質穿刺、エキシマレーザー PTK)まで多岐にわたる [3,4]。
PEDの病態
Section titled “PEDの病態”PEDでは以下のいずれかまたは複数の機序により上皮再生が障害される。
上皮幹細胞の枯渇:幹細胞疲弊症(Stevens-Johnson症候群・GVHD・化学外傷など)では輪部上皮幹細胞が破壊・枯渇するため、上皮細胞の供給源が失われる。
涙液異常:重症ドライアイや閉瞼不全による涙液の量・質の低下が眼表面環境を悪化させ、上皮再生を障害する。
知覚神経障害による栄養因子低下:三叉神経麻痺では神経終末から放出される神経栄養因子(サブスタンスP・神経成長因子など)が低下し、上皮細胞の増殖・生存が障害される。
薬剤毒性:アミノグリコシド・オキシブプロカイン・ジクロフェナクナトリウムなどは直接的な角膜上皮毒性を有し、上皮再生を阻害する。
7. 最新の研究と今後の展望
Section titled “7. 最新の研究と今後の展望”再発性角膜びらんの治療:再発性角膜びらんに対し、前部実質穿刺(ASP: Anterior Stromal Puncture)やYAGレーザー治療が報告されている。これらは上皮と基底膜の接着を強化するために行われ、症例によって有効とされている。
神経成長因子(cenegermin)点眼:センキュウ成分を応用した遺伝子組換えヒト神経成長因子(cenegermin)点眼が神経麻痺性角膜症に対して有効との報告がある。角膜知覚の回復と上皮治癒促進が期待される治療法である。
羊膜移植:難治性PEDに対し羊膜移植が有効との報告がある。羊膜は抗炎症・抗瘢痕化作用を有し、眼表面の再建に用いられる。急性期の一時的な遮蔽(羊膜パッチ)と永久的な縫合固定の2種類のアプローチがある。
自己血清点眼:神経麻痺性角膜症・GVHDなどによるPEDに対し、患者自身の血清を希釈した自己血清点眼が上皮再生促進に有効とされる。血清中に含まれるEGFや神経成長因子が上皮細胞の増殖・遊走を促進すると考えられている。
8. 参考文献
Section titled “8. 参考文献”-
Algarni AM, Guyatt GH, Turner A, Alamri S. Antibiotic prophylaxis for corneal abrasion. Cochrane Database Syst Rev. 2022;5(5):CD014617. PMID: 35622535. https://pubmed.ncbi.nlm.nih.gov/35622535/
-
Yu CW, Kirubarajan A, Yau M, Armstrong D, Johnson DE. Topical pain control for corneal abrasions: A systematic review and meta-analysis. Acad Emerg Med. 2021;28(8):890-908. PMID: 33508879. https://pubmed.ncbi.nlm.nih.gov/33508879/
-
Miller DD, Hasan SA, Simmons NL, Stewart MW. Recurrent corneal erosion: a comprehensive review. Clin Ophthalmol. 2019;13:325-335. PMID: 30809089. https://pubmed.ncbi.nlm.nih.gov/30809089/
-
Watson SL, Leung V. Interventions for recurrent corneal erosions. Cochrane Database Syst Rev. 2018;7(7):CD001861. PMID: 29985545. https://pubmed.ncbi.nlm.nih.gov/29985545/
-
Thia ZZ, Ho YT, Shih KC, Tong L. New developments in the management of persistent corneal epithelial defects. Surv Ophthalmol. 2023;68(6):1093-1114. PMID: 37301520. https://pubmed.ncbi.nlm.nih.gov/37301520/
