คอนแทคเลนส์ชนิดแข็งซึมผ่านก๊าซ (RGP /HCL) เป็นการรักษาโดยไม่ผ่าตัดอันดับแรกเพื่อแก้ไขสายตาเอียง ไม่สม่ำเสมอในโรคกระจกตา รูปกรวยด้วยกลไกของเลนส์น้ำตา
การสั่งจ่ายโดยใช้ค่า BFS จาก OCT ส่วนหน้า (วิธี Itoi) เป็นแนวทางมาตรฐานในกรณีที่ไม่สามารถเชื่อถือค่าเคอราโตมิเตอร์ได้
ในการศึกษา 846 ตา มีเพียง 1.65% ของตาที่ใช้เลนส์สเคลอราที่ต้องได้รับการปลูกถ่ายกระจกตา 4)
Kmax ≥56 D หรือความหนากระจกตา บางที่สุด ≤450 μm เป็นตัวบ่งชี้ในการพิจารณาเปลี่ยนไปใช้เลนส์สเคลอรา
การย้อมสีที่ตำแหน่ง 3 และ 9 นาฬิกาเป็นภาวะแทรกซ้อนทางกระจกตา ที่พบบ่อยที่สุดระหว่างการใส่ HCL และจัดการโดยการปรับการใส่
คอนแทคเลนส์ชนิดแข็งซึมผ่านก๊าซ (RGP /HCL) เป็นคอนแทคเลนส์ชนิดแข็งที่ทำจากวัสดุซึมผ่านออกซิเจน ซึ่งให้การแก้ไขทางสายตาผ่านกลไกของเลนส์น้ำตาสำหรับโรคกระจกตา รูปกรวย กระจกตา ไม่สม่ำเสมอหลังการบาดเจ็บ และสายตาเอียง ไม่สม่ำเสมอของกระจกตา
คอนแทคเลนส์ชนิดอ่อน (SCL) จะปรับตัวเข้ากับรูปทรงของกระจกตา และเปลี่ยนรูป ดังนั้นความสามารถในการแก้ไขสายตาเอียง ที่ไม่สม่ำเสมอจึงต่ำ ในทางกลับกัน คอนแทคเลนส์ชนิดแข็งซึมผ่านก๊าซได้ (HCL) จะสร้างชั้นน้ำตาที่เสถียร (เลนส์น้ำตา) ระหว่างผิวตาและเลนส์ระหว่างการสวมใส่ ปกปิดความไม่สม่ำเสมอของกระจกตา และให้พื้นผิวทางแสงที่มีคุณภาพสูง ตามบททบทวนของ Rabinowitz (1998) เกี่ยวกับโรคกระจกตา โป่งพอง (keratoconus) เลนส์ RGP ได้รับการยอมรับว่าเป็นวิธีการแก้ไขทางสายตาพื้นฐานในการแก้ไขสายตาเอียง ที่ไม่สม่ำเสมอ 9) บททบทวนของ Romero-Jiménez และคณะ (2010) ก็ยืนยันว่าการจ่ายเลนส์ RGP มีบทบาทสำคัญในการจัดการโรคกระจกตา โป่งพอง 10)
ในกรณีที่สายตาเอียง ที่กระจกตา เกิน -3.0 D หรือกรณีที่สงสัยว่าเป็นโรคกระจกตา โป่งพอง แม้ว่าจะมองเห็นได้ในระดับหนึ่งด้วย SCL แต่คุณภาพของการมองเห็น จะด้อยกว่าเมื่อเทียบกับ HCL นอกจากนี้ เมื่อโรคกระจกตา โป่งพองดำเนินไป SCL จะไม่ให้การมองเห็น ที่เพียงพออีกต่อไป แต่ในระยะนั้น การเปลี่ยนไปใช้ HCL จะกลายเป็นเรื่องยากในหลายกรณี เมื่อจ่ายคอนแทคเลนส์ครั้งแรก สิ่งสำคัญคือต้องพิจารณาคุณภาพชีวิตในอนาคตของผู้ป่วยและจ่าย HCL อย่างจริงจัง
Q
หลังจากวินิจฉัยโรคกระจกตาโป่งพองแล้ว จำเป็นต้องใส่คอนแทคเลนส์เมื่อใด?
A
ในระยะเริ่มต้นของโรคกระจกตา โป่งพอง การแก้ไขด้วยแว่นตาอาจเป็นไปได้ แต่เมื่อสายตาเอียง ที่ไม่สม่ำเสมอดำเนินไป แว่นตาจะไม่ให้การมองเห็น ที่เพียงพออีกต่อไป ในระยะนั้น HCL (เลนส์ RGP) จะกลายเป็นตัวเลือกแรก หากใช้ SCL ชั่วคราวในขณะที่โรคกระจกตา โป่งพองดำเนินไป การเปลี่ยนไปใช้ HCL ในภายหลังอาจกลายเป็นเรื่องยาก ดังนั้นจึงแนะนำให้ไปพบจักษุแพทย์แต่เนิ่นๆ เพื่อรับการจ่ายเลนส์
ในระยะที่ผู้ป่วยโรคกระจกตา โป่งพองเป็นผู้มีสิทธิ์ได้รับการจ่าย HCL อาการทางความรู้สึกต่อไปนี้มักปรากฏให้เห็น
การมองเห็น ไม่ชัดและบิดเบี้ยวการมองเห็น ลดลงเนื่องจากสายตาเอียง ที่ไม่สม่ำเสมอ การแก้ไขด้วยแว่นตาทำได้ยากการเห็นภาพซ้อน ในตาเดียว (monocular diplopia) : เห็นภาพหลายภาพเนื่องจากการกระเจิงของแสงจากพื้นผิวกระจกตา ที่ไม่สม่ำเสมออาการตาพร่า (glare), รัศมี (halo) และแสงจ้า : การรบกวนของแสงเป็นวงกลมหรือรัศมีรอบดวงไฟในเวลากลางคืนความยากลำบากในการใส่คอนแทคเลนส์ : การแก้ไขการมองเห็น ไม่เพียงพอด้วย SCL ในโรคกระจกตา โป่งพองระยะลุกลามการเปลี่ยนแปลงค่าสายตาแว่นบ่อยครั้ง : สายตาสั้น และสายตาเอียง เพิ่มขึ้นอย่างรวดเร็วเมื่อโรคดำเนินไป
ในโรคกระจกตา โป่งพองรุนแรง การมองเห็นโดยไม่แก้ไข อาจลดลงเหลือแค่นับนิ้ว (CF ) และมีรายงานการปรับปรุงเป็น 20/30 ด้วยเลนส์สเคลอรัล (Almaweri 2025) 4) บททบทวนของ Romero-Jiménez และคณะ (2010) ยังกล่าวถึงระบบการเลือกคอนแทคเลนส์ตามระยะการดำเนินโรคของกระจกตา โป่งพอง 10)
ต่อไปนี้คือผลการตรวจทางคลินิกที่มีลักษณะเฉพาะของภาวะแทรกซ้อนในดวงตาที่ใส่ HCL
การย้อมสีบริเวณ 3 นาฬิกาและ 9 นาฬิกา
ตำแหน่ง : จำกัดเฉพาะบริเวณทิศทาง 3 นาฬิกาและ 9 นาฬิกาของลิมบัส กระจกตา
สาเหตุ : ขณะกระพริบตา คอนแทคเลนส์ชนิดแข็งจะเคลื่อนขึ้นลงประมาณ 2 มม. ทำให้เกิดความแห้งเฉพาะที่เมื่อดึงน้ำตาจากทิศทาง 3 นาฬิกาและ 9 นาฬิกา
การดำเนินโรค : กรณีไม่รุนแรงหายภายใน 3-5 วัน หากลุกลามเป็นแผลถลอก อาจใช้เวลาประมาณ 1 สัปดาห์และอาจทิ้งรอยขุ่นมัวของกระจกตา
การแทรกซึมของกระจกตาและแผลที่กระจกตาจากการติดเชื้อ
การแทรกซึมที่ไม่ติดเชื้อจากการระคายเคืองเชิงกล : ตาแดง เล็กน้อยและความขุ่นขาวบริเวณกระจกตา ส่วนปลาย
แผลที่กระจกตา จากการติดเชื้อตาแดง ขี้ตา และปวด แบคทีเรียที่พบบ่อยคือ Pseudomonas aeruginosa และ Staphylococcus การเริ่มเพาะเชื้อและยาหยอดตาปฏิชีวนะตั้งแต่เนิ่นๆ ตาม AAO Bacterial Keratitis PPP (2024) 1) เป็นสิ่งสำคัญ
ข้อควรระวัง : หากมีทั้งสามอาการ (ตาแดง ขี้ตา ปวด) ให้สงสัยภาวะกระจกตา อักเสบติดเชื้อและไปพบแพทย์ทันที
ผลการตรวจอื่นๆ ที่เกี่ยวข้องกับคอนแทคเลนส์ชนิดแข็ง ได้แก่ รอยกดขอบเลนส์เมื่อติดแน่น กระจกตา อักเสบแบบ pseudodendritic (ซึ่งต้องแยกจากกระจกตา อักเสบจากเริม) เป็นต้น
คอนแทคเลนส์ทุกชนิดทำให้ความรู้สึกของกระจกตา ลดลง (hypoesthesia) เนื่องจากการลดลงของความรู้สึกอาจทำให้ผู้ใส่คอนแทคเลนส์ไม่รับรู้อาการเริ่มต้นของความเสียหายที่กระจกตา ได้ การตรวจตาเป็นประจำจึงมีความสำคัญเป็นพิเศษ
ชนิดของสายตาเอียง สาเหตุหลัก การเลือกคอนแทคเลนส์ สายตาเอียง ปกติ (เกิดจากผิวหน้าของกระจกตา )การเปลี่ยนแปลงรูปร่างกระจกตา อย่างสม่ำเสมอ คอนแทคเลนส์ชนิดนิ่มทอริก หรือ HCL สายตาเอียง ไม่ปกติโรคกระจกตา รูปกรวย หลังการบาดเจ็บ หลังปลูกถ่ายกระจกตา ชั้นน้ำตาของ HCL มีประสิทธิภาพ คอนแทคเลนส์ชนิดนิ่มไม่เหมาะสม สายตาเอียง ที่กระจกตา รุนแรง (≥ -3.0 D)โรคกระจกตา รูปกรวย การบาดเจ็บ คุณภาพการมองเห็น ลดลงเมื่อใช้คอนแทคเลนส์ชนิดนิ่ม แนะนำให้ใช้ HCL
เมื่อโรคกระจกตา รูปกรวยดำเนินไป การใส่ HCL จะยากในสถานการณ์ต่อไปนี้
หากกรวยเยื้องศูนย์และไม่สมมาตร จะเกิดการวางตำแหน่งไม่ดีและเลนส์หลุดบ่อย
หากระยะห่างจากยอดไม่เพียงพอ HCL จะสัมผัสกับยอดกระจกตา โดยตรง (การสัมผัสตรงกลาง)
ในกรณีที่รุนแรงมาก (Amsler-Krumeich Grade 3-4; Kmax >55 D, ความหนากระจกตา <400 μm) การประกอบเลนส์ที่เหมาะสมทำได้ยากมาก
หากเกิดแผลเป็นที่กระจกตา การมองเห็น ที่ดีขึ้นจะมีจำกัด
ในกรณีเช่นนี้ ควรพิจารณาเปลี่ยนไปใช้เลนส์สเคลอรัล Almaweri (2025) รายงานการมองเห็น ดีขึ้นจาก CF (นับนิ้ว) เป็น 20/30 ที่แก้ไขแล้วด้วยเลนส์สเคลอรัลในผู้ป่วยโรคกระจกตา รูปกรวยรุนแรง (Kmax 69.3 D)4) .
การกระตุ้นเชิงกลขณะกระพริบตา : HCL เคลื่อนที่ขึ้นลงประมาณ 2 มม. ทุกครั้งที่กระพริบตา ดึงน้ำตาที่ตำแหน่ง 3 และ 9 นาฬิกา ความแห้งเฉพาะที่นี้ทำให้เกิดโรคกระจกตา อักเสบแบบจุดตื้นความเสี่ยงต่อการติดเชื้อ : การสร้างไบโอฟิล์มภายในกล่องใส่เลนส์เป็นสาเหตุหลักของโรคกระจกตา อักเสบติดเชื้อ จำเป็นต้องเปลี่ยนกล่องเป็นประจำความรู้สึกกระจกตา ลดลง : การใส่ HCL เป็นเวลานานทำให้ความรู้สึกกระจกตา ลดลง (hypoesthesia) ทำให้สังเกตอาการเริ่มต้นของความเสียหายได้ยาก
ในการสั่งจ่าย HCL สำหรับโรคกระจกตา รูปกรวย เนื่องจากการวัดความโค้งกระจกตา ทั่วไปไม่น่าเชื่อถือ จึงต้องใช้การตรวจต่อไปนี้ร่วมกัน
การตรวจ วัตถุประสงค์ ข้อสังเกตพิเศษสำหรับโรคกระจกตา รูปกรวย การวิเคราะห์ภูมิประเทศกระจกตา ยืนยันตำแหน่งและรูปร่างของยอด การเบี่ยงเบนของยอดส่งผลโดยตรงต่อการประกอบเลนส์ OCT ส่วนหน้าตา (วิธี Itoi)การเลือก BC ตามค่า BFS มีประสิทธิภาพโดยเฉพาะในกรณีที่เครื่องวัดความโค้งกระจกตา ไม่น่าเชื่อถือ การวัดความโค้งกระจกตา การเลือก BC สำหรับผู้ป่วยทั่วไป มักไม่มีประโยชน์ในโรคกระจกตา รูปกรวย Pentacam corneal tomography ค่า Kmax และความหนากระจกตา บริเวณบางที่สุด มีประโยชน์ในการประเมินระยะโรคและการตัดสินใจเปลี่ยนไปใช้เลนส์สเคลอรา แม้ในกรณีรุนแรง (Kmax 69.3D) ก็สามารถปรับปรุงการมองเห็น ด้วยเลนส์สเคลอราได้4) ความหนาแน่นเซลล์เยื่อบุผนังกระจกตา การประเมินความเหมาะสมในการใส่ เมื่อพิจารณาใช้เลนส์สเคลอรา ต้องมี ≥1000 เซลล์/ตร.มม.5)
ในโปรแกรมการสั่งจ่ายเลนส์สัมผัสในตัว «วิธี Itoi» บนเครื่อง OCT ส่วนหน้าตา (CASIA, Tomey Corporation) จะใช้ค่า BFS (best fit sphere) ที่สะท้อนรูปร่างกระจกตา รวมถึงบริเวณพาราเซนทรัลและรอบนอก และแสดงเลนส์ทดลองครั้งแรกที่มีเส้นผ่านศูนย์กลาง 8.5 มม. 8.8 มม. และ 9.4 มม. วิธีนี้ยังมีประสิทธิภาพในกรณีโรคกระจกตา รูปกรวยและสายตาเอียง ไม่ปกติซึ่งค่า keratometer ไม่มีประโยชน์
ในกรณีทั่วไปที่สามารถใช้ค่า keratometer ได้ มีสามวิธีดังนี้
ในกรณีโรคกระจกตา รูปกรวยที่มีสายตาเอียง กระจกตา สูง การใส่เลนส์มักจะชัน ดังนั้นควรเลือกค่าใกล้กับ R1 (เส้นเมอริเดียนอ่อนที่สุด) ในที่สุด BC และขนาดจะถูกกำหนดโดยลองผิดลองถูกขณะตรวจสอบรูปแบบการใส่
แนวทางการใส่: แบบ apical clearance เทียบกับแบบ apical touch
มีสองแนวทางหลักในการใส่คอนแทคเลนส์ชนิดแข็งซึมผ่านแก๊สสำหรับโรคกระจกตา โป่งพอง
แนวทาง ลักษณะ ข้อบ่งชี้ แบบช่องว่างปลายยอด ทำให้ปลายยอดของกรวยลอยตัวเพื่อรักษาช่องว่าง ในการย้อมฟลูออเรสซีน จะเห็นการสะสมสีเขียวที่ปลายยอด ระดับเล็กน้อยถึงปานกลาง ลดการกระตุ้นเชิงกลที่ปลายยอด แบบสัมผัสปลายยอด (สามจุดสัมผัส) รองรับที่สามจุด: ปลายยอดกรวย, บริเวณรอบกลาง และบริเวณรอบนอกสุด การจัดตำแหน่งศูนย์กลางคงที่มากขึ้น กรณีลุกลาม อย่างไรก็ตาม การกระตุ้นปลายยอดเสี่ยงต่อการเกิดแผลเป็น
เมื่อเร็วๆ นี้ สถานพยาบาลหลายแห่งแนะนำแบบช่องว่างปลายยอด โดยนิยมรักษาช่องว่างเล็กน้อยเพื่อป้องกันแผลเป็นที่กระจกตา และการเกิดปุ่มนมจากการกระตุ้นเชิงกลที่ปลายยอด ในการศึกษาเปรียบเทียบโดย Yıldız Taşcı et al. (2023) ไม่มีความแตกต่างอย่างมีนัยสำคัญในค่าสายตาที่แก้ไขแล้วระหว่างคอนแทคเลนส์ชนิดแข็งซึมผ่านแก๊สและคอนแทคเลนส์แบบไฮบริดในโรคกระจกตา โป่งพองระยะลุกลาม และการเลือกที่เหมาะสมขึ้นอยู่กับวิถีชีวิตและความทนทานของผู้ป่วย8)
เกณฑ์ในการพิจารณาเปลี่ยนไปใช้คอนแทคเลนส์สเคลอรา:
Kmax ≥56 D (โรคกระจกตา โป่งพองรุนแรง)
ความหนากระจกตา บางที่สุด ≤450 μm
ไม่สามารถใส่คอนแทคเลนส์ชนิดแข็งซึมผ่านแก๊สได้อย่างเหมาะสม
อาการปวดและความเสียหายของเยื่อบุกระจกตา ซ้ำเมื่อใส่ HCL
แผลเป็นที่ยอดชัดเจนและไม่สามารถหลีกเลี่ยงการสัมผัสยอดได้
ในรายงานของ Almaweri (2025) การมองเห็น ดีขึ้นถึง 20/30 ทำได้ด้วยเลนส์สเคลอรัลแม้ในกรณีรุนแรงที่มี Kmax 69.3 D 4) ทำให้เป็นทางเลือกที่แข็งแกร่งเพื่อหลีกเลี่ยงการผ่าตัด
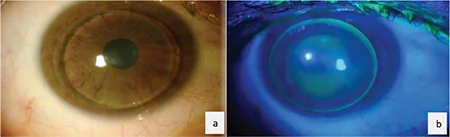
เลนส์ RGP Rose K2 ที่ใส่ในตาโรคกระจกตารูปกรวย: ภาพจาก slit-lamp (a) และรูปแบบการย้อมฟลูออเรสซีนด้วยแสงสีฟ้าโคบอลต์ (b) Yıldız Taşcı Y, Saraç Ö, Çağıl N, Yeşilırmak N. Comparison of Hybrid Contact Lenses and Rigid Gas-Permeable Contact Lenses in Moderate and Advanced Keratoconus. Turk J Ophthalmol. 2023;53(3):142-148. Figure 2. PM
CI D: PMC10286838. DOI: 10.4274/tjo.galenos.2022.82754. License: CC BY.
ภาพจาก slit-lamp (a) และรูปแบบ
การย้อมฟลูออเรสซีน ด้วยแสงสีฟ้าโคบอลต์ (b) ของเลนส์ RGP Rose K2 ที่ใส่ในตาโรค
กระจกตา รูปกรวยระยะลุกลาม ใน (b) สังเกตเห็นการสะสมของ
ฟลูออเรสซีน สีเขียว (clearance) ที่ยอด
กระจกตา (ศูนย์กลางกรวย) ในขณะที่บริเวณรอบนอกปรากฏเป็นแถบสีเข้มบางๆ ของชั้นน้ำตา รูปแบบนี้เป็นรูปแบบทั่วไปของแบบ clearance ยอด (apical clearance) ซึ่งเป็นมาตรฐานในการประเมินการสวมใส่ R
GP สอดคล้องกับการประเมินการสวมใส่ด้วย
ฟลูออเรสซีน ที่กล่าวถึงในหัวข้อ “วิธีการวินิจฉัยและตรวจสอบ”
การตรวจการสวมใส่ทำครั้งแรกด้วยกำลังขยายต่ำโดยไม่ย้อมสีเพื่อตรวจสอบความสมดุลระหว่างรอยแยกเปลือกตาและ HCL การสวมใส่ได้รับการยืนยันด้วยการย้อมฟลูออเรสซีน แต่เนื่องจากน้ำตามากเกินไปอาจทำให้การประเมินผิดพลาด ให้รอจนกว่าน้ำตาลดลงหรือใช้ยาชาหยอดตาเพื่อให้ได้ปริมาณน้ำตาที่เหมาะสมก่อนประเมิน
ความสัมพันธ์ระหว่าง BC และความโค้งของกระจกตา ประเมินจากตำแหน่งของเลนส์เมื่ออยู่ตรงกลาง
หากกำลังทรงกลมของการแก้ไขเพิ่มเติมเกิน ±3.0 ถึง 4.0 D จะเกิดผลกระทบของระยะห่างยอดกระจกตา (12 มม.) จำเป็นต้องคำนวณโดยใช้ตารางแก้ไขระยะห่างยอดกระจกตา
ขึ้นอยู่กับรูปแบบการสวมใส่ HCL น้ำตาอาจทำหน้าที่เป็นเลนส์ (ผลของเลนส์น้ำตา) และควรสังเกตว่าการเปลี่ยน BC จะเปลี่ยนกำลังทรงกลม การทำให้ BC แบนขึ้น 0.05 มม. ทำให้เลนส์น้ำตาทำงานเป็นเลนส์เว้า (-0.25 D) ในขณะที่ทำให้ชันขึ้น 0.05 มม. ทำให้ทำงานเป็นเลนส์นูน (+0.25 D)
Q
ฉันได้ยินว่าการผ่าตัดต้อกระจกหลัง LASIK ทำให้เกิดความคลาดเคลื่อนของการหักเหแสงมาก เลนส์ RGP ก็มีปัญหาหรือไม่?
A
ในการสั่งจ่ายเลนส์ RGP หลัง LASIK การเลือก BC แตกต่างเนื่องจากการแบนของผิวหน้าด้านหน้ากระจกตา ต้องทำการสวมใส่โดยอาศัยความเข้าใจรูปร่างจริงของกระจกตา โดยใช้การวิเคราะห์ภูมิประเทศของกระจกตา อย่าพึ่งพาค่า keratometer เพียงอย่างเดียว ใช้ OCT ส่วนหน้าเพื่อให้สามารถสวมใส่ได้อย่างเหมาะสม
การวิเคราะห์รูปทรงกระจกตา OCT ส่วนหน้าการเลือกเลนส์ทดลองครั้งแรก : เลือกเลนส์ที่มีเส้นผ่านศูนย์กลาง 8.5/8.8/9.4 มม. โดยใช้วิธี Itoi เป็นต้นการสวมทดสอบ : ประเมินด้วยรูปแบบฟลูออเรสซีน (ประเมินหลังจากน้ำตาคงที่)การปรับความพอดี : ปรับ BC และเส้นผ่านศูนย์กลางโดยลองผิดลองถูกการหาค่าสายตาเหนือเลนส์ : กำหนดกำลังแก้ไขเพิ่มเติม โดยพิจารณาการแก้ไขระยะยอดกระจกตา การกำหนดกำลังสุดท้ายและใบสั่งยา
การดูแลพื้นฐานของ HCL คือการทำความสะอาดและล้าง โดยปกติไม่จำเป็นต้องฆ่าเชื้อ แต่สำหรับเลนส์ที่มีรูปทรงซับซ้อน เช่น เลนส์ออร์โธเคราโทโลจี ยังคงแนะนำให้ฆ่าเชื้อแม้จะเป็น HCL
สำหรับคราบที่ขจัดออกยากด้วยการดูแลปกติ แนะนำให้ใช้น้ำยาทำความสะอาดเฉพาะ แต่ต้องระวังเพราะน้ำยาทำความสะอาดที่มีสารขัดถูไม่สามารถใช้กับ HCL บางชนิดได้ การวินิจฉัยและรักษาโรคกระจกตา อักเสบติดเชื้อที่เกี่ยวข้องกับคอนแทคเลนส์เป็นไปตามแนวทางปฏิบัติทางคลินิกสำหรับโรคกระจกตา อักเสบติดเชื้อ (ฉบับที่ 3) 11) Sonsino และ Mathe (2013) ให้คำแนะนำเกี่ยวกับการจัดการระยะห่างกระจกตา เมื่อใส่เลนส์สเคลอรอล 12) ทฤษฎีและการประยุกต์ใช้เลนส์สเคลอรอลโดย Barnett และ Johns (2017) ก็มีประโยชน์เป็นข้อมูลอ้างอิงในการสั่งจ่าย 13) Visser และคณะ (2007) ให้ลักษณะทางคลินิกของเลนส์สเคลอรอล และ AAO PPP สำหรับภาวะกระจกตาโป่งพอง (2024) 7) ให้คำแนะนำตามหลักฐานสำหรับการจัดการโรคกระจกตา รูปกรวย 15)
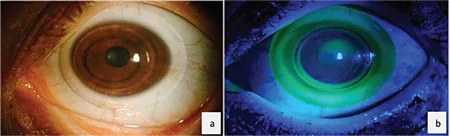
เลนส์ไฮบริด AirFlex ที่สวมบนตากระจกตารูปกรวย: ภาพจากกล้องจุลทรรศน์ชนิดร่อง (a) และรูปแบบการย้อมฟลูออเรสซีนภายใต้แสงสีฟ้าโคบอลต์ (b) Yıldız Taşcı Y, Saraç Ö, Çağıl N, Yeşilırmak N. Comparison of Hybrid Contact Lenses and Rigid Gas-Permeable Contact Lenses in Moderate and Advanced Keratoconus. Turk J Ophthalmol. 2023;53(3):142-148. Figure 1. PM
CI D: PMC10286838. DOI: 10.4274/tjo.galenos.2022.82754. License: CC BY.
ภาพจากกล้องจุลทรรศน์ชนิดร่อง (a) และรูปแบบ
การย้อมฟลูออเรสซีน ภายใต้แสงสีฟ้าโคบอลต์ (b) ของเลนส์ไฮบริด AirFlex ที่สวมบนตา
กระจกตา รูปกรวยที่ลุกลาม ใน (b) จะเห็นการสะสมสีเขียวใต้บริเวณแข็งตรงกลาง (ระยะห่างยอด
กระจกตา ) และขอบกับกระโปรงอ่อนโดยรอบปรากฏเป็นวงแหวน เลนส์ไฮบริดเป็นทางเลือกในการเพิ่มความเสถียรในขณะที่ยังคงความเหมาะสมของ R
GP สำหรับกรณีที่ยากต่อการใช้ R
GP เพียงอย่างเดียว ซึ่งสอดคล้องกับทางเลือกอื่นก่อนการเปลี่ยนไปใช้เลนส์สเคลอรอลที่กล่าวถึงในหัวข้อ “การรักษามาตรฐาน”
สำหรับกรณีสายตาเอียง ไม่สม่ำเสมอขั้นสูงและกระจกตา รูปกรวยที่ยากต่อการจัดการด้วย HCL คอนแทคเลนส์สเคลอรอลกลายเป็นทางเลือกที่ทรงพลัง เลนส์สเคลอรอลเป็นเลนส์แข็งที่ซึมผ่านก๊าซได้ซึ่งครอบคลุมกระจกตา ทั้งหมดเป็นรูปโดมและวางตัวบนตาขาว ทำให้เกิดแหล่งกักเก็บของเหลวระหว่างเลนส์และกระจกตา 6)
ลักษณะ HCL เลนส์สเคลอรอล ตำแหน่งสัมผัส กระจกตา บนตาขาว และเยื่อบุตา ความรู้สึกสิ่งแปลกปลอม มากในช่วงแรก น้อยกว่า HCL การปกป้องกระจกตา มีการสัมผัสโดยตรง ได้รับการปกป้องโดยแหล่งกักเก็บของเหลว การแก้ไขสายตาเอียง ไม่ปกติ ได้ผล จัดการกับสายตาเอียง ไม่ปกติที่รุนแรงกว่า การใช้ในญี่ปุ่น ทั่วไป จำกัดเฉพาะคลินิกเอกชนและผู้เชี่ยวชาญ
ในการศึกษาดวงตา 846 ดวง มีเพียง 1.65% ที่ต้องได้รับการปลูกถ่ายกระจกตา หลังจากการใช้เลนส์สเคลอรัล แสดงให้เห็นว่าแม้แต่โรคกระจกตา โป่งพองระยะลุกลามก็สามารถหลีกเลี่ยงการปลูกถ่ายกระจกตา ได้ 4)
BostonSight PROSE (การทดแทนเทียมสำหรับระบบนิเวศพื้นผิวลูกตา) เป็นรูปแบบการรักษาที่ได้รับการอนุมัติจาก FDA ในปี 1994 โดยใช้อุปกรณ์ตาเทียม ที่ปรับแต่งได้สูง 3) สามารถระบุคุณสมบัติได้ถึง 8 เส้นเมอริเดียนอิสระ ทำให้สามารถจัดการกับรูปทรงพื้นผิวตาที่ซับซ้อนได้ เมื่อเทียบกับ 2-4 เส้นเมอริเดียนของเลนส์สเคลอรัลที่มีจำหน่ายทั่วไป 3)
เลนส์สเคลอรัลสามารถสั่งจ่ายเป็นบริการทางการแพทย์ส่วนตัวในสถานพยาบาลเฉพาะทางบางแห่ง และยังใช้สำหรับภาวะตาแห้ง รุนแรง เช่น โรคเพมฟิกอยด์ที่ตา และกลุ่มอาการสตีเวนส์-จอห์นสัน 6) รายงานการจัดการและการรักษา TFOS DEWS III (2025) อธิบายถึงบทบาทของเลนส์สเคลอรัลในการจัดการภาวะตาแห้ง รุนแรง 6) Schornack และ Patel (2010) ได้ให้แนวทางปฏิบัติสำหรับการจัดการโรคกระจกตา โป่งพองด้วยเลนส์สเคลอรัล 15) ซึ่งเป็นเอกสารอ้างอิงที่มีประโยชน์เป็นกลยุทธ์การรักษาเพื่อหลีกเลี่ยงการปลูกถ่ายกระจกตา นอกจากนี้ AAO PPP สำหรับอาการบวมและขุ่นของกระจกตา (2024) 2) ยังถูกอ้างอิงเป็นเกณฑ์ในการบ่งชี้การปลูกถ่ายกระจกตา
เลนส์สเคลอรัลอาจทำให้รู้สึกเหมือนมีสิ่งแปลกปลอมรุนแรงในช่วงแรก แต่คุณสามารถปรับตัวได้ด้วยเคล็ดลับเล็กน้อย ในช่วงแรก ให้ลองยกคางขึ้นเล็กน้อยและมองลงมา นอกจากนี้ การขยับตาขึ้นลงซ้ายขวาอาจทำให้เลนส์เคลื่อน ดังนั้นควรพยายามขยับศีรษะแทนการขยับตา
เลนส์สเคลอรัลที่ปรับแต่งได้สูง เช่น BostonSight PROSE (ได้รับการอนุมัติจาก FDA ในปี 1994) 3) ต้องมีการประกอบโดยทีมงานที่ผ่านการฝึกอบรมเฉพาะทางในการตรวจหลายครั้ง
ขั้นตอนทั่วไปในการสั่งจ่ายเลนส์สเคลอรัลมีดังนี้:
การประเมิน : วิเคราะห์รูปทรงกระจกตา , OCT ส่วนหน้า, ความหนาแน่นของเซลล์เยื่อบุผนังกระจกตา (ต้อง ≥ 1,000 เซลล์/ตร.มม.) 5) , และประเมินน้ำตาการทดลองครั้งแรก : เริ่มต้นด้วยการออกแบบมาตรฐานเส้นผ่านศูนย์กลาง 16-18 มม. ประเมินระยะห่างด้วยฟลูออเรสซีน และ OCT ส่วนหน้าการปรับแต่ง : ปรับความโค้งของโซน Landing เพื่อให้ได้การสวมใส่ที่มั่นคงโดยไม่มีแรงกดหรือฟองอากาศการฝึกสวมใส่ : ฝึกใส่และถอดเลนส์ หากถอดยาก ให้ใช้อุปกรณ์ช่วย เช่น ที่ดูดการติดตามผลเป็นระยะ : ตรวจสอบความหนาแน่นของเซลล์เยื่อบุผนังกระจกตา และการเปลี่ยนแปลงของระยะห่างทุก 3-6 เดือน
มาตรการป้องกันฝ้าตอนกลางวัน : สามารถปรับปรุงได้โดยลดการเกิดฟองอากาศระหว่างการใส่และใช้เลนส์ที่ออกแบบ SmartChannels 6) การเปลี่ยนน้ำยาเติมก็มีประสิทธิภาพเช่นกัน ในรายงานลักษณะทางคลินิกของ Visser et al. (2007) อัตราการใส่ต่อเนื่อง 1 ปีอยู่ที่ 73% และสาเหตุหลักของการหยุดใส่คือความยากในการใส่และถอด 14)
Q
ควรเปลี่ยน IOL เมื่อใด (ในกรณีเปลี่ยนไปใช้เลนส์สเคลอรา)?
A
เมื่อการใส่ HCL กลายเป็นเรื่องยากเนื่องจากโรคกระจกตา รูปกรวย แนะนำให้เปลี่ยนไปใช้เลนส์สเคลอรา แม้ในโรคกระจกตา รูปกรวยระยะลุกลาม (Amsler-Krumeich Grade 4) ก็มีรายงานการปรับปรุงการมองเห็นโดยไม่แก้ไข (นับนิ้ว) เป็นการมองเห็นที่แก้ไขแล้ว 20/30 ด้วยเลนส์สเคลอรา 4) โปรดปรึกษาจักษุแพทย์ผู้เชี่ยวชาญเมื่อการใส่ HCL กลายเป็นเรื่องยากเพื่อกำหนดเวลาที่เหมาะสมในการเปลี่ยน
เมื่อใส่ HCL พื้นผิวด้านหน้าของเลนส์จะให้พื้นผิวเชิงแสงที่มั่นคง และเกิดเลนส์น้ำตาขึ้นระหว่างพื้นผิวด้านหลังของเลนส์กับพื้นผิวด้านหน้าของกระจกตา เลนส์น้ำตานี้จะแก้ไขสายตาเอียง ไม่สม่ำเสมอของกระจกตา ทำให้เกิดผลการแก้ไขของ HCL
โครงสร้างสามโซนของเลนส์สเคลอราดังนี้:
โซนเชิงแสง (Optic Zone) : พื้นผิวด้านหน้าเป็นแบบทรงกลมหรือไม่ทรงกลมที่ทำหน้าที่แก้ไขสายตา สร้างช่องเก็บของเหลว (fluid vault) ระหว่างพื้นผิวด้านหลังและพื้นผิวด้านหน้าของกระจกตา โซนสัมผัส (Haptic) : ส่วนรอบนอกที่วางตัวบนลิมบัส และสเคลอรา ทำหน้าที่รักษาเสถียรภาพและการจัดตำแหน่งศูนย์กลางของเลนส์ SmartChannels (ร่องรัศมี) ช่วยส่งเสริมการแลกเปลี่ยนน้ำตาโซนขอบ : ขอบด้านนอกของโซนสัมผัส ออกแบบมาเพื่อลดแรงกดบนพื้นผิวตา
โดยทั่วไประยะห่าง (clearance) ของช่องเก็บของเหลวที่เหมาะสมคือ 200-500 μm เนื่องจากระยะห่างจะลดลงประมาณ 100-150 μm หลังจากใส่หลายชั่วโมงเนื่องจากการจมของเลนส์ลงในเนื้อเยื่อเยื่อบุตา จึงต้องพิจารณาการเปลี่ยนแปลงนี้ในการตั้งค่าเริ่มต้น Sonsino and Mathe (2013) วัดการเปลี่ยนแปลงของระยะห่างหลังการใส่และรายงานความสำคัญของการตั้งค่าเริ่มต้นที่เหมาะสม 12)
การรวมกันของวัสดุ Dk สูง (Dk 141-180) และความหนากลางต่ำ (CT 0.30-0.35 มม.) ช่วยเพิ่มการส่งออกซิเจนไปยังกระจกตา ให้สูงสุด 3)
การเสียดสีระหว่าง HCL และพื้นผิวตาขณะกระพริบตาทำให้เกิดความเสียหายต่อเยื่อบุผิว ใน HCL เลนส์จะเคลื่อนที่ขึ้นลงประมาณ 2 มม. ทุกครั้งที่กระพริบตา และดูดน้ำตาจากทิศทาง 3 นาฬิกาและ 9 นาฬิกา ทำให้เกิดการพร่องของน้ำตาในบริเวณเหล่านั้น ส่งผลให้เกิดโรคกระจกตา อักเสบแบบจุดตื้น เมื่อเพิ่มการกระตุ้นเชิงกลจากขอบเลนส์ อาจลุกลามไปสู่การกร่อนของกระจกตา หรือการแทรกซึมของกระจกตา
การก่อตัวของไบโอฟิล์มภายในกล่องใส่เลนส์เป็นปัจจัยเสี่ยงสำคัญของโรคกระจกตา อักเสบติดเชื้อ และการเปลี่ยนกล่องใส่เลนส์เป็นประจำเป็นกุญแจสำคัญในการป้องกัน
ก่อนใส่ : ขัดเลนส์ด้วยน้ำยาทำความสะอาดเฉพาะ และล้างด้วยน้ำเกลือปกติให้สะอาดหลังใส่ : หลังจากทำความสะอาด ให้เก็บในน้ำยาสำหรับเก็บรักษาเฉพาะ (ห้ามใช้น้ำประปาหรือน้ำกลั่น)การจัดการกล่องใส่เลนส์ : หลังจากใช้ทุกวัน ให้ล้างกล่องด้วยน้ำยาเฉพาะ และผึ่งให้แห้งโดยคว่ำลง เปลี่ยนทุก 1-3 เดือนน้ำยาทำความสะอาดพิเศษ : การดูแลรายสัปดาห์เพื่อขจัดโปรตีน น้ำยาทำความสะอาดที่มีสารขัดถูอาจไม่เหมาะกับวัสดุเลนส์บางชนิด จึงต้องตรวจสอบการจัดการกรณีฉุกเฉิน : หากมีขี้ตา ตาแดง ปวด หรือตามัว ให้หยุดใส่เลนส์ทันทีและสงสัยโรคกระจกตา อักเสบติดเชื้อ ไปพบแพทย์ในวันเดียวกัน1)
ในโรคกระจกตา อักเสบติดเชื้อที่เกิดร่วมกับโรคกระจกตา โป่งพอง เนื่องจากโครงสร้างกระจกตา อ่อนแอ จึงมีความเสี่ยงต่อการลุกลามอย่างรวดเร็ว ดังนั้นการพบแพทย์เร็ว การเพาะเชื้อเร็ว และการรักษาด้วยยาปฏิชีวนะเร็วเป็นกุญแจสำคัญในการพยากรณ์การมองเห็น ที่ดีขึ้น
กำลังมีการวิจัยเพื่อใช้ช่องเก็บของเหลวในเลนส์สัมผัสตาขาว เป็นแพลตฟอร์มนำส่งยา มีรายงานการปรับปรุงภาวะเส้นเลือดงอกที่กระจกตา โดยการเติม bevacizumab (ยาต้าน VEGF ) ลงในช่องเก็บของเหลว และการใช้ cyclosporine 0.05% ในการรักษาโรคตาแห้ง 6)
SmartChannels (ร่องรัศมีบนผิวด้านหลังของส่วนยึด) ช่วยส่งเสริมการแลกเปลี่ยนน้ำตาและลดแรงดูดใต้เลนส์3) การเจาะรู (รูเล็กเส้นผ่านศูนย์กลาง 0.25-0.50 มม.) เพื่อระบายอากาศก็ใช้ในกรณีที่เยื่อบุผนังกระจกตา ทำงานผิดปกติ
เลนส์สัมผัสตาขาว ยังมีประโยชน์ในกลุ่มอาการสตีเวนส์-จอห์นสัน กลุ่มอาการโจเกรน โรคปฏิกิริยาต่อต้านผู้รับเรื้อรังทางตา และโรคกระจกตา เปิด (CPEO) โดยมีคะแนน OSDI (ดัชนีโรคผิวตาดีขึ้นอย่างมากจาก 95.83 เป็น 4.175) ในกลุ่มอาการ KID การใส่ PROSE ทำให้คราบเยื่อบุกระจกตา หดตัวและผิวตามีเสถียรภาพในระยะยาว3)
ในรายงานของ Visser et al. (2007) เกี่ยวกับลักษณะทางคลินิกของเลนส์สเคลอรา มีรายงานอัตราการใส่ต่อเนื่องและความพึงพอใจของผู้ป่วยสูง 14) ซึ่งมีส่วนช่วยในการปรับปรุงคุณภาพชีวิตในกรณีสายตาเอียง ไม่สม่ำเสมอขั้นรุนแรง
สำหรับกรณีที่ใส่ RGP เพียงอย่างเดียวได้ยาก คอนแทคเลนส์ไฮบริด (RGP ตรงกลาง + กระโปรงนุ่มรอบนอก) ก็เป็นทางเลือกหนึ่ง ในการศึกษาเปรียบเทียบของ Yıldız Taşcı et al. (2023) พบว่าความคมชัดของการมองเห็นที่แก้ไขแล้ว ระหว่าง RGP และคอนแทคเลนส์ไฮบริดเทียบเท่ากันในโรคกระจกตา รูปกรวยระดับปานกลางและรุนแรง 8) คอนแทคเลนส์ไฮบริดอาจทำให้รู้สึกสิ่งแปลกปลอมน้อยกว่า RGP และสวมใส่สบายกว่า
อาการมัวตอนกลางวัน (midday fogging) ของเลนส์สเคลอราเกิดจากการสะสมของเศษสิ่งตกค้างในแหล่งกักเก็บน้ำตา และการเพิ่ม SmartChannels ร่วมกับการฟิตติ้งที่เหมาะสมเป็นมาตรการแก้ไข 6) การศึกษาเปรียบเทียบคุณภาพสูงที่สนับสนุนการใช้เลนส์สเคลอราในการจัดการภาวะตาแห้ง ยังขาดอยู่ในปัจจุบัน 6) และคาดหวังการศึกษาในระยะยาวแบบไปข้างหน้าในอนาคต ใน AAO PPP โรคกระจกตา ยืดขยาย (2024) 7) ระบุชัดเจนว่าคอนแทคเลนส์มีบทบาทสำคัญในการจัดการโรคกระจกตา รูปกรวย และแนะนำแนวทางแบบเป็นขั้นตอนตั้งแต่ RGP ไปจนถึงเลนส์สเคลอรา
การฟิตติ้งและการจัดการเลนส์สเคลอราต้องดำเนินการภายใต้คำแนะนำของจักษุแพทย์หรือผู้เชี่ยวชาญด้านคอนแทคเลนส์ที่มีความรู้และประสบการณ์เฉพาะทาง อัตราการใส่ต่อเนื่องที่ 1 ปีประมาณ 73% และสาเหตุหลักที่หยุดใส่คือความยากในการใส่และถอด 3) ความเสี่ยงต่อการติดเชื้อ การสร้างเส้นเลือดใหม่ที่กระจกตา และอาการบวมน้ำที่กระจกตา มีเช่นเดียวกับคอนแทคเลนส์ชนิดอื่น 3)
American Academy of Ophthalmology. Bacterial Keratitis Preferred Practice Pattern. Ophthalmology. 2024;131(2):P265-P330.
American Academy of Ophthalmology. Corneal Edema and Opacification Preferred Practice Pattern. Ophthalmology. 2024.
Gagliardi M, Asghari B. Two cases of therapeutic scleral lenses for KID syndrome. Am J Ophthalmol Case Rep. 2025;37:102261.
Almaweri A. Avoiding Surgery: Successful Management of a Patient With Severe Keratoconus Using Scleral Contact Lenses. Cureus. 2025;17(8):e90263.
Erdinest N, Shemesh N, London N, et al. Chronic Progressive External Ophthalmoplegia (CPEO): Rehabilitation utilizing scleral contact lenses. Am J Ophthalmol Case Rep. 2025;39:102411.
Tear Film & Ocular Surface Society. TFOS DEWS III Management and Therapy Report. Am J Ophthalmol. 2025;279:72-178.
AAO Corneal/External Disease PPP Panel. Corneal Ectasia Preferred Practice Pattern. San Francisco: American Academy of Ophthalmology; 2024.
Yıldız Taşcı Y, Saraç Ö, Çağıl N, Yeşilırmak N. Comparison of Hybrid Contact Lenses and Rigid Gas-Permeable Contact Lenses in Moderate and Advanced Keratoconus. Turk J Ophthalmol. 2023;53(3):142-148.
Rabinowitz YS. Keratoconus. Surv Ophthalmol. 1998;42:297-319.
Romero-Jiménez M, Santodomingo-Rubido J, Wolffsohn JS. Keratoconus: a review. Cont Lens Anterior Eye. 2010;33:157-166.
感染性角膜炎診療ガイドライン作成委員会. 感染性角膜炎診療ガイドライン(第3版). 日眼会誌. 2024.
Sonsino J, Mathe DS. Central corneal clearance in patients successfully wearing scleral lens for keratoconus. Optom Vis Sci. 2013;90:e272-e278.
Barnett M, Johns LK. Contemporary Scleral Lenses: Theory and Application. Bentham Science Publishers; 2017.
Visser ES, Visser R, van Lier HJ, Otten HM. Modern scleral lenses part I: clinical features. Eye Contact Lens. 2007;33:13-20.
Schornack MM, Patel SV. Scleral lenses in the management of keratoconus. Eye Contact Lens. 2010;36:39-44.