ภาวะตาแห้ง เป็นโรคหลายปัจจัยซึ่งมีลักษณะสำคัญคือความคงตัวของฟิล์มน้ำตาลดลง ทำให้เกิดอาการไม่สบายตาและความผิดปกติของการมองเห็น ตามเกณฑ์การวินิจฉัยของญี่ปุ่น (ปรับปรุงปี 2016) การวินิจฉัยที่แน่นอนต้องมีอาการร่วมกับค่า BUT ≤ 5 วินาที
กลไกพยาธิสภาพแบ่งเป็น 3 ประเภท: ชนิดน้ำตาน้อย ชนิดระเหยมากเกินไป ชนิดความสามารถในการเปียกลดลง (ชนิด BUT สั้นลง)
ระบุรูปแบบการแตกตัวของฟิล์มน้ำตาตาม TFOD (การวินิจฉัยตามฟิล์มน้ำตา) และเลือก TFOT (การรักษาแยกตามชั้น)
แนวทางการดูแลรักษาภาวะตาแห้ง ของญี่ปุ่น (วารสารสมาคมจักษุวิทยาญี่ปุ่น, 2019) แนะนำ diquafosol, rebamipide และปลั๊กอุดจุดน้ำตา 7)
TFOS DEWS III (2025) นำเสนอขั้นตอนการรักษาแบบเป็นลำดับขั้นตามชนิดของโรค 1)
ระบบการรักษาแบบเป็นขั้นตอนได้รับการจัดตั้งขึ้น ตั้งแต่การปรับเปลี่ยนวิถีชีวิต ยาหยอดตา อุปกรณ์รักษา ไปจนถึงการผ่าตัด
ภาวะตาแห้ง (dry eye syndrome) เป็นโรคที่ความคงตัวของฟิล์มน้ำตาลดลงจากปัจจัยต่างๆ ทำให้เกิดอาการไม่สบายตาและความผิดปกติของการมองเห็น และอาจมีรอยโรคที่ผิวตาร่วมด้วย
ตามคำจำกัดความของสมาคมวิจัยโรคตาแห้งแห่งประเทศญี่ปุ่น (ฉบับปรับปรุง พ.ศ. 2559) ได้ให้คำจำกัดความไว้ดังนี้
“โรคที่ความคงตัวของชั้นน้ำตาลดลงจากปัจจัยต่างๆ ทำให้เกิดอาการไม่สบายตาและการทำงานของการมองเห็น ผิดปกติ และอาจมีรอยโรคที่ผิวลูกตาร่วมด้วย”
จุดเด่นของคำจำกัดความของญี่ปุ่นคือการกำหนดให้ การลดลงของความคงตัวของชั้นน้ำตาเป็นกลไกหลักของพยาธิสภาพ โดยผลบวกของการย้อมฟลูออเรสซีน เพื่อหารอยโรคเยื่อบุผิวถูกตัดออกจากเกณฑ์การวินิจฉัย ทำให้สามารถวินิจฉัย DED ชนิดความคงตัวของน้ำตาลดลง (BUT สั้นลง) ได้อย่างแน่นอน
คำจำกัดความเดิม (พ.ศ. 2549 โดยสมาคมวิจัยโรคตาแห้ง) ระบุว่าเป็น “โรคเรื้อรังของน้ำตาและเยื่อบุกระจกตา และเยื่อบุตา ขาวที่เกิดจากปัจจัยต่างๆ ร่วมกับอาการไม่สบายตาและการมองเห็น ผิดปกติ” ญี่ปุ่นได้ปรับปรุงเกณฑ์การวินิจฉัยถึง 3 ครั้งในปี พ.ศ. 2538, 2549 และ 2559 และได้รับการยอมรับในระดับนานาชาติในฐานะประเทศผู้นำด้านการดูแลรักษาโรคตาแห้ง7)
คำจำกัดความของ TFOS DEWS II (พ.ศ. 2559) ระบุว่าเป็น “โรคที่มีหลายปัจจัยของผิวลูกตา ซึ่งมีลักษณะเฉพาะคือการสูญเสียภาวะธำรงดุลของชั้นน้ำตา โดยความไม่เสถียรของชั้นน้ำตาและภาวะน้ำตาต่างชนิดเข้มข้นสูง การอักเสบและการบาดเจ็บของผิวลูกตา และความผิดปกติทางประสาทสัมผัสมีบทบาทเชิงสาเหตุ” ในขณะที่คำจำกัดความของญี่ปุ่นให้ความสำคัญกับ “การลดลงของความคงตัวของชั้นน้ำตา” เป็นหลัก คำจำกัดความระหว่างประเทศยังระบุถึงภาวะน้ำตาต่างชนิดเข้มข้นสูง การอักเสบของผิวลูกตา และความผิดปกติทางประสาทสัมผัสอย่างชัดเจน ซึ่งเป็นจุดแตกต่าง
ความชุกในประเทศญี่ปุ่น :
การศึกษา Koumi (การศึกษาแบบภาคตัดขวางขนาดใหญ่ในประชาชนอายุ 40 ปีขึ้นไป): พบโรคตาแห้งในผู้ชาย 12.5% และผู้หญิง 21.6% 7)
การศึกษาเชิงระบาดวิทยาในนักเรียนมัธยมปลายรายงานความถี่สูงของ DED ชนิด BUT สั้นลง7)
การสำรวจความชุกของ DED ในพนักงานออฟฟิศจำนวน 4,393 คนก็พบความสัมพันธ์กับการทำงานกับหน้าจอ VDT เช่นกัน7)
ความชุกในต่างประเทศ :
มีการรายงานตั้งแต่ 7.4% ถึง 33.7% ซึ่งกว้างขึ้นอยู่กับเกณฑ์การวินิจฉัยและกลุ่มประชากรที่ศึกษา
กลุ่มอายุ 40-50 ปีมีโอกาสเกิดโรคมากที่สุด และพบบ่อยในเพศหญิง เป็นหนึ่งในสาเหตุหลักของการเข้ารับการตรวจทางจักษุวิทยา และมีแนวโน้มเพิ่มขึ้นตามการใช้งานอุปกรณ์ดิจิทัลที่แพร่หลายมากขึ้น1)
กลุ่มอาการโจเกรน (Sjögren’s syndrome) คาดว่ามีผู้ป่วยประมาณ 500,000 ถึง 1,000,000 คนในญี่ปุ่น พบมากในสตรีวัยกลางคนและสูงอายุ โดยเฉพาะช่วงอายุ 40 ปี อัตราส่วนชายต่อหญิงประมาณ 1:14 กลุ่มอาการโจเกรนแบ่งเป็นชนิดปฐมภูมิ (ประมาณ 70%) และชนิดทุติยภูมิ (ประมาณ 30% ร่วมกับโรคคอลลาเจน) ในบรรดาโรคคอลลาเจน โรคข้ออักเสบรูมาตอยด์มักมาพร้อมกับตาแห้ง ชนิดรุนแรง (กลุ่มอาการโจเกรนทุติยภูมิ)
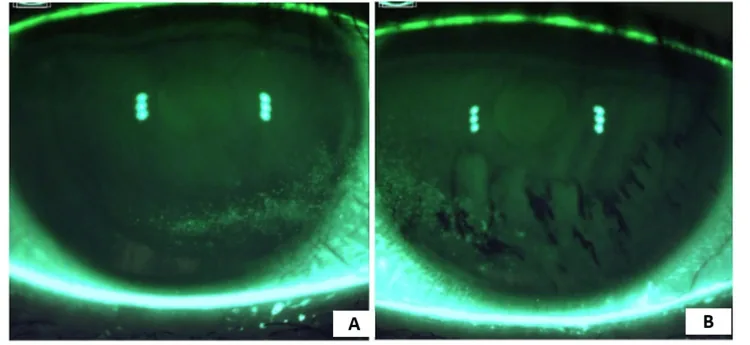
ภาพย้อมฟลูออเรสซินของกระจกตาในตาแห้ง (superficial punctate keratitis บริเวณด้านล่าง) Maiti S, et al. Recalcitrant Dry Eye Disease in a 31-Year-Old Female: Favorable Outcomes Following Complete Ocular Lavage Facilitated by an Irrigating Eyelid Retractor. Cureus. 2025. Figure 2. PM
CI D: PMC11887804. License: CC BY.
ภาพย้อมกระจกตา ภายใต้การรักษาด้วยยา: A แสดง superficial punctate keratitis แบบถาวรบริเวณล่างด้านจมูกของตาขวา, B แสดง superficial punctate keratitis แบบถาวรบริเวณล่างด้านจมูกของตาซ้ายพร้อมรูปแบบการย้อมที่ไม่สม่ำเสมอ สอดคล้องกับ superficial punctate keratitis ที่กล่าวถึงในหัวข้อ ‘2. อาการหลักและอาการแสดงทางคลินิก’
อาการของตาแห้ง มีความหลากหลายมาก การเรียก ‘ความผิดปกติของฟิล์มน้ำตา (tear film dysfunction)’ จะสะท้อนความเป็นจริงได้ดีกว่า
ความรู้สึกมีสิ่งแปลกปลอม・ความรู้สึกสากระคาย
ความรู้สึกร้อนแสบ・ระคายเคือง
อาการไม่สบายตา・เมื่อยล้าทางตา・ตาหนัก
ตามัว・การมองเห็น เปลี่ยนไป (แย่ลงเมื่ออ่านหนังสือ・ใช้คอมพิวเตอร์)
น้ำตาไหล (อาการที่ขัดแย้งจากการหลั่งน้ำตาแบบสะท้อน)ตาแดง ・กลัวแสงอาการตาแห้ง (ในกลุ่มอาการโจเกรนอาจมีปากแห้งร่วมด้วย)
Q
ทำไมตาแห้งแต่กลับมีน้ำตาไหล?
A
ฟิล์มน้ำตาที่ไม่เสถียรจะกระตุ้นกระจกตา ส่งสัญญาณไปยังสมอง และกระตุ้นให้เกิด การหลั่งน้ำตาแบบสะท้อน แต่น้ำตาแบบสะท้อนนี้มีปริมาณมากเพียงชั่วคราวและไม่เพียงพอที่จะฟื้นฟูความเสถียรของฟิล์มน้ำตา ดังนั้นปัญหาพื้นฐานจึงไม่ได้รับการแก้ไข นี่คือสาเหตุที่ผู้ป่วยตาแห้ง มีน้ำตาไหล
การลดลงของ tear meniscus (น้อยกว่า 0.25 มม. บ่งชี้ภาวะตาแห้ง ปริมาณน้ำตาบนผิวตาประมาณ 75–90% อยู่ใน meniscus)
การลดลงของ tear break-up time (BUT ) (≤5 วินาทีถือว่าผิดปกติ)
ความเสียหายของเยื่อบุกระจกตา และเยื่อบุตา จากการย้อม fluorescein (SPK ) ตำแหน่งด้านล่างเป็นลักษณะเฉพาะของตาแห้ง
เยื่อบุตา แดง, papillary hypertrophy, เปลือกตาบวมการอุดตันของต่อม Meibomius และการขับไขมันไม่ดี
กรณีที่มีกลุ่มอาการSjögrenร่วมด้วย เยื่อบุตา ถูกทำลายอย่างชัดเจน แม้จะปิด punctum เพื่อเพิ่มน้ำตาก็ยังไม่ค่อยดีขึ้น (เกี่ยวข้องกับการอักเสบทางภูมิคุ้มกันและการเสียดสีของเปลือกตา)กรณีรุนแรงอาจมี keratitis filamentosa (เส้นใยที่กระจกตา ) ร่วมด้วย
ชนิดน้ำตาลดลง : area break / line break, tear meniscus ลดลง, SPK , ค่า Schirmer I ต่ำชนิดระเหยเพิ่มขึ้น (พื้นหลัง MGD ) : random break, การอุดตันของปากต่อม Meibomius, ชั้นไขมันบางลงชนิดการเปียกน้ำตาลดลง (BUT สั้น) : spot/dimple break, ปริมาณน้ำตาปกติ, การย้อมสีลบ, BUT ≤5 วินาที, อาการทางความรู้สึกรุนแรง
ภาวะตาแห้ง แบ่งใหญ่เป็น ชนิดน้ำตาลดลง และ ชนิดระเหยเพิ่มขึ้น โดยในหลายกรณีพบทั้งสองชนิดร่วมกัน นอกจากนี้ ชนิดการเปียกน้ำตาลดลง (BUT สั้น) เป็นชนิดที่พบได้บ่อยในคนเอเชีย มีลักษณะคือความคงตัวของน้ำตาลดลงอย่างมากแม้ปริมาณการหลั่งน้ำตาจะปกติ
ชนิดน้ำตาลดลง
กลุ่มอาการSjögren : โรคภูมิคุ้มกันตนเองที่มีการอักเสบเรื้อรังของต่อมน้ำตาและต่อมน้ำลาย จำนวนผู้ป่วยประมาณ 500,000–1,000,000 คน พบบ่อยในสตรีวัยกลางคนและสูงอายุช่วงอายุประมาณ 40 ปี (อัตราส่วนชาย:หญิง 1:14)
ชนิดที่ไม่ใช่ Sjögren : การทำงานของต่อมน้ำตาลดลงตามอายุ เบาหวาน ซาร์คอยโดซิส GVHD (โรคกราฟต์เวอร์ซัสโฮสต์) เป็นต้น
จากยา : ยาแก้แพ้ ยาปิดกั้นเบตา ยาขับปัสสาวะ ยาจิตเวช ยาคุมกำเนิดชนิดรับประทาน เป็นต้น ยับยั้งการหลั่งน้ำตา
ชนิดระเหยเพิ่มขึ้น
ความผิดปกติของต่อมไมโบเมียน (MGD ) : การลดลงทั้งคุณภาพและปริมาณของชั้นไขมันทำให้น้ำตาระเหยเพิ่มขึ้น เป็นหนึ่งในสาเหตุหลักของตาแห้ง
ความผิดปกติของการกระพริบตา : การลดลงของอัตราการกระพริบตาและการกระพริบตาไม่สมบูรณ์เมื่อใช้อุปกรณ์ดิจิทัล1)
ปัจจัยสิ่งแวดล้อม : อากาศแห้ง เครื่องปรับอากาศ ลม ความชื้นต่ำ เครื่องทำความชื้นและแว่นตาที่มีแผ่นกั้นด้านข้างมีประสิทธิภาพ1)
การใส่คอนแทคเลนส์ : ผู้ใส่คอนแทคเลนส์ทั่วโลกประมาณ 150 ล้านคน การใส่คอนแทคเลนส์ทำให้ชั้นน้ำตาไม่เสถียรและเพิ่มความเสี่ยงของอาการ DED8)
ตาแห้ง ที่เกี่ยวข้องกับการสวมหน้ากาก (MADE)4)
สาเหตุอื่นๆ ได้แก่ หลัง LASIK /PRK (มักชั่วคราว) ความผิดปกติของเปลือกตา (ตาดำ, หนังตากลับ) โรคกระจกตา จากประสาทเสื่อม (เส้นประสาทไทรเจมินัล เสียหาย) กลุ่มอาการสตีเวนส์-จอห์นสัน การขาดวิตามินเอ เป็นต้น
รายงาน TFOS Lifestyle (2023) ได้จัดระบบกลไกที่วิถีชีวิตสมัยใหม่เพิ่มความเสี่ยงต่อตาแห้ง อย่างเป็นระบบ8)
ความเสี่ยงจากสภาพแวดล้อมดิจิทัล :
อัตราการกระพริบตาลดลงอย่างมากขณะทำงานหน้าจอ (ปกติ 16 ครั้ง/นาที → 5–7 ครั้ง/นาที) และการกระพริบตาไม่สมบูรณ์ก็เพิ่มขึ้น9)
การกระพริบตาไม่สมบูรณ์ขัดขวางการกระจายตัวสม่ำเสมอของชั้นน้ำมัน ทำให้น้ำตาระเหยเพิ่มขึ้น9)
อาการล้าตาจากดิจิทัล (digital eye strain) ทำให้อาการตาแห้ง แย่ลง9)
ความเสี่ยงจากเครื่องสำอางและการแต่งตา :
การทาอายไลเนอร์แบบ tightline (การทาที่โคนขนตาและปากต่อมไมโบเมียน ) ทำให้ปากต่อมไมโบเมียน อุดตัน10)
สารกันเสียในเครื่องสำอาง (เช่น เบนซาลโคเนียมคลอไรด์) เป็นพิษต่อผิวตา10)
ความเสี่ยงด้านโภชนาการ :
การบริโภคกรดไขมันโอเมก้า-6 มากเกินไปเมื่อเทียบกับโอเมก้า-3 อาจส่งเสริมการอักเสบและเพิ่มความเสี่ยงต่อภาวะตาแห้ง 11)
ปัจจัยเสี่ยง (แนวทางปฏิบัติทางคลินิกสำหรับภาวะตาแห้ง ของญี่ปุ่น) :
การสูบบุหรี่เป็นปัจจัยเสี่ยงต่อการเกิดภาวะตาแห้ง 7)
การทำงานหน้าจอ VDT (Visual Display Terminal) เป็นเวลานานเพิ่มความเสี่ยง7)
เบาหวานชนิดที่ 2 และ MGD :
ในการศึกษาภาคตัดขวางในผู้ป่วยเบาหวานชนิดที่ 2 (DM) 108 ตาและผู้ที่ไม่ใช่ DM 194 ตา พบว่ากลุ่ม DM มีความผิดปกติของขอบเปลือกตา การอุดตันของปากต่อมไมโบเมียน ความหนาของต่อมเพิ่มขึ้น การสร้างเส้นเลือดใหม่ และ NIBUT สั้นลงอย่างมีนัยสำคัญ12)
ระดับน้ำตาลในเลือด (HbA1c) สัมพันธ์กับ NIBUT และความหนาของขอบเปลือกตา12)
Q
ทำไมการใช้ดิจิทัลดีไวซ์เป็นเวลานานจึงทำให้ภาวะตาแห้งแย่ลง?
A
ระหว่างทำงานหน้าจอ อัตราการกระพริบตาจะลดลงอย่างมากจากประมาณ 16 ครั้ง/นาที เหลือ 5-7 ครั้ง/นาที และการกระพริบตาไม่สมบูรณ์ (การกระพริบตาที่เปลือกตาปิดไม่สนิท) เพิ่มขึ้น9) การกระพริบตาไม่สมบูรณ์ทำให้ชั้นไขมันไม่กระจายตัวสม่ำเสมอบนผิวกระจกตา ส่งผลให้น้ำตาระเหยเพิ่มขึ้นในบริเวณที่ชั้นน้ำมันบาง แนะนำให้ปฏิบัติตาม กฎ 20-20-20 (ทุก 20 นาที มองไปไกล 20 ฟุตเป็นเวลา 20 วินาที) และกระพริบตาให้สมบูรณ์อย่างมีสติ9)
การใช้อุปกรณ์ดิจิทัลเป็นเวลานานทำให้อัตราการกระพริบตาลดลงและการกระพริบตาไม่สมบูรณ์ ซึ่งทำให้ตาแห้ง แย่ลง9) การปฏิบัติตามกฎ 20-20-20 (ทุก 20 นาที มองไกล 20 ฟุตเป็นเวลา 20 วินาที) การกระพริบตาอย่างมีสติ การเพิ่มความชื้นในห้อง และการรับประทานอาหารที่มีกรดไขมันโอเมก้า 3 ได้รับการแนะนำ11) การสูบบุหรี่เป็นปัจจัยเสี่ยงและการเลิกบุหรี่จึงมีความสำคัญ7) การนอนหลับที่เพียงพอก็สำคัญต่อการจัดการตาแห้ง 1)
ได้รับการวินิจฉัยว่าเป็นตาแห้ง เมื่อเข้าเกณฑ์ทั้ง 2 ข้อ ต่อไปนี้
มีอาการทางความรู้สึก (อาการไม่สบายตา, ความผิดปกติทางการมองเห็น )
ระยะเวลาแตกตัวของฟิล์มน้ำตา (BUT ) ≤ 5 วินาที
จากการปรับปรุงปี 2016 การพบรอยโรคของเยื่อบุผิวจากการย้อมฟลูออเรสซีน ถูกตัดออกจากรายการบังคับสำหรับการวินิจฉัยที่แน่นอน การเปลี่ยนแปลงนี้สะท้อนให้เห็นถึงความเป็นจริงทางคลินิกในญี่ปุ่นที่ตาแห้ง ชนิดความคงตัวของฟิล์มน้ำตาลดลง (ชนิด BUT สั้น) เป็นส่วนใหญ่
ตามเกณฑ์วินิจฉัยเดิม (ฉบับปี 2006) ผู้ที่มี “3 องค์ประกอบคือ อาการทางความรู้สึก ความผิดปกติของน้ำตา และรอยโรคเยื่อบุผิวกระจกตา และเยื่อบุตา ” ถือเป็นตาแห้ง (กรณีที่แน่นอน)
แนวทางปฏิบัติทางคลินิกตาแห้ง ของญี่ปุ่นแนะนำให้ใช้แบบสอบถามที่ตรงตามความเชื่อมั่น ความถูกต้อง และการตอบสนองต่อการเปลี่ยนแปลงเพื่อประเมินอาการ7)
วินิจฉัยเมื่อมี ≥ 2 ข้อจาก 4 ข้อ:
พยาธิสภาพชิ้นเนื้อ : ตรวจชิ้นเนื้อต่อมน้ำลายริมฝีปากหรือต่อมน้ำตาพบ ≥ 1 focus/4mm² (มีการแทรกซึมของลิมโฟไซต์ ≥ 50 เซลล์รอบท่อต่อม)การตรวจช่องปาก : ภาพถ่ายรังสีต่อมน้ำลายระยะ 1 ขึ้นไป หรือการหลั่งน้ำลายลดลง (การทดสอบเคี้ยวหมากฝรั่ง ≤ 10 mL/10 นาที, การทดสอบ Saxon ≤ 2 g/2 นาที) + การ scan ต่อมน้ำลายพบการทำงานลดลงการตรวจตา : การทดสอบ Schirmer ≤ 5 mm/5 นาที และ การย้อม rose bengal (คะแนน van Bijsterveld ≥ 3) หรือการทดสอบย้อมฟลูออเรสซีน ให้ผลบวกการตรวจซีรั่ม : แอนติบอดีต่อ SS-A/Ro ให้ผลบวก หรือแอนติบอดีต่อ SS-B/La ให้ผลบวก
เนื่องจากอาการของโรคตาแห้งมักไม่สอดคล้องกับผลการตรวจทางคลินิก จึงได้มีการพัฒนาแบบสอบถามเพื่อวัดอาการเชิงปริมาณ TFOS DEWS III ยังกำหนดให้การประเมินอาการเป็นพื้นฐานสำหรับการวินิจฉัยและการประเมินประสิทธิภาพการรักษา1) แนวทางปฏิบัติทางคลินิกโรคตาแห้งของญี่ปุ่นยังเน้นความน่าเชื่อถือ ความถูกต้อง และการตอบสนองของแบบสอบถาม7)
OSDI (ดัชนีโรคผิวตาดำ) : แบบสอบถาม 12 ข้อที่ใช้กันอย่างแพร่หลายที่สุดในระดับสากลในฐานะผลลัพธ์ที่รายงานโดยผู้ป่วย (PRO) ในการทดลองทางคลินิก ประกอบด้วย 3 ระดับย่อย ได้แก่ “อาการทางตา” “การทำงานที่เกี่ยวข้องกับการมองเห็น ” และ “สิ่งกระตุ้นจากสิ่งแวดล้อม” แบ่งเป็น 0–12 คะแนนปกติ 13–22 คะแนนเล็กน้อย 23–32 คะแนนปานกลาง 33–100 คะแนนรุนแรง ค่าความจำเพาะ 0.83 ค่าความไว 0.60
SPEED (แบบสอบถามประเมินตาแห้ง มาตรฐาน) : ประเมินความถี่และความรุนแรงของอาการด้วย 8 ข้อ คะแนน 0–28 เหมาะสำหรับการติดตามการเปลี่ยนแปลงในทางปฏิบัติทางคลินิกประจำวัน ด้วยค่าความไว 0.90 และค่าความจำเพาะ 0.80
SANDE (การประเมินอาการตาแห้ง ) : แบบสอบถามที่สั้นที่สุดเพียง 2 ข้อ ประเมินความถี่และความรุนแรงด้วยมาตรวัดแบบเห็นภาพ (VAS)
Q
ควรใช้ OSDI หรือ SPEED?
A
โปรดเลือกตามวัตถุประสงค์การใช้งาน OSDI มี 12 ข้อ สามารถประเมินผลกระทบต่อคุณภาพชีวิต (QOL) และได้รับการมาตรฐานระดับสากลในฐานะ PRO ในการทดลองทางคลินิก1) SPEED มี 8 ข้อ ทำได้รวดเร็ว โดยมีความไวสูง 0.90 จึงเหมาะสำหรับการติดตามการเปลี่ยนแปลงในทางปฏิบัติทางคลินิกประจำวัน การใช้ทั้งสองร่วมกันก็มีประสิทธิภาพ
นี่คือการจำแนกการวินิจฉัยที่เป็นเอกลักษณ์ของญี่ปุ่นซึ่งเสนอโดยสมาคมวิจัยโรคตาแห้งแห่งญี่ปุ่น โดยระบุสาเหตุของการลดลงของความคงตัวของฟิล์มน้ำตาจากรูปแบบการแตกตัวของฟิล์มน้ำตาทันทีหลังเปิดตา และเชื่อมโยงโดยตรงกับ TFOT (การรักษาแบบแบ่งชั้น)
Area break
รูปแบบ : ไม่พบการเคลื่อนที่ขึ้นข้างบนของฟลูออเรสซีน หลังเปิดเปลือกตา BUT เกิดขึ้นทันทีในบริเวณกว้าง ร่วมกับ mucous plaque/filament
ภาวะที่บ่งชี้ : ภาวะน้ำตาลดชนิดรุนแรง ร่วมกับความเสียหายของเยื่อบุผิวอย่างมาก
การรักษาแรกเริ่ม : ใส่ปลั๊กอุดจุดน้ำตา ทั้งบนและล่างเพื่อเพิ่มปริมาณน้ำตา
เส้นแบ่ง
รูปแบบ : ทันทีหลังจากเปิดเปลือกตา เกิดการแตกของฟิล์มน้ำตาเป็นแนวเส้นแนวตั้งบริเวณกระจกตา ส่วนล่าง ร่วมกับ SPK ส่วนล่าง BUT ปกติ 2-3 วินาที
ภาวะที่บ่งชี้ : ภาวะน้ำตาลด (เล็กน้อยถึงปานกลาง)
การรักษาแรกเริ่ม : ยาหยอดตาไดควาฟอซอลโซเดียม (เพิ่มปริมาณน้ำตา)
การแตกเป็นจุด
รูปแบบ : ทันทีหลังจากเปิดเปลือกตา เกิดการแตกเป็นรูปร่างคล้ายวงกลม ปริมาณน้ำตาปกติใกล้เคียงปกติ
ภาวะที่บ่งชี้ : ชนิดความสามารถในการเปียกลดลง การลดลงของความสามารถในการเปียกของกระจกตา จากความผิดปกติของการแสดงออกของเมือกชนิดเยื่อหุ้ม (MUC16)
การรักษาแรกเริ่ม : ยาหยอดตาไดควาฟอซอลโซเดียมหรือรีบามิไพด์
การแตกเป็นแอ่ง
รูปแบบ : ที่ปลายของชั้นน้ำมันที่แผ่ขึ้นด้านบนเกิดแอ่ง (dimple) และเกิดการแตกเป็นแนวเส้นแนวนอนในบริเวณที่เปียกไม่ดี
ภาวะที่บ่งชี้ : ชนิดความสามารถในการเปียกลดลง
การรักษาแรกเริ่ม : ยาหยอดตาไดควาฟอซอลโซเดียมหรือรีบามิไพด์
การขยายตัวอย่างรวดเร็ว
รูปแบบ : รอยขาดขนาดเล็กขยายตัวอย่างรวดเร็ว
โรคที่บ่งชี้ : ชนิดการเปียกน้ำลดลง
การรักษาทางเลือกแรก : ยาหยอดตา Diquafosol sodium หรือ Rebamipide
การขาดแบบสุ่ม
รูปแบบ : เกิดขึ้นแบบสุ่มหลังจากการสร้างชั้นน้ำตาสมบูรณ์ รูปร่างแตกต่างกันในแต่ละครั้งที่กระพริบตาและมีความสามารถในการทำซ้ำต่ำ
โรคที่บ่งชี้ : ชนิดการระเหยเพิ่มขึ้น พื้นหลัง MGD , ความผิดปกติของเมือกที่หลั่ง
การรักษาทางเลือกแรก : เพิ่มเมือกที่หลั่ง (Diquafosol), กรดไฮยาลูโรนิก, การรักษา MGD
โรคตาแห้งชนิด BUT สั้นลงเป็นชนิดพิเศษที่ปริมาณน้ำตาปกติ (ค่า Schirmer ปกติ) และแทบไม่พบการย้อมสีสิ่งมีชีวิต แต่ BUT สั้นลงอย่างมีนัยสำคัญและมีอาการทางความรู้สึกรุนแรง สาเหตุคิดว่าเกิดจากการลดลงของความสามารถในการเปียกน้ำเนื่องจากการแสดงออกที่ผิดปกติของเมือกชนิดเยื่อหุ้ม
Q
โรคตาแห้งชนิด BUT สั้นลงคืออะไร?
A
เป็นโรคตาแห้งชนิดที่ปริมาณน้ำตาปกติ (ค่า Schirmer ปกติ) แต่ BUT สั้นลง เป็นชนิดที่พบบ่อยที่สุดในญี่ปุ่น และเดิมถูกจัดเป็น “สงสัยว่าเป็นโรคตาแห้ง” ตามเกณฑ์การวินิจฉัยเดิม หลังการแก้ไขในปี 2016 ได้รับการวินิจฉัยอย่างเป็นทางการว่าเป็นโรคตาแห้ง และการเลือกการรักษาตาม TFOD มีความสำคัญ Diquafosol sodium และ Rebamipide ถือว่ามีประสิทธิภาพ
BUT ฟลูออเรสซีน (ระยะเวลาการแตกของชั้นน้ำตา)
หยดน้ำเกลือ 1-2 หยดลงบนกระดาษทดสอบฟลูออเรสซีน เขย่าให้เข้ากันและสะเด็ดน้ำออก
แตะกระดาษทดสอบเบาๆ ที่ meniscus น้ำตาบริเวณ 1/3 ด้านหูของเปลือกตาล่างเพื่อย้อมสี (สำคัญคือต้องไม่เปลี่ยนแปลงปริมาณน้ำตา)
หลังจากหลับตาเบาๆ ให้ลืมตาอย่างรวดเร็วและคงไว้ นับจำนวนวินาทีจนกระทั่งชั้นน้ำตาแตก (เกิดจุดดำ)
วัด 3 ครั้ง หาค่าเฉลี่ย ปัดเศษทศนิยม
บันทึกรูปแบบ break-up ขณะลืมตา (เนื่องจาก TFOD)ตามมาตรฐานของญี่ปุ่น ≤5 วินาทีถือว่าผิดปกติ (DEWS II กำหนด ≤8-10 วินาทีถือว่าผิดปกติ) 5)
BUT แบบไม่รุกราน (NIBUT )ฟลูออเรสซีน ด้วยตัวมันเองมีผลต่อความเสถียรของชั้นน้ำตา จึงได้มีการพัฒนาวิธีวัดแบบไม่รุกรานโดยใช้ภาพสะท้อนจากจาน Placido ความไว 82-84% ความจำเพาะ 76-94% และสามารถยับยั้งการหลั่งน้ำตาแบบรีเฟล็กซ์ได้ด้วยแสงอินฟราเรด 5) ในญี่ปุ่นสามารถใช้ Keratograph 5M (บริษัท Oculus) และ Idra (บริษัท SBM) ได้
การย้อมฟลูออเรสซีน กระจกตา และเยื่อบุตา ตามมาตรวัด NEI กระจกตา แบ่งเป็น 5 โซน แต่ละโซนให้คะแนน 0-3 (รวม 0-15 คะแนน) 5) การทำหน้าที่เป็นเกราะป้องกันของเยื่อบุตา อ่อนแอกว่าเยื่อบุกระจกตา และในภาวะตาแห้ง เยื่อบุตา จะถูกทำลายเท่ากับหรือมากกว่าเยื่อบุกระจกตา การใช้ฟิลเตอร์สีน้ำเงินชนิดไม่มีแสงสีน้ำเงินช่วยให้เห็นสภาพเยื่อบุตา ได้ชัดเจนยิ่งขึ้น
ลิซามีนกรีนและโรสเบงกอล : ย้อมเซลล์ที่ตายแล้วและเมือกของเยื่อบุตา ใช้ในเกณฑ์วินิจฉัยทางจักษุวิทยาของกลุ่มอาการโจเกรนด้วยคะแนน van Bijsterveld (โรสเบงกอลเต็ม 9 คะแนน ≥3 คะแนนถือว่าบวก) ลิซามีนกรีนมีความเป็นพิษต่ำกว่าและทนได้ดีกว่าโรสเบงกอล
การทดสอบ Schirmer
วิธีที่ I (ไม่ใช้ยาชา) : ไม่หยอดยาชา เปิดเปลือกตาและกระพริบตาได้ตามปกติ หนีบแถบกระดาษที่ 1/3 ด้านนอกของเปลือกตาล่างนาน 5 นาที การประเมิน: ≤5 มม. ผิดปกติ, 5-10 มม. เส้นแบ่งเขต, ≥10 มม. ปกติ ในกลุ่มอาการโจเกรนอาจมีค่า 0 มม.5) วิธีที่ II (รีเฟล็กซ์กระตุ้นเยื่อบุจมูก) : ใช้ไม้พันสำลีกระตุ้นเยื่อบุจมูก (ตามแนวผนังกั้นจมูก) เพื่อวัดการหลั่งน้ำตารีเฟล็กซ์ ≤10 มม. ถือว่าผิดปกติ ทำเฉพาะข้างที่มีค่าต่ำในวิธีที่ I มีประโยชน์ในการประเมินการหลั่งน้ำตารีเฟล็กซ์ในโรคตาแห้งรุนแรง เช่น กลุ่มอาการโจเกรน, GVHD
แม้ความสามารถในการทำซ้ำจะต่ำ แต่ก็มีประโยชน์ในฐานะการตรวจคัดกรอง
การประเมินเมนิสคัสน้ำตา : 75-90% ของปริมาณน้ำตาทั้งหมดบนผิวตาอยู่ในบริเวณเมนิสคัส ค่าปกติประมาณ 0.2 มม. การสังเกตก่อนย้อมสีช่วยให้เข้าใจปริมาณน้ำตาโดยตรง มีประโยชน์ในการวินิจฉัยภาวะตาแห้ง ชนิดน้ำตาลด OCT ช่วงหน้าตา (AS-OCT ) สามารถวัดความสูงของเมนิสคัสน้ำตา (TMH) พื้นที่ และปริมาตรได้อย่างเป็นรูปธรรมและเชิงปริมาณ6)
ความดันออสโมซิสของน้ำตา : วัดด้วยเครื่องวัดความดันออสโมซิส TearLab ค่าต่ำกว่า 300 mOsm/L (ค่าต่างระหว่างสองตาน้อยกว่า 8) ปกติ, 300-320 เล็กน้อย, 320-340 ปานกลาง, มากกว่า 340 รุนแรง5)
การตรวจ MMP-9 (InflammaDry) : การตรวจ ณ จุดดูแลผู้ป่วยที่วัด MMP-9 ในน้ำตา ให้ผลบวกเมื่อ ≥40 ng/mL มีประโยชน์ในการตัดสินใจเริ่มการรักษาต้านการอักเสบ แต่อาจให้ผลบวกปลอมในเยื่อบุตาอักเสบจากภูมิแพ้ หรือการติดเชื้อ5)
การตรวจแลคโตเฟอร์ริน : โปรตีนต้านเชื้อแบคทีเรียและต้านการอักเสบที่ผลิตโดยเซลล์ถุงของต่อมน้ำตา ซึ่งลดลงในผู้ป่วยโรคตาแห้ง สามารถวัดได้ด้วยระบบ TearScan 270 MicroAssay5)
ความหนาชั้นไขมัน (LLT) : ประเมินเชิงปริมาณด้วยเครื่อง LipiView interferometer ในหน่วย ICU (Interferometric Color Unit) ช่วงการวัด 0–240 ICU มีฟังก์ชันตรวจจับการกระพริบตาไม่สมบูรณ์อัตโนมัติ6)
Meibography : เป็นการตรวจที่ใช้แสงส่องผ่านอินฟราเรดเพื่อแสดงโครงสร้างของต่อมไมโบเมียน ประเมินการสูญเสียต่อมไมโบเมียน (dropout) แบ่งเป็น 4 ระดับ (0 = สูญเสีย 0–25%, 1 = 26–50%, 2 = 51–75%, 3 = 76–100%)6) ระดับการสูญเสียและการเปลี่ยนแปลงโครงสร้างเป็นแนวทางในการวางแผนการรักษา MGD
OCT ส่วนหน้าดวงตา (AS-OCT )กระจกตา แผนที่ความหนาของเยื่อบุผิว และภาพตัดขวางของต่อมไมโบเมียน ได้6)
กล้องจุลทรรศน์คอนโฟคอล เลเซอร์สแกนกระจกตา ในระดับเซลล์ สามารถประเมินความหนาแน่นของเส้นใยประสาท ความหนาแน่นของเซลล์อักเสบ และสัณฐานวิทยาของเซลล์เยื่อบุผิว มีประโยชน์ในการแยกโรคปวดเส้นประสาทกระจกตา และโรคขาดสารอาหารทางประสาท6)
Keratograph 5M (Oculus)
หน้าที่ : สามารถทำ meibography ประเมินการคั่งเลือดของเยื่อบุลูกตา วัด TMH และวัด NITBUT ได้ในเครื่องเดียว วิเคราะห์ปริมาณการคั่งเลือดแบบอัตโนมัติ 4 ระดับ และแสดงพื้นผิวกระจกตา 360 องศาด้วยแผนที่สี6)
LipiView II (J&J Vision)
หน้าที่ : ประเมินต่อมไมโบเมียน และชั้นไขมันเชิงปริมาณด้วยวิธี interferometry มีโมดูลวิดีโอคำนวณการกระพริบตาไม่สมบูรณ์อัตโนมัติ6)
การตรวจวินิจฉัยโรคตาแห้งควรทำตามลำดับจากการตรวจที่ส่งผลต่อน้ำตาน้อยที่สุดก่อน ลำดับที่แนะนำ: (1) ประเมินอาการด้วยแบบสอบถาม → (2) ค่าออสโมลาริตีของน้ำตา / MMP-9 → (3) สังเกต tear meniscus → (4) NIBUT → (5) ย้อมฟลูออเรสซีน และ BUT → (6) ประเมินการย้อมสีผิวลูกตา → (7) การทดสอบ Schirmer 5)
โรคกระจกตา พิษจากยา : ลักษณะเฉพาะคือความเสียหายต่อเยื่อบุตา น้อยกว่าความเสียหายต่อเยื่อบุกระจกตา (ตาแห้ง ทำให้ทั้งกระจกตา และเยื่อบุตา เสียหาย)ภาวะน้ำตาไหล (ท่อน้ำตาอุดตัน) : ทำการตรวจ BUT และ Schirmer เพื่อแยกระหว่างความผิดปกติของการผ่านของท่อน้ำตากับการหลั่งแบบสะท้อนที่เพิ่มขึ้น (ซึ่งจริงๆ แล้วคือตาแห้ง )กลุ่มอาการโชเกรน เยื่อบุตา อย่างชัดเจน, ไม่ค่อยดีขึ้นเมื่อปิดจุดน้ำตา, ตรวจพบภูมิต้านทานตนเอง
เป็นแนวคิดการรักษาที่แนะนำโดยสมาคมวิจัยตาแห้ง แห่งประเทศญี่ปุ่น TFOD ระบุสาเหตุของความคงตัวของฟิล์มน้ำตาที่ลดลง และเลือกการรักษาที่เหมาะสมกับการรักษาสมดุลของชั้นฟิล์มน้ำตาที่เป็นสาเหตุ
ตารางการรักษาแบบแบ่งชั้นของ TFOT :
ชั้นเป้าหมายการรักษา วิธีการรักษา ชั้นไขมัน ประคบอุ่น, ทำความสะอาดเปลือกตา, ยาขี้ผึ้งทาตาปริมาณน้อย, โซเดียมไดควาโฟซอล (ส่งเสริมการกระจายตัวของชั้นไขมัน) ชั้นน้ำ น้ำตาเทียม , ปลั๊กอุดจุดน้ำตา , โซเดียมไฮยาลูโรเนต, โซเดียมไดควาโฟซอล เมือกชนิดหลั่ง โซเดียมไดควาโฟซอล, รีบามิไพด์ เมือกชนิดเยื่อ ไดควาโฟซอล โซเดียม, รีบามิไพด์ เซลล์เยื่อบุผิว (เซลล์กอบเล็ต) ซีรัมออโตโลกัส, รีบามิไพด์ การอักเสบของผิวลูกตา สเตียรอยด์ , รีบามิไพด์
รายการต่อไปนี้เป็นยาหยอดตาที่อยู่ในความคุ้มครองของประกันสุขภาพและใช้กันอย่างแพร่หลายในประเทศญี่ปุ่นในปัจจุบัน
โซเดียม ไฮยาลูโรเนต 0.1% / 0.3% ยาหยอดตา (ไฮยาลีน®) :
ใช้เพื่อปกป้องเยื่อบุผิวจอประสาทตา และรักษาความชุ่มชื้น แนวทางเวชปฏิบัติโรคตาแห้งของญี่ปุ่นแนะนำให้ใช้ยาหยอดตาไฮยาลูโรเนต7)
ไดควาโฟซอล โซเดียม 3% ยาหยอดตา (ไดควาส® / ไดควาส LX®) :
ยาออกฤทธิ์กระตุ้นตัวรับ P2Y2 ส่งเสริมการหลั่งน้ำและมูซิน รวมถึงการกระจายตัวของชั้นไขมัน เป็นยาที่พัฒนาขึ้นในประเทศญี่ปุ่น แนวทางเวชปฏิบัติโรคตาแห้งของญี่ปุ่นแนะนำให้ปฏิบัติ (คำแนะนำระดับเข้มข้น)7)
รีบามิไพด์ 2% ยาหยอดตา UD (มูโคสตา® ยาหยอดตา UD) :
มีฤทธิ์ส่งเสริมการผลิตมูซินและต้านการอักเสบ แนวทางเวชปฏิบัติโรคตาแห้งของญี่ปุ่นแนะนำให้ปฏิบัติ (คำแนะนำระดับเข้มข้น)7)
น้ำตาเทียม (ซอฟต์ซานเทียร์ และอื่นๆ ไร้สารกันเสีย) :
เป็นพื้นฐานของการรักษา ควรใช้สูตรที่ไม่มีสารกันเสีย แนวทางเวชปฏิบัติโรคตาแห้งของญี่ปุ่นเสนอให้น้ำตาเทียม (คำแนะนำระดับอ่อน)7)
โอฟลอกซาซิน 0.3% ยาทาตา (ทาริวิด® ยาทาตา) :
ไม่มีสารกันเสีย ส่วนประกอบที่เป็นน้ำมันกระจายตัวบนชั้นน้ำตา ใช้เป็นสารปกป้องในกรณีรุนแรง
ไฮยาลีน ยาหยอดตา (0.1%) 6 ครั้ง/วัน
ไดควาส ยาหยอดตา (3%) 6 ครั้ง/วัน + ไฮยาลีน ยาหยอดตา (0.1%) เมื่อตาแห้ง
มูโคสตา ยาหยอดตา UD (2%) 4 ครั้ง/วัน + ไฮยาลีน ยาหยอดตา (0.1%) เมื่อตาแห้ง
ในกรณีที่การหลั่งน้ำตาจากการสะท้อนลดลง ควรใช้ยาหยอดตาที่ไม่มีสารกันเสีย หากพิจารณาว่าการอักเสบมีส่วนทำให้อาการแย่ลง ควรพิจารณาใช้ยาหยอดตาสเตียรอยด์ ร่วมด้วย
ยาหยอดตาไฮยาลีนมินิ (0.1%) วันละ 6 ครั้ง
ยาหยอดตาไฮยาลีนมินิ (0.3%) วันละ 6 ครั้ง + ยาหยอดตาฟลูเมโทรน (0.1%) วันละ 4 ครั้ง (ระยะเวลาการใช้สเตียรอยด์ ร่วมกันควรจำกัดไว้เท่าที่จำเป็น)
ระดับเล็กน้อยถึงปานกลาง :
ซอฟต์ซานเทียร์ วันละ 7 ครั้ง หรือ ยาหยอดตาดิควอส (3%) วันละ 6 ครั้ง
ยาหยอดตาฟลูเมโทรน (0.1%) วันละ 2 ครั้ง (ประมาณ 1 เดือนจนกว่าอาการจะดีขึ้น · เมื่ออาการแย่ลง)
ระดับรุนแรง :
ใส่ปลั๊กอุดท่อน้ำตาทั้งบนและล่าง
ซอฟต์ซานเทียร์ วันละ 6 ครั้ง + ยาหยอดตาฟลูเมโทรน (0.1%) วันละ 1 ครั้ง (เมื่ออาการแย่ลง)
Cyclosporine ยาหยอดตา : ยับยั้งการอักเสบที่อาศัยทีเซลล์ มีรูปแบบ 0.05% (Restasis®) และนาโนอิมัลชัน 0.09% (Cequa®)1) ณ เวลาที่จัดทำแนวทางปฏิบัติการรักษาโรคตาแห้งของญี่ปุ่น (ฉบับปี 2019) ยังไม่ครอบคลุมในประกันสุขภาพ แต่บางสูตรได้รับการอนุมัติในปีหลัง ๆ7)
Lifitegrast ยาหยอดตา (Xiidra®) : ยับยั้งปฏิกิริยา LFA -1/ICAM-1 ป้องกันการกระตุ้นทีเซลล์และการเคลื่อนที่สู่ผิวตา1) ใช้ได้ในต่างประเทศ
Steroid ยาหยอดตา : ควบคุมการอักเสบในระยะเฉียบพลันเมื่อใช้ในระยะสั้น แนวทางปฏิบัติการรักษาโรคตาแห้งของญี่ปุ่นให้คำแนะนำแบบ “มีเงื่อนไข” (ต้องระวังความดันลูกตา สูง)7)
การรักษาโรคตาแห้งจะเพิ่มความเข้มข้นเป็นขั้นตอนจากระดับเล็กน้อยไปจนถึงรุนแรง1) เริ่มต้นด้วยการปรับเปลี่ยนพฤติกรรมการใช้ชีวิตและน้ำตาเทียม หากยังไม่เพียงพอ ให้เพิ่มยากระตุ้นการหลั่งน้ำตา เช่น ไดควาโฟซอล หรือ รีบามิไพด์ หากมีการอักเสบเกี่ยวข้อง ให้พิจารณาใช้ไซโคลสปอรีนหรือลิฟิเทกราสต์ร่วมด้วย ในกรณีรุนแรง ให้ดำเนินการใส่ปลั๊กอุดท่อน้ำตาหรือการผ่าตัด
การปรับเปลี่ยนวิถีชีวิตเป็นพื้นฐานของการจัดการภาวะตาแห้ง 1) แนะนำให้จัดการเวลาใช้อุปกรณ์ดิจิทัล เพิ่มความชื้นในห้อง นอนหลับให้เพียงพอ และรับประทานอาหารที่มีกรดไขมันโอเมก้า 31) อย่างไรก็ตาม การทดลอง DREAM (Dry Eye Assessment and Management, 535 คน, RCT แบบหลายศูนย์อำพรางสองฝ่าย) พบว่าการรับประทานกรดไขมันโอเมก้า 3 (EPA 2000mg + DHA 1000mg/วัน) เป็นเวลา 12 เดือนไม่ได้ทำให้คะแนน OSDI ดีขึ้นอย่างมีนัยสำคัญเมื่อเทียบกับยาหลอก (ความแตกต่างระหว่างกลุ่ม -1.9, p=0.21)3) ผลเพิ่มเติมของกรดไขมันโอเมก้า 3 ในรูปแบบอาหารเสริมขนาดสูงอาจมีข้อจำกัด แว่นตาที่มีแผงกั้นข้างและแว่นตากักเก็บความชื้นช่วยลดการระเหยและบรรเทาอาการ1)
MGD เป็นสาเหตุหลักของภาวะตาแห้ง แบบระเหยน้ำตาเพิ่มขึ้นและจำเป็นต้องได้รับการรักษาอย่างจริงจัง1)
การประคบอุ่น : อบอุ่นเปลือกตา 5–10 นาทีเพื่อละลายไขมันของต่อมไมโบเมียน (จุดหลอมเหลว 32–35°C)การทำความสะอาดเปลือกตา : ทำความสะอาดโคนขนตาเพื่อรักษาสุขอนามัยของขอบเปลือกตาLipiFlow® : การบำบัดด้วยคลื่นความร้อนแบบกำหนดทิศทาง อุปกรณ์อัตโนมัติที่ให้ความอบอุ่นต่อมไมโบเมียน จากภายในพร้อมกับกดจากภายนอก1) IPL (แสงพัลส์ความเข้มสูง) : ออกฤทธิ์ผ่านฤทธิ์ต้านการอักเสบและการฟื้นฟูการทำงานของต่อม1)
Q
การประคบอุ่นได้ผลจริงหรือไม่สำหรับอาการตาแห้ง?
A
ได้ผลสำหรับภาวะตาแห้ง แบบระเหยน้ำตาเพิ่มขึ้นจากต่อมไมโบเมียน ทำงานผิดปกติ (MGD )1) จุดหลอมเหลวของไขมันต่อมไมโบเมียน อยู่ที่ประมาณ 32–35°C และการประคบอุ่นช่วยละลายและขับไขมันออก ทำให้ชั้นไขมันดีขึ้น อุปกรณ์อัตโนมัติเช่น LipiFlow สามารถให้ความร้อนและบีบได้อย่างมีประสิทธิภาพมากขึ้น และการศึกษาไปข้างหน้ารายงานว่าค่า BUT และ OSDI ดีขึ้นที่ 3 เดือนหลังการรักษา1)
เหมาะสำหรับภาวะตาแห้ง ชนิดขาดน้ำตาที่ไม่ตอบสนองต่อการรักษาด้วยยาหยอดตาอย่างเพียงพอ แนวทางปฏิบัติสำหรับโรคตาแห้งของประเทศญี่ปุ่นแนะนำให้ “ทำการ” อุดจุดน้ำตา7)
ปลั๊กซิลิโคน :
Eagle Vision: ปลั๊ก Super Eagle™ (3 ขนาด S/M/L วัดขนาดเส้นผ่านศูนย์กลางจุดน้ำตาเพื่อเลือกขนาด)
FCI : ปลั๊ก Punkctal Plug®F (ขนาดเดียว หัวบวมเจล ไม่ค่อยหลุดเข้าไป ไม่ค่อยหลุดออก)
ปลั๊กชนิดเหลว (KeepTear®, Koken) :
เป็นปลั๊กเหลวอะเทโลคอลลาเจน ลักษณะสำคัญ:
อุณหภูมิการเก็บรักษา: แช่เย็น 2~10°C (เสื่อมสภาพที่อุณหภูมิห้อง)
เกิดเจลที่ 36°C และอุดตันท่อน้ำตา
กลายเป็นของเหลวอีกครั้งที่อุณหภูมิสูงกว่า 40°C (ใช้น้ำอุ่นเมื่อนำออก)
ปริมาณ: 300 μL (สำหรับ 2 จุดน้ำตา)
มีการรับรองจากประกันสุขภาพ
การเลือกตำแหน่งใส่ :
กรณีรุนแรงชนิดขาดน้ำตา (Sjögren เป็นต้น): ใส่ทั้งจุดน้ำตาบนและล่าง
ชนิดเล็กน้อย/ชนิด BUT สั้น: เพียงข้างเดียว (จุดน้ำตาล่าง)
เส้นผ่านศูนย์กลางจุดน้ำตาเฉลี่ย: 0.5-0.8 มม. จุดน้ำตาบนมีแนวโน้มเล็กกว่าจุดน้ำตาล่าง
ภาวะแทรกซ้อน : น้ำตาไหล ปลั๊กหลุดเข้าไปข้างใน ปลั๊กหลุดออกเอง จุดน้ำตาขยายใหญ่ ความเสียหายต่อเยื่อบุกระจกตา การเกิดเนื้อเยื่อแกรนูล ถุงน้ำตาอักเสบ
ในภาวะตาแห้ง ชนิด BUT สั้น อาจทำให้น้ำตาไหลและตาพร่า มัว ต้องใช้ความระมัดระวัง นอกจากนี้ หากการอักเสบของผิวตายังคงมีการดำเนินโรค ควรใส่ปลั๊กหลังจากควบคุมการอักเสบแล้ว
Q
ปลั๊กจุดน้ำตาสามารถใช้ได้กับผู้ป่วยตาแห้งทุกรายหรือไม่?
A
ไม่ ข้อบ่งชี้ของปลั๊กจุดน้ำตาคือ ภาวะตาแห้ง ชนิดลดการผลิตน้ำตาที่ตอบสนองต่อการรักษาด้วยยาหยอดตาไม่เพียงพอ 7) ผู้ป่วยหนักร่วมกับกลุ่มอาการโจเกรน, กลุ่มอาการสตีเวนส์–จอห์นสัน, GVHD ก็เป็นข้อบ่งชี้ที่ดีเช่นกัน ในทางกลับกัน ภาวะตาแห้ง ชนิด BUT สั้นลง ซึ่งปริมาณน้ำตาอาจไม่ลดลง ต้องระมัดระวังเพราะอาจทำให้เกิดน้ำตาไหลและตามัว นอกจากนี้ หากมีการอักเสบของผิวลูกตาที่กำลังดำเนินอยู่ ควรใส่ปลั๊กหลังจากควบคุมการอักเสบแล้ว
การอุดจุดน้ำตาด้วยการผ่าตัด (จี้) : เมื่อไม่สามารถรักษาปลั๊กไว้ได้, กรณีจุดน้ำตาขยายใหญ่การหยอดซีรัมตนเอง : ประกอบด้วยปัจจัยการเจริญเติบโต วิตามินเอ เป็นต้น มีประสิทธิภาพในภาวะบกพร่องของเยื่อบุผิวที่ดื้อต่อการรักษาทุกวิธี แนวทางเวชปฏิบัติของโรคตาแห้งญี่ปุ่นโดยทั่วไปแนะนำ «ไม่ให้ทำ» แต่อย่างไรก็ตามมีการทำในผู้ป่วยหนักที่ดื้อต่อการรักษา7) แว่นตาสำหรับตาแห้ง (มีแผ่นกบข้าง) : เมื่อการหยอดตาและการอุดจุดน้ำตายังควบคุมได้ไม่เพียงพอการปลูกถ่ายเยื่อหุ้มรก : วิธีสุดท้ายในกรณีหนักและดื้อต่อการรักษา1)
สารกระตุ้นตัวรับมัสคารินิก (M3) : ซีวิเมลีน ไฮโดรคลอไรด์, ไพโลคาร์พีน ไฮโดรคลอไรด์ ได้รับการรับรองสำหรับอาการปากแห้ง แต่มีรายงานว่ามีประสิทธิภาพต่ออาการทางตาด้วย (ผลข้างเคียง: ระวังเหงื่อออก, อาการทางเดินอาหาร)
แนวทางเวชปฏิบัติของโรคตาแห้งญี่ปุ่นแนะนำ «ไม่ให้ทำ» NSAID หยอดตา และ «ไม่ให้ทำ» การหยอดซีรัมตนเองสำหรับตาแห้ง ทั่วไป7)
ชั้นฟิล์มน้ำตามีโครงสร้าง 3 ชั้นจากภายนอก: ชั้นไขมัน (จากต่อมไมโบเมียน ), ชั้นน้ำ (จากต่อมน้ำตา), ชั้นมิวซิน (จากเซลล์กุณโฑและเยื่อบุผิวจอตา) โครงสร้างนี้สร้างฟิล์มน้ำตาที่มั่นคง ทำหน้าที่ปกป้องกระจกตา และเยื่อบุตา ให้สารอาหาร รักษากำลังการหักเหของแสง และมีฤทธิ์ต้านจุลชีพ
ระยะที่ 1 : เมื่อลืมตา เปลือกตาบนจะยกขึ้น น้ำที่สะสมในเมนิสคัสน้ำตาส่วนล่างจะถูกดึงขึ้นด้านบนและเคลือบผิวกระจกตา ระยะที่ 2 : ชั้นน้ำมันจะดึงชั้นน้ำตามขึ้นด้านบนและขยายตัว
เมื่อปริมาณน้ำตาน้อยเกินไป ระยะที่ 1 จะไม่เกิดขึ้นและทำให้เกิด area break หากการเปียกไม่ดี (ความผิดปกติของ membrane mucin) จะเกิด spot/dimple break และหากการระเหยของชั้นน้ำเพิ่มขึ้นจะเกิด random break
ต่อมน้ำตาหลักจะหลั่งส่วนประกอบที่เป็นน้ำของน้ำตา (น้ำ อิเล็กโทรไลต์ โปรตีน)2) การหลั่งนี้อยู่ภายใต้การควบคุมทางประสาทอย่างเข้มงวดโดยระบบประสาทพาราซิมพาเทติก ซิมพาเทติก และประสาทรับความรู้สึก2)
ทางนำเข้าสู่ศูนย์กลาง : ตัวรับความรู้สึกหลายรูปแบบ (polymodal nociceptor) ของเส้นประสาทไตรเจมินัลเป็นตัวขับเคลื่อนหลักของการหลั่งน้ำตาแบบรีเฟล็กซ์ ตัวรับแรงกลและตัวรับความเย็นของกระจกตา มีผลกระตุ้นการหลั่งที่อ่อนกว่า2) ทางนำออกจากศูนย์กลาง (พาราซิมพาเทติก) : ส่งเสริมการหลั่งน้ำ อิเล็กโทรไลต์ IgA และโปรตีน2) ทางนำออกจากศูนย์กลาง (ซิมพาเทติก) : ควบคุมการหลั่งโปรตีนเป็นหลัก2)
สามารถตอบสนองต่อการเปลี่ยนแปลงของสิ่งแวดล้อมได้อย่างรวดเร็ว และการเปลี่ยนแปลงเล็กน้อยของความเข้มข้นของอิเล็กโทรไลต์ในน้ำตามีความสัมพันธ์กับภาวะตาแห้ง 2)
เมมเบรนมิวซิน (MUC1/MUC16) รักษาความสามารถในการเปียกของเยื่อบุกระจกตา เมื่อการแสดงออกถูกรบกวน เยื่อหุ้มเซลล์ฟอสโฟลิพิด (ไม่ชอบน้ำ) จะถูกเปิดเผยและความสามารถในการเปียกลดลง ทำให้เกิดภาวะตาแห้ง แบบ BUT สั้น และเพิ่มความคลาดเคลื่อนลำดับสูง
ความไม่เสถียรของชั้นน้ำตาก่อให้เกิดวงจรอุบาทว์ดังต่อไปนี้
การทำลายชั้นน้ำตาทำให้แรงดันออสโมติกของน้ำตาเพิ่มขึ้น
แรงดันออสโมติกสูงทำให้เซลล์เยื่อบุผิวผิวตาถูกทำลาย กระตุ้นการปล่อยไซโตไคน์ที่ก่อให้เกิดการอักเสบ (IL-1β, TNF -α, MMP-9 เป็นต้น)
การอักเสบทำให้เกิดอะพอพโทซิส ของเซลล์ก๊อบเล็ต ลดการหลั่งมูซิน
การลดลงของมูซินทำให้ความคงตัวของชั้นน้ำตาลดลงอีก
การทำลายประสาทรับความรู้สึกทำให้การหลั่งน้ำตาแบบรีเฟล็กซ์ลดลง
วงจรอุบาทว์ของการอักเสบแบบคาสเคดนี้ทำให้โรคตาแห้งเรื้อรังและดำเนินไป
การแทรกซึมของทีลิมโฟไซต์รอบท่อต่อมน้ำตา/ต่อมน้ำลาย → การอักเสบกับเซลล์เยื่อบุผิว → การแทรกซึมของบีลิมโฟไซต์ → การเกิดฟอลลิเคิลน้ำเหลือง
การแทรกซึมของลิมโฟไซต์รอบท่อต่อมในกลีบย่อย พังผืดในกลีบย่อยและเนื้อเยื่อคั่นกลาง
สมมติฐานสาเหตุ: ปัจจัยทางพันธุกรรม + ปัจจัยทางภูมิคุ้มกัน + ปัจจัยสิ่งแวดล้อม (EB V, HTLV-I, HCV มีรายงานการเกี่ยวข้อง)
การทำลายต่อมน้ำตา → การหลั่งแบบรีเฟล็กซ์ลดลง → การทำลายเยื่อบุผิวที่ไม่สามารถฟื้นฟูได้ → วงจรอุบาทว์ การทำลายเยื่อบุเยื่อบุตา ชัดเจนและยากต่อการปรับปรุงแม้จะอุดรูน้ำตา (เกี่ยวข้องกับการอักเสบทางภูมิคุ้มกันและการเสียดสีขณะกระพริบตา)
DEWS II จำแนกตามการมีหรือไม่มีอาการ subjective และการตรวจพบที่ผิวตา โรคตาแห้งได้รับการวินิจฉัยเมื่อทั้งอาการ subjective และการตรวจพบที่ผิวตาเป็นบวก เมื่อมีการตรวจพบที่ผิวตาแต่ไม่มีอาการ subjective ถือเป็น “ภาวะประสาทพิการ (ความผิดปกติของการรับความรู้สึก)” และต้องได้รับการจัดการเชิงป้องกัน
TFOS DEWS III (2025) นำเสนออัลกอริทึมการรักษาตามหลักฐานโดยแบ่งตามชนิดย่อยของการวินิจฉัย (aqueous deficient / evaporative / mixed)1) แนวทางที่เป็นระบบซึ่งผสมผสานการเสริมน้ำตา การรักษาน้ำตา การกระตุ้นน้ำตา อาหารเสริมทางจักษุวิทยา และการรักษาต่อมไมโบเมียน สำหรับแต่ละชนิดโรคเป็นที่แนะนำ1)
การรักษาภาวะตาแห้ง (โดยเฉพาะชนิดระเหยง่าย/RLM) อย่างจริงจังก่อนการผ่าตัดต้อกระจก หรือ LASIK ช่วยให้ผลลัพธ์ทางการมองเห็น และความพึงพอใจของผู้ป่วยหลังผ่าตัดดีขึ้น1) การศึกษาไปข้างหน้ารายงานว่าการรักษาด้วย LipiFlow ก่อน LASIK ช่วยให้ค่า OSDI และ BUT ดีขึ้นอย่างมีนัยสำคัญที่ 3 เดือนหลังผ่าตัด1) TFOS DEWS III แนะนำว่า “การจัดการภาวะตาแห้ง ก่อนผ่าตัดควรเป็นมาตรฐานการรักษา”1)
ยาหยอดตาโมทซูกิบาเทรป 0.3% (อาวาเทรป® สารแขวนตะกอนชนิดหยอดตา) : เป็นยารักษาโรคตาแห้งชนิดแรกของโลกที่ออกฤทธิ์ ต้าน TRP V1 โดยบริษัทโมชิดะ ฟาร์มาซูติคอลได้รับอนุมัติในญี่ปุ่นเมื่อเดือนธันวาคม พ.ศ. 2568 และวางจำหน่ายโดยบริษัทเซ็นจู ฟาร์มาซูติคอลในเดือนเมษายน พ.ศ. 2569 การยับยั้งช่อง TRP V1 ซึ่งเป็นตัวรับความรู้สึกเจ็บบนผิวลูกตาช่วยระงับอาการทางความรู้สึกที่เกิดจากการไวต่อสิ่งเร้าของเส้นประสาท เช่น “ความรู้สึกแสบร้อน ระคายเคือง” ได้โดยตรง ซึ่งแตกต่างจากยาที่มีอยู่ในปัจจุบัน เช่น การเสริมน้ำตา (น้ำตาเทียม ) การกระตุ้นการหลั่งน้ำตา (ไดควอโฟซอล รีบามิไพด์) และการต้านการอักเสบ (ไซโคลสปอรีน) วิธีใช้: หยอด 1 หยด/ครั้ง วันละ 4 ครั้ง การทดลองระยะ 2b (SJP-0132, หลายสถาบัน สุ่ม ปิดสองทาง หาขนาดยา ในญี่ปุ่น) แสดงให้เห็นว่าคะแนน DEQS (Dry Eye-Related Quality-of-Life Score) ดีขึ้นอย่างมีนัยสำคัญ13) และจากการทดลองระยะ 3-02 จึงนำไปสู่การอนุมัติ ยานี้สร้างความแตกต่างด้านปริมาณน้ำตาและคะแนนการย้อมสีได้ยากเมื่อเทียบกับยาที่มีอยู่ แต่ถูกจัดวางเป็นทางเลือกใหม่สำหรับ ผู้ที่มีอาการทางความรู้สึกเด่น (อาการคล้ายปวดเส้นประสาท) หรือ ผู้ที่ยังมีอาการหลงเหลือหลังการรักษาที่มีอยู่
เปอร์ฟลูออโรเฮกซิลออกเทน (Miebo ®) : เป็นสารรักษาเสถียรภาพน้ำตาชนิดใหม่ที่ FDA สหรัฐอเมริกาอนุมัติในปี พ.ศ. 2566 ยานี้มุ่งเป้าไปที่ DED ชนิดระเหยง่าย โดยยับยั้งการระเหยของน้ำตาทางกายภาพ ในสหรัฐอเมริกาเป็นยาที่ต้องสั่งโดยแพทย์ ในภูมิภาคอื่นอาจจัดเป็นอุปกรณ์ทางการแพทย์ ต้องตรวจสอบสถานะการอนุมัติในญี่ปุ่น1)
การกระตุ้นด้วยไฟฟ้าภายในจมูก (nasal neurostimulation) : กระตุ้นเส้นประสาทไตรเจมินัลด้วยไฟฟ้าเพื่อกระตุ้นรีเฟล็กซ์จมูก-น้ำตา (nasolacrimal reflex) และส่งเสริมการหลั่งน้ำตา TFOS DEWS III กล่าวถึงวิธีการนี้ว่าเป็นทางเลือกหนึ่งของการปรับระบบประสาท (neuromodulation)1)
ยาพ่นจมูกวาเรนิคลิน (Tyrvaya®) : กระตุ้นตัวรับนิโคตินิกที่ปลายเส้นประสาทไตรเจมินัลเพื่อกระตุ้นการหลั่งน้ำตาแบบรีเฟล็กซ์ ได้รับการอนุมัติสำหรับโรคตาแห้งในสหรัฐอเมริกา1)
สารทดแทนน้ำตาชนิดชีวภาพ : ซีรั่มจากตนเอง (autologous serum) ซีรั่มจากผู้อื่น (allogeneic serum) และพลาสมาเกล็ดเลือดเข้มข้น (PRP ) กำลังถูกวิจัยในฐานะทางเลือกสำหรับผู้ป่วยที่ดื้อต่อการรักษา1)
การรักษาด้วยแสงระดับต่ำ (LLLT) : มีรายงานฤทธิ์ต้านการอักเสบต่อ MGD 1)
Jones L, Downie LE, Korb D, et al. TFOS DEWS III: Management and Therapy. Am J Ophthalmol. 2025;279:289-386.
Dartt DA. Neural regulation of lacrimal gland secretory processes: relevance in dry eye diseases. Prog Retin Eye Res. 2009;28(3):155-177.
Dry Eye Assessment and Management Study Research Group. n-3 Fatty Acid Supplementation for the Treatment of Dry Eye Disease. N Engl J Med. 2018;378(18):1681-1690.
Boccardo L. Self-reported symptoms of mask-associated dry eye: a survey study of 3,605 people. Contact Lens Anterior Eye. 2022;45(2):101408. doi:10.1016/j.clae.2021.01.003. PMID:33485805; PMCI D:PMC7816875.
Nodecker K, Madabhushi S, Brocks D. Analysis of Prosthetic Replacement of the Ocular Surface Ecosystem Anterior Surface Condition Using Noninvasive Keratograph Break-Up Time. Eye Contact Lens. 2024;50:52-55.
Singh S, Samad A, Hussain MA, et al. Reliability, repeatability, and accordance between three different corneal diagnostic imaging devices for evaluating the ocular surface. Front Med (Lausanne). 2022;9:893688. doi:10.3389/fmed.2022.893688. PMID:35966863; PMCI D:PMC9377376.
ドライアイ研究会診療ガイドライン作成委員会(島﨑潤ほか). ドライアイ診療ガイドライン. 日本眼科学会雑誌. 2019;123(5):489-592.
Craig JP, Alves M, Wolffsohn JS, et al. TFOS Lifestyle Report Executive Summary: A Lifestyle Epidemic - Ocular Surface Disease. Ocul Surf. 2023;30:240-253.
Wolffsohn JS, Lingham G, Downie LE, et al. TFOS Lifestyle: Impact of the digital environment on the ocular surface. Ocul Surf. 2023;28:213-252.
Sullivan DA, da Costa AX, Del Duca E, et al. TFOS Lifestyle: Impact of cosmetics on the ocular surface. Ocul Surf. 2023;29:77-130.
Markoulli M, Ahmad S, Arcot J, et al. TFOS Lifestyle: Impact of nutrition on the ocular surface. Ocul Surf. 2023;29:226-271.
Song W, Wu X, Cheng C, et al. Relationship between type 2 diabetes mellitus and changes of the lid margin, meibomian gland and tear film in dry eye patients: a cross-sectional study. BMJ Open Diabetes Res Care. 2024;12(1):e003745.
Hori Y, Wada T, Omatsu K, et al. Efficacy and Safety of SJP-0132 in Patients With Dry Eye Disease: A Phase 2b Randomized, Double-Masked, Dose-Finding Study. Am J Ophthalmol. 2026;283:163-175. doi:10.1016/j.ajo.2025.11.036. PMID: 41352685.