เยื่อบุตาอักเสบ จากเชื้อแบคทีเรียเป็นโรคอักเสบของเยื่อบุตา ที่เกิดจากการติดเชื้อแบคทีเรีย เยื่อบุตา เป็นเยื่อเมือกที่เริ่มจากด้านหลังของเปลือกตา (เยื่อบุตา ส่วนเปลือกตา) ผ่านรอยพับไปจนถึงบนลูกตา (เยื่อบุตา ส่วนลูกตา) และเชื่อมต่อกับกระจกตา ที่ขอบกระจกตา
โรคนี้เป็นหนึ่งในโรคติดเชื้อที่พบบ่อยที่สุดในจักษุวิทยา ในสหรัฐอเมริกา เยื่อบุตาอักเสบ ติดเชื้อเฉียบพลันคิดเป็นประมาณ 1% ของการเข้ารับบริการปฐมภูมิ โดยคาดว่ามีผู้ป่วยประมาณ 4 ล้านรายต่อปี1) อายุที่เกิดโรคได้กว้าง แต่พบได้บ่อยในเด็กและผู้สูงอายุ
ผู้ป่วยส่วนใหญ่เป็นแบบเฉียบพลันและจำกัดตัวเองได้ ไม่ค่อยเกิดภาวะแทรกซ้อนรุนแรง อย่างไรก็ตาม เนื่องจากมีความชุกของโรคสูง ผลกระทบทางสังคมจากการขาดเรียนและขาดงานจึงมีมาก ค่าใช้จ่ายทางการแพทย์ทั้งทางตรงและทางอ้อมในสหรัฐอเมริกาเพียงประเทศเดียวคาดว่าเกิน 500 ล้านดอลลาร์ต่อปี1)
ทางคลินิกแบ่งออกเป็นชนิดเฉียบพลัน (แบคทีเรียทั่วไป) ชนิดเฉียบพลันรุนแรง (ส่วนใหญ่เป็นหนองใน) และชนิดเรื้อรัง (ส่วนใหญ่เป็นคลามีเดีย) บทความนี้จะเน้นอธิบายเกี่ยวกับเยื่อบุตาอักเสบ จากเชื้อแบคทีเรียชนิดเฉียบพลันเป็นหลัก
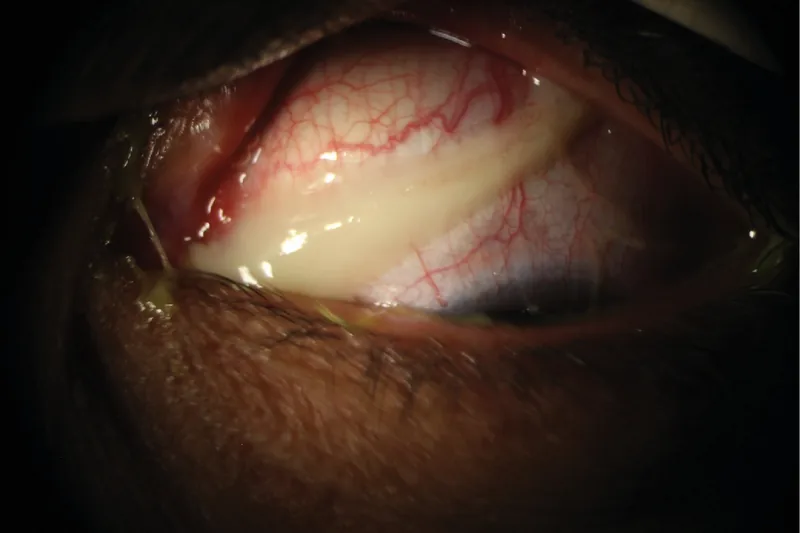
ขี้ตาเป็นหนองในเยื่อบุตาอักเสบจากเชื้อแบคทีเรีย Azari AA, Barney NP. Conjunctivitis: A Systematic Review. J Ophthalmic Vis Res. 2020 Jul 29;15(3):372-395. Figure 4. PM
CI D: PMC7431717. License: CC BY.
พบขี้ตาเป็นหนองข้นที่สามารถยืดเป็นเส้นจากขอบเปลือกตา แสดงให้เห็นถึงปริมาณสารคัดหลั่งที่มากซึ่งเป็นลักษณะเฉพาะของ
เยื่อบุตาอักเสบ จากเชื้อแบคทีเรียเฉียบพลัน สามารถอธิบายความแตกต่างทางคลินิกจากไวรัสและภูมิแพ้ได้อย่างง่ายดาย
ความรู้สึกมีสิ่งแปลกปลอม : ผู้ป่วยรู้สึกสากๆ คล้ายมีทรายอยู่ในตาตาแดง ขี้ตา (เมือก) : ตอนแรกเป็นน้ำ ต่อมาจะกลายเป็นมูกหนอง โดยทั่วไปจะมีสีเหลืองเขียวความรู้สึกร้อนวูบวาบ ระคายเคือง : มีอาการแสบตา ไม่สบายตาน้ำตาไหล : จากการหลั่งน้ำตาแบบรีเฟล็กซ์เพิ่มขึ้นหนังตาติดกันตอนเช้า : จากสารคัดหลั่งที่มีเมือกและหนองทำให้หนังตาติดกันเมื่อตื่นนอน เป็นลักษณะที่บ่งชี้ถึงสาเหตุจากแบคทีเรีย
เยื่อบุตา ดำแดงเยื่อบุตา แบบกระจายเยื่อบุตา แดงและบวมน้ำขี้ตาเป็นหนองปนเมือก : ปริมาณปานกลาง ลักษณะแตกต่างกันตามชนิดเชื้อแบคทีเรียเยื่อบุตา บวม (chemosis)เยื่อบุตา ดำจะบวมหนังตาแดง และบวม : ในชนิดเฉียบพลันรุนแรง (Gonococcal) จะพบหนังตาบวมชัดเจน
ชนิดเฉียบพลันรุนแรง (เยื่อบุตาอักเสบ จาก Gonococcus) มีระยะฟักตัวครึ่งวันถึง 3 วัน ลักษณะเด่นคือขี้ตาเป็นหนองสีขาวเหลือง ปริมาณมาก คล้ายครีม เรียกว่า ‘หนองในตา’ อาจเกิดแผลที่กระจกตา ตั้งแต่ระยะแรกและนำไปสู่กระจกตา ทะลุได้
ในบรรดาเยื่อบุตาอักเสบจากแบคทีเรีย มีบางชนิดที่พบไม่บ่อยแต่สำคัญทางคลินิก เยื่อบุตาอักเสบ จาก Gonococcus และ Chlamydia มีดำเนินโรค การตรวจ และแนวทางการรักษาที่แตกต่างจากเยื่อบุตาอักเสบ เฉียบพลันจากแบคทีเรียทั่วไป
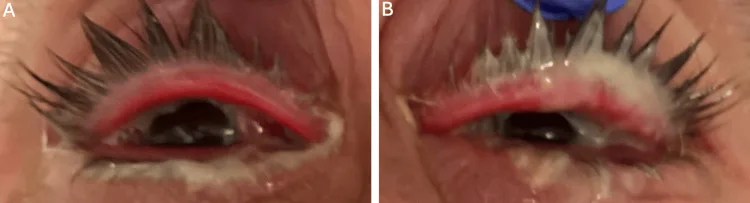
ขี้ตาเป็นหนองปริมาณมากในเยื่อบุตาอักเสบจาก Gonococcus Albear S, LoBue S, Cooley A, Brandenburg T, Friedes R, Park J. Povidone-Iodine as an Adjuvant Therapy for Refractory Gonorrhea Keratoconjunctivitis: A Case Report. Cureus. 2025;17(5):e83676. Figure 1. PM
CI D: PMC12143893. License: CC BY.
A) ตาขวาและ B) ตาซ้ายมีหนองปริมาณมาก บวมเล็กน้อย ขอบหนัง
ตาแดง สอดคล้องกับภาพขี้ตาเป็นหนองของ
เยื่อบุตาอักเสบ จาก Gonococcus ในหัวข้อ ‘2. อาการแสดงทางคลินิก’
เยื่อบุตาอักเสบ จาก Gonococcus เริ่มต้นอย่างรวดเร็ว ให้สงสัยเมื่อมีอาการแสดงต่อไปนี้ร่วมกัน
เริ่มต้นอย่างรวดเร็ว : แย่ลงภายในไม่กี่วันขี้ตาเยอะมาก : เช็ดออกแล้วก็สะสมอีกอย่างรวดเร็วเปลือกตาบวมมาก : คล้ายกับเยื่อบุตาอักเสบ ชนิดเซลลูไลติสเยื่อบุตา บวมมากเยื่อบุตา ลูกตานูนขึ้นมามีอาการของกระจกตา ร่วมด้วย : มีอาการปวด, กลัวแสง, สายตาพร่า มัวต่อมน้ำเหลืองหน้าโต : เห็นได้ชัดกว่าการติดเชื้อแบคทีเรียเฉียบพลัน
ในผู้ใหญ่ โรคเกิดจากการติดต่อจากสารคัดหลั่งที่อวัยวะเพศผ่านมือมายังตา โรคนี้ไม่ได้เกิดเฉพาะในทารกแรกเกิด หากวินิจฉัยช้าอาจลุกลามเป็นแผลที่กระจกตา หรือกระจกตา ทะลุได้7) ควรเก็บตัวอย่างเพาะเชื้อจากเยื่อบุตา ก่อนเริ่มการรักษา หากสงสัยการติดเชื้อโกโนค็อกคัส ให้เริ่มการรักษาทั่วร่างกายโดยไม่รอผลเพาะเชื้อ8)
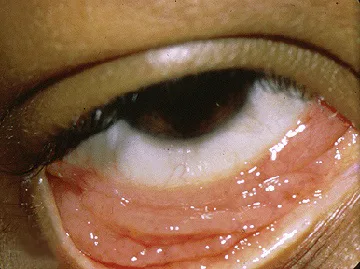
ภาพทางคลินิกของเยื่อบุตาอักเสบจากคลามัยเดีย Trobe J. Chlamydial-conjunctivitis.jpg. The Eyes Have It, University of Michigan Kellogg Eye Center. 2011. Source ID: Wikimedia Commons File:Chlamydial-conjunctivitis.jpg. License: CC BY 3.0.
นี่คือภาพทางคลินิกของ
เยื่อบุตาอักเสบ จากคลามัยเดียเมื่อพลิก
เยื่อบุตา เปลือกตาล่างออก ตรงกับโรค
เยื่อบุตาอักเสบ ชนิดฟอลลิคูลาร์จากคลามัยเดียซึ่งกล่าวถึงในหัวข้อ อาการและอาการแสดงทางคลินิกที่สำคัญ (ข้อ 2)
เยื่อบุตาอักเสบ จากคลามัยเดียมักมีอาการแบบกึ่งเฉียบพลันถึงเรื้อรัง ในผู้ใหญ่ที่เป็น inclusion conjunctivitis จะเกี่ยวข้องกับ Chlamydia trachomatis ชนิด D~K9)
มักเป็นข้างเดียว : ต่อมาอาจกลายเป็นสองข้างได้นานกว่า 2 สัปดาห์ : ตอบสนองต่อยาหยอดตาต้านแบคทีเรียทั่วไปได้ไม่ดีพบฟอลลิเคิลชัดเจน : เกิดฟอลลิเคิลขนาดใหญ่ที่เยื่อบุตา ส่วน forniceal เปลือกตาล่างขี้ตาเป็นมูกหนอง : มีลักษณะเป็นหนองมากกว่าการติดเชื้อไวรัสต่อมน้ำเหลืองหน้าโต : อาจมีกดเจ็บร่วมด้วยรอยโรคที่กระจกตา : ร่วมกับ keratitis ผิวเผินหรือการแทรกซึมบริเวณขอบตาส่วนบน
ในผู้ใหญ่ อาจร่วมกับการติดเชื้อคลามัยเดียที่อวัยวะเพศ การทบทวนวรรณกรรมอย่างเป็นระบบพบว่าคิดเป็น 1.8–5.6% ของเยื่อบุตาอักเสบ เฉียบพลัน10) มีรายงานการติดเชื้อที่อวัยวะเพศร่วมในผู้ชาย 54% และผู้หญิง 74%10) ควรถือเป็นการติดเชื้อที่ไม่ได้จำกัดเฉพาะตาเท่านั้น
Q
เยื่อบุตาอักเสบจากแบคทีเรียติดต่อหรือไม่?
A
เยื่อบุตาอักเสบจากแบคทีเรียแพร่กระจายผ่านการสัมผัส การสัมผัสมือถึงตาหรือการใช้ผ้าเช็ดตัวและหมอนร่วมกันเป็นเส้นทางการติดเชื้อ การล้างมือบ่อยๆ และหลีกเลี่ยงการใช้ของส่วนตัวร่วมกันมีความสำคัญในการป้องกันการแพร่กระจาย
เยื่อบุตาอักเสบจากแบคทีเรียมีแนวโน้มของเชื้อก่อโรคที่แตกต่างกันไปตามช่วงอายุที่เกิดโรค
เด็ก
ทารก : Haemophilus influenzae พบมากที่สุด ในกรณีที่เป็นผลต่อเนื่องจากถุงน้ำตาอักเสบ จากการอุดตันของท่อน้ำตาที่มีมาแต่กำเนิด จะตรวจพบสเตรปโตค็อกคัสและ CNS
เด็กเล็ก–วัยเรียน : Streptococcus pneumoniae เป็นเชื้อที่เป็นตัวแทน พบมากในฤดูหนาว เกิดร่วมกับทางเดินหายใจส่วนบนอักเสบและเป็นที่ตาทั้งสองข้าง บางครั้งทำให้เกิดการระบาดขนาดเล็ก
เด็กทั้งหมด : Haemophilus influenzae คิดเป็น 29–42% และ Streptococcus pneumoniae คิดเป็น 13–30%1)
ผู้ใหญ่
Staphylococcus aureus : เป็นเชื้อก่อโรคที่เป็นตัวแทนของเยื่อบุตาอักเสบ ในผู้ใหญ่ แสดงอาการเยื่อบุตาอักเสบ ชนิดคาทาร์รัลแบบเฉียบพลันถึงกึ่งเฉียบพลัน
ชนิดเยื่อบุตาอักเสบ ร่วมหนังตาอักเสบ : มักมีการอักเสบของขอบเปลือกตาร่วมด้วย พบในรูปแบบของเยื่อบุตาอักเสบ ร่วมหนังตาอักเสบเรื้อรัง บางครั้งมีเยื่อบุกระจกตา อักเสบผิวตื้นใน 1/3 ส่วนล่างของกระจกตา
ผู้สูงอายุ
สกุล Staphylococcus : พบมากที่สุด มักเกิดร่วมกับหนังตาอักเสบได้ง่าย
Streptococcus pneumoniae–Haemophilus influenzae : แสดงอาการเป็นเยื่อบุตาอักเสบ ชนิดคาทาร์รัลเฉียบพลัน
สกุล Corynebacterium : ในช่วงไม่กี่ปีที่ผ่านมา แบคทีเรียนี้กลายเป็นปัญหาสำคัญในฐานะสาเหตุของเยื่อบุตาอักเสบ เรื้อรังที่รักษายาก
โกโนค็อกคัส (Neisseria gonorrhoeae ) : สาเหตุของเยื่อบุตาอักเสบ ชนิดเฉียบพลันรุนแรง เป็นแบคทีเรียชนิดเดียวที่สามารถติดเชื้อที่เยื่อบุกระจกตา ปกติและอาจทำให้กระจกตา ทะลุได้ ในผู้ใหญ่เกิดเป็นโรคติดต่อทางเพศสัมพันธ์คลามีเดีย ทราโคมาติส : สาเหตุของเยื่อบุตาอักเสบ ชนิดฟอลลิเคิลเรื้อรัง ควรสงสัยแบคทีเรียนี้ในกรณีเยื่อบุตาอักเสบ ชนิดฟอลลิเคิลที่ยืดเยื้อและไม่ตอบสนองต่อยาปฏิชีวนะมอแรกเซลลา คาทาร์ราลิส (Moraxella catarrhalis ) : ในทารกแรกเกิดอาจทำให้เกิดเยื่อบุตาอักเสบ เป็นหนองรุนแรงคล้ายกับที่เกิดจากโกโนค็อกคัส (pseudogonococcal conjunctivitis)
ในทารกแรกเกิด ในช่วงไม่กี่ปีที่ผ่านมาที่มาตรการป้องกันโกโนค็อกคัสและคลามีเดียเป็นที่แพร่หลาย รายงานเยื่อบุตาอักเสบในทารกแรกเกิด จากอีโคไล (Escherichia coli ) เพิ่มขึ้น4) เยื่อบุตาอักเสบในทารกแรกเกิด จากอีโคไลเริ่มภายใน 3 วันหลังคลอด โดยมีขี้ตาเป็นหนองและเปลือกตาบวม4)
ในช่วงไม่กี่ปีที่ผ่านมา แบคทีเรียดื้อยา เช่น เชื้อสแตฟิโลค็อกคัสออเรียสดื้อเมธิซิลลิน (MRSA), เชื้อนิวโมค็อกคัสดื้อเพนิซิลลิน (PRSP), เชื้อฮีโมฟิลุส อินฟลูเอนซาดื้อยา (BLNAR) มีแนวโน้มเพิ่มขึ้น โกโนค็อกคัสก็มีการดื้อยาฟลูออโรควิโนโลนเพิ่มขึ้นเช่นกัน เมื่อมีแบคทีเรียดื้อยาเกี่ยวข้อง เยื่อบุตาอักเสบ อาจกลายเป็นรักษายาก
สุขอนามัยที่ไม่เหมาะสม : การล้างมือไม่เพียงพอ การดูแลคอนแทคเลนส์ที่ไม่ถูกต้องสภาพแวดล้อมแออัด : โรงเรียน สถานรับเลี้ยงเด็ก ค่ายทหาร ฯลฯความผิดปกติของผิวลูกตา : ตาแห้ง เปลือกตาอักเสบ ความผิดปกติทางกายวิภาคของผิวลูกตาภูมิคุ้มกันบกพร่อง : ภาวะภูมิคุ้มกันต่ำทั่วร่างกายหลังผ่าตัดตา : ความเสี่ยงต่อการติดเชื้อหลังผ่าตัดเพิ่มขึ้น
ล้างมือบ่อยๆ หลีกเลี่ยงการใช้ผ้าเช็ดตัวและปลอกหมอนร่วมกัน ดูแลคอนแทคเลนส์อย่างถูกต้อง และหยุดใส่เมื่อมีอาการของเยื่อบุตาอักเสบ ในระหว่างการติดเชื้อ ควรจัดการของใช้ส่วนตัวอย่างระมัดระวังเพื่อป้องกันการแพร่เชื้อไปยังผู้อื่น
Q
ทำไมแบคทีเรียก่อโรคจึงแตกต่างกันไปตามอายุ?
A
เนื่องจากพืชประจำถิ่นของเยื่อบุตา และความสามารถทางภูมิคุ้มกันแตกต่างกันไปตามอายุ เด็กมีความสามารถในการผลิตแอนติบอดีต่อแอนติเจนของแคปซูลของ Haemophilus influenzae ต่ำ ทำให้ติดเชื้อแบคทีเรียนี้ได้ง่าย ในผู้สูงอายุ กลไกการป้องกันพื้นผิวตาลดลง ทำให้การติดเชื้อ Staphylococcus เพิ่มขึ้น
กรณีส่วนใหญ่สามารถวินิจฉัยได้จากอาการทางคลินิกและไม่จำเป็นต้องตรวจเพิ่มเติม หากพบว่าเยื่อบุตา ดำแดง มีขี้ตาเป็นมูกหนอง มี papillary reaction ที่เยื่อบุตา เปลือกตา โดยไม่มี follicular reaction ที่เด่นชัดหรือต่อมน้ำเหลืองก่อนหูโต ให้สงสัยว่าเป็นเยื่อบุตาอักเสบจากแบคทีเรีย
การแยกความแตกต่างระหว่างเยื่อบุตาอักเสบจากแบคทีเรียและเยื่อบุตาอักเสบ จากไวรัสมีความสำคัญทางคลินิก
ลักษณะ แบคทีเรีย ไวรัส ขี้ตา มูกหนอง ซีรั่ม (เป็นน้ำ) ปฏิกิริยาเยื่อบุตา Papillary reaction Follicular reaction ต่อมน้ำเหลืองก่อนหู ไม่มีอาการบวม มีอาการบวม
การย้อม smear : มีประโยชน์สำหรับการวินิจฉัยอย่างรวดเร็ว ใช้การย้อมแกรมและการย้อมจิมซ่าเพื่อสังเกตแบคทีเรียที่ถูกนิวโทรฟิลกลืนกิน และประมาณชนิดของแบคทีเรียก่อโรค สามารถใช้ชุดย้อมอย่างง่าย (Diff-Quick, Faber G ฯลฯ) ได้เช่นกันการเพาะเชื้อแยกชนิด : ระบุชนิดของเชื้อก่อโรคและทดสอบความไวต่อยา อย่างไรก็ตาม การเพาะเชื้อสามารถตรวจพบเชื้อก่อโรคได้เพียงประมาณครึ่งหนึ่งของกรณีเท่านั้นข้อบ่งชี้ในการเพาะเชื้อ : ไม่ได้เพาะเชื้อทุกราย ปฏิบัติในทารกแรกเกิด รายที่ดื้อต่อการรักษาหรือเป็นซ้ำ หรือเมื่อสงสัยเชื้อโกโนค็อกคัส
เมื่อสงสัยเชื้อโกโนค็อกคัส ให้ส่งสิ่งส่งตรวจจากไม้พันเช็ดเยื่อบุตา ไปเพาะเชื้อ โกโนค็อกคัสทนต่อความแห้งไม่ได้ ดังนั้นต้องระบุเชื้อที่สงสัยขณะเก็บสิ่งส่งตรวจ การเพาะเชื้อมีความสำคัญไม่เพียงเพื่อการวินิจฉัย แต่ยังเพื่อตรวจสอบความไวต่อยาด้วย แม้จะใช้การตรวจเพิ่มจำนวนกรดนิวคลีอิกร่วมด้วย ก็ไม่สามารถประเมินความไวต่อยาได้8)
เมื่อสงสัยคลามัยเดีย จำเป็นต้องเก็บสิ่งส่งตรวจที่มีทั้งขี้ตาและเซลล์เยื่อบุเยื่อบุตา ในรายที่เป็นเยื่อบุตาอักเสบ ชนิดฟอลลิเคิลเรื้อรัง ควรพิจารณาตรวจหาแอนติเจนคลามัยเดียหรือตรวจเพิ่มจำนวนกรดนิวคลีอิกจากไม้พันเช็ดเยื่อบุตา การประเมินการติดเชื้อร่วมที่อวัยวะเพศ คอหอย และทวารหนักก็มีความสำคัญเช่นกัน8)
แนวทางเวชปฏิบัติสำหรับการวินิจฉัยและรักษาโรคกระจกตา อักเสบจากการติดเชื้อ (ฉบับที่ 3) แนะนำอย่างยิ่งให้ใช้การตรวจย้อม smear ร่วมกับการเพาะเชื้อในการวินิจฉัยโรคกระจกตาอักเสบจากแบคทีเรีย 6) รายงานอัตราความไวของการเพาะเชื้ออยู่ที่ 37.6–74.3% และอัตราความไวของการตรวจย้อม smear อยู่ที่ 58.1–73.7%6) ในกรณีที่ผู้ป่วยไม่ได้รับยาปฏิชีวนะก่อนตรวจ อัตราความไวของการเพาะเชื้อคือ 77.3% แต่หลังจากได้รับยาปฏิชีวนะ อัตรานี้ลดลงเหลือ 37.8% ดังนั้น ควรเก็บสิ่งส่งตรวจก่อนให้ยาปฏิชีวนะหากเป็นไปได้6)
เยื่อบุตาอักเสบ จากไวรัสเยื่อบุตาอักเสบ ชนิดฟอลลิเคิล ขี้ตาเป็นน้ำ ต่อมน้ำเหลืองบริเวณหูโต การตรวจ Adenovirus อย่างรวดเร็วมีประโยชน์เยื่อบุตาอักเสบจากภูมิแพ้ การแยกจากเยื่อบุตาอักเสบ จากโกโนค็อกคัส : Moraxella spp. ก็เป็น diplococci แกรมลบเช่นกัน จึงยากที่จะแยกจากโกโนค็อกคัสด้วยการย้อม smear เพียงอย่างเดียว ต้องใช้การเพาะเชื้อร่วมด้วยเสมอโรคที่ไม่ติดเชื้อ : ในกรณีของ “เยื่อบุตาอักเสบ ” ที่ไม่ตอบสนองต่อยาปฏิชีวนะ ควรพิจารณารอยโรคหลอดเลือด เช่น รูรั่วระหว่างหลอดเลือดแดงคาโรติดกับโพรงเลือดดำในโพรงกะโหลกศีรษะ (CCF ) ในการวินิจฉัยแยกโรค5) หากมีเยื่อบุตา แดง เยื่อบุตา บวม การเคลื่อนไหวลูกตาผิดปกติ ความดันลูกตา สูง และไม่ตอบสนองต่อยาปฏิชีวนะ ควรสงสัยรูรั่วระหว่างหลอดเลือดแดงคาโรติดกับโพรงเลือดดำในโพรงกะโหลกศีรษะและตรวจด้วยภาพวินิจฉัย5)
การรักษาเยื่อบุตาอักเสบ จากเชื้อแบคทีเรียหลักคือการให้ยาปฏิชีวนะเฉพาะที่ การรักษาเริ่มต้นเป็นการรักษาเชิงประจักษ์ จากนั้นปรับเปลี่ยนยาให้เหมาะสมตามผลการย้อมสีและเพาะเชื้อ
ประมาณ 60% ของผู้ป่วยหายได้เอง แต่การให้ยาปฏิชีวนะสามารถลดระยะเวลาการเจ็บป่วยได้ กลุ่มที่ได้รับยาปฏิชีวนะมีระยะเวลาจนหายดีสั้นกว่ากลุ่มที่ไม่ได้รับการรักษาประมาณ 1.9 วัน (3.8 วัน เทียบกับ 5.7 วัน)2) น้ำตาเทียม (โซเดียมคาร์บอกซีเมทิลเซลลูโลส) เพียงอย่างเดียวก็มีรายงานว่าลดปริมาณเชื้อโรคเฉพาะที่และส่งเสริมการหายโรค2)
กลุ่มผู้ป่วย ยา วิธีการใช้ ทารกแรกเกิด Bestron 0.5% หยอดตา 4 ครั้งต่อวัน ทารกและเด็กเล็ก Ozex 0.3% หยอดตา 3 ครั้งต่อวัน ผู้ใหญ่และผู้สูงอายุ คราวิท 1.5% หยอดตา 3 ครั้งต่อวัน
ในกลุ่มยาปฏิชีวนะฟลูออโรควิโนโลน โทซูฟลอกซาซิน (โอเซกซ์, โทซูฟูโร) ได้รับข้อบ่งใช้ในเด็ก ในผู้ใหญ่ ให้คำนึงถึงเชื้อสแตฟิโลค็อกคัสเป็นหลัก เลือกกลุ่มฟลูออโรควิโนโลนหรือเซเฟม
เชื้อกรัมบวกรูปกลม
สแตฟิโลค็อกคัส สเตรปโตค็อกคัส นิวโมค็อกคัส : กลุ่ม β-แลคแทม (เบสตรอน) เป็นทางเลือกแรก กลุ่มฟลูออโรควิโนโลนก็มีประสิทธิภาพ
PRSP : อาจดื้อต่อกลุ่มอะมิโนไกลโคไซด์ เลือกกลุ่มเซเฟม (เบสตรอน) หรือฟลูออโรควิโนโลนรุ่นที่สี่ (กาติฟูโร, เวกาโมกซ์)
กลุ่มอะมิโนไกลโคไซด์ : ไม่มีประสิทธิภาพต่อสเตรปโตค็อกคัสและนิวโมค็อกคัส
เชื้อกรัมลบ
ฮีโมฟิลุส อินฟลูเอนซา : กลุ่มเพนิซิลลินและเซเฟมเป็นทางเลือกแรก กลุ่มฟลูออโรควิโนโลนก็ใช้ได้เช่นกัน ในระยะหลังพบเชื้อดื้อต่อกลุ่ม β-แลคแทม (BLNAR)
โกโนค็อกคัส : การดื้อต่อฟลูออโรควิโนโลนกำลังเพิ่มขึ้น กลุ่มเซเฟมเป็นทางเลือกแรก ในโกโนค็อกคัสที่ดื้อต่อยาหลายชนิด ให้ร่วมกับเซฟไตรอะโซน (โรเซฟิน) ฉีดเข้าหลอดเลือดดำ
MRSA : ลองใช้คลอแรมเฟนิคอลหยอดตา (โอฟซาลอน) ก่อน คลอแรมเฟนิคอลทำให้เกิดการดื้อยาของสแตฟิโลค็อกคัสได้ยาก หากไม่ได้ผลให้ใช้ยาทาตาวานโคมัยซิน (ต้องลงทะเบียนผู้ป่วย) ยาหยอดตาอาร์บีกาซินที่เตรียมเองก็มีประโยชน์เยื่อบุตาอักเสบ จากโกโนค็อกคัสกระจกตา จึงต้องติดตามทุก 1–2 วันยาหยอดตาอะซิโธรมัยซิน (อะซิไมซิน) : วางจำหน่ายปี 2019 มีความสำคัญในฐานะมาตรการรับมือเชื้อดื้อฟลูออโรควิโนโลน สำหรับเยื่อบุตาอักเสบ ใช้ 2 ครั้ง/วัน × 2 วัน จากนั้น 1 ครั้ง/วัน × 5 วัน
โรคเยื่อบุตาอักเสบ จากหนองในไม่สามารถรักษาได้ด้วยยาปฏิชีวนะเฉพาะที่เพียงพอ จำเป็นต้องรักษาทั้งร่างกาย ในผู้ใหญ่และวัยรุ่น การฉีดเซฟไตรอะโซน 1 กรัมเข้ากล้ามเนื้อครั้งเดียวเป็นทางเลือกในการรักษา8) การล้างตาด้วยน้ำเกลือครั้งเดียวก็อาจพิจารณาได้8) ในกรณีที่มีรอยขาดของเยื่อบุกระจกตา หรือกระจกตา บางลง จำเป็นต้องรับไว้ในโรงพยาบาลและตรวจติดตามบ่อยครั้ง11)
ในโรคเยื่อบุตาอักเสบ จากคลามัยเดีย จำเป็นต้องประเมินการติดเชื้อทั้งร่างกาย ไม่ใช่เฉพาะที่ตาเท่านั้น การรับประทานดอกซีไซคลิน 100 มิลลิกรัมวันละสองครั้งเป็นเวลา 7 วันเป็นทางเลือกมาตรฐาน8) การรับประทานอะซิโธรมัยซิน 1 กรัมครั้งเดียวเป็นทางเลือกแทน แต่ต้องพิจารณาร่วมกับตำแหน่งที่มีการติดเชื้อร่วมและความเป็นไปได้ในการตั้งครรภ์8)
สำหรับทั้งหนองในและคลามัยเดีย การดูแลรักษาคู่นอนเป็นสิ่งสำคัญ การรักษาเฉพาะผู้ป่วยเพียงคนเดียวอาจทำให้เกิดการติดเชื้อซ้ำ ควรพิจารณาตรวจหาเชื้อเอชไอวี ซิฟิลิส และโรคติดต่อทางเพศสัมพันธ์อื่นๆ ร่วมด้วย8)
Q
หายได้โดยไม่ต้องใช้ยาปฏิชีวนะหรือไม่?
A
ประมาณ 60% ของเยื่อบุตาอักเสบ เฉียบพลันจากแบคทีเรียหายได้เอง อย่างไรก็ตาม เนื่องจากการใช้ยาปฏิชีวนะช่วยลดระยะเวลาการเจ็บป่วยลงประมาณ 2 วันและช่วยกำจัดเชื้อโรค2) จึงมักมีการจ่ายยาเมื่อมาตรวจ ผู้ใช้คอนแทคเลนส์อาจมีอาการรุนแรงขึ้น จึงแนะนำให้รักษาอย่างจริงจัง
เยื่อบุตาอักเสบจากแบคทีเรียเกิดจากการสัมผัสมือสู่ตาหรือการตั้งรกรากของเชื้อประจำถิ่นจากเยื่อบุจมูกและโพรงอากาศข้างจมูกที่อยู่ติดกัน
แม้ในสภาวะปกติ เยื่อบุตา ยังมีเชื้อประจำถิ่น เช่น สแตฟิโลค็อกคัสและคอรีนีแบคทีเรียม เชื้อสแตฟิโลค็อกคัส ออเรียสสามารถแยกได้จากถุงเยื่อบุตา ปกติด้วยความถี่ 5–10% ฤทธิ์ชะล้างของน้ำตา การป้องกันของเยื่อบุผิวเยื่อบุตา และปัจจัยภูมิคุ้มกัน เช่น ไลโซไซม์และ IgA ในน้ำตา ช่วยป้องกันการติดเชื้อ เมื่อกลไกป้องกันเหล่านี้ล้มเหลว การติดเชื้อก็จะเกิดขึ้น
เชื้อสแตฟิโลค็อกคัส ออเรียส : นอกจากการทำลายเนื้อเยื่อโดยตรงจากพิษนอกเซลล์แล้ว ยังก่อให้เกิดปฏิกิริยาภูมิแพ้จากการกระตุ้นให้เกิดอาการไวอีกด้วย เป็นแบคทีเรียที่ก่อให้เกิดแผลที่ขอบกระจกตา และโรคฟลิคเทนที่กระจกตา เชื้อสแตฟิโลค็อกคัสที่ให้ผลลบต่อโคอะกูเลส (CNS) : บางสายพันธุ์สร้างไบโอฟิล์ม ทำให้ดื้อต่อยาต้านจุลชีพเชื้อนิวโมค็อกคัส : มีแคปซูลห่อหุ้ม ดื้อต่อยากลุ่มอะมิโนไกลโคไซด์ จำแนกได้มากกว่า 80 ชนิดตามสารที่ละลายได้ของแคปซูล โดยชนิด III มีความรุนแรงมากที่สุดเชื้อฮีโมฟิลุส อินฟลูเอนซา : เป็นแบคทีเรียประจำถิ่นในทางเดินหายใจส่วนบน เด็กมีความไวต่อการติดเชื้อเนื่องจากความสามารถในการสร้างแอนติบอดีต่อแอนติเจนของแคปซูลต่ำ ชอบบุกรุกเยื่อบุผิวแบบแบน จึงทำให้เยื่อบุลูกตาส่วนลูกตาอักเสบแดงมาก เรียกว่า pink eyeเชื้อโกโนค็อกคัส : ใช้พิลัสและโปรตีนเยื่อหุ้มชั้นนอกยึดเกาะกับเซลล์เยื่อบุผิวเมือก สามารถบุกรุกเยื่อบุกระจกตา ที่ปกติได้ มีความต้านทานต่ำ หากออกจากเยื่อเมือกจะสูญเสียความสามารถในการติดเชื้อภายในไม่กี่ชั่วโมง
เยื่อบุตาอักเสบจากแบคทีเรียทำให้เกิดปฏิกิริยาการอักเสบที่มีนิวโทรฟิลเป็นหลัก ในการย้อม smear จากขี้ตา การที่มีนิวโทรฟิลแทรกซึมเป็นหลักเป็นจุดแยกต่างจากเยื่อบุตาอักเสบ จากไวรัสซึ่งมีลิมโฟไซต์แทรกซึมเป็นหลัก การสังเกตเห็นแบคทีเรียถูกนิวโทรฟิลกินสามารถช่วยประมาณชนิดของเชื้อก่อโรคได้
Howard และ de St. Maurice รายงานว่าหลังการนำ PCV 13 (วัคซีนนิวโมค็อกคัสชนิดคอนจูเกต 13 สายพันธุ์) มาใช้ เยื่อบุตาอักเสบ จากซีโรไทป์ PCV 13 ลดลง 93% และจำนวนผู้ป่วยเยื่อบุตาอักเสบ โดยรวมลดลงมากกว่าหนึ่งในสาม1) ที่น่าสังเกตคือ อุบัติการณ์ของเยื่อบุตาอักเสบ จากฮีโมฟิลุส อินฟลูเอนซาแบบไม่มีแคปซูล (NTHi) ก็ลดลงอย่างมีนัยสำคัญหลังการให้ PCV 131) ผลนี้ชี้ให้เห็นว่า อาจมีปฏิสัมพันธ์ที่ซับซ้อนระหว่างนิวโมค็อกคัสและฮีโมฟิลุส อินฟลูเอนซาในระบบทางเดินหายใจ
Liu & Kuo อธิบายการศึกษาแบบสุ่มที่มีกลุ่มควบคุมเปรียบเทียบสามกลุ่มในเด็กที่มีเยื่อบุตาอักเสบ เฉียบพลันจากการติดเชื้อ: moxifloxacin, น้ำตาเทียม (โซเดียมคาร์บอกซีเมทิลเซลลูโลส) และไม่ได้รับการรักษา2) กลุ่ม moxifloxacin ใช้เวลาหายเร็วกว่ากลุ่มที่ไม่ได้รับการรักษา 1.9 วัน (3.8 วัน เทียบกับ 5.7 วัน) กลุ่มน้ำตาเทียม (ยาหลอก) ก็ช่วยลดระยะเวลาการหายได้อย่างมีนัยสำคัญเมื่อเทียบกับกลุ่มที่ไม่ได้รับการรักษา2) การวิเคราะห์อภิมานยืนยันว่ายาปฏิชีวนะช่วยลดอาการในวันที่ 3–6 (odds ratio 0.59)2)
Commiskey และคณะรายงานกรณีเยื่อบุตาอักเสบ เรื้อรังดื้อยาทวิภาคีในหญิงอายุ 98 ปี3) การฝ่อของเนื้อเยื่อเบ้าตา ตามอายุและการฉีกขาดของเอ็นกล้ามเนื้อ levator palpebrae ทำให้ fornix ส่วนบนขยายใหญ่ขึ้น เกิดเป็นแหล่งสะสมของการติดเชื้อ Staphylococcus aureus เป็นเชื้อก่อโรคที่พบบ่อยที่สุด โดยการล้าง fornix ยาปฏิชีวนะเฉพาะที่และทั่วร่างกาย และการล้างด้วย povidone-iodine เป็นเสาหลักของการรักษา3) ในผู้สูงอายุที่มีเยื่อบุตาอักเสบ เรื้อรังดื้อยา ควรพิจารณา GFS ในการวินิจฉัยแยกโรค
Saadeh-Jackson และคณะรายงานกรณีเยื่อบุตาอักเสบในทารกแรกเกิด ที่เกิดจาก Escherichia coli โดยชี้ให้เห็นว่าเมื่อมาตรการป้องกัน gonococcus และ chlamydia แพร่หลายมากขึ้น E. coli กำลังกลายเป็นเชื้อก่อโรคอุบัติใหม่ที่ควรให้ความสนใจ4) ลักษณะทางคลินิก ได้แก่ การเริ่มป่วยภายใน 3 วันหลังคลอด อุณหภูมิร่างกายปกติ มีขี้ตาเป็นหนอง และเปลือกตาบวม4) การใช้ levofloxacin หยอดตาตามผลเพาะเชื้อได้ผลดี
งานวิจัยและกรณีศึกษาที่นำเสนอในที่นี้เป็นองค์ความรู้ที่รายงานเพื่อประโยชน์ในการดูแลรักษาในอนาคต และรวมถึงวิธีการที่ยังไม่ได้ถูกกำหนดให้เป็นการรักษามาตรฐานในปัจจุบัน กรุณาปรึกษาจักษุแพทย์ผู้ดูแลก่อนตัดสินใจเกี่ยวกับแผนการรักษา
Q
วัคซีนสามารถป้องกันเยื่อบุตาอักเสบจากแบคทีเรียได้หรือไม่?
A
มีรายงานว่าการใช้วัคซีนนิวโมคอคคัสชนิดคอนจูเกต (PCV 13) อย่างแพร่หลายช่วยลดเยื่อบุตาอักเสบ จากซีโรไทป์ของวัคซีนลงได้ 93%1) อย่างไรก็ตาม ยังไม่มีวัคซีนที่สามารถป้องกันเยื่อบุตาอักเสบ จากเชื้อแบคทีเรียโดยตรงได้ การล้างมือเป็นประจำและการรักษาสุขอนามัยที่เหมาะสมยังคงเป็นมาตรการป้องกันที่สำคัญที่สุด
Howard LM, de St. Maurice A. Unraveling the Impact of Pneumococcal Conjugate Vaccines on Bacterial Conjunctivitis in Children. Clin Infect Dis. 2021;72(7):1208-1210.
Liu SH, Kuo IC. Topical antibiotics and artificial tears associated with reduced infective-conjunctivitis symptoms. J Pediatr. 2023;261:113320.
Commiskey P, Bowers E, Dmitriev A, Mammen A. Bilateral, chronic, bacterial conjunctivitis in giant fornix syndrome. BMJ Case Rep. 2022;15:e245460.
Saadeh-Jackson S, Rodriguez L, Leffler CT, et al. Ophthalmia neonatorum due to Escherichia coli: A rare cause or an emerging bacterial etiology of neonatal conjunctivitis? Clin Case Rep. 2022;10:e06201.
Campos AL, Gonçalves FMF, Cardoso R, et al. A Rare and Surprising Case of Spontaneous Type B Carotid-Cavernous Fistula in an Internal Medicine Ward. Cureus. 2022;14(11):e31456.
日本眼感染症学会感染性角膜炎診療ガイドライン第3版作成委員会. 感染性角膜炎診療ガイドライン(第3版). 日眼会誌. 2024.
McAnena L, Knowles SJ, Curry A, Cassidy L. Prevalence of gonococcal conjunctivitis in adults and neonates. Eye (Lond). 2015;29(7):875-880. doi:10.1038/eye.2015.57. PMID:25907207; PMCI D:PMC4506339.
Workowski KA, Bachmann LH, Chan PA, et al. Sexually Transmitted Infections Treatment Guidelines, 2021. MMWR Recomm Rep. 2021;70(4):1-187.
Abedifar Z, Fallah F, Asadiamoli F, Bourrie B, Doustdar F. Chlamydia trachomatis Serovar Distribution in Patients with Follicular Conjunctivitis in Iran. Turk J Ophthalmol. 2023;53(4):218-221.
Azari AA, Arabi A. Conjunctivitis: A Systematic Review. J Ophthalmic Vis Res. 2020;15(3):372-395.
Albear S, LoBue S, Cooley A, Brandenburg T, Friedes R, Park J. Povidone-Iodine as an Adjuvant Therapy for Refractory Gonorrhea Keratoconjunctivitis: A Case Report. Cureus. 2025;17(5):e83676.