เกล็ดกระดี่เป็นภาวะอักเสบเรื้อรังบริเวณขอบเปลือกตา แบ่งเป็นชนิดหน้าสาเหตุ (จากเชื้อสแตฟิโลค็อกคัส/ต่อมไขมัน) และชนิดหลังสาเหตุ (ความผิดปกติของต่อมไมโบเมียน , MGD )
การสำรวจประชากรญี่ปุ่นพบว่าความชุกของ MGD เพิ่มขึ้นตามอายุ: 21.6% ในกลุ่มอายุ 40 ปี, 41.9% ในกลุ่มอายุ 60 ปี และ 63.9% ในกลุ่มอายุ 80 ปี4)
ตามแนวทางปฏิบัติการรักษา MGD ของญี่ปุ่นปี 2023 การวินิจฉัย MGD ชนิดหลั่งลดลงใช้ 3 รายการ ได้แก่ อาการทางคลินิก สิ่งที่พบรอบช่องเปิดต่อม และสิ่งกีดขวางช่องเปิดต่อม4)
การรักษาพื้นฐานประกอบด้วยการประคบอุ่น การทำความสะอาดเปลือกตา และการบีบ meibum โดยการประคบอุ่นได้รับ ‘การแนะนำอย่างยิ่ง’ ในแนวทางปฏิบัติ4)
เกล็ดกระดี่จากเชื้อสแตฟิโลค็อกคัสรักษาด้วยยาทาขี้ผึ้ง bacitracin หรือ erythromycin สำหรับดื้อยาใช้ยากลุ่ม tetracycline หรือ macrolide ชนิดรับประทาน
เกล็ดกระดี่ที่เกี่ยวข้องกับ Demodex (ไรขนตา) ได้รับความสนใจเมื่อเร็วๆ นี้ โดยมีรายงานประสิทธิภาพของน้ำมันทีทรีและยาหยอดตา Lotilaner ชนิดใหม่1)
เป็นโรคเรื้อรังที่รักษาให้หายขาดได้ยาก แต่สามารถคงภาวะสงบของโรคได้ด้วยการจัดการที่เหมาะสม
เกล็ดกระดี่เป็นโรคอักเสบที่เกิดขึ้นบริเวณขอบเปลือกตา เรียกอีกอย่างว่า ‘เกล็ดกระดี่ขอบเปลือกตา (marginal blepharitis)’ เป็นหนึ่งในโรคที่พบบ่อยที่สุดในจักษุวิทยา เกิดขึ้นได้ทุกช่วงอายุและทุกเชื้อชาติ โดยปกติแล้วไม่คุกคามการมองเห็น โดยตรง แต่หากรุนแรงอาจทำให้เกิดความเสียหายต่อเยื่อบุกระจกตา และการเกิดเส้นเลือดใหม่ในกระจกตา
ตามตำแหน่งทางกายวิภาค แบ่งเป็น เกล็ดกระดี่ชนิดหน้า และ เกล็ดกระดี่ชนิดหลัง เกล็ดกระดี่ชนิดหน้าคือการอักเสบที่โคนขนตาไปทางด้านผิวหนัง แบ่งเป็น เกล็ดกระดี่จากเชื้อสแตฟิโลค็อกคัส (ชนิดเป็นแผล) และ เกล็ดกระดี่ชนิดต่อมไขมัน (ชนิดรังแค) พบชนิดผสมของทั้งสองได้บ่อย เกล็ดกระดี่ชนิดหลังส่วนใหญ่เกิดจากการอักเสบของต่อมไมโบเมียน มักถือเป็น ความผิดปกติของต่อมไมโบเมียน (MGD ) 3) 4)
MGD ถูกนิยามใน “แนวทางการปฏิบัติทางคลินิกสำหรับความผิดปกติของต่อมไมโบเมียน 2023” ของวารสารจักษุวิทยาญี่ปุ่นว่า “ภาวะที่การทำงานของต่อมไมโบเมียน ผิดปกติแบบกระจายจากสาเหตุต่างๆ ร่วมกับอาการไม่สบายตาอย่างเรื้อรัง”4) MGD แบ่งออกเป็น 2 ประเภทหลักคือชนิดการหลั่งลดลงและชนิดการหลั่งเพิ่มขึ้น โดยชนิดการหลั่งลดลงพบได้บ่อยกว่า4)
นอกจากนี้ เกล็ดกระดี่จากเดโมเด็กซ์ (Demodex folliculorum และ Demodex brevis ) ที่เกี่ยวข้องกับการติดเชื้อปรสิตเดโมเด็กซ์กำลังได้รับความสนใจในฐานะโรคชนิดหนึ่ง1) ผู้ป่วยเกล็ดกระดี่เรื้อรังประมาณ 30% พบการติดเชื้อเดโมเด็กซ์ และในกรณีที่รักษายาก การรักษาด้วยยาฆ่าปรสิตอาจได้ผล
การศึกษาแบบ population-based ในญี่ปุ่นในประชากรอายุ 6 ถึง 96 ปีพบว่าความชุกของ MGD เพิ่มขึ้นอย่างชัดเจนตามอายุ4)
อายุ 19 ปีหรือน้อยกว่า: 0%
อายุ 20–29 ปี: 11.8%
อายุ 30–39 ปี: 5.6%
อายุ 40–49 ปี: 21.6%
อายุ 50–59 ปี: 32.8%
อายุ 60–69 ปี: 41.9%
อายุ 70–79 ปี: 48.4%
อายุ 80 ปีขึ้นไป: 63.9%
ในเรื่องความแตกต่างทางเพศ มีรายงานหลายฉบับที่พบว่าผู้ชายและผู้หญิงหลังหมดประจำเดือนมีอัตราการเกิดสูงกว่า4) ปัจจัยเสี่ยงได้แก่ อายุที่มากขึ้น การเป็นคนเอเชีย การอาศัยในชนบท การทำงานกับอุปกรณ์แสดงผล การสูบบุหรี่ การใส่คอนแทคเลนส์ชนิดอ่อน และการใช้ยาหยอดตาลดความดันลูกตา เป็นเวลานาน4) ในการสำรวจของสหรัฐอเมริกา พบสัญญาณของเกล็ดกระดี่ในผู้ป่วยที่มาพบจักษุแพทย์ร้อยละ 37–47 โดยชนิดสแตฟิโลคอคคัสพบในอายุค่อนข้างน้อย (เฉลี่ย 42 ปี) และพบบ่อยในผู้หญิง เกล็ดกระดี่ที่เกี่ยวข้องกับเดโมเด็กซ์พบได้มากกว่าร้อยละ 80 ในผู้ที่มีอายุ 60 ปีขึ้นไป และเกือบร้อยละ 100 ในผู้ที่มีอายุ 70 ปีขึ้นไป ตามรายงาน1)
Q
เกล็ดกระดี่และ MGD เป็นโรคที่พบบ่อยแค่ไหน?
A
จากการสำรวจในประชากรญี่ปุ่น ความชุกของ MGD อยู่ที่ประมาณ 11.8% ในช่วงอายุ 20 ปี, 21.6% ในช่วงอายุ 40 ปี, 41.9% ในช่วงอายุ 60 ปี และเพิ่มขึ้นถึง 63.9% ในช่วงอายุ 80 ปี4) อัตราความชุกเพิ่มขึ้นอย่างชัดเจนตามอายุ โดยผู้สูงอายุมากกว่าครึ่งหนึ่งมีความผิดปกติของต่อมไมโบเมียน ในบางรูปแบบ พบได้บ่อยในผู้ชายและผู้หญิงหลังหมดประจำเดือน4)
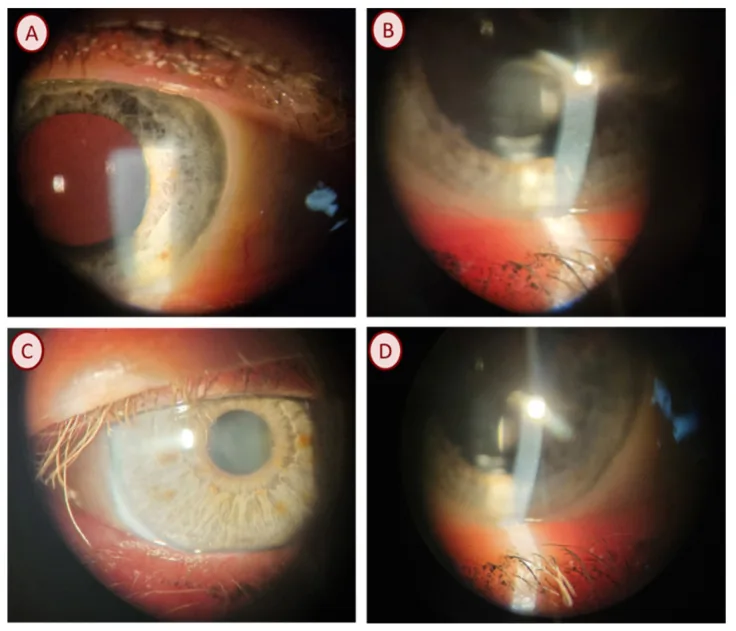
ภาพถ่ายจากกล้องจุลทรรศน์ชนิดกรีดของโรคเปลือกตาอักเสบ (เกล็ดกระดี่) มองเห็นรอยแดงที่ขอบเปลือกตา สะเก็ดผิวหนัง การขยายตัวของหลอดเลือดฝอย และความผิดปกติของต่อมไมโบเมียน Pyzia J, et al. Demodex Species and Culturable Microorganism Co-Infestations in Patients with Blepharitis. Life (Basel). 2023. Figure 2. PM
CI D: PMC10533081. License: CC BY.
(A) ความผิดปกติของต่อมไมโบเมียน , รังแคเคราติน, เปลือกตาอักเสบเล็กน้อย, (B) ความผิดปกติของต่อมไมโบเมียน , การขยายตัวของหลอดเลือดฝอยที่ขอบเปลือกตา, น้ำตาไหล, (C) การอุดตันของต่อมไมโบเมียน , การขยายตัวของหลอดเลือดฝอยที่ขอบเปลือกตา, (D) ภาพทางคลินิกของโรคเปลือกตาอักเสบจากเดโมเด็กซ์ที่แสดงการอุดตันของต่อมไมโบเมียน สอดคล้องกับหัวข้อ «ความผิดปกติของต่อมไมโบเมียน » ที่กล่าวถึงในส่วน «2. อาการหลักและอาการแสดงทางคลินิก»
อาการหลักของโรคเปลือกตาอักเสบเรื้อรังคือความรู้สึกแสบร้อน รู้สึกมีสิ่งแปลกปลอม และคันที่เปลือกตา อาจมีอาการตาแดง น้ำตาไหล ขี้ตา ตาพร่า และกลัวแสงร่วมด้วย อาการมักแย่ลงในตอนเช้า และมีลักษณะเด่นคืออาการทุเลาและกำเริบสลับกันไป ในโรคเปลือกตาอักเสบจากเชื้อสแตฟิโลค็อกคัส ผู้ป่วยมักรู้สึกแสบร้อนเฉียบพลันและแดงที่ขอบเปลือกตา ขณะที่โรคเปลือกตาอักเสบชนิดซีบอร์เฮอิกมักเริ่มต้นด้วยอาการแสบร้อนเรื้อรังระดับน้อยและความรู้สึกมีสิ่งแปลกปลอม
ใน MGD อาการเฉพาะคือความรู้สึกไม่สบายตา ความรู้สึกกดดัน ความแห้งกร้าน ความเมื่อยล้า และความรู้สึกผิดปกติที่อธิบายว่า «รู้สึกเหนียวหนืด»4) การวินิจฉัยแยกโรคจากอาการที่ผู้ป่วยรับรู้ได้เองเพียงอย่างเดียวนั้นทำได้ยาก จำเป็นต้องประเมินร่วมกับผลการตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด 4)
โรคเปลือกตาอักเสบจากเดโมเด็กซ์มีลักษณะเด่นคือมีอาการคันรุนแรงในช่วงกลางคืนถึงเช้าตรู่ โดยผู้ป่วย 80% รู้สึกว่ามีผลกระทบต่อชีวิตประจำวัน 47% มีปัญหาในการขับขี่ตอนกลางคืน และ 34% บ่นว่าต้องจำกัดการใช้คอนแทคเลนส์หรือการแต่งหน้า1)
การสังเกตด้วยกล้องจุลทรรศน์ชนิดกรีด โดยเฉพาะอย่างยิ่งเมื่อใช้ร่วมกับดิฟฟิวเซอร์ เป็นพื้นฐานสำคัญ ผลการตรวจตามชนิดของโรคสรุปได้ดังนี้
เปลือกตาอักเสบส่วนหน้า
เกล็ดกระดี่จากเชื้อสแตฟิโลค็อกคัส (ชนิดขนตาอักเสบ) : มีรอยแดงสองข้างของขอบเปลือกตา, ตุ่มเล็ก, ตุ่มหนองเล็ก, แผลเล็ก, และสะเก็ด ลักษณะเด่นคือ collarettes (วงแหวนไฟบริน) รอบโคนขนตา ในรายรุนแรง รูขุมขนถูกทำลายทำให้ขนตาร่วง (madarosis ) และขนตางอกผิดทิศทาง ร่วมกับเยื่อบุตาอักเสบ เรื้อรัง และรอยโรคจุดบนกระจกตา และเยื่อบุตา
เกล็ดกระดี่ชนิด seborrheic : รอยแดงและบวมน้อยกว่าชนิดสแตฟิโลค็อกคัส แต่มีเลือดคั่งรอบขอบเปลือกตาและสะเก็ดมันที่หลุดออกง่าย ขนตาหลายเส้นติดกันเป็นกระจุกเรียกว่า “ขนตา seborrheic” เป็นลักษณะเด่น รูขุมขนไม่ถูกทำลายจึงสามารถงอกใหม่ได้
เกล็ดกระดี่ส่วนหลัง (MGD)
ลักษณะที่ปากต่อม : การอุดตันของปากต่อมไมโบเมียน (plugging, pouting, ridge), การเรียงตัวผิดปกติ, การเคลื่อนของรอยต่อเยื่อเมือก-ผิวหนังในแนวหน้าหลัง, ขอบเปลือกตาไม่เรียบ, หลอดเลือดขยายที่ขอบเปลือกตา4) เมื่อกดที่ต่อมจะมีสารสีเหลืองหรือสารแข็งตัวถูกขับออกมา
ลักษณะร่วม : ในชนิด seborrheic จะเกิด ฟองไมโบเมียน ที่ขอบเปลือกตาล่าง รายรุนแรงมีเปลือกตาหนาตัวและเยื่อบุตา ปุ่มขยายใหญ่ ลดชั้นไขมันในน้ำตาทำให้เกิดตาแห้ง ชนิดระเหยเพิ่มขึ้น มักร่วมกับกระจกตา อักเสบผิวเผินแบบกระจาย3) 4)
เกล็ดกระดี่จาก Demodex
อาการแสดงทางพยาธิวิทยา : รังแคทรงกระบอก (cylindrical dandruff) ที่โคนขนตาเป็นลักษณะที่มีความสำคัญทางพยาธิวิทยาสูง เช่นเดียวกับ collarettes ที่เป็นข้อบ่งชี้ในการวินิจฉัย1) 2) ร่วมกับเยื่อบุตา แดง ขอบเปลือกตาแดง -บวม-หลอดเลือดฝอยขยาย และขนตาร่วงมากเกินไป
ชนิดพิเศษ : Demodex brevis ฝังตัวในต่อมไมโบเมียน อาจตรวจไม่พบโดยการถอนขนตาตรวจ มีรายงานกรณีที่ตรวจพบโดยการบีบ meibum หลังจากเช็ดขอบเปลือกตาและส่องกล้องจุลทรรศน์โดยตรง5) ในเด็กมีรายงานกระจกตา อักเสบรุนแรงร่วมกับแผลที่กระจกตา และเส้นเลือดงอกใหม่ที่กระจกตา ; การแยกโรค Demodex มีความสำคัญในกระจกตา อักเสบที่ดื้อต่อการรักษา2)
ในทางคลินิกของญี่ปุ่น การจำแนกประเภทชิมาซากิ ซึ่งประเมินลักษณะของ meibum โดยการกดที่กลางเปลือกตาด้วยแรงปานกลาง ถูกนำมาใช้อย่างแพร่หลาย
grade 0 : Meibum ใสถูกบีบออกได้ง่ายด้วยแรงกดเบา (ปกติ)grade 1 : Meibum ขุ่นถูกบีบออกด้วยแรงกดเบาgrade 2 : Meibum ขุ่นถูกบีบออกด้วยแรงกดปานกลางขึ้นไปgrade 3 : ไม่มี meibum ถูกบีบออกแม้กดแรง
grade 2 ขึ้นไปถือว่าผิดปกติ และใช้ในการวินิจฉัย “การหลั่ง meibum ลดลง” ตามเกณฑ์การวินิจฉัย MGD 4)
Q
Collarettes (คอลลาเรตส์) คืออะไร?
A
Collarettes คือสะเก็ด (ขุยคล้ายรังแค) ที่ก่อตัวรอบโคนขนตา ในภาวะเปลือกตาอักเสบจากเชื้อ Staphylococcal ไฟบรินที่ก่อตัวที่บริเวณแผลที่ขอบเปลือกตาจะถูกยกขึ้นเมื่อขนตาเจริญเติบโต ในภาวะเปลือกตาอักเสบจาก Demodex เรียกสิ่งนี้ว่า cylindrical dandruff และเป็นสิ่งตรวจพบที่มีนัยสำคัญทางพยาธิวิทยาที่เป็นประโยชน์ในการวินิจฉัย1) 2)
สาเหตุของเปลือกตาอักเสบมีหลายปัจจัย โดยสาเหตุหลักแตกต่างกันไปตามชนิดของโรค
เปลือกตาอักเสบจากเชื้อ Staphylococcal เกี่ยวข้องกับการเจริญเติบโตของเชื้อ Staphylococcal บนผิวตา ผู้ป่วย 46–51% มีผลเพาะเชื้อ Staphylococcus aureus เป็นบวก ซึ่งสูงกว่าคนปกติ 8% อย่างมีนัยสำคัญ สารพิษจากแบคทีเรียทำให้เกิดความเสียหายต่อเยื่อบุกระจกตา และเยื่อบุตา ข้างเคียงแบบจุด Moraxella เป็นสาเหตุสำคัญของเปลือกตาอักเสบที่หัวตา
เปลือกตาอักเสบชนิด seborrheic มักร่วมกับผิวหนังอักเสบ seborrheic โดยมีรายงานว่าพบผิวหนังอักเสบ seborrheic ใน 95% ของผู้ป่วย ผิวหนังอักเสบจาก rosacea พบได้ใน 20–42% ของผู้ป่วยเปลือกตาอักเสบทุกประเภท และได้รับการยอมรับว่าเป็นหนึ่งในสาเหตุสำคัญของเปลือกตาอักเสบ
กลไกการเกิด MGD ได้รับการสรุปไว้ในแนวทางปฏิบัติทางคลินิก MGD ของญี่ปุ่นปี 2023 ดังนี้4) พยาธิสภาพหลักของ MGD ชนิดหลั่งลดลงคือภาวะเยื่อบุท่อต่อมไมโบเมียน หนาตัวผิดปกติและการฝ่อของถุงต่อม การฝ่อของถุงต่อมไม่เพียงเป็นผลรองจากการอุดตันเท่านั้น แต่ยังอาจเกิดจากความเสียหายปฐมภูมิของเซลล์ต่อมเนื่องจากอายุ
ปัจจัยเสี่ยงของ MGD (แนวทางปฏิบัติ BQ-5, BQ-6)4) :
อายุ : ได้รับการสนับสนุนอย่างแข็งแกร่งจากการศึกษาหลายชิ้นเพศ : พบมากขึ้นในเพศชายและหญิงวัยหมดประจำเดือนปัจจัยทางตา : ชาวเอเชีย การทำงานกับจอภาพ การใส่คอนแทคเลนส์ชนิดอ่อน การใช้ยาหยอดตารักษาโรคต้อหิน เป็นเวลานาน ประวัติการผ่าตัดตาปัจจัยการดำเนินชีวิต : การสูบบุหรี่ การอาศัยในชนบทโรคทางระบบ : เบาหวาน ภาวะไขมันในเลือดผิดปกติ ความดันโลหิตสูง ภาวะต่อมไทรอยด์ทำงานเกินโรคที่มีการอักเสบของผิวตาร่วมด้วย : โรซาเซีย กลุ่มอาการโจเกรน กลุ่มอาการสตีเวนส์-จอห์นสัน โรคกราฟต์เวอร์ซัสโฮสต์ (GVHD)ปัจจัยฮอร์โมน : วัยหมดประจำเดือน ระดับแอนโดรเจนลดลง
Demodex (Demodex folliculorum และ Demodex brevis ) อาศัยอยู่ที่ต่อมไขมัน รูขุมขน และต่อมไมโบเมียน ของเสียและสารคัดหลั่งทำให้เกิดการอุดตันของรูขุมขนและการอักเสบ1) ไซโตไคน์ที่ก่อให้เกิดการอักเสบ เช่น IL-1β และ IL-17 รวมถึง mmp-9 จะถูกกระตุ้น Demodex ยังทำหน้าที่เป็นพาหะนำเชื้อแบคทีเรีย เช่น Staphylococcus aureus , Acinetobacter baumannii , Streptococcus pneumoniae ซึ่งอาจส่งเสริมการติดเชื้อซ้ำซ้อนที่ผิวตา1)
ความสัมพันธ์กับภาวะตาแห้ง ก็มีความสำคัญเช่นกัน ผู้ป่วยเปลือกตาอักเสบจากเชื้อสแตฟฟิโลค็อกคัส 50% พบภาวะตาแห้ง ใน MGD การขาดชั้นไขมันในน้ำตาทำให้เกิดการระเหยเพิ่มขึ้น อัตราการเกิดร่วมของตาแห้ง สูงถึง 25–40%3) MGD และภาวะตาแห้ง มีความสัมพันธ์ที่ทำให้แย่ลงซึ่งกันและกัน
การทำความสะอาดขอบเปลือกตาเป็นกิจวัตรประจำวันมีความสำคัญต่อการป้องกันและควบคุมภาวะเปลือกตาอักเสบ หลังจากทำให้สิ่งคัดหลั่งอ่อนตัวลงด้วยการประคบอุ่น ให้ใช้น้ำยาทำความสะอาดเฉพาะหรือสำลีพันก้านที่สะอาดเช็ดบริเวณโคนขนตาอย่างเบามือ หลีกเลี่ยงการขัดถูแรงๆ การรักษาความสะอาดเครื่องสำอางและคอนแทคเลนส์ การเลิกบุหรี่ และการพักสายตาระหว่างทำงานกับอุปกรณ์อิเล็กทรอนิกส์ก็มีประโยชน์เช่นกัน
Q
ภาวะตาแห้งและเปลือกตาอักเสบมีความสัมพันธ์กันอย่างไร?
A
โรคทั้งสองมีความสัมพันธ์กันอย่างใกล้ชิด การลดลงทั้งในเชิงคุณภาพและปริมาณของชั้นน้ำมันในน้ำตาจาก MGD เป็นสาเหตุหลักของภาวะตาแห้ง ชนิดระเหยเพิ่มขึ้น 3) ในทางกลับกัน การลดลงของไลโซไซม์และอิมมูโนโกลบูลินจากการลดลงของน้ำตาจะส่งเสริมการเกิดเปลือกตาอักเสบจากเชื้อสแตฟิโลคอคคัส ดังนั้นจึงจำเป็นต้องรักษาทั้งเปลือกตาอักเสบและตาแห้ง ควบคู่กันไป
การวินิจฉัยขึ้นอยู่กับการซักประวัติและการตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด (slit lamp) ตรวจสอบว่าการเกิดเป็นแบบเฉียบพลันหรือเรื้อรัง เป็นทั้งสองข้างหรือข้างเดียว มีอาการเจ็บปวดหรือไม่ สอบถามเกี่ยวกับโรคทางระบบ (กลุ่มอาการโจเกรน โรซาเซีย เบาหวาน ภูมิแพ้ โรคต่อมไทรอยด์ ไซนัสอักเสบ) ประวัติภูมิแพ้ ประวัติการใช้เครื่องสำอางและยาหยอดตา การใส่คอนแทคเลนส์ และการสูบบุหรี่
การตรวจด้วยการดูและการคลำจะประเมินรอยแดง บวม (แบบกระจายหรือจำกัดเฉพาะที่) อาการกดเจ็บ และผื่นชื้น บวมจำกัดเฉพาะที่ข้างเดียวและมีอาการกดเจ็บจะบ่งชี้ถึงกุ้งยิง หรือต่อมไขมันอักเสบเฉียบพลัน ในขณะที่บวมกระจายสองข้างและกดเจ็บจะบ่งชี้ถึงฝีที่เปลือกตาหรือเยื่อบุตาอักเสบ ติดเชื้อในเบ้าตา
ใช้กล้องจุลทรรศน์ชนิดกรีด โดยเฉพาะอย่างยิ่งร่วมกับดิฟฟิวเซอร์ สังเกตสิ่งต่อไปนี้ 4) :
ขอบเปลือกตา : collarettes สะเก็ด หลอดเลือดฝอยขยาย หลอดเลือดงอกใหม่ แผลเป็น ตำแหน่งรอยต่อเยื่อเมือกกับผิวหนังขนตา : ร่วง งอกผิดทิศทาง งอกเป็นช่อ (ขนตาชนิด seborrheic) รังแคลักษณะเป็นทรงกระบอกปากต่อมไมโบเมียน : อุดตัน (plugging, pouting, ridge) การเรียงตัวผิดปกติการบีบ meibum : ใช้ปลายนิ้วหรือคีมเฉพาะกดตรงกลางแผ่นกระดูกอ่อนเปลือกตา ประเมินตามการจำแนกของ Shimazakiผิวลูกตา : เยื่อบุตาอักเสบ (conjunctival hyperemia) ความเสียหายของเยื่อบุกระจกตา และเยื่อบุตา (การย้อมฟลูออเรสซีน )
การวินิจฉัย MGD ชนิดหลั่งลดลงขึ้นอยู่กับผลบวกทั้ง 3 ข้อต่อไปนี้4)
รายการวินิจฉัย เกณฑ์ผลบวก อาการที่ผู้ป่วยรับรู้ได้ มีอาการ เช่น รู้สึกไม่สบายตา รู้สึกมีสิ่งแปลกปลอม รู้สึกกดดัน ความผิดปกติรอบๆ รูเปิดของต่อม มีอย่างน้อย 1 ข้อต่อไปนี้: หลอดเลือดขยายตัว การเลื่อนของรอยต่อเยื่อเมือก-ผิวหนัง ขอบเปลือกตาไม่เรียบ ความผิดปกติของการอุดตันของรูเปิด มีการอุดตัน เช่น plugging ร่วมกับ Shimazaki grade 2 ขึ้นไป
เกณฑ์การวินิจฉัยนี้ซึ่งเสนอโดย MGD Working Group ในปี 2010 ถูกใช้อย่างแพร่หลาย แต่ยังไม่มีเกณฑ์การวินิจฉัยที่เป็นมาตรฐานสากล4)
Meibography (อินฟราเรด) : สามารถสังเกตรูปร่างของต่อม meibomian แบบไม่รุกล้ำ สามารถวัดปริมาณพื้นที่ dropout การหดสั้นและการขยายของต่อม แนะนำให้ใช้ในการวินิจฉัย MGD 4) Tear Break-Up Time (TBUT ) : มักสั้นลงใน MGD แต่ไม่ใช่การตรวจที่จำเพาะ4) การสังเกต meibum ด้วยกล้อง slit lamp : แนะนำให้ทำ4) การย้อมฟลูออเรสซีน กระจกตา และเยื่อบุตา 4) การวัดค่า osmolarity ของน้ำตา : มีประโยชน์ในการวินิจฉัยภาวะตาแห้ง ที่เกิดร่วม รายงานว่ามีความไว 59% และความจำเพาะ 94% ที่ ≥ 316 mOsm/L
การตรวจด้วยกล้องจุลทรรศน์ของขนตาที่ถอนออกเป็นวิธีพื้นฐาน Lee และคณะได้ถอนขนตาข้างละ 4 เส้นจากเปลือกตาบนและล่าง แล้วระบุตัวเต็มวัยและตัวอ่อนของ D. folliculorum ภายใต้กล้องจุลทรรศน์ใช้แสง2) อย่างไรก็ตาม D. brevis จะซ่อนตัวอยู่ในต่อมไมโบเมียน จึงอาจตรวจไม่พบด้วยการถอนขนตา Zhang และ Liang รายงานว่าตรวจพบ D. brevis 15 ตัวโดยการบีบ meibum หลังการทำความสะอาดขอบเปลือกตาด้วยยาต้านจุลชีพและสังเกตภายใต้กล้องจุลทรรศน์ ซึ่งแสดงให้เห็นว่าเกล็ดกระดี่จาก Demodex สามารถมี D. brevis อยู่ใน meibum เพียงอย่างเดียวโดยไม่มีอาการแสดงภายนอก5)
ในกรณีเกล็ดกระดี่ส่วนหน้าชนิดรุนแรงเป็นซ้ำหรือดื้อต่อการรักษา ควรเพาะเชื้อแบคทีเรียจากขอบเปลือกตา (Staphylococcus · Moraxella) ในกรณีที่มีความไม่สมมาตรอย่างชัดเจน รอยโรคคล้ายกุ้งยิง เรื้อรังข้างเดียวที่ดื้อต่อการรักษา หรือในผู้ป่วยวัยกลางคนถึงสูงอายุ ควรพิจารณาตัดชิ้นเนื้อเปลือกตาเพื่อวินิจฉัยแยกโรคมะเร็งต่อมไขมัน มะเร็งต่อมไขมัน สามารถเลียนแบบเกล็ดกระดี่ดื้อรักษาหรือรอยโรคคล้ายกุ้งยิง เรื้อรังได้
การวินิจฉัยแยกโรค ได้แก่ กุ้งยิง ใน (chalazion), ฝีที่เปลือกตา, เซลลูไลติสของเบ้าตา , เกล็ดกระดี่จากเฮอร์ปีส์ (VZV · HS V), เกล็ดกระดี่จากภูมิแพ้, ผิวหนังอักเสบของเปลือกตา (จากสัมผัส · จากยา · จากภูมิแพ้), เกล็ดกระดี่ชนิดอักเสบเรื้อรัง, และมะเร็งต่อมไขมัน เป็นต้น
เกล็ดกระดี่เป็นโรคเรื้อรัง หลักการรักษาพื้นฐานคือการควบคุมอาการและอาการแสดงของการอักเสบ ไม่มีหลักฐานที่ชัดเจนเกี่ยวกับการรักษาให้หายขาด จึงจำเป็นต้องจัดการในระยะยาว แนวทางการรักษายึดตามแนวทางเวชปฏิบัติ MGD ของญี่ปุ่นปี 20234) เป็นหลัก
การประคบอุ่น ตามแนวทางปฏิบัติทางคลินิกของ MGD ปี 2023 ระบุว่า “แนะนำอย่างยิ่ง ” ให้ทำ4) การเพิ่มอุณหภูมิของหนังตาให้ถึงจุดหลอมเหลวของ meibum เพื่อละลาย meibum และส่งเสริมการหลั่ง รวมทั้งช่วยเพิ่มการไหลเวียนเลือดของหนังตา ใช้หน้ากากประคบร้อนที่มีจำหน่ายทั่วไป แนะนำให้ทำที่บ้าน วันละ 2 ครั้ง ครั้งละอย่างน้อย 5 นาที ผ้าขนหนูร้อนสะดวกแต่ควบคุมอุณหภูมิได้ยาก และเมื่อเปียกจะเย็นลงเนื่องจากการระเหย จึงเป็นตัวเลือกที่รองลงมา
การทำความสะอาดหนังตา (lid hygiene) ตามแนวทางปฏิบัติเดียวกันนี้ระบุว่า “แนะนำอย่างอ่อน ” ให้ทำ4) ใช้สำลีชุบน้ำหรือน้ำยาทำความสะอาดที่มีจำหน่ายทั่วไป (เช่น น้ำยาผสมแชมพูเด็กเจือจาง) เช็ดทำความสะอาดโคนขนตาอย่างถูกต้องด้วยไม้พันสำลี คาดว่าจะช่วยให้อาการทางความรู้สึก สภาพของต่อม meibomian เปิด, meibum grade, TBUT และความเสียหายของเยื่อบุกระจกตา และเยื่อบุตา ดีขึ้น ควรระวังว่าผลิตภัณฑ์ทำความสะอาดแต่ละชนิดอาจก่อให้เกิดเหตุการณ์ไม่พึงประสงค์ได้4)
การบีบ meibum มีประสิทธิภาพใน MGD ชนิดอุดตัน และแนะนำอย่างอ่อน4) ในคลินิก ใช้เครื่องมือเฉพาะ เช่น คีมบีบต่อม meibomian ของ Arita (บริษัท Inami) ทำทุก 10 วันถึง 1 เดือน หากปลั๊กอุดตันขนาดใหญ่ ให้เอาออกด้วยคีมหรือเข็มฉีดยาหลังจากการหยอดยาชา
การรักษาด้วยยาต้านจุลชีพและต้านการอักเสบ
ยาต้านจุลชีพเฉพาะที่ : สำหรับเชื้อ Staphylococcal ให้ทาครีม bacitracin หรือ erythromycin ที่ขอบหนังตาก่อนนอน ใช้เป็นเวลา 2〜8 สัปดาห์ ยาหยอดตา azithromycin hydrate ช่วยปรับปรุงอาการทางความรู้สึก สภาพของต่อมเปิด และ meibum grade ใน MGD และได้รับการแนะนำอย่างอ่อนในแนวทางปฏิบัติ4)
ยาปฏิชีวนะชนิดรับประทาน : เตตราไซคลีนและแมคโครไลด์ถูกใช้เพื่อฤทธิ์ต้านการอักเสบและการควบคุมไขมัน การลดขนาดยาเตตราไซคลีนจาก 1,000 มก./วัน เหลือ 250 มก./วัน , การลดขนาดยามิโนไซคลีนไฮโดรคลอไรด์จาก 200 มก./วัน เหลือ 100 มก./วัน , ดอกซีไซคลีน 100 มก. รับประทานวันละ 2 ครั้ง ลดขนาดลงใน 3–4 เดือน , การใช้แมคโครไลด์ร่วม เช่น คลาริโทรมัยซิน ดำเนินการ ยาเหล่านี้เชื่อว่าออกฤทธิ์โดยการยับยั้งการทำงานของเอนไซม์ที่แบคทีเรียผลิตขึ้นและการยับยั้งการสร้างไบโอฟิล์ม
สเตียรอยด์ เฉพาะที่MGD แนะนำอย่างอ่อนให้ใช้ร่วมกับการทำความสะอาดเปลือกตาและการประคบอุ่นเพื่อ improve อาการ อัตราการแตกของฟิล์มน้ำตา (TBUT ) ลักษณะขอบตา และคุณภาพของ meibum4) ในญี่ปุ่น เบิกได้เฉพาะเมื่อมีเกล็ดกระดี่ร่วมด้วย4)
น้ำตาเทียม และยาหยอดเสริม : ใช้เสริมในกรณีที่มีภาวะตาแห้ง แบบระเหยเพิ่มขึ้นหรือแบบน้ำตาลดลงร่วม หากใช้ตั้งแต่ 4 ครั้ง/วันขึ้นไป ให้เลือกสูตรที่ไม่มีสารกันเสีย ยาหยอดไดควาโฟซอลโซเดียมสำหรับ MGD เพียงอย่างเดียวไม่อยู่ใน coverage ของประกัน และแนวทางปฏิบัติแนะนำอย่างอ่อนไม่ให้ใช้สำหรับ MGD เพียงอย่างเดียว4)
การรักษาเกล็ดกระดี่จาก Demodex
น้ำมันทีทรี (TTO) : สารออกฤทธิ์หลักเทอร์พีเนน-4-ออล (T4O) มีฤทธิ์ยับยั้ง acetylcholinesterase และให้ประสิทธิภาพในการฆ่าไร1) ใช้ที่ความเข้มข้น 5–50% มีรายงานว่าการทำความสะอาดเปลือกตาด้วย TTO 50% สัปดาห์ละครั้งร่วมกับการทำความสะอาดทุกวันด้วย PHMB 0.4% นาน 6 สัปดาห์ทำให้ดีขึ้นทุกราย2)
ยาต้านปรสิตชนิดรับประทานและทาเฉพาะที่ : การใช้ ivermectin (ออกฤทธิ์ที่ตัวรับ GABA ของปรสิต ทำให้เกิดอัมพาต) ร่วมกับ metronidazole (ทำลาย DNA ผ่าน nitro radical) ถือว่ามีประสิทธิภาพมากที่สุด1) พิจารณาทั้งแบบรับประทานและทาเฉพาะที่
การกำจัดเชื้อโรคเชิงกล :ร่วมกับการเช็ดขอบตาและประคบอุ่น ดูแลหนังตาอย่างต่อเนื่องทุกวัน
การรักษาเสริม :ในกรณีที่มีภาวะตาแห้ง ร่วมด้วย ให้เพิ่มน้ำตาเทียม
เปรียบเทียบกลไกการออกฤทธิ์ของยาต่อ Demodex ดังนี้
วิธีการรักษา กลไกการออกฤทธิ์ หมายเหตุ TTO ยับยั้ง AChE1) หาซื้อได้ทั่วไป Ivermectin ยับยั้งตัวรับ GABA1) เพิ่มประสิทธิภาพเมื่อใช้ร่วมกับ metronidazole1) Metronidazole ทำลาย DNA1) รับประทานและทาภายนอก
โรคเปลือกตาอักเสบเชิงมุม : ให้ยาหยอดตาและยาทาเปลือกตาที่ไวต่อเชื้อสแตฟิโลค็อกคัสโรคเปลือกตาอักเสบจากเฮอร์ปีส์ (HS V) : เริ่มด้วยยาทาอะไซโคลเวียร์ (Zovirax) 5 ครั้งต่อวัน แล้วลดลงเมื่ออาการดีขึ้น ใช้ยาหยอดตาปฏิชีวนะร่วม 3 ครั้งต่อวันเพื่อป้องกันการติดเชื้อแทรกซ้อน ไม่ใช้สเตียรอยด์ ร่วมโดยหลักการโรคเปลือกตาอักเสบจากเฮอร์ปีส์ (VZV・งูสวัดที่ตา) : การให้ยาอะไซโคลเวียร์หรือวาลาไซโคลเวียร์ ไฮโดรคลอไรด์ทั่วร่างกายตั้งแต่ระยะแรกจะช่วยให้รอยโรคดีขึ้นเร็ว
แนวทาง MGD แนะนำอย่างอ่อนให้ไม่ใช้ไซโคลสปอริน A หยอดตาเนื่องจากประสิทธิภาพจำกัด4) การรักษาด้วย IPL (Intense Pulsed Light) ได้รับคำแนะนำอย่างแข็งแกร่งตามหลักฐาน แต่ในญี่ปุ่นยังไม่ได้รับการรับรองเป็นเครื่องมือทางการแพทย์และไม่มีสิทธิประโยชน์ประกัน ดังนั้นในปัจจุบันจึงเป็นเพียงคำแนะนำแบบอ่อน4)
ยากลุ่มเตตราไซคลินห้ามใช้ในหญิงตั้งครรภ์ หญิงให้นมบุตร และเด็กอายุต่ำกว่า 10 ปี อะซิโธรมัยซินต้องระวังผลกระทบต่อระบบหัวใจและหลอดเลือด การใช้สเตียรอยด์ เฉพาะที่เป็นเวลานานมีความเสี่ยงต่อความดันลูกตา เพิ่มขึ้นและต้อกระจก ดังนั้นควรใช้ในช่วงเวลาสั้นที่สุดเท่าที่จำเป็น ระหว่างการประคบอุ่นควรควบคุมอุณหภูมิเพื่อป้องกันการไหม้
Q
กรุณาแนะนำวิธีการดูแลเปลือกตาที่สามารถทำได้ที่บ้าน
A
พื้นฐานประกอบด้วย 3 วิธีคือ การประคบอุ่น การนวดเปลือกตา และการเช็ดทำความสะอาดเปลือกตา3) 4) ขั้นแรก ให้ใช้ผ้าสะอาดหรือหน้ากากอบอุ่นประคบเปลือกตาวันละ 2 ครั้ง ครั้งละ 5 นาทีขึ้นไป จากนั้นนวดเปลือกตาบนและล่างเบา ๆ ในแนวตั้งเพื่อกระตุ้นการหลั่งของต่อมไมโบเมียน สุดท้าย ใช้ก้อนสำลีชุบน้ำหรือน้ำยาทำความสะอาดเฉพาะทางเช็ดโคนขนตาอย่างอ่อนโยน หลังจากระยะเฉียบพลันทุเลาลงแล้ว การดูแลต่อเนื่องทุกวันยังคงมีความสำคัญ
โรคเปลือกตาอักเสบจากเชื้อสแตฟิโลค็อกคัส เกิดจากการกระตุ้นผิวตาอย่างตรงๆ จากพิษของแบคทีเรียร่วมกับการเพิ่มขึ้นของภูมิคุ้มกันระดับเซลล์ต่อเชื้อสแตฟิโลค็อกคัสออเรียส สารพิษจากภายนอกของแบคทีเรียทำให้เกิดรอยโรคที่เยื่อบุผิวกระจกตา และเยื่อบุตา ข้างเคียงแบบจุด ไลเปสของแบคทีเรียทำปฏิกิริยากับไขมันของต่อมไมโบเมียน ทำให้เกิดกรดไขมันอิสระ ซึ่งกระตุ้นการอักเสบและทำให้เกิดการอุดตันของต่อมมากขึ้น เป็นวงจรอุบาทว์
สาระสำคัญของ MGD คือการอุดตันของท่อปลายต่อมไมโบเมียน 3) แนวทางปฏิบัติของญี่ปุ่นสำหรับ MGD ระบุว่า “พยาธิสภาพหลักของไมโบเมียนแกลนด์ดิสฟังก์ชันชนิดหลั่งลดลงคือการเพิ่มเคราตินของเยื่อบุท่อและการฝ่อของอะซินัส”4) การฝ่อของอะซินัสอาจเกิดจากการอุดตันของต่อมไมโบเมียน เป็นลำดับรอง หรือเกิดจากความเสียหายปฐมภูมิของเซลล์ต่อมเนื่องจากการสูงอายุและปัจจัยอื่นๆ4) การเพิ่มเคราตินของเยื่อบุท่อร่วมกับความหนืดของไมบัมที่เพิ่มขึ้นทำให้การอุดตันดำเนินไป ส่งผลให้ต่อมสูญเสีย ฝ่อ และการหลั่งลดลง
ชั้นไขมันของน้ำตาประกอบด้วยชั้นไม่มีขั้วด้านนอกและชั้นมีขั้วด้านใน ซึ่งช่วยป้องกันการระเหยและทำให้พื้นผิวเชิงแสงเรียบ3) การลดลงของไขมันจากต่อมไมโบเมียน ทำให้เกิดภาวะตาแห้ง ชนิดระเหยเพิ่มขึ้นและค่าออสโมลาริตีของน้ำตาเพิ่มขึ้น กระตุ้นการอักเสบและการทำลายเยื่อบุผิวตา3) การเปลี่ยนแปลงองค์ประกอบของชั้นไขมัน (การเพิ่มขึ้นของเซราไมด์และคอเลสเตอรอล) ได้รับการแสดงให้เห็นว่าทำให้ชั้นไขมันไมโบเมียนถูกทำลายและไม่เสถียร3)
ในการติดเชื้อ Demodex ของเสียและสิ่งคัดหลั่งของไรก่อให้เกิดการอุดตันทางกายภาพของรูขุมขน พร้อมทั้งกระตุ้นปฏิกิริยาภูมิไวเกินของโฮสต์1) มีการเหนี่ยวนำไซโตไคน์ที่ทำให้เกิดการอักเสบ เช่น IL-1β, IL-17 และ mmp-9 นอกจากนี้ D. folliculorum ถูกรายงานว่าทำหน้าที่เป็นพาหะนำเชื้อแบคทีเรีย เช่น Staphylococcus aureus , Acinetobacter baumannii , Streptococcus pneumoniae ซึ่งอาจส่งเสริมการติดเชื้อซ้ำซ้อนบนผิวตา1) D. brevis ถูกรายงานว่าซ่อนตัวอยู่ในต่อมไมโบเมียน และแสดงลักษณะคล้าย MGD โดยมีกรณีที่ยากต่อการวินิจฉัยจากการตรวจภายนอกเท่านั้น5)
เนื้อหาต่อไปนี้อยู่ในขั้นตอนการวิจัยหรือการทดลองทางคลินิก และไม่ใช่การรักษามาตรฐานที่สามารถรับได้ในโรงพยาบาลทั่วไป เป็นข้อมูลอ้างอิงสำหรับผู้เชี่ยวชาญเกี่ยวกับการพัฒนาทางการแพทย์ในอนาคต
การพัฒนาวิธีการรักษาใหม่สำหรับเปลือกตาอักเสบที่เกี่ยวข้องกับ Demodex กำลังดำเนินการอย่างแข็งขันในปัจจุบัน
Lotilaner ยาหยอดตา 0.25% (XDEMVY) เป็นสารประกอบ isoxazoline ที่ยับยั้งตัวรับ GABA และช่องคลอไรด์ที่ถูกกระตุ้นด้วยกลูตาเมตของ Demodex ทำให้เกิดอัมพาตแบบเกร็ง1) ในการทดลองทางคลินิกระยะที่ 3 (การทดลอง Saturn-2, 412 ราย) การหยอดตา 2 ครั้งต่อวันเป็นเวลา 6 สัปดาห์ทำให้อัตราการหายไปของ collarettes 56%, อัตรากำจัดไร 51.8%, อัตราการหายไปของรอยแดง 31.1%1) ผู้เข้าร่วม 90.7% รายงานว่าทนต่อยาได้ดี ผลข้างเคียงเล็กน้อย เช่น แสบร้อนและการมองเห็น ลดลงเล็กน้อย1) ได้รับการอนุมัติจาก FDA สหรัฐอเมริกาแล้ว คาดว่าจะได้รับการอนุมัติในยุโรปประมาณปี 2027 ส่วนระยะเวลาการอนุมัติในญี่ปุ่นยังไม่มีการกำหนด1)
การรักษาด้วย IPL (Intense Pulsed Light)1) ในการทดลองในหลอดทดลอง พบว่าอุณหภูมิของไรหนองสูงขึ้นประมาณ 49°C และได้รับการยืนยันว่าถูกทำลาย หลังการรักษาด้วย IPL 4 ครั้ง มีรายงานการปรับปรุงอย่างมีนัยสำคัญของ OSDI, ชั้นไขมันในน้ำตา, TBUT , การหลั่งของต่อมไมโบเมียน และจำนวนไรหนองลดลง1) มีรายงานบางฉบับว่าการปรับปรุงหลังจาก 1 เดือนรวดเร็วและเด่นชัดกว่าเมื่อเทียบกับการทำ TTO เพียงอย่างเดียว ในแนวทางปฏิบัติทางคลินิกของญี่ปุ่นสำหรับ MGD นั้น IPL ได้รับคำแนะนำอย่างยิ่งในเชิงหลักฐาน แต่เนื่องจากยังไม่ได้รับการรับรองเป็นอุปกรณ์ทางการแพทย์ในญี่ปุ่นและไม่มีสิทธิ์ได้รับการชดเชยจากประกัน จึงอยู่ในระดับคำแนะนำที่อ่อน4)
การขัดเปลือกตา (BlephEx) เป็นวิธีการขจัดเศษซาก ไรหนอง และ collarettes ออกจากขอบเปลือกตาด้วยกลไกโดยใช้ไมโครสปองจ์หมุน1) วิธีนี้ยังคาดว่าจะมีผลในการทำลายไบโอฟิล์มของแบคทีเรีย มีรายงานการปรับปรุงอย่างมีนัยสำคัญของพารามิเตอร์ OSDI และจำนวนไรหนองเมื่อใช้ร่วมกับการทำ TTO แต่จำเป็นต้องมีการวิจัยเพิ่มเติมเพื่อยืนยันประสิทธิภาพในระยะยาว1)
การค้นหาน้ำมันหอมระเหยจากธรรมชาติ ก็กำลังดำเนินไป โดยมีรายงานว่าน้ำมันเสจสามารถฆ่าไรหนองได้ภายใน 7 นาที และน้ำมันเปปเปอร์มินต์ภายใน 11 นาที1) กำลังศึกษาผลเสริมฤทธิ์กันของน้ำมันละหุ่ง น้ำมันเบอร์กาม็อต และน้ำมันเมล็ดนิเกลลาด้วย
Czepińska-Myszura และคณะกล่าวว่า “ในบรรดาการรักษาแบบใหม่ มีเพียงยาหยอดตา Lotilaner เท่านั้นที่ได้รับการพิสูจน์ประสิทธิภาพสูงในการทดลองทางคลินิกขนาดใหญ่ ส่วน IPL และการขัดเปลือกตา (BlephEx) ได้รับการทดสอบในกลุ่มผู้ป่วยที่จำกัดเท่านั้น”1)
Lee และคณะวิเคราะห์ผู้ป่วยเกล็ดกระดี่จากไรดีโมเด็กซ์ 9 ราย พบว่าทุกรายเกิดจาก D. folliculorum และผู้ป่วยเด็ก (อายุ 5, 13 และ 14 ปี) ก็มีภาวะกระจกตา อักเสบรุนแรงร่วมกับแผลที่กระจกตา และเส้นเลือดงอกใหม่2) การติดเชื้อไรดีโมเด็กซ์ในเด็กมักถูกมองข้าม ดังนั้นในภาวะกระจกตา อักเสบที่เป็นซ้ำ การวินิจฉัยแยกโรคไรดีโมเด็กซ์จึงมีความสำคัญ2) นอกจากนี้ Zhang และ Liang รายงานผู้ป่วยชายอายุ 46 ปีที่พบ Demodex brevis 15 ตัวเฉพาะใน meibum โดยไม่มีรอยโรคภายนอก แสดงให้เห็นว่าการตรวจ meibum โดยตรงหลังทำความสะอาดขอบเปลือกตาช่วยในการวินิจฉัยในกรณีที่รักษายาก5)
Q
สามารถใช้ Lotilaner (XDEMVY) ในประเทศญี่ปุ่นได้หรือไม่?
A
ณ ปี ค.ศ. 2025 ยาหยอดตา Lotilaner 0.25% (XDEMVY) ได้รับการอนุมัติจาก FDA สหรัฐอเมริกาแล้ว แต่ยังไม่ได้รับการอนุมัติในญี่ปุ่นและยุโรป1) คาดว่าจะได้รับการอนุมัติในยุโรปประมาณปี ค.ศ. 2027 ยังไม่กำหนดเวลาอนุมัติในญี่ปุ่น และในปัจจุบันการรักษาหลักคือ TTO และยาต้านปรสิต
Czepińska-Myszura A, Kozioł MM, Rymgayłło-Jankowska B. Pharmacotherapy of Demodex-Associated Blepharitis: Current Trends and Future Perspectives. Pharmacy. 2025;13(5):148.
Lee YI, Seo M, Cho KJ. Demodex Blepharitis: An Analysis of Nine Patients. Korean J Parasitol. 2022;60(6):429-432.
Sabeti S, Kheirkhah A, Yin J, Dana R. Management of Meibomian Gland Dysfunction: a Review. Surv Ophthalmol. 2020;65(2):205-217.
マイボーム腺機能不全診療ガイドライン作成委員会. マイボーム腺機能不全診療ガイドライン. 日眼会誌. 2023;127(2):109-228.
Zhang N, Liang L. Demodex in Meibum. Ophthalmology. 2024.