前部眼瞼炎

眼瞼炎
1. 什麼是眼瞼炎
Section titled “1. 什麼是眼瞼炎”眼瞼炎是以眼瞼緣為中心的炎症性疾病。也稱為瞼緣炎(marginal blepharitis)。它是眼科最常見的疾病之一,發生於所有年齡層和種族。通常不直接威脅視力,但重症化可能導致角膜上皮障礙和角膜新生血管。
根據解剖部位大致分為前部眼瞼炎和後部眼瞼炎。前部眼瞼炎是從睫毛根部到皮膚側的炎症,根據病因分為葡萄球菌性(潰瘍性)瞼緣炎和脂漏性(落屑性)瞼緣炎。兩者並存的混合型也不少見。後部眼瞼炎以瞼板腺的炎症為主,通常作為**瞼板腺功能障礙(meibomian gland dysfunction, MGD)**處理3)4)。
MGD在日本眼科學會的《瞼板腺功能障礙診療指南2023》中被定義為“因各種原因導致瞼板腺功能瀰漫性異常的狀態,伴有慢性眼部不適”4)。MGD主要分為分泌減少型和分泌增加型兩大類,其中分泌減少型佔大多數4)。
此外,與毛囊蠕形蟎(Demodex folliculorum)和皮脂蠕形蟎(Demodex brevis)寄生相關的蠕形蟎性眼瞼炎作為一種病型備受關注1)。約30%的慢性眼瞼炎患者存在蠕形蟎寄生,在難治性病例中,驅蟲治療可能有效。
日本流行病學(MGD診療指引2023)
Section titled “日本流行病學(MGD診療指引2023)”日本一項針對6至96歲居民的人群研究顯示,MGD的盛行率隨年齡增長而明顯上升4)。
- 19歲及以下:0%
- 20歲年齡段:11.8%
- 30歲年齡段:5.6%
- 40歲年齡段:21.6%
- 50歲年齡段:32.8%
- 60歲年齡段:41.9%
- 70歲年齡段:48.4%
- 80歲:63.9%
關於性別差異,多項報告指出男性及停經後女性較為多見4)。危險因子除年齡增長外,還包括亞洲人、居住鄉村、終端顯示設備作業、吸菸、配戴軟性隱形眼鏡、長期使用青光眼眼藥水等4)。美國調查顯示,37%~47%的眼科門診患者有眼瞼炎症狀,葡萄球菌性眼瞼炎相對好發於較年輕者(平均42歲)及女性。亦有報告指出,蠕形螨相關眼瞼炎在60歲以上族群超過80%,70歲以上接近100%1)。
2. 主要症狀與臨床所見
Section titled “2. 主要症狀與臨床所見”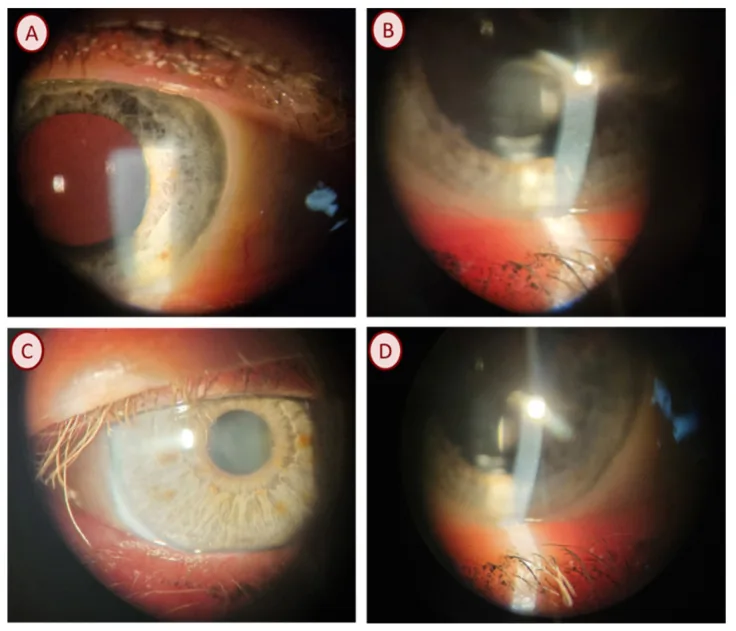
慢性眼瞼炎的主要症狀為眼瞼灼熱感、異物感及搔癢感。有時可能伴隨充血、流淚、眼分泌物、視力模糊及畏光。症狀容易在清晨惡化,特徵為緩解與惡化反覆交替。葡萄球菌性眼瞼炎常自覺劇烈的灼熱感與眼瞼緣發紅。而脂漏性眼瞼炎則以相對溫和的慢性灼熱感與異物感發病。
MGD的特徵性表現為眼部不適感、壓迫感、乾燥感、疲勞感以及被描述為「黏黏的感覺」之異常感4)。僅憑自覺症狀進行鑑別診斷較為困難,需綜合裂隙燈顯微鏡所見進行判斷4)。
蠕形螨眼瞼炎的特徵為夜間至清晨的搔癢感強烈,據報告80%的患者日常生活受到干擾,47%出現夜間駕駛困難,34%主訴隱形眼鏡配戴或化妝受限1)。
使用裂隙燈顯微鏡、特別是搭配擴散器進行觀察為基本方法。各病型的所見整理如下。
後部瞼緣炎(MGD)
開口部所見:可見瞼板腺開口阻塞(plugging, pouting, ridge)、排列紊亂、黏膜皮膚交界處前後移位、眼瞼緣不規則、眼瞼緣血管擴張4)。瞼板壓迫時可擠出黃色液態或固化內容物。
伴隨所見:脂漏性者可在下眼瞼緣形成瞼板腺泡沫。重症病例伴有瞼板肥厚及瞼結膜乳頭增生。淚液脂質層減少可引起蒸發亢進型乾眼,易合併瀰漫性表層角膜炎3)4)。
蠕形蟎眼瞼炎
病理徵候:睫毛根部的**圓柱狀頭皮屑(cylindrical dandruff)**是具有重要病理意義的徵候,與 collarettes 同為診斷線索1)2)。伴隨結膜充血、眼瞼緣發紅、腫脹、微血管擴張以及睫毛過度脫落。
特殊類型:Demodex brevis 潛伏在瞼板腺內,睫毛拔取檢查可能無法檢出。有報告指出,清潔瞼緣後擠壓排出瞼板脂並直接在顯微鏡下觀察可檢出5)。兒童病例中也有伴有角膜潰瘍和新生血管的重症角膜炎報告,因此在治療頑固性角膜炎中,鑑別蠕形蟎感染至關重要2)。
島崎分類(瞼板脂擠出評估)
Section titled “島崎分類(瞼板脂擠出評估)”在日本臨床實務中,廣泛採用島崎分類,即透過中度力量壓迫瞼板中央來評估瞼板脂性狀的方法。
- 0級:輕壓即可順利排出透明瞼板脂(正常)
- 1級:輕壓可排出混濁瞼板脂
- 2級:中度以上壓迫可排出混濁瞼板脂
- 3級:用力壓迫也無法排出瞼板脂
2級以上視為異常,用於MGD診斷標準中「瞼板脂分泌低下」的判定4)。
Collarettes 是在睫毛根部周圍形成的鱗屑(頭皮屑狀附著物)。在葡萄球菌性眼瞼炎中,眼瞼緣潰瘍處形成的纖維蛋白隨睫毛生長被推起而產生。在蠕形蟎性眼瞼炎中,被稱為圓柱狀頭皮屑(cylindrical dandruff),作為具有重要病理意義的所見,是診斷的線索1)2)。
3. 原因與風險因素
Section titled “3. 原因與風險因素”眼瞼炎的病因是多因素性的,不同類型的主要病因各不相同。
葡萄球菌性眼瞼炎與眼表葡萄球菌增殖相關。46〜51% 的患者金黃色葡萄球菌培養呈陽性,顯著高於健康對照者的 8%。細菌外毒素可引起鄰近角結膜上皮的點狀上皮病變。Moraxella 菌是眥部眼瞼炎的重要原因。
脂漏性眼瞼炎與脂漏性皮膚炎合併發生頻率很高,有報告稱 95% 的患者伴有脂漏性皮膚炎。酒渣鼻性皮炎在所有類型眼瞼炎患者中占 20〜42%,被認為是眼瞼炎的重要病因之一。
MGD的發生機制在日本MGD診療指南2023中整理如下4)。分泌減少型MGD的主要病理為瞼板腺導管上皮過度角化和腺泡萎縮,腺泡萎縮不僅繼發於阻塞,也可能是由老化等因素引起的腺細胞原發性損傷。
MGD的危險因子(指南 BQ-5, BQ-6)4):
- 年齡:多項研究強烈支持
- 性別:男性和停經後女性較常見
- 眼部因素:亞洲人、終端顯示裝置作業、軟性隱形眼鏡佩戴、長期使用青光眼眼藥水、眼部手術史
- 生活因素:吸菸、鄉村居住
- 全身疾病:糖尿病、脂質代謝異常、高血壓、甲狀腺機能亢進症
- 伴隨眼表面發炎的疾病:酒糟、Sjögren症候群、Stevens-Johnson症候群、移植體對抗宿主疾病(GVHD)
- 荷爾蒙因素:停經、雄性激素減少
蠕形蟎(Demodex folliculorum 和 Demodex brevis)寄生於皮脂腺、毛囊和瞼板腺,其排泄物和分泌物會引發毛囊阻塞和發炎1)。IL-1β 和 IL-17 等發炎性細胞因子以及 MMP-9 被活化。蠕形蟎也作為金黃色葡萄球菌、Acinetobacter baumannii、Streptococcus pneumoniae 等細菌的載體,據報告可能促進眼表重複感染1)。
與乾眼的關聯也很重要。50% 的葡萄球菌性眼瞼炎患者伴有乾眼症。在 MGD 中,淚液脂質層不足導致蒸發增強,乾眼合併率達 25~40%3)。MGD 和乾眼具有相互加重的關係。
4. 診斷與檢查方法
Section titled “4. 診斷與檢查方法”問診與基本檢查
Section titled “問診與基本檢查”診斷首先基於病史詢問和裂隙燈顯微鏡檢查。確認發病是急性還是慢性、雙側還是單側、有痛性還是無痛性。詢問全身性疾病(Sjögren症候群、酒糟鼻、糖尿病、異位性皮膚炎、甲狀腺疾病、鼻竇炎)、過敏史、化妝品和眼藥水使用史、隱形眼鏡佩戴史以及吸菸史。
視診和觸診評估眼瞼發紅、腫脹(瀰漫性或局限性)、壓痛以及濕疹的有無。對於單側、有痛性、局限性腫脹,需鑑別麥粒腫和急性霰粒腫;對於雙側、瀰漫性、有痛性腫脹,需鑑別眼瞼膿瘍和眼眶蜂窩性組織炎。
裂隙燈顯微鏡所見
Section titled “裂隙燈顯微鏡所見”使用裂隙燈顯微鏡,特別是搭配擴散片,觀察以下內容4):
- 眼瞼緣:睫毛套袖狀鱗屑、鱗屑、毛細血管擴張、新生血管、疤痕、黏膜皮膚移行部位置
- 睫毛:脫落、亂生、束狀排列(脂漏性睫毛)、圓柱狀頭皮屑
- 麥氏腺開口:阻塞(plugging、pouting、ridge)、排列紊亂
- 瞼板脂擠壓:用手指或專用鑷子壓迫瞼板中央,以島崎分類評估
- 眼表面:結膜充血、角結膜上皮損傷(螢光素染色)
日本MGD診斷標準(MGD工作組2010/指引2023)
Section titled “日本MGD診斷標準(MGD工作組2010/指引2023)”分泌減少型MGD的診斷基於以下3項均為陽性4)。
| 診斷項目 | 陽性判定 |
|---|---|
| 自覺症狀 | 有眼不適感、異物感、壓迫感等症狀 |
| 開口部周圍所見 | 血管擴張、黏膜皮膚移行部移位、眼瞼緣不規則中的任意1項以上 |
| 開口部閉塞所見 | 栓子等閉塞所見 且 島崎分類 grade 2 以上 |
2010年MGD工作組提出的此診斷標準被廣泛使用,但國際上尚無統一的診斷標準4)。
輔助檢查(MGD診療指引2023 CQ)
Section titled “輔助檢查(MGD診療指引2023 CQ)”- 瞼板腺紅外線攝影:可非侵入性觀察瞼板腺形態。可量化缺失面積、腺體縮短和擴張,建議用於MGD診斷4)
- 淚膜破裂時間(TBUT):MGD常縮短,但非特異性檢查4)
- 裂隙燈下觀察瞼板脂:建議實施4)
- 螢光素染色:評估角結膜上皮損傷最具通用性4)
- 淚液滲透壓測定:有助於診斷併發乾眼症,據報告316 mOsm/L以上時敏感性59%、特異性94%
蠕形蟎的檢測
Section titled “蠕形蟎的檢測”拔取睫毛的顯微鏡檢查是基本方法。Lee 等人拔取上下眼瞼各 4 根睫毛,在光學顯微鏡下鑑定 D. folliculorum 的成蟲與幼蟲2)。然而,D. brevis 潛伏在麥氏腺內,睫毛拔取可能無法檢測到。Zhang 與 Liang 在眼瞼緣抗菌處理後擠出 meibum 並進行顯微鏡觀察,檢測到 15 隻 D. brevis,並報告了有眼瞼緣炎病例僅在 meibum 中存在 D. brevis 而無外觀所見5)。
其他檢查與鑑別診斷
Section titled “其他檢查與鑑別診斷”對於重度復發性前部眼瞼炎或治療頑固病例,應進行眼瞼緣細菌培養(葡萄球菌、莫拉菌屬)。對於明顯的左右不對稱、單側難治性霰粒腫樣病變,中老年需考慮眼瞼活檢以排除皮脂腺癌。皮脂腺癌已知會偽裝成難治性眼瞼炎或霰粒腫樣病變。
鑑別診斷包括霰粒腫、眼瞼膿瘍、眼窩蜂窩性組織炎、疱疹性眼瞼炎(VZV、HSV)、過敏性眼瞼炎、眼瞼皮膚炎(接觸性、藥物性、異位性)、濕疹性眼瞼炎以及皮脂腺癌。
5. 標準治療方法
Section titled “5. 標準治療方法”眼瞼炎是一種慢性疾病,治療的基礎是控制症狀和發炎症狀。目前沒有強而有力的證據顯示可以完全治癒,需要長期管理。治療方針以日本MGD診療指南20234)為主軸。
第一線選擇:眼瞼護理(溫敷、眼瞼清潔、瞼板脂按壓)
Section titled “第一線選擇:眼瞼護理(溫敷、眼瞼清潔、瞼板脂按壓)”溫敷在MGD診療指南2023中被描述為「強烈建議實施」4)。透過將眼瞼溫度升高至瞼板脂的熔點,溶解瞼板脂並促進分泌,同時也可改善眼瞼血流。指導患者使用市售的溫熱眼罩,在家中每天2次、每次5分鐘以上進行。熱毛巾雖然簡便但溫度調節困難,潮濕狀態下會因汽化熱而冷卻,因此為次選方案。
**眼瞼清潔(lid hygiene)**在同一指南中被描述為「弱推薦實施」4)。使用水浸濕的棉球或市售的清潔劑(如嬰兒洗髮精稀釋液),用棉籤正確清潔睫毛根部。預期可改善自覺症狀、瞼板腺開口部所見、瞼板脂分級、TBUT、角結膜上皮損傷。需注意不同種類的清潔劑可能會引起不良事件4)。
瞼板脂壓出對阻塞性MGD有效,弱推薦使用4)。門診使用有田式瞼板腺壓出鑷(Inami公司)等專用器具,間隔約10天至1個月實施。栓子較大時,在點眼麻醉後用鑷子或注射針去除。
抗菌·抗炎治療
局部抗菌藥:對於葡萄球菌性瞼緣炎,睡前在瞼緣塗抹杆菌肽或紅黴素眼膏,使用2〜8週。阿奇黴素水合物點眼液可改善MGD的主觀症狀、開口部所見和瞼板脂分級,指南弱推薦使用4)。
口服抗菌藥:四環素類和大環內酯類藥物用於抗炎和脂質調節作用。採用四環素從1,000 mg/日逐漸減至250 mg/日、鹽酸米諾環素從200 mg/日逐漸減至100 mg/日、多西環素100 mg口服每日2次,3〜4個月內逐漸減量、聯合使用克拉黴素等大環內酯類。這些藥物被認為透過抑制細菌產生的酶活性和抑制生物膜形成而發揮效果。
局部類固醇:發炎嚴重時短期合併使用0.1%氟米龍。MGD指引建議合併眼瞼清潔與熱敷以改善自覺症狀、TBUT、眼瞼邊緣所見及瞼板腺分泌物品質,弱度推薦4)。在日本,僅在合併眼瞼炎時有健保給付4)。
人工淚液·輔助滴眼液:輔助用於合併蒸發過強型或淚液分泌減少型乾眼的病例。每日使用4次以上時選擇無防腐劑製劑。單獨MGD使用地誇磷索鈉滴眼液不在健保範圍內,指引弱度推薦不針對單獨MGD使用4)。
蠕形蟎瞼緣炎之治療
茶樹油(TTO):主要成分萜品烯-4-醇(T4O)透過抑制乙醯膽鹼酯酶發揮殺蟎作用1)。使用濃度為5–50%。有報告指出每週1次50%TTO眼瞼清潔與每日0.4%PHMB清潔持續6週後所有病例均改善2)。
口服及外用抗寄生蟲藥:伊維菌素(作用於寄生蟲GABA受體誘導麻痺)與甲硝唑(透過硝基自由基損傷DNA)合併使用被認為最有效1)。口服與外用均可考慮。
機械清潔:聯合眼瞼緣清潔與熱敷,堅持每日眼瞼護理。
輔助治療:合併乾眼症時添加人工淚液。
以下比較針對蠕形蟎的藥物作用機制。
| 治療法 | 作用機制 | 備註 |
|---|---|---|
| TTO | AChE抑制1) | 廣泛可得 |
| 伊維菌素 | GABA 受體抑制1) | 與甲硝唑合併使用增強療效1) |
| 甲硝唑 | DNA 損傷1) | 口服/外用 |
特殊類型的治療
Section titled “特殊類型的治療”- 眼角眼瞼炎:使用對葡萄球菌敏感性高的抗菌眼藥水或眼藥膏。
- 疱疹性眼瞼炎(HSV):阿昔洛韋軟膏(Zovirax 軟膏)從每日5次開始,依改善情況遞減次數。併用抗菌眼藥水每日3次以預防混合感染。原則上不併用類固醇。
- 疱疹性眼瞼炎(VZV·眼部帶狀疱疹):從發病早期開始全身性投予阿昔洛韋或鹽酸伐昔洛韋可促進病變早期改善。
其他輔助治療
Section titled “其他輔助治療”MGD指引弱建議不使用環孢素A點眼液,因其效果有限4)。IPL(強烈脈衝光)治療在證據上被強烈建議,但在日本尚未作為醫療器材核准且無健保給付,因此現階段僅為弱建議4)。
基本方法包括熱敷、眼瞼按摩和眼瞼清潔三個步驟3)4)。首先,用乾淨的毛巾或熱敷眼罩敷在眼瞼上,每天2次,每次5分鐘以上。接著,輕輕垂直按摩上下眼瞼,促進瞼板腺分泌。最後,用水浸濕的棉球或專用清潔劑仔細擦拭睫毛根部。急性期緩解後,每日持續護理也很重要。
6. 病理生理學與詳細發病機轉
Section titled “6. 病理生理學與詳細發病機轉”葡萄球菌性眼瞼炎的發病涉及細菌毒素對眼表面的直接刺激以及針對金黃色葡萄球菌的細胞免疫增強。細菌外毒素可引起相鄰角結膜上皮的點狀上皮損傷。細菌脂肪酶作用於瞼板腺脂質產生游離脂肪酸,引發炎症並導致進一步的腺管阻塞,形成惡性循環。
MGD的本質是瞼板腺終末導管的阻塞3)。日本MGD診療指引明確指出:「分泌減少型瞼板腺功能障礙的主要病理狀態是導管上皮過度角化和腺泡萎縮」4)。腺泡萎縮不僅可繼發於瞼板腺阻塞,也可能由年齡等因素導致的腺細胞原發性損傷引起4)。導管上皮過度角化和瞼脂黏稠度升高導致阻塞進行性加重,進而引起腺體脫落、萎縮和分泌減少。
淚膜脂質層由外側的非極性層和內側的極性層構成,有助於防止蒸發和維持光學表面的平滑3)。瞼板腺脂質供應減少會導致蒸發過強型乾眼和淚液滲透壓升高,進而誘發眼表炎症和上皮損傷3)。脂質層組成的變化(神經醯胺和膽固醇增加)已被證明會導致瞼板腺脂質膜的破壞和不穩定3)。
在蠕形蟎寄生中,蟎蟲的排泄物和分泌物會引起毛囊的物理性阻塞,並激活宿主的過敏反應1)。發炎性細胞激素如IL-1β、IL-17以及MMP-9被誘導產生。此外,有報告指出D. folliculorum可作為金黃色葡萄球菌、Acinetobacter baumannii、Streptococcus pneumoniae等細菌的載體,可能促進眼表的重複感染1)。D. brevis被報告潛伏在瞼板腺內並呈現類似MGD的表現,部分病例僅憑外觀表現難以診斷5)。
7. 最新研究與未來展望
Section titled “7. 最新研究與未來展望”針對蠕形蟎相關瞼緣炎的新療法開發近年來正在積極推進中。
Lotilaner眼藥水0.25%(XDEMVY) 是一種異噁唑啉化合物,透過抑制Demodex的GABA受體和麩胺酸激活氯離子通道來誘導痙攣性麻痺1)。在第三期臨床試驗(Saturn-2試驗,412例)中,每日兩次點眼,持續6週,睫毛套環狀物消失率達56%,蟎蟲清除率為51.8%,紅斑消失率為31.1%1)。90.7%的參與者報告良好的耐受性,副作用輕微,包括灼熱感和輕度視力下降1)。該藥物已獲得美國FDA核准,歐洲預計於2027年左右核准,日本尚無核准時間表1)。
IPL(強脈衝光)療法 通過照射寬帶光,利用光熱分解作用使蠕形蟎失活並殺滅1)。體外實驗證實蟎蟲溫度升至約49°C時即可被殺死。據報告,經過4次IPL治療後,OSDI、淚膜脂質層、TBUT、瞼板腺分泌均有顯著改善,蟎蟲數量減少1)。有報告指出,與單獨使用TTO相比,IPL在1個月後的改善更快且更顯著。在日本MGD診療指南中,IPL在實證醫學上被強烈推薦,但由於在日本尚未核准為醫療器材且未納入保險給付,因此僅為弱推薦4)。
BlephEx 是一種使用旋轉式微海綿機械去除眼瞼緣碎屑、蠕形蟎和袖套狀鱗屑的方法1)。也預期具有破壞細菌生物膜的效果。據報告,與TTO合併使用時,OSDI參數和蟎蟲數量均有顯著改善,但其長期有效性仍需進一步研究驗證1)。
天然精油的探索也在進行中,據報導,鼠尾草油可在7分鐘內殺死蟎蟲,薄荷油可在11分鐘內殺死蟎蟲1)。蓖麻油、佛手柑油和黑種草籽油的協同效應也在研究中。
Czepińska-Myszura等人指出,「在新型治療方法中,只有Lotilaner滴眼液在大規模臨床試驗中被證實具有高效性,而IPL和眼瞼清潔療法僅在有限的病人群體中得到驗證」1)。
Lee等人分析了9例蠕形蟎瞼緣炎,報告所有病例均為 D. folliculorum,並且兒童病例(5歲、13歲和14歲)也出現伴有角膜潰瘍和新生血管的嚴重角膜炎2)。兒童的蠕形蟎感染容易被忽略,在復發性角膜炎中,蠕形蟎的鑑別診斷非常重要2)。此外,Zhang和Liang報告了一例46歲男性患者,其無外觀所見,僅在瞼板腺分泌物中發現15隻 Demodex brevis,表明在難治性病例中,瞼緣清潔後的瞼板腺分泌物直接觀察有助於診斷5)。
截至2025年,洛替拉納滴眼液0.25%(XDEMVY)已獲得美國FDA核准,但在日本和歐洲尚未核准1)。歐洲預計將在2027年左右核准。日本的核准時間尚未確定,目前以TTO和抗寄生蟲藥物治療為主。
8. 參考文獻
Section titled “8. 參考文獻”- Czepińska-Myszura A, Kozioł MM, Rymgayłło-Jankowska B. Pharmacotherapy of Demodex-Associated Blepharitis: Current Trends and Future Perspectives. Pharmacy. 2025;13(5):148.
- Lee YI, Seo M, Cho KJ. Demodex Blepharitis: An Analysis of Nine Patients. Korean J Parasitol. 2022;60(6):429-432.
- Sabeti S, Kheirkhah A, Yin J, Dana R. Management of Meibomian Gland Dysfunction: a Review. Surv Ophthalmol. 2020;65(2):205-217.
- マイボーム腺機能不全診療ガイドライン作成委員会. マイボーム腺機能不全診療ガイドライン. 日眼会誌. 2023;127(2):109-228.
- Zhang N, Liang L. Demodex in Meibum. Ophthalmology. 2024.
