淚液分泌不足型
修格蘭氏症候群(Sjögren症候群):淚腺和唾液腺的慢性發炎性自體免疫疾病。估計患者數50萬至100萬人。多見於40歲左右的中老年女性(男女比1:14)
非Sjögren型:年齡相關性淚腺功能低下、糖尿病、類肉瘤病、GVHD(移植物抗宿主疾病)等
藥物性:抗組織胺藥、β阻斷劑、利尿劑、精神藥物、口服避孕藥等抑制淚液分泌

乾眼症候群(dry eye syndrome)是一種因多種因素導致淚膜穩定性下降的疾病。會引起眼部不適和視功能異常,並可能伴隨眼表損傷。
**日本乾眼研究會提出的定義(2016年修訂)**如下所示。
“一種因多種因素導致淚膜穩定性下降的疾病,可引起眼部不適和視功能異常,並可能伴隨眼表損傷。”
日本定義的特點在於將淚膜穩定性下降定位為病理核心。螢光素染色等檢查中上皮損傷的陽性結果已被排除在診斷標準之外,從而能夠可靠地診斷淚膜穩定性下降型乾眼(BUT縮短型)。
舊定義(2006年,乾眼研究會)將其描述為“由多種因素引起的淚液及角結膜上皮的慢性疾病,伴有眼部不適感和視功能異常”。日本分別在1995年、2006年和2016年三次修訂診斷標準,作為乾眼診療的先進國家受到國際認可7)。
TFOS DEWS II(2016年) 的定義為“以淚膜恆定喪失為特徵的眼表多因素疾病,淚膜不穩定性和高滲透壓、眼表發炎和損傷以及神經感覺異常在病因學中發揮作用”。日本定義以“淚膜穩定性下降”為首要,而國際定義則明確列出了淚液滲透壓升高、眼表發炎和神經感覺異常。
日本盛行率:
海外盛行率:
40至50多歲族群最易罹患,女性較多。它是眼科就診的主要原因之一,且隨著數位裝置的普及呈增加趨勢1)。
日本乾燥症候群的估計患者數為50萬至100萬人,以40多歲為中心的中老年女性較多,男女比例約為1:14。乾燥症候群分為原發性(約70%)和繼發性(約30%,合併膠原病)兩類。在膠原病中,類風濕關節炎常伴有重症乾眼(繼發性乾燥症候群)。
乾眼的症狀多種多樣。稱為“淚膜功能障礙”更能反映實際情況。
不穩定的淚膜刺激角膜並向大腦發送信號,從而誘發反射性淚液分泌。然而,這種反射性淚液只是暫時性地增多,不足以恢復淚膜的穩定性,根本問題並未解決。這就是乾眼症患者出現流淚的原因。
乾眼大致分為淚液分泌不足型和蒸發亢進型,許多病例兩者混合存在。此外,**水潤不足型(BUT縮短型)**在亞洲人群中報告較多,其特點是即使淚液分泌量正常,淚液穩定性也顯著降低。
淚液分泌不足型
修格蘭氏症候群(Sjögren症候群):淚腺和唾液腺的慢性發炎性自體免疫疾病。估計患者數50萬至100萬人。多見於40歲左右的中老年女性(男女比1:14)
非Sjögren型:年齡相關性淚腺功能低下、糖尿病、類肉瘤病、GVHD(移植物抗宿主疾病)等
藥物性:抗組織胺藥、β阻斷劑、利尿劑、精神藥物、口服避孕藥等抑制淚液分泌
蒸發亢進型
其他原因包括LASIK/PRK術後(通常為一過性)、眼瞼異常(兔眼、瞼內翻)、神經營養性角膜病變(三叉神經功能障礙)、Stevens-Johnson症候群、維生素A缺乏症等。
TFOS Lifestyle報告(2023年)系統性地整理了現代生活型態增加乾眼風險的機制8)。
數位環境風險:
化妝品與眼妝風險:
營養風險:
危險因子(日本乾眼診療指南):
第2型糖尿病與MGD:
螢幕工作時,眨眼次數從正常約每分鐘16次顯著降至5~7次,不完全眨眼(眼瞼未能完全閉合的眨眼)也會增加9)。不完全眨眼時,脂質層無法均勻擴展至整個角膜表面,油層較薄部位淚液蒸發加劇。建議採用20-20-20法則(每20分鐘,注視20英尺遠處20秒),並有意識地進行完全眨眼9)。
同時滿足以下兩項即可確診為乾眼症。
根據2016年修訂版,螢光素染色所見的上皮損傷不再作為確診的必要條件。這項變更反映了日本的臨床實際情況,即淚膜穩定性下降型乾眼(BUT縮短型)佔大多數。
在舊診斷標準(2006年版)中,滿足「自覺症狀、淚液異常、角結膜上皮損傷三大要素」者被診斷為乾眼(確診病例)。
日本乾眼診療指引推薦使用在症狀評估方面滿足信度、效度和反應性的問卷7)。
符合以下4項中2項或以上即可診斷:
乾眼症的症狀與客觀檢查結果常不一致,因此開發了用於量化主觀症狀的問卷。TFOS DEWS III也將症狀評估作為診斷和治療效果評價的基礎1)。日本乾眼診療指南同樣重視問卷的信度、效度和反應性7)。
OSDI(眼表疾病指數):由12個項目組成的問卷,作為臨床試驗中的患者報告結果(PRO)在國際上使用最為廣泛。由「眼部症狀」「視覺相關功能」「環境觸發因素」3個次量表構成,0–12分為正常,13–22分為輕度,23–32分為中度,33–100分為重度。特異度0.83,敏感度0.60。
SPEED(標準乾眼評估問卷):由8個項目評估症狀的頻率和嚴重程度。0–28分。敏感度0.90、特異度0.80,適用於日常臨床中的縱向監測。
SANDE(乾眼症狀評估):僅含2個項目最為簡潔的問卷。使用視覺類比量表(VAS)評估頻率和嚴重程度。
請根據用途選擇。OSDI有12個項目,可評估對生活品質的影響,並作為臨床試驗的PRO在國際上標準化1)。SPEED有8個項目,可快速實施,敏感度0.90高,適用於日常臨床中的縱向監測。兩者併用也有效。
這是日本乾眼研究會提出的日本獨有的診斷分類。透過睜眼後淚膜破裂模式確定淚膜穩定性下降的原因,並直接與TFOT(分層治療)相關聯。
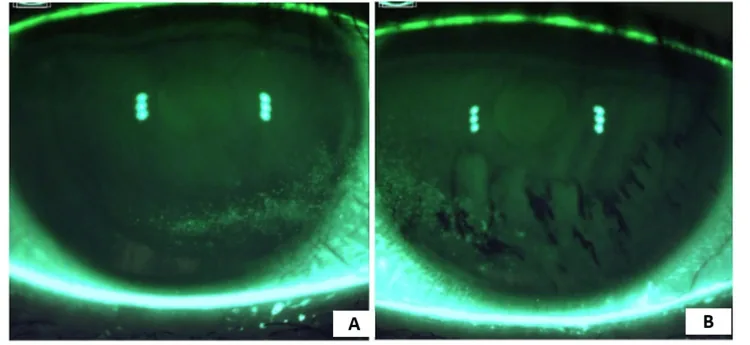
區域破裂
模式:睜眼後未見螢光素上移,大面積立即發生BUT。伴有黏液斑塊/絲狀物。
提示的病理狀態:重度淚液缺乏型。上皮損傷也高度嚴重。
首選治療:透過上下淚點栓植入增加淚液量。
線性破裂
模式:睜眼後角膜下方立即出現縱向線性破裂。伴有下方SPK。BUT通常為2~3秒。
提示的病理狀態:淚液缺乏型(輕度至中度)
首選治療:地夸磷索鈉滴眼液(增加淚液量)
點狀破裂
模式:睜眼後立即出現類圓形破裂。淚液量大致正常。
提示的疾病狀態:水濕潤性低下型。由膜型黏蛋白(MUC16)表現異常導致的角膜水濕潤性降低。
首選治療:地夸磷索鈉或瑞巴派特點眼液
凹點狀破裂
模式:在上方伸展的脂質層前端形成凹點(dimple),在水濕潤不良區域出現橫向線狀破裂。
提示的疾病狀態:水濕潤性低下型
首選治療:地夸磷索鈉或瑞巴派特點眼液
快速擴展
模式:小的線狀破裂快速擴大。
提示的疾病狀態:水濕潤性低下型
第一線治療:地夸磷索鈉或瑞巴派特眼藥水
隨機破裂
BUT縮短型乾眼是一種特殊類型,淚液量正常(Schirmer值正常),活體染色所見也幾乎沒有,但BUT顯著縮短並呈現強烈自覺症狀。其原因被認為是膜型黏蛋白表現異常導致的濕潤性下降。
這是一種淚液量正常(Schirmer值正常)但BUT縮短的乾眼類型。在日本是最多的病型,以往在傳統診斷標準中被歸類為「疑似乾眼」。2016年修訂後被正式診斷為乾眼,基於TFOD的治療選擇非常重要。地夸磷索鈉和瑞巴派特被認為有效。
螢光素BUT(淚膜破裂時間):
非侵入性淚膜破裂時間(NIBUT): 由於螢光素滴眼本身會影響淚膜穩定性,因此開發了利用Placido盤反射像的非侵入性測量方法。敏感度82–84%,特異度76–94%,紅外線照明可抑制反射性流淚5)。在日本國內,可使用Keratograph 5M(Oculus公司)和Idra(SBM公司)。
螢光素染色:檢測角膜和結膜上皮異常的基本檢查。NEI量表將角膜分為5個區域,每個區域評分0〜3分(總分0〜15分)5)。結膜上皮的屏障功能比角膜上皮更脆弱,乾眼症中結膜上皮受到同等或更嚴重的損害。使用無藍光濾光片可以更清晰地觀察結膜上皮狀態。
麗絲胺綠和孟加拉玫瑰紅:染色結膜的死亡細胞和黏液。van Bijsterveld評分(孟加拉玫瑰紅,滿分9分)用於Sjögren症候群的眼科診斷標準(≥3分為陽性)。麗絲胺綠的毒性低於孟加拉玫瑰紅,耐受性更好。
Schirmer試驗: 使用帶有1mm間隔刻度的5mm×35mm濾紙。
雖然再現性較差,但作為篩檢工具是有用的。
淚液半月形評估:眼表面總淚液量的75%~90%存在於淚液半月形中。正常值約為0.2mm。在染色前觀察可直接掌握淚液量的多寡,有助於診斷淚液減少型乾眼症。前眼部OCT(AS-OCT)可客觀定量測量淚液半月形高度(TMH)、面積和體積6)。
淚液滲透壓:使用TearLab滲透壓計測量。低於300 mOsm/L(雙眼差異<8)為正常,300320為輕度,320340為中度,超過340為重度5)。
MMP-9檢測(InflammaDry):一種檢測淚液中MMP-9的即時檢驗(POCT),40 ng/mL以上為陽性。有助於判斷是否開始抗發炎治療,但在過敏性結膜炎或感染症中可能出現偽陽性5)。
乳鐵蛋白檢測:乳鐵蛋白是由淚腺腺泡細胞產生的抗菌、抗發炎蛋白,乾眼症患者中其含量降低。可使用TearScan 270 MicroAssay System進行測量5)。
脂質層厚度(LLT): 使用LipiView干涉儀以干涉色單位(ICU)進行定量評估。測量範圍為0~240 ICU。並配備不完全眨眼自動偵測功能6)。
瞼板腺成像(Meibography): 透過紅外線透射照明法使瞼板腺結構可視化的檢查。瞼板腺缺失(dropout)分為4級(0級=0~25%缺失、1級=26~50%、2級=51~75%、3級=76~100%)進行評估6)。缺失程度和結構變化程度可作為MGD治療方針的指引。
前眼部OCT(AS-OCT): 除了可定量測量淚液半月板外,還可獲取角膜厚度、上皮厚度圖以及瞼板腺的斷面影像6)。
共聚焦雷射掃描顯微鏡: 用於角膜的細胞層級評估。可評估神經纖維密度、發炎細胞密度及上皮細胞型態,有助於鑑別角膜神經病變性疼痛與神經營養性疾病6)。
Keratograph 5M(Oculus公司)
LipiView II(J&J Vision公司)
功能:通過干涉測量法進行瞼板腺評估和脂質層定量評估。配備自動計算不完全眨眼的視頻模組6)
這是日本乾眼症研究會推薦的治療概念。通過TFOD確定淚膜穩定性下降的原因,並根據維持相應淚膜層穩態的需要選擇治療。
TFOT 分層治療對應表
| 治療目標層 | 治療方法 |
|---|---|
| 脂質層 | 熱敷、眼瞼清潔、少量眼藥膏、地夸磷索鈉(促進脂質層擴散) |
| 水液層 | 人工淚液、淚點栓塞、玻尿酸鈉、地夸磷索鈉 |
| 分泌型黏蛋白 | 地夸磷索鈉、瑞巴派特 |
| 膜結合型黏蛋白 | 地夸磷索鈉、瑞巴派特 |
| 上皮細胞(杯細胞) | 自體血清、瑞巴派特 |
| 眼表炎症 | 類固醇、瑞巴派特 |
以下為目前在日本已納入健保並廣泛使用的眼藥水。
0.1%/0.3% 玻尿酸鈉滴眼液(Hyalein®): 用於角膜上皮保護及保濕。日本乾眼診療指引「建議」使用玻尿酸鈉滴眼液7)。
3% 地夸磷索鈉滴眼液(Diquas®/Diquas LX®): P2Y2受體促效劑。具有促進水分及黏蛋白分泌以及油脂層延展的作用。該藥在日本研發。日本乾眼診療指引給予「實施」建議(強烈建議)7)。
2% 瑞巴派特滴眼液UD(Mucosta®滴眼液UD): 具有促進黏蛋白分泌及抗發炎作用。日本乾眼診療指引給予「實施」建議(強烈建議)7)。
人工淚液(Soft Santear等,不含防腐劑): 治療的基礎。不含防腐劑的製劑較為理想。日本乾眼診療指引「建議」(弱推薦)使用人工淚液7)。
0.3%氧氟沙星眼膏(Tarivid®眼膏): 不含防腐劑,油性成分在淚膜表面延展。在重症病例中作為保護劑使用。
反射性淚液分泌減少時,建議使用不含防腐劑的滴眼液。如果認為發炎與症狀惡化有關,可考慮合併使用類固醇滴眼液。
輕度至中度:
重症:
環孢素滴眼液: 抑制T細胞介導的炎症。有0.05%(麗眼達®)和0.09%奈米乳劑(Cequa®)兩種製劑1)。在2019年日本乾眼診療指引制定時尚未納入給付範圍,但近年部分製劑已獲核准7)。
立菲司特滴眼液(Xiidra®): 抑制LFA-1/ICAM-1相互作用,阻止T細胞活化及向眼表遷移1)。在海外已上市使用。
類固醇滴眼液: 用於急性惡化期的短期發炎控制。日本乾眼診療指引建議使用(需注意眼壓升高)7)。
生活型態調整是乾眼症管理的基礎1)。建議控制數位裝置使用時間、室內加濕、充足睡眠、攝取含Omega-3脂肪酸的飲食1)。然而,DREAM試驗(乾眼評估與管理,535名參與者,多中心雙盲隨機對照試驗)顯示,Omega-3脂肪酸(EPA 2000mg + DHA 1000mg/日)連續服用12個月與安慰劑相比,並未顯著改善OSDI評分(組間差異-1.9,p=0.21)3)。高劑量Omega-3脂肪酸補充劑的額外效果可能有限。附側擋板的眼鏡和保濕眼鏡可減少蒸發、改善症狀1)。
MGD是蒸發亢進型乾眼症的主因,需要積極治療1)。
適用於點眼治療效果不佳的淚液分泌不足型乾眼症。日本乾眼診療指引推薦使用淚點塞7)。
矽膠塞:
液體塞(Keeptear®,高研): 一種去端肽膠原液體塞。主要特點:
插入部位的選擇:
併發症:溢淚、塞子移位、自然脫落、淚點擴大、角膜上皮損傷、肉芽形成、淚囊炎
BUT縮短型乾眼可能會引起溢淚和視物模糊,需注意。此外,若眼表炎症處於活動期,建議在炎症得到控制後再行插入。
不。淚點栓塞的適應症為點眼治療效果不充分的淚液減少型乾眼症7)。伴隨Sjögren症候群、Stevens-Johnson症候群、GVHD的重症案例也是良好的適應症。另一方面,在淚液量未必減少的BUT縮短型乾眼症中,可能引起流淚和視力模糊,需注意。此外,若眼表炎症處於活動期,建議在炎症控制後再置入。
日本乾眼症診療指引建議不要使用NSAID眼藥水,並對一般乾眼症建議不要使用自體血清眼藥水7)。
淚膜由外而內依序為脂質層(源自瞼板腺)、水液層(源自淚腺)及黏蛋白層(源自杯狀細胞與角膜上皮)三層結構。此結構形成穩定的淚膜,負責保護角結膜、供應營養、維持屈光力及抗菌作用。
淚液量極度不足時,第一階段無法完成,出現area break。濕潤性差(膜型黏蛋白異常)時出現spot/dimple break,水液層蒸發過強時出現random break。
淚腺作為主淚腺,分泌淚液的水液層成分(水、電解質與蛋白質)2)。其分泌受副交感神經、交感神經及感覺神經的嚴格神經調控2)。
能夠對環境變化做出快速反應,淚液電解質濃度的微小變化與乾眼症相關2)。
膜型黏蛋白(MUC1/MUC16)維持角膜上皮的濕潤性。當其表現受損時,磷脂質(疏水性)細胞膜暴露,濕潤性降低。這導致淚膜破裂時間縮短型乾眼症的發生,並增加高階像差。
淚膜不穩定形成以下惡性循環。
這種發炎級聯反應的惡性循環導致乾眼症的慢性化和進展。
DEWS II根據自覺症狀的有無和眼表面所見的有無進行分類。自覺症狀和眼表面所見均為陽性時診斷為乾眼症。存在眼表面所見但無自覺症狀的情況被視為“神經麻痹狀態(感覺功能不全)”,成為預防性管理的對象。
TFOS DEWS III(2025年)提出了基於診斷亞型(aqueous deficient / evaporative / mixed)的實證治療演算法1)。推薦根據不同病型組合淚液補充、淚液保留、淚液刺激、眼科補充劑和瞼板腺治療的系統性方法1)。
在白內障手術或LASIK前積極治療乾眼(尤其是蒸發亢進型乾眼/MGD),可以改善術後視覺結果和患者滿意度1)。前瞻性研究報告顯示,LASIK前的LipiFlow治療可顯著改善術後3個月的OSDI和BUT1)。TFOS DEWS III提出術前乾眼管理應作為標準治療1)。
莫替伐特雷普滴眼液0.3%(阿巴雷普®懸濁滴眼液): 全球首款具有 TRPV1 拮抗作用 的乾眼治療藥物。2025年12月持田製藥在日本取得核准,2026年4月由千壽製藥上市。透過抑制眼表傷害受器TRPV1通道,直接抑制神經致敏引起的「刺痛感·異物感」等主觀症狀,此點與淚液補充(人工淚液)、促進分泌(地夸磷索·瑞巴派特)、抗發炎(環孢素)等現有藥物不同。用法為 每次1滴·每日4次。Phase 2b試驗(SJP-0132,日本國內多中心隨機雙盲劑量探索試驗)顯示DEQS(乾眼相關生活品質評分)顯著改善13),基於此結果,Phase 3-02試驗獲得核准。雖然在淚液量和染色評分方面難以與現有藥物拉開差距,但可定位為 主觀症狀優勢型(神經痛樣症狀) 和 現有治療後症狀殘留病例 的新選擇。
全氟己基辛烷(Miebo®):美國FDA於2023年批准的新型淚液穩定劑。針對蒸發亢進型乾眼,透過物理方式抑制淚液蒸發。在美國作為處方藥使用,在其他地區可能被視為醫療器材。日本的核准狀況需要確認1)。
鼻內電刺激(nasal neurostimulation):透過電刺激三叉神經誘發鼻淚反射,促進淚液分泌。TFOS DEWS III將其列為神經調節的治療選擇之一1)。
瓦倫尼克林鼻噴霧劑(Tyrvaya®):刺激三叉神經末梢的尼古丁受體,誘導反射性淚液分泌。已在美國獲准用於乾眼症1)。
生物淚液替代物:自體血清、同種血清及富含血小板血漿(PRP)正作為難治性病例的治療選擇進行研究1)。
低階光療(LLLT):已有研究報告其對瞼板腺功能障礙具有抗發炎作用1)。