
眼瞼內翻
一目了然的要點
Section titled “一目了然的要點”1. 什麼是眼瞼內翻?
Section titled “1. 什麼是眼瞼內翻?”眼瞼內翻(entropion)是指眼瞼緣向眼球側捲曲,導致睫毛等接觸眼球並引起角膜上皮損傷的疾病。可出現異物感、流淚、眼分泌物等自覺症狀。
眼瞼內翻大致分為先天性和後天性兩類。後天性進一步細分為年齡相關性(退行性)、瘢痕性、痙攣性和機械性。不同類型在病理、好發部位和治療方法上差異很大,因此準確分型是選擇治療的前提。
先天性眼瞼內翻(epiblepharon)在東亞人中常見,在白人中罕見。嬰幼兒中大多數眼瞼內翻稱為皮性內翻或睫毛內翻。傾向於在下眼瞼鼻側尤為明顯。
年齡相關性眼瞼內翻最常見於老年人的下眼瞼。根據Lin等人的綜述,在老年人口中發生率約為2.1%,在東亞人中頻率更高 [1]。
關於先天性眼瞼內翻(epiblepharon)手術干預的意義,對於有症狀或伴有角膜損傷的病例,手術治療是標準方案,許多報告建議積極手術干預而非消極等待自然緩解 [4]。
瘢痕性眼瞼內翻在全球範圍內主要由砂眼引起,也可由Stevens-Johnson症候群、眼類天皰瘡、化學外傷等導致。與其他類型不同,它也可發生在上眼瞼。
2. 主要症狀與臨床所見
Section titled “2. 主要症狀與臨床所見”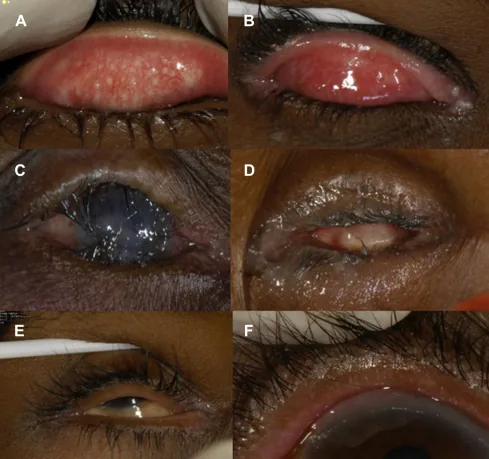
眼瞼內翻的自覺症狀由睫毛或內翻的眼瞼皮膚接觸眼表面引起。
- 異物感:持續感覺眼內有沙子
- 眼痛:角膜上皮損傷引起的疼痛
- 流淚:眼表面刺激引起的反射性流淚
- 眼部分泌物:因發炎或上皮損傷導致的分泌物增加
- 畏光:因角膜上皮損傷引起的光敏感
- 視力下降:角膜混濁或不規則散光加重時出現
症狀的嚴重程度各不相同。有些病例會隨著生長發育自然痊癒,但如果症狀持續,成為視覺發育的障礙因素或對情緒產生不良影響,則需要手術介入。
- 眼瞼緣內捲:可透過視診確認眼瞼向眼球側內轉
- 睫毛接觸角膜和結膜:可透過螢光素染色確認接觸部位
- 角膜上皮損傷:可出現點狀角膜上皮病變、糜爛、混濁
- 結膜充血和發炎:慢性刺激引起的反應性變化
各類型的特徵性表現
Section titled “各類型的特徵性表現”先天性眼瞼內翻(epiblepharon)中,下眼瞼鼻側內翻更明顯,有時可見下巴上抬頭位(下巴前伸的代償姿勢)。退化性眼瞼內翻中,整個下眼瞼內翻,包括睫毛在內的眼瞼皮膚接觸角膜和結膜。疤痕性眼瞼內翻中,可見結膜疤痕和縮短,也可發生在上眼瞼。痙攣性眼瞼內翻中,強烈的眼輪匝肌痙攣伴隨內翻。
先天性眼瞼內翻(epiblepharon)中,隨著生長發育,臉部骨骼發育和眼眶容積增大,前層多餘組織相對減少,有時可自行痊癒。但學齡期兒童矯正視力低於1.0時存在弱視風險,應積極考慮手術,而不應等待自然緩解。退化性和疤痕性眼瞼內翻無法自行痊癒。
3. 分類與病型
Section titled “3. 分類與病型”眼瞼內翻根據病理生理差異分為五型。由於各型的治療策略根本不同,初診時準確確定病型至關重要。
| 類型 | 病理狀態 | 好發部位 | 好發年齡 | 主要特徵 |
|---|---|---|---|---|
| 先天性(睫毛內翻/眼瞼贅皮) | 前層過剩(皮膚和眼輪匝肌先天過多) | 下眼瞼鼻側 | 嬰幼兒 | 東亞人多見。有自然痊癒的病例。 |
| 年齡相關性(退行性) | 下眼瞼支持組織(如牽引肌腱膜等)鬆弛 | 下眼瞼 | 老年人 | 最常見。單獨使用Hotz法不適當。 |
| 瘢痕性 | 後葉(瞼板及結膜)的瘢痕攣縮 | 上下眼瞼 | 所有年齡 | 由砂眼、SJS、眼類天皰瘡等引起 |
| 痙攣性 | 眼輪匝肌痙攣(重疊) | 下眼瞼 | 老年人 | 易繼發於手術或眼表炎症 |
| 機械性 | 眼球容積減少 | 下眼瞼 | 所有年齡 | 無眼球、眼球癆、眼眶脂肪萎縮 |
各類型的詳細描述
Section titled “各類型的詳細描述”先天性(睫毛內反)
病理本質是眼瞼前層(皮膚+眼輪匝肌)相對於後層(瞼板)先天過剩。在東亞人中,內眥贅皮的存在加劇了前層過剩,鼻側瞼板發育不良也被認為是原因之一。隨著成長,面部骨骼發育和眼眶容積增大,前層過剩相對緩解,可能自然痊癒。
老年性(退行性)
下眼瞼縮肌腱膜鬆弛是病理本質。腱膜鬆弛導致瞼板下緣向前上方移動,瞼緣向內(向下)移動,發生內翻。眼輪匝肌鬆弛和作用方向改變也是誘發內翻的因素。隨著年齡增長,眼眶脂肪萎縮和眼球後退也可能起作用。由於支持組織鬆弛是病理狀態,僅矯正前層過剩的Hotz法無法應對,是不合適的。
瘢痕性
外傷或炎症後的瘢痕組織收縮後層(瞼板、結膜)而發生。後層縮短導致瞼緣向內捲曲。病因包括砂眼(砂眼披衣菌引起的慢性結膜炎導致瘢痕化)、Stevens-Johnson症候群(重症藥疹伴廣泛結膜瘢痕)、眼類天皰瘡(自體免疫性進行性結膜瘢痕化)、化學外傷或燒傷後等。特點是也可發生在上眼瞼。
痙攣性
眼輪匝肌強烈痙攣使瞼緣向內旋轉而發生。術後或眼表面炎症引起的反射性眼輪匝肌收縮常為誘因。
機械性
由無眼球、眼球癆、眼眶脂肪萎縮等眼球容積減少引起。眼球後退導致眼瞼無法支撐眼球,發生內翻。適當佩戴義眼可改善。
4. 診斷與檢查方法
Section titled “4. 診斷與檢查方法”視診與病史收集
Section titled “視診與病史收集”睫毛接觸眼表面的病態視診容易。確認眼瞼捲曲的範圍、程度以及睫毛接觸的部位。
病史收集時,確認是先天性還是後天性。如果原本沒有的眼瞼內翻在青壯年發生,應考慮外傷或炎症等因素。還需確認既往外傷、手術史或炎症性眼病(SJS、眼類天皰瘡等)的有無。
- 裂隙燈顯微鏡檢查:評估眼瞼邊緣和睫毛狀況、結膜疤痕是否存在以及角膜上皮損傷。
- 螢光素染色:確認角膜上皮損傷的範圍和嚴重程度。
- 視力檢查和屈光檢查:評估引起的散光。在兒童中,矯正視力測量直接決定手術適應症。
手術適應症根據主觀症狀、視力、引起的散光以及角膜上皮損傷或混濁的程度來判斷。雖然眼瞼內翻隨著年齡增長可能有一定程度的自然恢復,但對於學齡期及以下矯正視力低於1.0的兒童,應積極建議手術。
- 睫毛亂生:個別睫毛方向異常,但整個眼瞼沒有內翻。眼瞼位置正常。
- 假性眼瞼內翻:由於內眥贅皮導致的假性睫毛接觸。眼瞼邊緣本身沒有內翻。
- 先天性青光眼:由於牛眼(眼球增大)導致的機械性睫毛接觸。伴有眼壓升高和角膜直徑增大。
眼瞼內翻症是整個眼瞼邊緣向眼球方向捲曲的狀態,根本原因是眼瞼位置異常。而睫毛亂生是眼瞼邊緣位置正常,但個別睫毛方向轉向後方(朝向眼球)。治療方法也不同:眼瞼內翻需要手術矯正眼瞼位置,而睫毛亂生主要以拔除異常睫毛、電解或冷凍治療為主。
5. 標準治療方法
Section titled “5. 標準治療方法”5-1. 保守治療
Section titled “5-1. 保守治療”兒童(約2歲以下)
由於睫毛細軟,對角膜的損傷相對輕微。可使用玻尿酸鈉眼藥水保護角膜,同時進行保守觀察。在可預期因生長而自然癒合的時期,這種處理是合理的。
痙攣性眼瞼內翻
注射肉毒桿菌毒素可減輕眼輪匝肌痙攣,部分患者眼瞼內翻獲得改善。由於效果是暫時的,去除根本原因(術後發炎、眼表疾病)很重要。
機械性眼瞼內翻
嘗試透過佩戴合適的義眼來改善內翻。根據眼眶容積調整義眼的形狀和大小,可改善眼瞼支撐。
5-2. 先天性(小兒)睫毛內翻症的手術
Section titled “5-2. 先天性(小兒)睫毛內翻症的手術”手術適應症
符合以下任一情況時考慮手術:
- 無法預期自然癒合的遷延病例
- 有弱視風險的病例(學齡期以下矯正視力低於1.0)
- 對情緒有不良影響的病例
切開法(Hotz法)
Hotz法結合了多餘皮膚的切除和透過縫線矯正眼瞼緣外翻。
- 多餘皮膚的切除應最小化,約1-2mm即可
- 切除範圍在水平方向上應避開淚點,覆蓋眼瞼鼻側約2/3
- 處理眼輪匝肌時盡量保留。
- 用6-0尼龍線穿線。
- 穿線順序:下方皮膚 → 瞼板半層 → 瞼緣側皮膚。
穿線法(埋沒法)
這是一種最小化皮膚切口,僅透過穿線使瞼緣外翻的手術方式。
- 使用7-0尼龍線、0號角針。
- 上眼瞼3處、下眼瞼2~3處穿線。
- 結紮的強度以結紮線張力使線結埋入皮下為宜。
5-3. 年齡相關性(退行性)下眼瞼內翻的手術
Section titled “5-3. 年齡相關性(退行性)下眼瞼內翻的手術”對於年齡相關性下眼瞼內翻,原則上應選擇矯正瞼板支持組織鬆弛的術式。Lin等人將年齡相關性下眼瞼內翻的主要因素歸納為「下眼瞼垂直方向鬆弛、水平方向鬆弛、眶隔前眼輪匝肌覆蓋於瞼板前眼輪匝肌之上」三個要素,並報告透過組合直接矯正這些因素的術式可降低復發率[1]。大致分為三類。
1. 下眼瞼牽引肌腱膜縮短
縮短並重新固定鬆弛的牽引肌腱膜,使瞼板恢復正常位置,矯正垂直方向鬆弛。
- Jones改良法
- 柿崎法
2. 眼瞼水平方向支持組織的縮短
縮短水平方向鬆弛的眼瞼支持組織,恢復眼瞼整體緊張度。
- Wheeler變法-久富法併用術
- 外側瞼板條帶術
3. 上述方法的組合
對於垂直和水平方向的複合鬆弛,選擇兩者結合的手術方式。在複合鬆弛病例中,這種處理對預防復發有效。Nakos等人的隨機對照試驗顯示,外側瞼板條帶組(術後12個月成功率88.5%)顯著優於單純縫線外翻組(57.1%)[2]。Jang等人的長期結果報告顯示,單純Quickert術後2年內49.3%的病例出現復發,男性及伴有下眼瞼水平鬆弛的病例應考慮聯合其他術式[3]。
5-4. 瘢痕性眼瞼內翻的治療
Section titled “5-4. 瘢痕性眼瞼內翻的治療”前提是評估和管理原發病(砂眼、Stevens-Johnson症候群、眼瘢痕性類天皰瘡等)的活動性。對後層瘢痕攣縮進行手術矯正,但在進行性瘢痕疾病(眼瘢痕性類天皰瘡、重症SJS後)中,術後瘢痕化持續,因此難治病例較多,可能需要多次手術。Ross等人報告,以上眼瞼前層重置和終末瞼板旋轉為中心、「不切除組織而進行重置和後退」的術式對上眼瞼瘢痕性內翻有效,特別是在進行性免疫疾病中應避免切除[5]。砂眼性瘢痕性內翻/倒睫是全球失明的主要原因之一,作為WHO SAFE策略中S(手術)的標準術式是雙瞼板旋轉術[6]。
5-5. 術後注意事項
Section titled “5-5. 術後注意事項”術後必然會出現腫脹(水腫)。先天性睫毛內翻復發率較高。因矯正不足導致復發而再次手術並不十分困難。事先向患者及家屬充分說明復發的可能性非常重要。
不合適。老年性下眼瞼內翻的病理是下眼瞼縮肌腱膜鬆弛,僅用矯正前層過剩的Hotz法無法應對病理本質,復發率高。選擇Jones變法、柿崎法等縮肌腱膜縮短術,或外側瞼板條帶術等水平方向支持組織縮短術,或它們的組合是基本原則。
2歲以前睫毛細軟,角膜損傷較輕,可使用玻尿酸鈉眼藥水保護並觀察。但學齡期以下兒童矯正視力低於1.0的病例,為防止弱視進展,應積極建議手術。症狀遷延且對情緒產生不良影響時也需手術。
6. 病理生理學與詳細發病機轉
Section titled “6. 病理生理學與詳細發病機轉”眼瞼基本解剖
Section titled “眼瞼基本解剖”眼瞼由前葉和後葉兩層結構組成。
- 前葉:皮膚+眼輪匝肌(第VII腦神經支配)
- 後葉:瞼板+結膜,上眼瞼還包括提肌腱膜和Müller肌,下眼瞼包括下瞼縮肌腱膜
前葉與後葉的平衡決定眼瞼緣的位置。任何一層的過多、縮短或鬆弛都是病理基礎。
先天性(睫毛內翻/雙行睫)的機轉
Section titled “先天性(睫毛內翻/雙行睫)的機轉”根本病理是前葉(皮膚+眼輪匝肌)相對於後葉(瞼板)先天過多。多餘的前葉組織將睫毛向內推。在東亞人中,內眼角贅皮的存在加劇了前葉過多,鼻側瞼板發育不良也是原因之一。隨著生長,面部骨骼發育和眼眶容積增大,前葉過多相對緩解,眼瞼緣恢復正常位置,從而實現自癒。
年齡相關性(退行性)的機轉
Section titled “年齡相關性(退行性)的機轉”下瞼縮肌腱膜隨年齡鬆弛變薄是起點。腱膜鬆弛導致瞼板下緣向前上方移動,結果瞼緣向內下方移動,發生內翻。眼輪匝肌也隨年齡鬆弛,其作用方向的變化進一步誘發內翻。眼眶脂肪萎縮和眼球後退導致眼瞼與眼球分離,支撐不足加重內翻。
瘢痕性的機轉
Section titled “瘢痕性的機轉”外傷或炎症後的瘢痕組織使後葉(瞼板、結膜)收縮是本質。後葉縮短導致眼瞼緣向內捲曲。
- 砂眼:砂眼披衣菌引起的慢性結膜炎反覆發作,導致上眼瞼結膜瘢痕化進展。
- Stevens-Johnson症候群(SJS):嚴重藥疹後廣泛的結膜和角膜上皮損傷,隨後發生瘢痕化。
- 眼瘢痕性類天皰瘡:自體免疫機轉導致的進行性結膜瘢痕化,活動期瘢痕持續形成。
由眼輪匝肌痙攣使眼瞼邊緣向內旋轉引起。常因術後刺激、眼表發炎、乾眼症等反射性眼輪匝肌收縮誘發。治療基礎疾病的同時,注射肉毒桿菌毒素可能有效。
7. 預後與病程
Section titled “7. 預後與病程”先天性(睫毛內翻)
部分病例隨生長自然緩解,但症狀持續或有弱視風險的病例需手術。弱視(角膜散光→不等視)的管理很重要,術後也需定期視力評估。切開法和縫線法均有一定復發率,再次手術相對容易。
年齡相關性
選擇適當術式(牽縮肌腱膜縮短+水平支持組織縮短)後,術後預後良好。可能復發,但可透過再次手術處理。僅用Hotz法處理時復發率高。
瘢痕性
原發病的管理對預後影響很大。進行性瘢痕疾病(眼瘢痕性類天皰瘡、重症SJS後)難治,可能需要多次手術。只要原發病活動性持續,術後瘢痕化就會繼續,因此需要與內科、皮膚科、免疫科協作。
痙攣性
肉毒桿菌毒素可暫時改善,但效果僅持續數月。根本上是去除眼表發炎、乾眼症等誘因。
8. 參考文獻
Section titled “8. 參考文獻”-
Lin P, Kitaguchi Y, Mupas-Uy J, Sabundayo MS, Takahashi Y, Kakizaki H. Involutional lower eyelid entropion: causative factors and therapeutic management. Int Ophthalmol. 2019;39(8):1895-1907. PMID: 30315389. https://pubmed.ncbi.nlm.nih.gov/30315389/
-
Nakos EA, Boboridis KG, Kakavouti-Doudou AA, Almaliotis DD, Sioulis CE, Karampatakis VE. Randomized Controlled Trial Comparing Everting Sutures with a Lateral Tarsal Strip for Involutional Lower Eyelid Entropion. Ophthalmol Ther. 2019;8(3):397-406. PMID: 31127533. https://pubmed.ncbi.nlm.nih.gov/31127533/
-
Jang SY, Choi SR, Jang JW, Kim SJ, Choi HS. Long-term surgical outcomes of Quickert sutures for involutional lower eyelid entropion. J Craniomaxillofac Surg. 2014;42(8):1629-1631. PMID: 24962041. https://pubmed.ncbi.nlm.nih.gov/24962041/
-
Woo KI, Kim YD. Management of epiblepharon: state of the art. Curr Opin Ophthalmol. 2016;27(5):433-438. PMID: 27213926. https://pubmed.ncbi.nlm.nih.gov/27213926/
-
Ross AH, Cannon PS, Selva D, Malhotra R. Management of upper eyelid cicatricial entropion. Clin Exp Ophthalmol. 2011;39(6):526-536. PMID: 21819506. https://pubmed.ncbi.nlm.nih.gov/21819506/
-
Rajak SN, Collin JRO, Burton MJ. Trachomatous trichiasis and its management in endemic countries. Surv Ophthalmol. 2012;57(2):105-135. PMID: 22285842. PMCID: PMC3316859. https://pubmed.ncbi.nlm.nih.gov/22285842/
