
眼瞼皮膚鬆弛症
1. 什麼是眼瞼皮膚鬆弛症?
Section titled “1. 什麼是眼瞼皮膚鬆弛症?”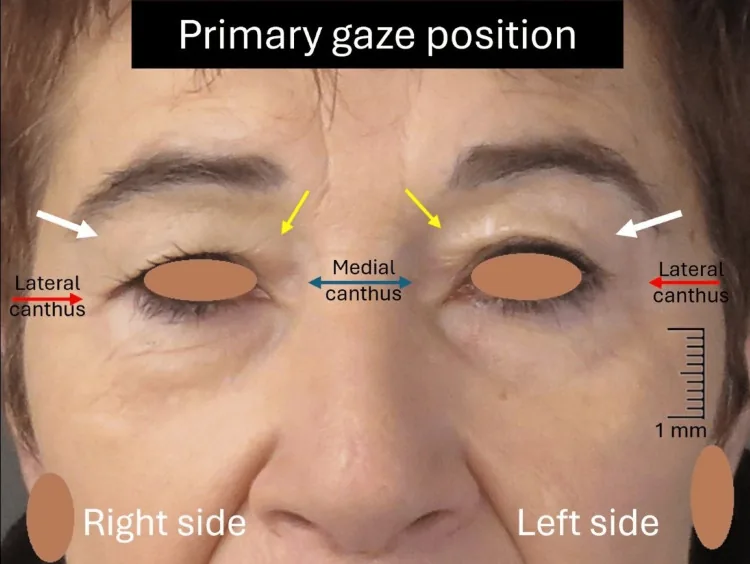
眼瞼皮膚鬆弛症(dermatochalasis)是一種儘管MRD-1(邊緣反射距離-1:角膜中央光反射到上瞼緣的距離)≥3.5mm,即無眼瞼下垂,但上眼瞼多餘皮膚仍越過瞼緣下垂的疾病。也稱為「皮膚鬆弛症」12。
MRD-1的正常值為3.5~5.5mm,維持此值是與眼瞼下垂的本質鑑別點1。
眼瞼皮膚鬆弛症根據是否合併眼瞼下垂大致分為兩型。
| 類型 | 特徵 | MRD-1 |
|---|---|---|
| 單純型 | 僅有皮膚多餘。提瞼肌功能正常。 | 3.5mm以上 |
| 合併眼瞼下垂型 | 皮膚多餘伴MRD-1降低及提瞼肌功能下降。 | 小於3.5mm |
在老年人中,合併眼瞼下垂型比單純型更常見。由於皮膚多餘和提瞼肌功能下降並存,檢查時準確評估兩者非常重要。
作為年齡相關性改變,非常常見。隨著年齡增長,眼瞼皮膚變薄、彈性下降,在重力持續牽引下形成皮膚多餘。老年人中常合併眼瞼下垂。關於患病率和年齡分佈的詳細流行病學數據報導有限。
眼瞼皮膚鬆弛症時,MRD-1保持在3.5毫米或以上,僅因多餘皮膚導致皮膚越過瞼緣下垂。眼瞼下垂是MRD-1小於3.5毫米的狀態,本質是提肌功能下降。然而,在老年人中,兩者常合併存在,檢查時按住眉毛測量MRD-1對鑑別兩者很重要。
2. 主要症狀和臨床所見
Section titled “2. 主要症狀和臨床所見”- 上方視野狹窄:多餘皮膚覆蓋瞳孔區導致視野障礙。表現為日常生活中忽略台階或閱讀、電腦工作困難3。
- 眼瞼沉重感:多餘皮膚的重量導致睜眼時疲勞感。長時間閱讀或工作時症狀加重。
- 肩頸酸痛和額部頭痛:代償性眉毛上抬導致額肌持續收縮,引起肩頸酸痛、頸肩痛和額部緊張型頭痛4。
- 外眥部皮膚炎:外眼角(外眥部)上下皮膚接觸,形成摩擦和潮濕環境,導致慢性皮膚炎。
- 外眼角流淚:外眥部皮膚接觸阻礙淚液排出,可能導致流淚(epiphora)。
- 上眼瞼多餘皮膚下垂:皮膚越過瞼緣下垂,有時覆蓋雙眼皮線。
- MRD-1保持在3.5毫米以上:這是確認非真性眼瞼下垂的標準。
- 代償性眉毛上抬:額肌緊張使眉毛位置上升,有時上眼瞼位置看似正常。
- 額部皺紋:長期額肌收縮的結果。
- 向上注視時皮膚折疊:多餘皮膚可能折疊到瞳孔區,遮擋視野。
3. 診斷與檢查方法
Section titled “3. 診斷與檢查方法”代償性眉毛上抬可能使外觀上的MRD-1保持正常。因此,僅透過常規狀態下的MRD-1測量可能無法準確評估多餘皮膚的程度。
用手指輕輕按壓上眼瞼以防止眉毛上抬,讓患者平視前方,這樣多餘皮膚的程度會更清晰。在此狀態下測量MRD-1,判斷是否合併眼瞼下垂。
用手指輕輕按壓上眼瞼以防止代償性眉毛上抬,讓患者平視前方並測量MRD-1。如果MRD-1≥3.5mm且多餘皮膚下垂超過瞼緣,則診斷為眼瞼皮膚鬆弛症。如果MRD-1≤2mm,需考慮合併眼瞼下垂,並考慮聯合眼瞼下垂手術。
基於MRD-1的手術適應症判斷
Section titled “基於MRD-1的手術適應症判斷”根據測量的MRD-1值,手術適應症和術式選擇如下判斷。
| MRD-1值 | 臨床判斷 | 推薦術式 |
|---|---|---|
| 3~3.5mm | 單純皮膚鬆弛症 | 僅皮膚切除 |
| 2mm以下 | 合併眼瞼下垂的可能性高 | 考慮合併眼瞼下垂手術 |
附加評估項目
Section titled “附加評估項目”- 提肌功能(LF)測量:在按住眉毛的狀態下,測量從下視到上視的眼瞼緣移動距離。正常值為10mm以上。小於4mm表示重度提肌功能低下。
- 上方視野障礙評估:確認多餘皮膚是視野障礙的客觀原因,有助於判斷手術適應症。
4. 鑑別診斷
Section titled “4. 鑑別診斷”需要與眼瞼皮膚鬆弛症區分的主要疾病如下所示。
- 眼瞼下垂(腱膜性、先天性等):MRD-1小於3.5mm,且提肌功能下降。即使沒有多餘皮膚,瞼裂也較窄,這與皮膚鬆弛症不同。老年性腱膜性眼瞼下垂是老年人最常見的後天性眼瞼下垂,特徵為重瞼線升高或消失、上眼瞼凹陷。
- 假性眼瞼下垂:MRD-1正常,但因皮膚鬆弛而呈現外觀上的下垂感。與皮膚鬆弛症在概念上有重疊。
- 眉毛下垂:因眉毛位置降低導致上眼瞼多餘皮膚相對增加的狀態。通過評估眉毛位置進行鑑別。
5. 標準治療方法
Section titled “5. 標準治療方法”5-1. 手術適應症
Section titled “5-1. 手術適應症”當多餘皮膚導致功能障礙(上方視野狹窄)時,即為手術適應症。請參考上述基於MRD-1的手術適應症判斷選擇術式。
術後可能出現眼瞼腫脹,呈現暫時性眼瞼下垂樣狀態。因此,如果術前合併即使輕度的眼瞼下垂,應在與患者協商後考慮合併進行眼瞼下垂手術。
5-2. 瞼緣皮膚切除(標準眼瞼成形術)
Section titled “5-2. 瞼緣皮膚切除(標準眼瞼成形術)”優點:
缺點:
- 對於前層組織和皮膚較厚的上眼瞼,術後雙眼皮線容易顯得厚重腫脹。
5-3. 眉毛下皮膚切除(眉疤眼瞼成形術)
Section titled “5-3. 眉毛下皮膚切除(眉疤眼瞼成形術)”這是一種沿眉毛下緣切開並切除多餘皮膚的術式5。在亞洲人中,眉毛下切口切除多餘皮膚已被報導為一種有效處理外側帽狀多餘皮膚同時減少美容印象變化的方法5。
優點:
- 由於保留了瞼緣附近的薄皮膚,術後美容印象變化較小。
- 該術式對皮膚較厚的上眼瞼尤其有利。
- 眉毛下方的疤痕會被眉毛遮蓋,因此術後不易產生外觀問題。
二期手術的選擇:
對於皮膚較厚的上眼瞼,先進行眉毛下皮膚切除,隨後再增加雙眼皮皮膚切除的二期手術可能有效。第一期減少皮膚厚度,第二期形成雙眼皮線,可獲得更自然的美容效果。
5-4. 術式選擇總結
Section titled “5-4. 術式選擇總結”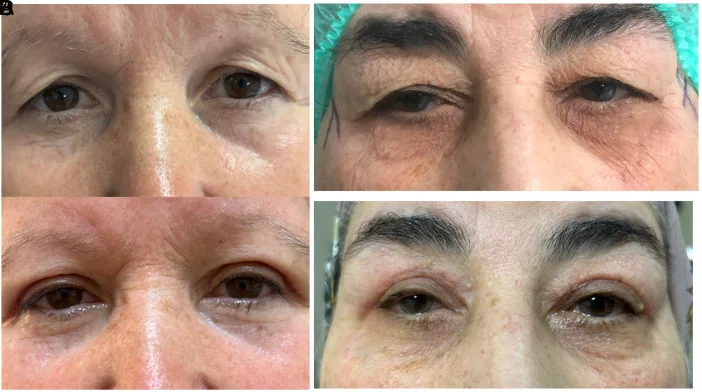
| 術式 | 主要適應症 | 優點 | 缺點 |
|---|---|---|---|
| 瞼緣皮膚切除(標準眼瞼成形術) | 合併眼瞼下垂、希望形成雙眼皮線的病例 | 可接近提肌腱膜和Müller肌,可形成雙眼皮線 | 皮膚厚者術後易殘留腫脹感 |
| 眉毛下皮膚切除(眉疤眼瞼成形術) | 皮膚厚、希望最小化外觀變化的病例 | 保留瞼緣附近薄皮膚,術後外觀變化小 | 眉毛下留有疤痕,提肌操作困難 |
有瞼緣皮膚切除(標準眼瞼成形術)和眉下皮膚切除(眉疤痕眼瞼成形術)兩種術式。合併眼瞼下垂時,可透過瞼緣切除入路到達提肌腱膜,同時進行眼瞼下垂手術。皮膚較厚者,眉下切除在美容上更有利,術後印象變化較小。
由於本質是年齡相關性變化,皮膚鬆弛可能以年為單位再次進展。但術後功能和美容改善通常良好,臨床上需要再次手術的情況並不多見。
6. 病理生理學·詳細發病機制
Section titled “6. 病理生理學·詳細發病機制”眼瞼皮膚的年齡相關性變化
Section titled “眼瞼皮膚的年齡相關性變化”眼瞼皮膚受年齡增長和紫外線等影響,發生以下變化。
- 皮膚變薄:真皮和表皮均變薄,彈性和張力下降。
- 彈性纖維(彈力蛋白)變性:真皮的彈力纖維斷裂、變性,皮膚彈性喪失。
- 膠原纖維變性:膠原纖維變性和重塑導致皮膚抗拉強度下降。
- 眼輪匝肌變性:眼輪匝肌萎縮、變性,眼瞼支撐功能下降。
- 皮膚含水量下降:隨著皮膚屏障功能下降,含水量減少,皮膚變得更硬、更脆。
這些變化複合進展,表現為皮膚鬆弛和皺紋。
眼眶組織的變化
Section titled “眼眶組織的變化”與眼瞼變化並行,眼眶組織也發生年齡相關性變化。
- 眼眶隔膜鬆弛:眼眶隔膜的組織鬆弛導致上眼瞼支撐結構減弱。
- 眼眶脂肪萎縮:眼眶脂肪組織萎縮導致眼球凹陷(sunken eye),在眶上緣與眼球之間形成凹陷。
- 眼眶脂肪前突(脂肪疝):部分病例中,眼眶隔膜鬆弛導致眼眶脂肪向前突出,形成上眼瞼隆起。
代償機制及其弊端
Section titled “代償機制及其弊端”為補償多餘皮膚造成的視野障礙,額肌代償性提眉。這種代償機制短期內可維持視野,但長期會導致以下問題:
- 前額皺紋形成:額肌持續收縮形成深皺紋。
- 肩頸酸痛:額肌過度緊張導致頸肩部肌肉緊張。
- 前額緊張性頭痛:前額部肌肉緊張導致慢性頭痛。
存在代償性提眉時,外觀上的MRD-1可保持正常,因此檢查時必須評估去除代償後的狀態。
7. 預後與病程
Section titled “7. 預後與病程”術後美容與功能改善通常良好。
- 視野障礙的改善:切除多餘皮膚後,上方視野擴大,日常生活活動改善3。
- 外眥部皮膚炎的減輕:皮膚接觸解除後,外眥部皮膚炎改善。
- 肩頸僵硬與前額痛的減輕:代償性眉毛上抬不再需要,額肌緊張緩解,從而改善肩頸僵硬與前額痛4。
- 對比敏感度與視覺品質的提升:尤其在老年人中報告了對比敏感度的顯著改善,即使視力(小數視力)沒有變化,視覺品質也可能改善6。
由於本質是年齡相關性變化,術後皮膚鬆弛可能以年為單位緩慢再次進展。但術後復發達到臨床問題程度的相對少見。
在合併眼瞼下垂但未同時進行眼瞼下垂手術的情況下,皮膚切除後暫時改善後下垂症狀可能顯現。術前準確評估眼瞼下垂的合併情況並選擇適當的手術方式對於良好的長期預後很重要。
8. 參考文獻
Section titled “8. 參考文獻”Footnotes
Section titled “Footnotes”-
Patel BC, Malhotra R. Upper Eyelid Blepharoplasty. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2024. [Updated 2023 Jul 24]. NBK537078. https://www.ncbi.nlm.nih.gov/books/NBK537078/ ↩ ↩2 ↩3
-
Bhattacharjee K, Misra DK, Deori N. Updates on upper eyelid blepharoplasty. Indian J Ophthalmol. 2017;65(7):551-558. doi: 10.4103/ijo.IJO_540_17. PMID: 28724810. PMCID: PMC5549405. https://pubmed.ncbi.nlm.nih.gov/28724810/ ↩ ↩2
-
Altin Ekin M, Karadeniz Ugurlu S. Prospective analysis of visual function changes in patients with dermatochalasis after upper eyelid blepharoplasty. Eur J Ophthalmol. 2020;30(5):978-984. doi: 10.1177/1120672119857501. PMID: 31203659. https://pubmed.ncbi.nlm.nih.gov/31203659/ ↩ ↩2
-
Simsek IB. Association of upper eyelid ptosis repair and blepharoplasty with headache-related quality of life. JAMA Facial Plast Surg. 2017;19(4):293-297. doi: 10.1001/jamafacial.2016.2120. PMID: 28253391. PMCID: PMC5815105. https://pubmed.ncbi.nlm.nih.gov/28253391/ ↩ ↩2
-
Lee D, Law V. Subbrow blepharoplasty for upper eyelid rejuvenation in Asians. Aesthet Surg J. 2009;29(4):284-288. doi: 10.1016/j.asj.2009.02.008. PMID: 19717059. https://pubmed.ncbi.nlm.nih.gov/19717059/ ↩ ↩2
-
Nalcı H, Hoşal MB, Gündüz ÖU. Effects of upper eyelid blepharoplasty on contrast sensitivity in dermatochalasis patients. Turk J Ophthalmol. 2020;50(3):151-155. doi: 10.4274/tjo.galenos.2019.95871. PMID: 32631001. PMCID: PMC7338742. https://pubmed.ncbi.nlm.nih.gov/32631001/ ↩
