
Dermatochalasis
1. Qu’est-ce que le dermatochalasis ?
Section intitulée « 1. Qu’est-ce que le dermatochalasis ? »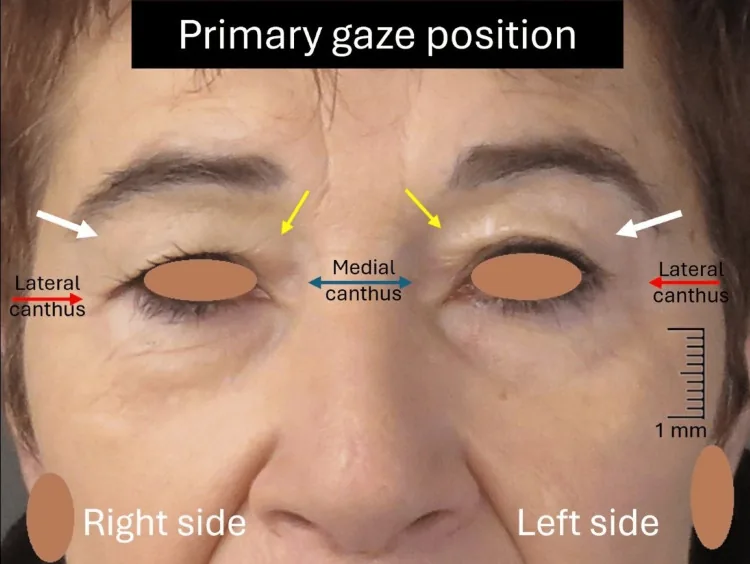
Le dermatochalasis est une affection dans laquelle l’excès de peau de la paupière supérieure pend au-dessus du bord palpébral, malgré un MRD-1 (distance entre le reflet lumineux cornéen central et le bord de la paupière supérieure) ≥ 3,5 mm, c’est-à-dire en l’absence de ptosis. Il est également appelé « relâchement cutané » 12.
La valeur normale du MRD-1 est de 3,5 à 5,5 mm, et le maintien de cette valeur constitue le point de différenciation essentiel avec le ptosis palpébral 1.
Classification
Section intitulée « Classification »La dermatolyse palpébrale est divisée en deux types selon la présence ou non d’un ptosis associé.
| Type | Caractéristiques | MRD-1 |
|---|---|---|
| Type isolé | Peau excédentaire uniquement. Fonction du muscle releveur normale. | ≥ 3,5 mm |
| Type avec ptosis associé | Peau excédentaire avec diminution du MRD-1 et baisse de la fonction du muscle releveur. | < 3,5 mm |
Chez les personnes âgées, le type avec ptosis associé est plus fréquent que le type isolé. Comme la peau excédentaire et la baisse de la fonction du muscle releveur coexistent, il est important d’évaluer précisément les deux lors de l’examen.
Épidémiologie
Section intitulée « Épidémiologie »Elle est fréquemment observée comme un changement lié à l’âge. La peau palpébrale s’amincit et perd son élasticité avec l’âge, et la traction gravitationnelle continue conduit à la formation d’une peau excédentaire. Chez les personnes âgées, de nombreux cas sont associés à un ptosis. Les données épidémiologiques détaillées sur la prévalence et la distribution par âge sont limitées.
La dermatochalasis se caractérise par un MRD-1 maintenu à 3,5 mm ou plus, avec un excès de peau qui retombe au-dessus du bord palpébral uniquement dû à la peau en surplus. La ptose palpébrale est un état où le MRD-1 est inférieur à 3,5 mm, dont l’essence est une diminution de la fonction du muscle élévateur. Cependant, chez les personnes âgées, les deux conditions sont souvent combinées, et la mesure du MRD-1 en maintenant les sourcils lors de l’examen est importante pour les différencier.
2. Principaux symptômes et signes cliniques
Section intitulée « 2. Principaux symptômes et signes cliniques »Symptômes fonctionnels
Section intitulée « Symptômes fonctionnels »- Rétrécissement du champ visuel supérieur : L’excès de peau recouvrant la zone pupillaire entraîne des troubles du champ visuel. Cela se manifeste par des difficultés à percevoir les différences de niveau dans la vie quotidienne ou des gênes lors de la lecture et du travail sur ordinateur3.
- Sensation de lourdeur des paupières : Le poids de l’excès de peau provoque une sensation de fatigue lors de l’ouverture des yeux. Les symptômes ont tendance à s’aggraver lors de longues périodes de lecture ou de travail.
- Raideur de la nuque et douleur frontale : Un soulèvement compensatoire des sourcils se produit, et la contraction soutenue du muscle frontal entraîne des raideurs de la nuque, des douleurs cervico-scapulaires et des céphalées de tension frontales4.
Symptômes cutanés
Section intitulée « Symptômes cutanés »- Dermatite de la région du canthus externe : Au niveau du canthus externe, la peau supérieure et inférieure entre en contact, créant un environnement de friction et d’humidité, ce qui provoque une dermatite chronique.
- Larmoiement du canthus externe : Le contact cutané au niveau du canthus externe peut entraver l’évacuation des larmes et provoquer un larmoiement (épiphora).
Signes cliniques
Section intitulée « Signes cliniques »- Chute de l’excès de peau de la paupière supérieure : La peau retombe au-dessus du bord palpébral, pouvant recouvrir le pli palpébral.
- Maintien d’un MRD-1 ≥ 3,5 mm : C’est un critère de confirmation qu’il ne s’agit pas d’une véritable ptose palpébrale.
- Soulèvement compensatoire des sourcils : La tension du muscle frontal élève la position des sourcils, ce qui peut maintenir une position apparente normale de la paupière supérieure.
- Rides du front : Résultant d’une contraction prolongée du muscle frontal.
- Pli cutané lors du regard vers le haut : L’excès de peau peut se replier sur la zone pupillaire et obstruer le champ visuel.
3. Diagnostic et méthodes d’examen
Section intitulée « 3. Diagnostic et méthodes d’examen »Points clés de l’examen clinique
Section intitulée « Points clés de l’examen clinique »En présence d’un haussement compensateur des sourcils, la MRD-1 apparente peut rester normale. Par conséquent, la simple mesure de la MRD-1 en condition normale peut ne pas évaluer précisément le degré d’excès cutané.
En maintenant doucement la paupière supérieure avec un doigt pour éviter le haussement des sourcils et en demandant au patient de regarder droit devant, l’étendue de l’excès cutané devient plus évidente. Mesurez la MRD-1 dans cet état pour déterminer la présence d’un ptosis associé.
En maintenant doucement la paupière supérieure avec un doigt pour éviter le haussement compensateur des sourcils, demandez au patient de regarder droit devant et mesurez la MRD-1. Si la MRD-1 est ≥ 3,5 mm et que l’excès cutané dépasse le bord palpébral, on diagnostique une dermatolyse palpébrale. Si la MRD-1 est ≤ 2 mm, envisagez un ptosis associé et la possibilité d’une chirurgie combinée du ptosis.
Indication chirurgicale basée sur la MRD-1
Section intitulée « Indication chirurgicale basée sur la MRD-1 »L’indication chirurgicale et le choix de la technique sont déterminés en fonction de la valeur mesurée de la MRD-1 comme suit.
| Valeur de la MRD-1 | Jugement clinique | Technique recommandée |
|---|---|---|
| 3 à 3,5 mm | Dermatolyse isolée | Excision cutanée seule |
| 2 mm ou moins | Probabilité élevée de ptose palpébrale associée | Envisager également une chirurgie de ptose palpébrale |
Évaluations supplémentaires
Section intitulée « Évaluations supplémentaires »- Mesure de la fonction du muscle releveur (levator function, LF) : En maintenant le sourcil enfoncé, mesurer la distance de déplacement du bord palpébral du regard vers le bas au regard vers le haut. La normale est de 10 mm ou plus. Moins de 4 mm indique une diminution sévère de la fonction du releveur.
- Évaluation de la gêne du champ visuel supérieur : Confirmer que l’excès de peau est une cause objective de gêne visuelle est utile pour déterminer l’indication chirurgicale.
4. Diagnostic différentiel
Section intitulée « 4. Diagnostic différentiel »Les principales maladies à distinguer de la dermatochalasis sont les suivantes.
- Ptose palpébrale (aponévrotique, congénitale, etc.) : MRD-1 inférieur à 3,5 mm et diminution de la fonction du releveur. La différence avec la dermatochalasis est que la fente palpébrale est étroite même en l’absence d’excès de peau. La ptose aponévrotique liée à l’âge est la ptose acquise la plus fréquente chez les personnes âgées, caractérisée par une élévation/disparition du pli palpébral et une invagination de la paupière supérieure.
- Pseudo-ptose : État où le MRD-1 est normal mais où il y a une sensation de ptose apparente due à un relâchement cutané. Il y a un chevauchement conceptuel avec la dermatochalasis.
- Ptose du sourcil : État où l’excès de peau de la paupière supérieure semble augmenté relativement en raison d’une position basse du sourcil. Le diagnostic différentiel se fait par l’évaluation de la position du sourcil.
5. Traitement standard
Section intitulée « 5. Traitement standard »5-1. Indications chirurgicales
Section intitulée « 5-1. Indications chirurgicales »La chirurgie est indiquée en cas de trouble fonctionnel (rétrécissement du champ visuel supérieur) dû à un excès de peau. Se référer à la section ci-dessus Décision d’indication chirurgicale basée sur MRD-1 pour choisir la technique opératoire.
Après l’opération, un gonflement palpébral peut apparaître et provoquer un état transitoire de ptosis. Par conséquent, si un ptosis même léger est présent avant l’opération, envisager une chirurgie combinée du ptosis après consultation avec le patient.
5-2. Résection cutanée du bord palpébral (blépharoplastie standard)
Section intitulée « 5-2. Résection cutanée du bord palpébral (blépharoplastie standard) »Il s’agit de la technique standard consistant à réséquer l’excès de peau à partir de la ligne d’incision du pli palpébral 12.
Avantages :
- Dans les cas de ptosis associé, il est possible d’accéder à l’aponévrose du muscle releveur ou au muscle de Müller par le même champ opératoire.
- Comme une avancée du muscle releveur peut être réalisée simultanément, le relâchement cutané et le ptosis peuvent être traités en une seule opération.
- Il présente l’avantage esthétique de pouvoir créer un nouveau pli palpébral.
Inconvénients :
- Dans le cas d’une paupière supérieure épaisse (tissu antérieur et peau épais), le pli palpébral postopératoire a tendance à paraître épais et gonflé.
5-3. Résection cutanée sous-sourcilière (blépharoplastie avec cicatrice sourcilière)
Section intitulée « 5-3. Résection cutanée sous-sourcilière (blépharoplastie avec cicatrice sourcilière) »Il s’agit d’une technique où l’incision est pratiquée le long du bord inférieur du sourcil pour réséquer l’excès de peau 5. Chez les Asiatiques, la résection cutanée par incision sous-sourcilière a été rapportée comme une méthode efficace pour traiter l’excès cutané en forme de capuchon latéral tout en minimisant les changements esthétiques 5.
Avantages :
- La peau fine près du bord palpébral est préservée, ce qui entraîne moins de changements esthétiques postopératoires.
- Cette technique est particulièrement avantageuse pour les paupières supérieures épaisses.
- La cicatrice sous le sourcil est cachée par les sourcils, ce qui réduit les problèmes esthétiques postopératoires.
Options chirurgicales en deux temps :
Pour les paupières supérieures à peau épaisse, une chirurgie en deux temps peut être efficace : d’abord une résection cutanée sous-sourcilière, puis une résection cutanée de la zone de la paupière supérieure. En réduisant l’épaisseur de la peau lors de la première étape, puis en formant le pli palpébral lors de la seconde, on obtient un résultat esthétique plus naturel.
5-4. Résumé du choix de la technique chirurgicale
Section intitulée « 5-4. Résumé du choix de la technique chirurgicale »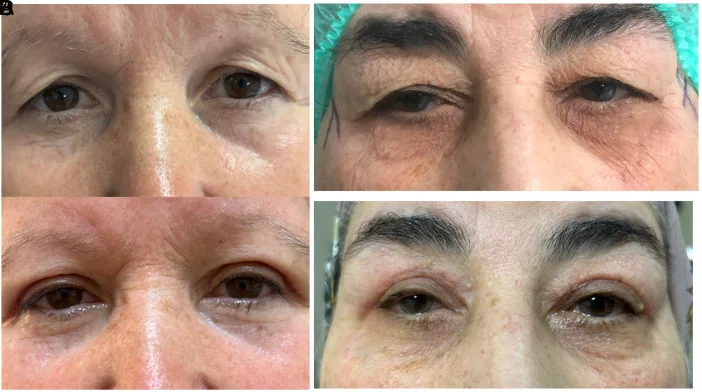
| Technique chirurgicale | Principales indications | Avantages | Inconvénients |
|---|---|---|---|
| Résection cutanée du bord palpébral (blépharoplastie standard) | Cas avec ptose palpébrale associée ou souhait de formation d’un pli palpébral | Accès possible à l’aponévrose du releveur et au muscle de Müller, formation du pli palpébral | Pour les peaux épaisses, un aspect gonflé peut persister après l’opération |
| Résection cutanée sous-sourcilière (blépharoplastie par cicatrice sourcilière) | Cas de peau épaisse ou souhaitant minimiser les changements esthétiques | Préservation de la peau fine près du bord palpébral, peu de changement d’aspect postopératoire | Cicatrice sous le sourcil, difficulté d’accès au muscle releveur |
Attention au ptôsis palpébral transitoire postopératoire
En postopératoire, un œdème palpébral peut entraîner un aspect de ptôsis transitoire. En cas de ptôsis léger préopératoire, une simple résection cutanée peut ne pas suffire à améliorer la condition. Il est nécessaire de discuter avec le patient de l’éventuelle association d’une chirurgie du ptôsis avant l’opération.
Il existe deux techniques : la résection cutanée du bord palpébral (standard blepharoplasty) et la résection cutanée sous-sourcilière (brow-scar blepharoplasty). En cas de ptôsis associé, l’abord de l’aponévrose du releveur est possible par résection du bord palpébral, permettant une chirurgie simultanée du ptôsis. Pour les peaux épaisses, la résection sous-sourcilière est esthétiquement avantageuse et modifie moins l’impression postopératoire.
Comme il s’agit de changements liés à l’âge, un relâchement cutané peut progresser à nouveau sur plusieurs années. Cependant, l’amélioration fonctionnelle et esthétique postopératoire est généralement bonne, et une réintervention n’est souvent pas nécessaire cliniquement.
6. Physiopathologie et mécanismes détaillés
Section intitulée « 6. Physiopathologie et mécanismes détaillés »Modifications cutanées palpébrales liées à l’âge
Section intitulée « Modifications cutanées palpébrales liées à l’âge »La peau des paupières subit les effets du vieillissement et des rayons UV, entraînant les modifications suivantes.
- Amincissement cutané : Le derme et l’épiderme s’amincissent, réduisant l’élasticité et la tension.
- Dégénérescence des fibres élastiques : Les fibres d’élastine du derme se rompent et dégénèrent, entraînant une perte d’élasticité cutanée.
- Dégénérescence des fibres de collagène : La dégénérescence et le remodelage des fibres de collagène réduisent la résistance à la traction de la peau.
- Dégénérescence du muscle orbiculaire : L’atrophie et la dégénérescence du muscle orbiculaire réduisent la fonction de soutien de la paupière.
- Diminution de la teneur en eau de la peau : avec la diminution de la fonction barrière cutanée, la teneur en eau diminue, rendant la peau plus dure et plus fragile.
Ces changements combinés se manifestent par un relâchement cutané et des rides.
Modifications des tissus orbitaires
Section intitulée « Modifications des tissus orbitaires »Parallèlement aux modifications palpébrales, les tissus orbitaires subissent également des changements liés à l’âge.
- Relâchement du septum orbitaire : le relâchement tissulaire du septum orbitaire affaiblit la structure de soutien de la paupière supérieure.
- Atrophie de la graisse orbitaire : l’atrophie du tissu adipeux orbitaire entraîne un aspect d’œil enfoncé, créant une dépression entre le bord orbitaire supérieur et le globe oculaire.
- Protrusion antérieure de la graisse orbitaire (hernie graisseuse) : dans certains cas, le relâchement du septum orbitaire permet à la graisse orbitaire de faire saillie vers l’avant, formant un gonflement de la paupière supérieure.
Mécanismes compensatoires et leurs inconvénients
Section intitulée « Mécanismes compensatoires et leurs inconvénients »Pour compenser l’obstruction du champ visuel par l’excès de peau, un élévation compensatoire des sourcils par le muscle frontal se produit. Ce mécanisme compensatoire préserve le champ visuel à court terme, mais à long terme, il entraîne les problèmes suivants :
- Formation de rides frontales : la contraction soutenue du muscle frontal forme des rides profondes.
- Raideur des épaules et douleurs cervicales : l’hypertonie du muscle frontal entraîne une tension des muscles du cou et des épaules.
- Céphalées de tension frontales : la tension musculaire frontale provoque des maux de tête chroniques.
En présence d’une élévation compensatoire des sourcils, la MRD-1 apparente peut être normale, il est donc essentiel d’évaluer l’état après avoir supprimé la compensation lors de l’examen.
7. Pronostic et évolution
Section intitulée « 7. Pronostic et évolution »Résultats postopératoires
Section intitulée « Résultats postopératoires »L’amélioration esthétique et fonctionnelle après la chirurgie est généralement bonne.
- Amélioration des troubles du champ visuel : La résection de l’excès de peau élargit le champ visuel supérieur et améliore les activités de la vie quotidienne3.
- Réduction de la dermatite de la commissure externe : La résolution du contact cutané améliore la dermatite de la commissure externe.
- Soulagement des tensions cervicales et des douleurs frontales : L’élévation compensatrice des sourcils n’étant plus nécessaire, la tension du muscle frontal diminue, soulageant les tensions cervicales et les douleurs frontales4.
- Amélioration de la sensibilité au contraste et de la qualité visuelle : Une amélioration significative de la sensibilité au contraste a été rapportée, principalement chez les personnes âgées, et la qualité visuelle peut s’améliorer même sans changement de l’acuité visuelle décimale6.
Évolution à long terme
Section intitulée « Évolution à long terme »Étant donné que le processus sous-jacent est lié au vieillissement, un relâchement cutané progressif peut se reproduire sur plusieurs années après la chirurgie. Cependant, il est relativement rare que la récidive postopératoire atteigne un niveau cliniquement problématique.
En cas de ptosis palpébral concomitant sans chirurgie associée, les symptômes de ptosis peuvent devenir apparents après une amélioration temporaire suite à la résection cutanée. Une évaluation précise de la présence d’un ptosis palpébral avant l’opération et le choix d’une technique chirurgicale appropriée sont importants pour un bon résultat à long terme.
8. Références
Section intitulée « 8. Références »Footnotes
Section intitulée « Footnotes »-
Patel BC, Malhotra R. Upper Eyelid Blepharoplasty. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2024. [Updated 2023 Jul 24]. NBK537078. https://www.ncbi.nlm.nih.gov/books/NBK537078/ ↩ ↩2 ↩3
-
Bhattacharjee K, Misra DK, Deori N. Updates on upper eyelid blepharoplasty. Indian J Ophthalmol. 2017;65(7):551-558. doi: 10.4103/ijo.IJO_540_17. PMID: 28724810. PMCID: PMC5549405. https://pubmed.ncbi.nlm.nih.gov/28724810/ ↩ ↩2
-
Altin Ekin M, Karadeniz Ugurlu S. Prospective analysis of visual function changes in patients with dermatochalasis after upper eyelid blepharoplasty. Eur J Ophthalmol. 2020;30(5):978-984. doi: 10.1177/1120672119857501. PMID: 31203659. https://pubmed.ncbi.nlm.nih.gov/31203659/ ↩ ↩2
-
Simsek IB. Association of upper eyelid ptosis repair and blepharoplasty with headache-related quality of life. JAMA Facial Plast Surg. 2017;19(4):293-297. doi: 10.1001/jamafacial.2016.2120. PMID: 28253391. PMCID: PMC5815105. https://pubmed.ncbi.nlm.nih.gov/28253391/ ↩ ↩2
-
Lee D, Law V. Subbrow blepharoplasty for upper eyelid rejuvenation in Asians. Aesthet Surg J. 2009;29(4):284-288. doi: 10.1016/j.asj.2009.02.008. PMID: 19717059. https://pubmed.ncbi.nlm.nih.gov/19717059/ ↩ ↩2
-
Nalcı H, Hoşal MB, Gündüz ÖU. Effects of upper eyelid blepharoplasty on contrast sensitivity in dermatochalasis patients. Turk J Ophthalmol. 2020;50(3):151-155. doi: 10.4274/tjo.galenos.2019.95871. PMID: 32631001. PMCID: PMC7338742. https://pubmed.ncbi.nlm.nih.gov/32631001/ ↩
