
眼瞼皮膚弛緩症
1. 眼瞼皮膚弛緩症とは
Section titled “1. 眼瞼皮膚弛緩症とは”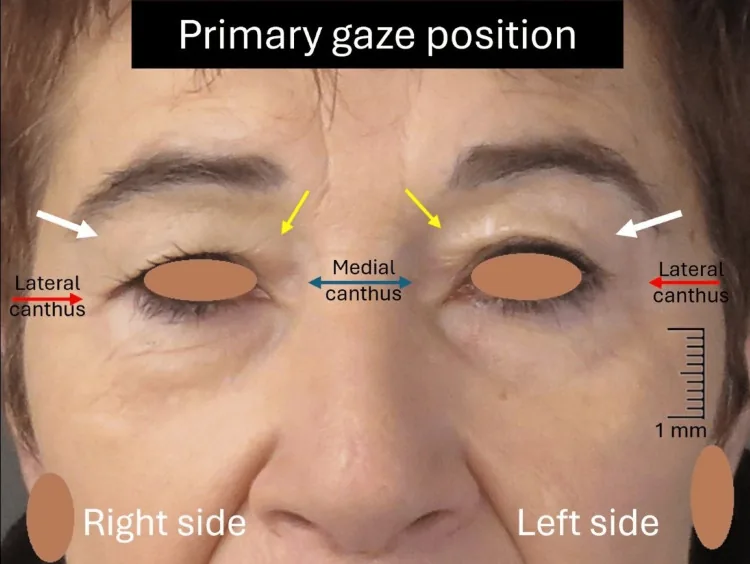
眼瞼皮膚弛緩症(dermatochalasis)は、MRD-1(margin reflex distance-1:角膜中央の光反射から上眼瞼縁までの距離)が3.5mm以上ある、すなわち眼瞼下垂がない状態にもかかわらず、上眼瞼の余剰皮膚が瞼縁を越えて垂れ下がる疾患である。「皮膚弛緩症」とも呼ばれる12。
MRD-1の正常値は3.5〜5.5mmであり、この値が保たれている点が眼瞼下垂との本質的な鑑別点となる1。
眼瞼皮膚弛緩症は、眼瞼下垂の合併有無により2型に大別される。
| 型 | 特徴 | MRD-1 |
|---|---|---|
| 単独型 | 余剰皮膚のみ。挙筋機能は正常 | 3.5mm以上 |
| 眼瞼下垂合併型 | 余剰皮膚に加えMRD-1低下・挙筋機能低下を伴う | 3.5mm未満 |
高齢者では単独型よりも眼瞼下垂合併型の頻度が高い。余剰皮膚と挙筋機能低下が並存するため、診察時に両者を正確に評価することが重要である。
加齢性変化として高頻度に認められる。眼瞼皮膚は加齢とともに菲薄化・弾性低下を呈し、重力による持続的な牽引が加わることで余剰皮膚が形成される。高齢者では眼瞼下垂との合併例が多く認められる。有病率や年齢分布に関する詳細な疫学データは報告が限られている。
眼瞼皮膚弛緩症はMRD-1が3.5mm以上に保たれており、余剰皮膚のみが原因で瞼縁を越えて皮膚が垂れ下がる状態である。眼瞼下垂はMRD-1が3.5mm未満となる状態で、挙筋機能の低下が本態である。ただし高齢者では両者が合併している例が多く、診察時に眉毛を押さえた状態でのMRD-1計測が両者の鑑別に重要となる。
2. 主な症状と臨床所見
Section titled “2. 主な症状と臨床所見”- 上方視野の狭窄:余剰皮膚が瞳孔領にかかることで視野障害をきたす。日常生活での段差の見落としや読書・パソコン作業への支障として現れる3。
- 瞼の重み感:余剰皮膚の重量により開瞼時に疲労感を生じる。長時間の読書や作業で症状が増強する傾向がある。
- 肩こり・前額部痛:代償性に眉毛挙上が生じ、前頭筋の持続収縮が肩こり・頸肩部痛・前額部の緊張型頭痛の原因となる4。
- 外眥部の皮膚炎:外眼角(外眥部)において上下の皮膚が接触し、摩擦・湿潤環境が形成されることで慢性的な皮膚炎が生じる。
- 外眼角からの流涙:外眥部の皮膚接触が涙液の排出を妨げ、流涙(epiphora)の原因となりうる。
- 上眼瞼の余剰皮膚の下垂:皮膚が瞼縁を越えて垂れ下がり、重瞼線が覆われることもある。
- MRD-1 3.5mm以上の保持:真の眼瞼下垂でないことの確認基準となる。
- 代償性の眉毛挙上:前頭筋の緊張により眉毛位置が上昇し、見かけ上の上眼瞼位置が正常に保たれていることがある。
- 前額部のしわ:長期的な前頭筋収縮の結果として形成される。
- 上方注視での皮膚折れ込み:余剰皮膚が瞳孔領に折れ込んで視野を遮ることがある。
3. 診断と検査方法
Section titled “3. 診断と検査方法”診察のポイント
Section titled “診察のポイント”代償性の眉毛挙上があると、見かけ上のMRD-1が正常に保たれていることがある。そのため、通常の状態でのMRD-1計測だけでは余剰皮膚の程度を正確に評価できない場合がある。
眉毛挙上が起こらないよう指で軽く上まぶたを押さえて患者に正面視をしてもらうと、余剰皮膚の程度がわかりやすくなる。この状態でMRD-1を計測し、眼瞼下垂合併の有無を判定する。
MRD-1に基づく手術適応の判断
Section titled “MRD-1に基づく手術適応の判断”計測したMRD-1の値により、手術適応と術式選択を以下のように判断する。
| MRD-1値 | 臨床的判断 | 推奨術式 |
|---|---|---|
| 3〜3.5mm | 皮膚弛緩症単独 | 皮膚切除のみ |
| 2mm以下 | 眼瞼下垂合併の可能性が高い | 眼瞼下垂手術も併用を検討 |
追加評価項目
Section titled “追加評価項目”- 挙筋機能(levator function:LF)の測定:眉毛を押さえた状態で、下方視から上方視の眼瞼縁移動距離を計測する。正常は10mm以上。4mm未満は重度の挙筋機能低下を示す。
- 上方視野障害の評価:余剰皮膚が視野障害の客観的原因であることの確認は、手術適応の判断に有用である。
4. 鑑別診断
Section titled “4. 鑑別診断”眼瞼皮膚弛緩症と区別すべき主な疾患を以下に示す。
- 眼瞼下垂(腱膜性・先天性など):MRD-1が3.5mm未満であり、挙筋機能の低下を認める。余剰皮膚がなくても瞼裂が狭い点が皮膚弛緩症との違いである。加齢性腱膜性眼瞼下垂は高齢者に最も多い後天性眼瞼下垂であり、重瞼線の上昇・消失・上眼瞼陥凹を特徴とする。
- 偽眼瞼下垂(pseudo-ptosis):MRD-1は正常だが皮膚弛緩による見かけ上の下垂感を呈する状態。皮膚弛緩症と概念的に重なる部分がある。
- 眉毛下垂(brow ptosis):眉毛位置の低下によって上眼瞼の余剰皮膚が相対的に増加して見える状態。眉毛位置の評価により鑑別する。
5. 標準的な治療法
Section titled “5. 標準的な治療法”5-1. 手術適応
Section titled “5-1. 手術適応”余剰皮膚による機能障害(上方視野狭窄)が認められる場合に手術適応となる。上記MRD-1に基づく手術適応の判断を参照して術式を選択する。
術後は眼瞼腫脹が出現し一過性の眼瞼下垂様状態を呈することがある。そのため、術前に軽度でも眼瞼下垂を合併している場合には、患者と相談のうえ眼瞼下垂手術の併用を検討する。
5-2. 瞼縁部皮膚切除(standard blepharoplasty)
Section titled “5-2. 瞼縁部皮膚切除(standard blepharoplasty)”重瞼線の切開線から余剰皮膚を切除する標準的な術式である12。
利点:
- 眼瞼下垂合併例では、同一術野から挙筋腱膜(aponeurosis)やMüller筋へアプローチできる。
- 挙筋前転術を同時に施行できるため、皮膚弛緩と眼瞼下垂を1回の手術で治療できる。
- 新たな重瞼線を作成できるという整容的な利点がある。
欠点:
- 前葉組織・皮膚に厚みがある上眼瞼の場合、術後に重瞼線が厚く腫れぼったい印象が残りやすい。
5-3. 眉毛下皮膚切除(brow-scar blepharoplasty)
Section titled “5-3. 眉毛下皮膚切除(brow-scar blepharoplasty)”眉毛の下縁に沿って切開し、余剰皮膚を切除する術式である5。アジア人では眉毛下切開(subbrow incision)による余剰皮膚切除が、整容的印象変化を抑えながら外側のフード状の余剰皮膚を効率的に処理できる方法として報告されている5。
利点:
- 瞼縁付近の薄い皮膚を温存できるため、術後の整容的な印象変化が少ない。
- 皮膚に厚みのある上眼瞼に特に有利な術式である。
- 眉毛下の瘢痕は眉毛に隠れるため、術後の整容的な問題が生じにくい。
二期的手術の選択肢:
皮膚の厚みが強い上眼瞼では、まず眉毛下皮膚切除を行い、その後に重瞼部皮膚切除を追加する二期的手術が有効な場合がある。第一期で皮膚の厚みを減じてから第二期で重瞼線を形成することで、より自然な整容的結果を得られる。
5-4. 術式選択のまとめ
Section titled “5-4. 術式選択のまとめ”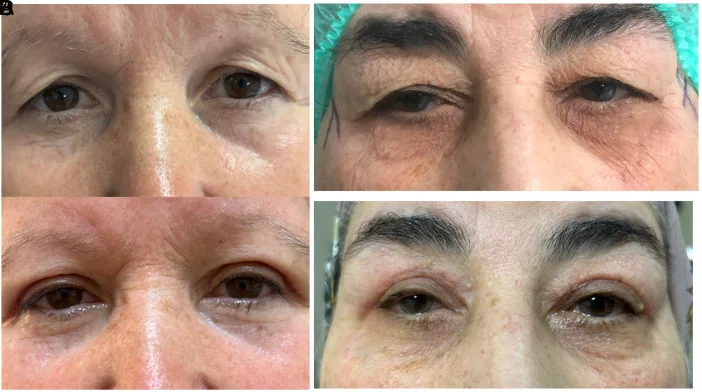
| 術式 | 主な適応 | 利点 | 欠点 |
|---|---|---|---|
| 瞼縁部皮膚切除(standard blepharoplasty) | 眼瞼下垂合併例・重瞼線形成希望例 | 挙筋腱膜・Müller筋へのアプローチ可能・重瞼線形成 | 厚い皮膚では術後に腫れぼったさが残りやすい |
| 眉毛下皮膚切除(brow-scar blepharoplasty) | 皮膚が厚い例・整容的印象変化を最小限にしたい例 | 瞼縁付近の薄い皮膚を温存・術後印象変化が少ない | 眉毛下に瘢痕が残る・挙筋操作が困難 |
術後の一過性眼瞼下垂に注意
術後は眼瞼腫脹に伴い一過性の眼瞼下垂様状態を呈することがある。術前に軽度の眼瞼下垂を合併している場合、皮膚切除のみでは改善が不十分となる可能性がある。術前に眼瞼下垂手術の併用について患者と十分に相談する必要がある。
加齢性変化が本態であるため、年単位で皮膚弛緩が再進行する可能性はある。ただし手術後の機能的・整容的改善は一般に良好であり、臨床的に再手術が必要となることは多くない。
6. 病態生理学・詳細な発症機序
Section titled “6. 病態生理学・詳細な発症機序”眼瞼皮膚の加齢性変化
Section titled “眼瞼皮膚の加齢性変化”眼瞼皮膚は加齢・紫外線などの影響を受け、以下の変化を生じる。
- 皮膚の菲薄化:真皮・表皮ともに菲薄化し、弾力性・張力が低下する。
- 弾性線維(エラスチン)の変性:真皮のエラスチン繊維が断裂・変性し、皮膚の弾力性が喪失する。
- 膠原線維(コラーゲン)の変性:コラーゲン線維の変性・再構成により皮膚の引っ張り強度が低下する。
- 眼輪筋の変性:眼輪筋の萎縮・変性により眼瞼の支持機能が低下する。
- 皮膚含水率の低下:皮膚バリア機能の低下とともに含水率が減少し、皮膚はより硬く脆くなる。
これらの変化が複合的に進行することで、皮膚のたるみ・しわとして顕在化する。
眼窩組織の変化
Section titled “眼窩組織の変化”眼瞼の変化と並行して、眼窩組織にも加齢性変化が生じる。
- 眼窩隔膜の弛緩:眼窩隔膜(orbital septum)の組織弛緩により上眼瞼の支持構造が弱化する。
- 眼窩脂肪の萎縮:眼窩脂肪組織が萎縮すると、くぼんだ目(sunken eye)の状態となり、眼窩骨上縁と眼球の間に陥凹が生じる。
- 眼窩脂肪の前方突出(脂肪ヘルニア):一部の症例では眼窩隔膜の弛緩により眼窩脂肪が前方に突出し、上眼瞼の膨隆を形成する場合もある。
代償機構とその弊害
Section titled “代償機構とその弊害”余剰皮膚による視野障害を補うため、前頭筋による眉毛挙上が代償的に生じる。この代償機構は短期的には視野を保つが、長期的には以下の問題をきたす。
- 前額部のしわの形成:前頭筋の持続収縮が深いしわを形成する。
- 肩こり・頸部痛:前頭筋の過緊張が頸肩部筋肉の緊張を招く。
- 前額部の緊張型頭痛:前頭部の筋緊張が慢性的な頭痛の原因となる。
代償性眉毛挙上があると見かけ上のMRD-1が正常に保たれるため、診察時に代償を除いた状態での評価が必須となる。
7. 予後と経過
Section titled “7. 予後と経過”手術後の転帰
Section titled “手術後の転帰”手術後の整容的・機能的改善は一般に良好である。
- 視野障害の改善:余剰皮膚の切除により、上方視野が広がり日常生活動作が改善する3。
- 外眥部皮膚炎の軽減:皮膚の接触が解消されることで、外眥部の皮膚炎が改善する。
- 肩こり・前額部痛の軽減:代償性の眉毛挙上が不要となり、前頭筋の緊張が和らぐことで肩こりや前額部痛が改善する4。
- コントラスト感度・視覚の質の向上:高齢者を中心にコントラスト感度の有意な改善が報告されており、視力(小数視力)の変化を伴わなくとも視覚の質が改善する場合がある6。
加齢性変化が本態であるため、手術後も年単位で皮膚弛緩が緩やかに再進行することがある。ただし手術後の再発が臨床的に問題となる程度に達することは比較的まれである。
眼瞼下垂合併例で眼瞼下垂手術を併用しなかった場合、皮膚切除後の一時的改善の後に下垂症状が顕在化する可能性がある。術前に眼瞼下垂の合併を正確に評価し、適切な術式選択を行うことが良好な長期転帰のために重要である。
8. 参考文献
Section titled “8. 参考文献”Footnotes
Section titled “Footnotes”-
Patel BC, Malhotra R. Upper Eyelid Blepharoplasty. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2024. [Updated 2023 Jul 24]. NBK537078. https://www.ncbi.nlm.nih.gov/books/NBK537078/ ↩ ↩2 ↩3
-
Bhattacharjee K, Misra DK, Deori N. Updates on upper eyelid blepharoplasty. Indian J Ophthalmol. 2017;65(7):551-558. doi: 10.4103/ijo.IJO_540_17. PMID: 28724810. PMCID: PMC5549405. https://pubmed.ncbi.nlm.nih.gov/28724810/ ↩ ↩2
-
Altin Ekin M, Karadeniz Ugurlu S. Prospective analysis of visual function changes in patients with dermatochalasis after upper eyelid blepharoplasty. Eur J Ophthalmol. 2020;30(5):978-984. doi: 10.1177/1120672119857501. PMID: 31203659. https://pubmed.ncbi.nlm.nih.gov/31203659/ ↩ ↩2
-
Simsek IB. Association of upper eyelid ptosis repair and blepharoplasty with headache-related quality of life. JAMA Facial Plast Surg. 2017;19(4):293-297. doi: 10.1001/jamafacial.2016.2120. PMID: 28253391. PMCID: PMC5815105. https://pubmed.ncbi.nlm.nih.gov/28253391/ ↩ ↩2
-
Lee D, Law V. Subbrow blepharoplasty for upper eyelid rejuvenation in Asians. Aesthet Surg J. 2009;29(4):284-288. doi: 10.1016/j.asj.2009.02.008. PMID: 19717059. https://pubmed.ncbi.nlm.nih.gov/19717059/ ↩ ↩2
-
Nalcı H, Hoşal MB, Gündüz ÖU. Effects of upper eyelid blepharoplasty on contrast sensitivity in dermatochalasis patients. Turk J Ophthalmol. 2020;50(3):151-155. doi: 10.4274/tjo.galenos.2019.95871. PMID: 32631001. PMCID: PMC7338742. https://pubmed.ncbi.nlm.nih.gov/32631001/ ↩
