加齢性外反
Lateral tarsal strip法が第一選択。外眼角靭帯の固定力を回復し水平弛緩を確実に矯正する。
楔形切除:弛緩が比較的軽度の場合に選択する。
Kuhnt-Szymanowski法:余剰皮膚が多い症例に適する。楔形切除に眼輪筋短縮と皮膚切除を追加する。

眼瞼外反症(Ectropion)とは、本来は角膜や球結膜の眼表面に接している眼瞼結膜面が外側に向いて露出した状態を指す。眼瞼前葉(皮膚と眼輪筋)が後葉(瞼板と結膜)に比較して相対的に不足する病態、または瞼板を支持する組織が弛緩することにより生じる。重力の関係から、多くは下眼瞼に発生する。
外反した眼瞼縁は眼表面から離れ、涙点も外転する。これにより涙液の正常排出が障害され、流涙・眼脂・角膜露出による障害が引き起こされる。高齢者の外来において頻繁に遭遇する疾患であり、美容上の問題と機能的障害の両面で患者のQOLに影響する。
原因によって加齢性(退行性)・麻痺性・瘢痕性・機械性の4型に大別される。それぞれ病態が異なるため、治療法の選択も型によって変わる。
眼瞼外反症は眼瞼縁が外側(眼球から離れる方向)に転位する疾患である。一方、眼瞼内反症は眼瞼縁が内側(眼球に向かう方向)に転位し、睫毛が角膜を擦る疾患である。両者はいずれも眼瞼の支持組織異常で生じるが、症状・治療法ともに異なる。
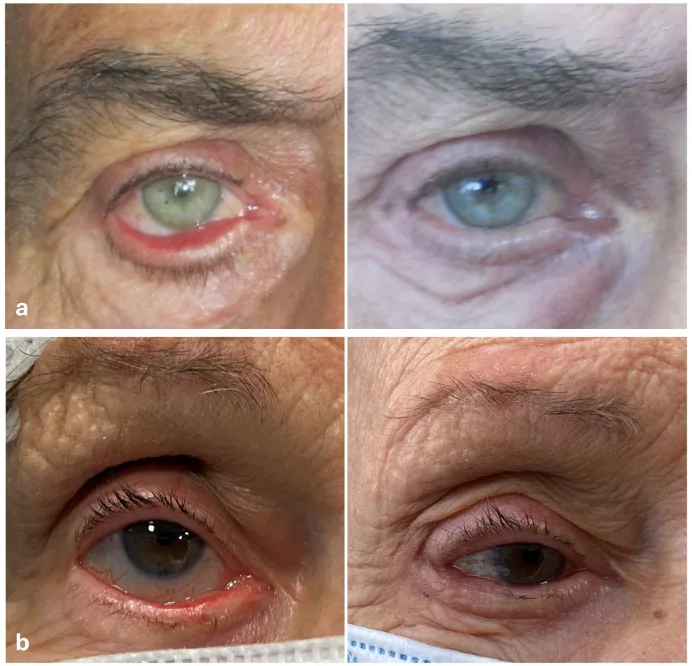
眼瞼外反症で最も頻度の高い主訴は流涙である。涙点が外転することで涙液の排出経路が途絶し、涙があふれ続ける。美容上の問題(まぶたが外れて見える)が患者にとって最も深刻な訴えとなることも多い。
主な自覚症状を以下に示す。
細隙灯顕微鏡検査と視診により以下の所見を確認する。
型別の特徴的な臨床所見を下表に示す。
| 型 | 特徴的所見 |
|---|---|
| 加齢性 | 下眼瞼全体の弛緩、結膜角化・肥厚、涙点外反 |
| 麻痺性 | 眉毛下垂・口角下垂・鼻唇溝消失、三白眼、閉瞼不全 |
| 瘢痕性 | 瘢痕拘縮部位の皮膚短縮、外傷・熱傷の既往 |
| 機械性 | 眼瞼腫瘍・浮腫による下方牽引 |
流涙が最も頻度の高い主訴だが、美容面の訴えが最も深刻な場合もある。角膜保護が不十分な状態が続くと点状表層角膜症・角膜炎・角膜潰瘍へと進行し、最終的には角膜穿孔・視力障害のリスクがある。特に麻痺性外反では閉瞼不全が加わり角膜障害が急速に進行しうるため注意を要する。
眼瞼外反症は原因によって4型に分類される。各型の病態・特徴・頻度を下表にまとめる。
| 型 | 病態 | 発症年齢 | 頻度 |
|---|---|---|---|
| 加齢性(退行性) | 内外眼角靭帯・眼輪筋の弛緩 | 高齢者 | 最多 |
| 麻痺性 | 顔面神経麻痺後の眼輪筋弛緩 | 全年齢 | 次多 |
| 瘢痕性 | 外傷・熱傷・手術後の瘢痕拘縮 | 原疾患依存 | 原疾患依存 |
| 機械性 | 眼瞼腫瘍・浮腫による物理的牽引 | 全年齢 | 比較的稀 |
加齢に伴う内外眼角靭帯のコラーゲン変性・弾性低下が水平方向の眼瞼弛緩(laxity)をもたらす。眼輪筋の筋力低下も弛緩に寄与する。下眼瞼に好発し、高齢者の眼科外来では最も多く遭遇する型である。加齢とともに徐々に進行し、自然軽快しない。
顔面神経(第VII脳神経)の障害により眼輪筋の緊張が消失し、下眼瞼の支持力が低下する。Bell麻痺・腫瘍・外傷・外科手術後など原因は多岐にわたる。閉瞼不全(兎眼)を伴うことが多く、角膜障害のリスクが高い。Bell麻痺は多くの症例で6か月以内に自然回復するため、この期間は角膜保護を徹底しながら経過観察する。
眼瞼前葉(皮膚・眼輪筋)の瘢痕収縮により前葉が短縮し、眼瞼縁が外方に牽引される病態である。外傷・熱傷・化学熱傷・Stevens-Johnson症候群(SJS)・巨大霰粒腫治癒後・眼瞼手術後などが原因となる。原疾患の活動性が続く場合は難治性であり、手術は原疾患が沈静化してから計画する。
眼瞼腫瘍・眼瞼浮腫の重量により眼瞼が下方に牽引される病態である。原因腫瘍の切除・浮腫の管理が先決であり、原因を取り除けば外反が改善することが多い。
加齢性外反が最多で、高齢者(特に60歳以上)に好発する。麻痺性外反はBell麻痺(人口10万人当たり年間約20〜30人1))などを背景に全年齢で発生する。国内の外反症全体の有病率データは不十分であり(source_gaps記録対象)、男女差については一定した傾向が示されていない2)。
視診で眼瞼結膜の露出を確認すれば、外反症の診断は容易である。顔面神経麻痺例では、病歴・眉毛下垂・口角下垂・鼻唇溝消失などの所見から診断は一般に容易である。
**Pinch test(スナップバックテスト)**が眼瞼水平弛緩の評価に最も広く用いられる。眼瞼を指でつまんで前方に引き、解放後の戻りを評価する。眼球から眼瞼が6〜8mmを超えて離れれば、水平弛緩ありと判断する。解放後に瞬目なしに元の位置へ素早く戻らない場合も弛緩の証拠である。
その他の検査を以下に示す。
臨床的重症度の目安を下表に示す。
| 重症度 | 所見 |
|---|---|
| 軽度 | 涙点外反のみ、角膜上皮障害なし |
| 中等度 | 眼瞼結膜の広範露出、点状表層角膜症あり |
| 重度 | 角膜潰瘍・穿孔リスクあり(麻痺性・甲状腺眼症合併例等) |
加齢性外反では長期間の結膜露出により角化・肥厚が生じ、腫瘤様外観を呈することがある。悪性腫瘍(扁平上皮癌等)との鑑別が必要であり、外反の治療のみでは改善しない場合や急速な変化を認める場合は生検を行う。
症状が軽度な症例、または麻痺性で発症から間もない症例では保存的治療を行う。Bell麻痺は多くの症例で発症後6か月以内に自然回復するため、この期間は角膜保護を徹底しながら経過観察することが推奨される。
保存的治療で改善しない症例、または加齢性・瘢痕性など自然軽快が見込めない症例では手術を選択する。代表的術式を下表に示す。
| 術式 | 適応 | 概要 |
|---|---|---|
| 楔形切除(wedge resection) | 軽度〜中等度の水平弛緩 | 眼瞼全幅の水平短縮 |
| Kuhnt-Szymanowski法 | 中等度〜重度の弛緩 | 楔形切除+眼輪筋短縮+余剰皮膚切除 |
| Lateral tarsal strip法 | 弛緩の強い例・広く汎用 | 瞼板最外側を切断し眼窩骨外側縁の骨膜に縫合固定 |
| 耳介軟骨移植 | 重度例の後葉補強 | 耳甲介軟骨をスペーサーとして移植 |
| 皮弁・植皮 | 瘢痕性外反(皮膚不足) | 皮膚欠損部を皮弁または遊離植皮で被覆 |
ほとんどの眼瞼外反症は楔形切除・Kuhnt-Szymanowski法・lateral tarsal strip法のいずれかの手技で対処可能である。
加齢性外反
Lateral tarsal strip法が第一選択。外眼角靭帯の固定力を回復し水平弛緩を確実に矯正する。
楔形切除:弛緩が比較的軽度の場合に選択する。
Kuhnt-Szymanowski法:余剰皮膚が多い症例に適する。楔形切除に眼輪筋短縮と皮膚切除を追加する。
麻痺性外反
下眼瞼:Lateral tarsal strip法・楔形切除・耳甲介軟骨移植が用いられる。
上眼瞼(閉瞼不全):上眼瞼挙筋延長術(ゴールドプレートによるlid loadingや筋膜移植)が適応となる。
手術時期:発症後6か月の自然回復期間を待ってから計画する。
瘢痕性外反
原則:瘢痕組織をリリース(解除)した後、皮膚不足に応じて皮弁・植皮を行う。
手術時期:原疾患の活動性が沈静化してから計画する。SJS・化学熱傷後は特に慎重に。
全層植皮:下眼瞼の広範な皮膚欠損には耳介後面や鎖骨上窩からの植皮が行われる。
機械性外反
原因治療優先:原因腫瘍の切除・浮腫の管理を先行する。
眼瞼形成:原因除去後も外反が残存する場合に眼瞼修復術を計画する。
ほとんどの症例は楔形切除・Kuhnt-Szymanowski法・lateral tarsal strip法のいずれかで対処可能である。弛緩の程度と原因型に応じて術式を選択する。加齢性ではlateral tarsal strip法が特に安定した成績を示す。重度例や皮膚不足を伴う瘢痕性外反では耳介軟骨移植・皮弁・植皮などの追加手技を要する。
加齢性・麻痺性の手術予後は概して良好である。ただし加齢の進行に伴い眼瞼弛緩が再進行し、再手術を要することがある。瘢痕性では原疾患が活動性を持つ場合に再発しやすい。術後の定期的なフォローアップが重要である。
眼瞼は前葉(皮膚・眼輪筋)と後葉(瞼板・結膜)に大別される。瞼板は眼瞼の骨格として形態を維持し、マイボーム腺を収容する。内眼角靭帯(内側眼瞼靱帯)と外眼角靭帯(外側眼瞼靱帯)が瞼板の内外端を眼窩骨に固定し、眼瞼の水平方向の位置を保持する。眼輪筋(顔面神経支配)は閉瞼・涙液ポンプ機能を担う。これらの支持構造の破綻が外反の本態である。
眼瞼外反が持続すると以下の一連の変化が生じる。
涙点外反→涙液排出障害→流涙:正常の涙点は眼球表面に接しているが、外反により涙点が眼球から離れると涙液が涙嚢に誘導されず溢れる。
眼瞼結膜露出→乾燥→角化・肥厚:本来眼球内面に接する結膜が大気にさらされ、慢性刺激により角化・肥厚する。腫瘤状外観を呈することがある。
角膜露出→蒸発亢進→角膜上皮障害→角膜潰瘍→穿孔:特に麻痺性外反で閉瞼不全を伴う場合、就寝中も角膜が露出し上皮障害が急速に進行しうる。
加齢性・顔面神経麻痺後の外反症に対する手術の予後は概して良好である。Lateral tarsal strip法はさまざまな報告でその有効性が示されており3)、長期的な外反の矯正が期待できる。
瘢痕性外反は原疾患の活動性が持続する場合(SJS・化学熱傷後など)には難治であり、複数回の手術を要することがある。角膜保護が不十分だと角膜潰瘍・穿孔・視力障害のリスクがある。
加齢性・瘢痕性外反は自然軽快しないため手術適応となることが多い。麻痺性ではBell麻痺などの原因疾患の回復に伴い自然軽快しうるが、角膜障害リスクがある場合は手術を早める。機械性では原因を取り除けば外反が改善することがある。
Lateral tarsal strip法の長期成績:長期フォローアップ研究では術後5年以上にわたる高い成功率が報告されている3,4)。ただし加齢の進行に伴う再弛緩が一部に見られ、再手術率は報告により異なる。
Medial spindle法(内側三角切除):内側涙点外反を伴う外反に対して内眼角近傍の結膜・瞼板を三角形に切除する方法である。涙点外反の矯正に特化した術式として有用性が報告されている5)。
ヒアルロン酸フィラー注入:侵襲的手術を希望しない患者に対する非外科的治療として、眼窩周囲へのフィラー注入が検討されている。一時的な改善効果が報告されているが、長期成績のエビデンスは限られている6)。
ボツリヌス毒素:顔面神経麻痺による非対称性の改善目的で、健側眼輪筋へのボツリヌス毒素注射が行われることがある。審美的対称化に効果があるとの報告もある7)。
Peitersen E. Bell’s palsy: the spontaneous course of 2,500 peripheral facial nerve palsies of different etiologies. Acta Otolaryngol Suppl. 2002;549:4-30.
Damasceno RW, Osaki MH, Dantas PE, Belfort R Jr. Involutional entropion and ectropion of the lower eyelid: prevalence and associated risk factors in the elderly population. Ophthal Plast Reconstr Surg. 2011;27(5):317-20.
Schaefer AJ. Variation in the technique of the lateral tarsal strip procedure. Ophthalmology. 1983;90(5):588-92.
Benger RS, Frueh BR. Involutional ectropion: a review of the management. Ophthalmic Surg. 1987;18(2):136-9.
Rougraff PM, Tse DT, Johnson TE, Feuer W. Involutional entropion repair with fornix sutures and lateral tarsal strip procedure. Ophthal Plast Reconstr Surg. 2001;17(4):281-7.
Goldberg RA, Lee S, Jayasundera T, Tsirbas A, Douglas RS, McCann JD. Treatment of lower eyelid retraction by expansion of the lower eyelid with hyaluronic acid gel. Ophthal Plast Reconstr Surg. 2007;23(5):343-8.
Salinas NL, Jackson O, Walker NJ. Treating facial paralysis: the plastic surgeon’s role. Clin Plast Surg. 2016;43(2):367-80.