หนังตาคว่ำ (Ectropion) คือภาวะที่เยื่อบุตา ส่วนที่ปกติสัมผัสกับผิวลูกตาถูกเปิดออกด้านนอก
จำแนกตามสาเหตุเป็น 4 ชนิด: ชนิดเสื่อมตามอายุ (degenerative), ชนิดอัมพาต, ชนิดแผลเป็น, และชนิดกลไก ชนิดเสื่อมตามอายุพบมากที่สุดและมักเกิดที่หนังตาล่าง
ภาวะแทรกซ้อนหลักคือ น้ำตาไหลจากจุดน้ำตาคว่ำ, กระจกตา อักเสบและแผลที่กระจกตา จากกระจกตา เปิดโล่ง
ในการทดสอบ pinch test ใช้นิ้วหนีบหนังตาแล้วดึง ถ้าห่างกัน 6-8 มม. ถือว่าหย่อน
ในรายที่ไม่รุนแรงและระยะแรกของชนิดอัมพาต ให้รักษาแบบประคับประคองด้วยน้ำตาเทียม ยาขี้ผึ้งทาตา และเทปปิดตา
การผ่าตัดที่เป็นตัวแทน ได้แก่ lateral tarsal strip, วิธี Kuhnt-Szymanowski และการตัดเนื้อเยื่อรูปลิ่ม ซึ่งสามารถจัดการได้ในเกือบทุกกรณี
การพยากรณ์โรคหลังผ่าตัดสำหรับหนังตาคว่ำชนิดเสื่อมตามอายุและหลังอัมพาตเส้นประสาทใบหน้าโดยทั่วไปดี
หนังตาคว่ำ (Ectropion) คือภาวะที่เยื่อบุตา ส่วนที่ปกติสัมผัสกับกระจกตา และเยื่อบุตา ลูกตาถูกเปิดออกด้านนอก เกิดจากการขาดของชั้นหนังตาส่วนหน้า (ผิวหนังและกล้ามเนื้อ orbicularis) เมื่อเทียบกับชั้นหลัง (tarsus และเยื่อบุตา ) หรือจากการหย่อนของเนื้อเยื่อที่รองรับ tarsus เนื่องจากแรงโน้มถ่วง มักเกิดที่หนังตาล่าง
ขอบหนังตาที่คว่ำจะห่างจากผิวลูกตา และจุดน้ำตาก็คว่ำตามไปด้วย ทำให้การระบายน้ำตาปกติผิดปกติ เกิดน้ำตาไหล ขี้ตา และความผิดปกติจากกระจกตา เปิดโล่ง เป็นโรคที่พบบ่อยในคลินิกผู้สูงอายุ และส่งผลต่อคุณภาพชีวิตของผู้ป่วยทั้งในด้านความสวยงามและการทำงาน
จำแนกตามสาเหตุออกเป็น 4 ประเภทหลัก ได้แก่ ชนิดสูงอายุ (เสื่อมสภาพ) ชนิดอัมพาต ชนิดแผลเป็น และชนิดกลไก เนื่องจากพยาธิสภาพแตกต่างกัน การเลือกวิธีการรักษาจึงแตกต่างกันไปตามชนิด
Q
หนังตาคว่ำออก (ectropion) และหนังตาคว่ำเข้า (entropion) แตกต่างกันอย่างไร?
A
หนังตาคว่ำออก เป็นภาวะที่ขอบเปลือกตาเบี่ยงออกด้านนอก (ออกจากลูกตา) ในขณะที่หนังตาคว่ำเข้า เป็นภาวะที่ขอบเปลือกตาเบี่ยงเข้าด้านใน (เข้าหาลูกตา) ทำให้ขนตาเสียดสีกับกระจกตา ทั้งสองเกิดจากความผิดปกติของเนื้อเยื่อรองรับเปลือกตา แต่อาการและการรักษาต่างกัน
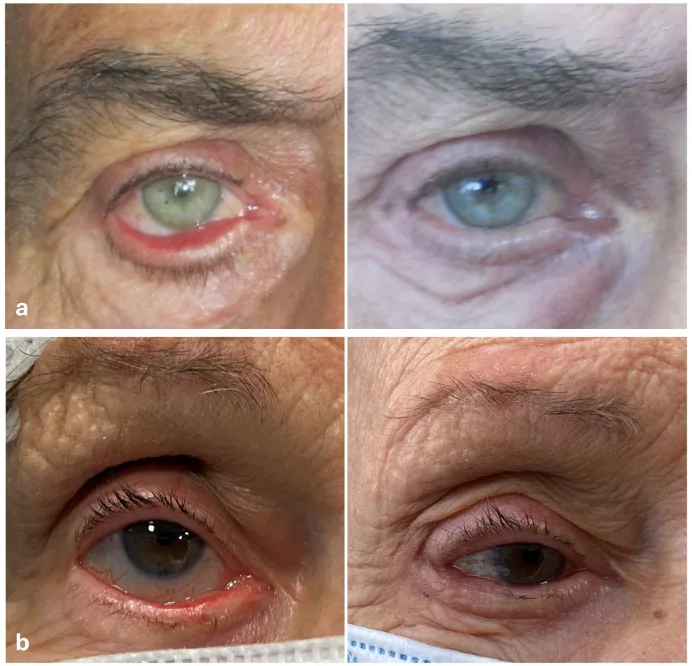
ภาพถ่ายทางคลินิกก่อนผ่าตัดของหนังตาคว่ำออกชนิดสูงอายุ: ขอบเปลือกตาล่างพลิกออกและเยื่อบุตาถูกเปิดเผย Rubino C, et al. 3-Step Combined Technique for Correction of Involutional Lower Eyelid Ectropion: A Case Series.
J Clin Med . 2024;14(1):128. DOI: 10.3390/jcm14010128. Figure 2. License: CC BY 4.0. PM
CI D: PMC11721973.
ขอบเปลือกตาล่างเบี่ยงออกจาก
เยื่อบุตา ลูกตา โดยมี
เยื่อบุตา ส่วนเปลือกตาถูกเปิดเผยเป็นบริเวณกว้างและมีเลือดคั่งใน
หนังตาคว่ำออก ชนิดสูงอายุก่อนผ่าตัด (บน: ชายอายุ 73 ปี, ล่าง: หญิงอายุ 81 ปี) สอดคล้องกับภาวะ
เยื่อบุตา เปลือกตาถูกเปิดเผย การพลิกของจุดน้ำตา และ
เยื่อบุตา มีเลือดคั่งที่กล่าวถึงในหัวข้อ «อาการหลักและอาการแสดงทางคลินิก»
อาการที่พบบ่อยที่สุดของหนังตาคว่ำออก คือน้ำตาไหล การพลิกของจุดน้ำตาทำให้เส้นทางระบายน้ำตาถูกขัดขวาง ส่งผลให้น้ำตาไหลตลอดเวลา ปัญหาด้านความสวยงาม (เปลือกตาดูพลิกออก) มักเป็นข้อร้องเรียนที่ร้ายแรงที่สุดสำหรับผู้ป่วย
อาการที่ผู้ป่วยรู้สึกได้หลักๆ มีดังนี้:
น้ำตาไหล : ความผิดปกติของการระบายน้ำตาเนื่องจากการพลิกของจุดน้ำตา เป็นข้อร้องเรียนที่พบบ่อยที่สุดขี้ตา : การหลั่งที่เพิ่มขึ้นเนื่องจากการเปิดเผยของเยื่อบุตา กลัวแสง (ไวต่อแสง ) : เกิดจากกระจกตา ถูกเปิดเผยและเยื่อบุตาอักเสบ ความรู้สึกมีสิ่งแปลกปลอมและปวดตา : เกิดจากกระจกตา ถูกเปิดเผยและเยื่อบุตา แห้งการมองเห็น ลดลงกระจกตา ดำเนินไปปัญหาด้านความสวยงาม : มักเป็นข้อร้องเรียนแรกที่ผู้ป่วยสังเกตเห็น
ยืนยันอาการแสดงต่อไปนี้โดยการตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด และการตรวจดูด้วยตาเปล่า
การเปิดเผยของเยื่อบุตา ส่วนเปลือกตา การกลายเป็นเคราติน และการหนาตัว : เยื่อบุตา สัมผัสกับอากาศเป็นเวลานานทำให้เกิดการกลายเป็นเคราตินและหนาตัว ในภาวะหนังตาคว่ำจากอายุที่มากขึ้น เยื่อบุตา ที่พลิกออกอาจดูเหมือนก้อนเนื้อ จึงต้องแยกจากเนื้องอกมะเร็งการพลิกของจุดน้ำตา : จุดน้ำตาแยกออกจากผิวลูกตาและหันออกจากตาความผิดปกติของเยื่อบุกระจกตา : ยืนยันภาวะกระจกตาอักเสบแบบจุดตื้น ๆ โดยการย้อมฟลูออเรสซีน หากปล่อยไว้ อาจลุกลามเป็นกระจกตา อักเสบ แผลที่กระจกตา และทะลุตาสามขาว : ในภาวะหนังตาตก และหนังตาคว่ำที่เกี่ยวข้องกับอัมพาตเส้นประสาทใบหน้า ตาขาว ส่วนล่างถูกเปิดเผย ทำให้เกิดลักษณะตาสามขาวการปิดตาไม่สนิท (ตากระต่าย) : ในภาวะหนังตาคว่ำจากอัมพาต กล้ามเนื้อ orbicularis oculi หย่อนตัวทำให้ปิดตาไม่สนิท กระจกตา ถูกเปิดเผยแม้ในขณะนอนหลับ
อาการแสดงทางคลินิกที่จำเพาะตามชนิดแสดงในตารางด้านล่าง
ชนิด อาการแสดงที่จำเพาะ จากอายุ การหย่อนของหนังตาล่างทั้งหมด การกลายเป็นเคราตินและการหนาตัวของเยื่อบุตา การพลิกของจุดน้ำตา จากอัมพาต หนังตาตก ของคิ้ว หนังตาตก ของมุมปาก ร่องแก้มหายไป ตาสามขาว การปิดตาไม่สนิทจากแผลเป็น การหดสั้นของผิวหนังบริเวณรอยแผลเป็น ประวัติการบาดเจ็บหรือแผลไฟไหม้ เชิงกล ถูกดึงลงเนื่องจากเนื้องอกเปลือกตา หรือบวมน้ำ
Q
อาการที่รบกวนมากที่สุดในหนังตาหงิกคืออะไร?
A
น้ำตาไหลเป็นอาการที่พบบ่อยที่สุด แต่ปัญหาด้านความสวยงามอาจรุนแรงที่สุดในบางกรณี หากการปกป้องกระจกตา ไม่เพียงพอเป็นเวลานาน อาจลุกลามไปเป็นโรคกระจกตา อักเสบแบบจุดตื้น กระจกตา อักเสบ แผลที่กระจกตา และในที่สุดเสี่ยงต่อการทะลุของกระจกตา และการมองเห็น บกพร่อง ต้องระวังเป็นพิเศษในหนังตาหงิก ชนิดอัมพาต ซึ่งการปิดเปลือกตาไม่สนิทจะทำให้กระจกตา เสียหายอย่างรวดเร็ว
หนังตาหงิก แบ่งออกเป็น 4 ชนิดตามสาเหตุ ตารางด้านล่างสรุปพยาธิสรีรวิทยา ลักษณะเฉพาะ และความถี่ของแต่ละชนิด
ชนิด พยาธิสรีรวิทยา อายุที่เริ่มเป็น ความถี่ เสื่อมตามอายุ (Involutional) การหย่อนของเอ็นหัวตาและหางตาร่วมกับกล้ามเนื้อ orbicularis ผู้สูงอายุ พบบ่อยที่สุด อัมพาต การคลายตัวของกล้ามเนื้อ orbicularis หลังอัมพาตเส้นประสาทใบหน้า ทุกวัย ค่อนข้างบ่อย แผลเป็น การหดรั้งของแผลเป็นหลังการบาดเจ็บ แผลไหม้ หรือการผ่าตัด ขึ้นกับโรคต้นเหตุ ขึ้นกับโรคต้นเหตุ เชิงกล การดึงรั้งทางกายภาพจากเนื้องอกเปลือกตา หรือบวมน้ำ ทุกวัย ค่อนข้างพบน้อย
การเสื่อมของคอลลาเจนและความยืดหยุ่นที่ลดลงของเอ็นยึดหัวตา และหางตาตามวัยทำให้เกิดความหย่อนของเปลือกตาในแนวราบ (laxity) กล้ามเนื้อ orbicularis ที่อ่อนแรงก็มีส่วนทำให้เกิดความหย่อนเช่นกัน พบได้บ่อยที่เปลือกตาล่าง และเป็นชนิดที่พบบ่อยที่สุดในคลินิกจักษุผู้สูงอายุ ดำเนินไปอย่างช้าๆ ตามอายุ และไม่ดีขึ้นเอง
เนื่องจากความผิดปกติของเส้นประสาทเฟเชียล (เส้นประสาทสมองคู่ที่ 7) ความตึงของกล้ามเนื้อออร์บิคิวลาริส โอคูไล (orbicularis oculi) หายไป และความสามารถในการรองรับของหนังตาล่างลดลง สาเหตุมีหลากหลาย เช่น เบลล์พาลซี (Bell’s palsy) เนื้องอก การบาดเจ็บ หลังการผ่าตัด มักมีภาวะหนังตาปิดไม่สนิท (lagophthalmos) ร่วมด้วย ทำให้มีความเสี่ยงสูงต่อการบาดเจ็บของกระจกตา เบลล์พาลซีจะฟื้นตัวได้เองภายใน 6 เดือนในกรณีส่วนใหญ่ ดังนั้นในช่วงนี้จึงต้องปกป้องกระจกตา อย่างเข้มงวดพร้อมกับการสังเกตอาการ
ภาวะที่เกิดจากการหดรั้งของแผลเป็นในชั้นหน้าของหนังตา (ผิวหนังและกล้ามเนื้อออร์บิคิวลาริส) ทำให้ชั้นหน้าสั้นลงและดึงขอบหนังตาออกด้านนอก สาเหตุรวมถึงการบาดเจ็บ แผลไหม้ แผลไหม้จากสารเคมี กลุ่มอาการสตีเวนส์-จอห์นสัน (SJS ) หลังการหายของกุ้งยิง ขนาดใหญ่ หลังการผ่าตัดหนังตา หากโรคต้นเหตุยังคงดำเนินอยู่ ภาวะนี้จะรักษายาก และการผ่าตัดจะวางแผนหลังจากโรคต้นเหตุสงบแล้ว
ภาวะที่หนังตาถูกดึงลงด้านล่างเนื่องจากน้ำหนักของเนื้องอกหนังตาหรืออาการบวมน้ำของหนังตา สิ่งสำคัญอันดับแรกคือการกำจัดเนื้องอกที่เป็นสาเหตุหรือควบคุมอาการบวมน้ำ หลังจากกำจัดสาเหตุแล้ว หนังตาพลิกออก ด้านนอกมักจะดีขึ้น
หนังตาพลิกออก ด้านนอกที่เกี่ยวข้องกับอายุพบมากที่สุด มักเกิดในผู้สูงอายุ (โดยเฉพาะอายุมากกว่า 60 ปี) หนังตาพลิกออก ด้านนอกชนิดอัมพาตเกิดขึ้นได้ทุกอายุเนื่องจากเบลล์พาลซี (ประมาณ 20-30 คนต่อประชากร 100,000 คนต่อปี 1) ) และสาเหตุอื่นๆ ข้อมูลความชุกของหนังตาพลิกออก ด้านนอกในญี่ปุ่นยังไม่เพียงพอ (บันทึกใน source_gaps) และไม่มีแนวโน้มที่แน่ชัดเกี่ยวกับความแตกต่างทางเพศ 2)
การตรวจด้วยสายตาเผยให้เห็นเยื่อบุหนังตาที่ถูกเปิดเผย ดังนั้นการวินิจฉัยหนังตาพลิกออก ด้านนอกจึงทำได้ง่าย ในกรณีอัมพาตของเส้นประสาทเฟเชียล การวินิจฉัยโดยทั่วไปทำได้ง่ายผ่านประวัติการเจ็บป่วย หนังตาตก มุมปากตก และร่องแก้มหายไป
การทดสอบการหยิก (Pinch test หรือ Snap-back test) ใช้กันอย่างแพร่หลายที่สุดในการประเมินการหย่อนตัวในแนวราบของหนังตา ใช้นิ้วหยิกหนังตาแล้วดึงไปข้างหน้า จากนั้นประเมินการกลับคืนหลังจากปล่อย หากหนังตาออกจากลูกตามากกว่า 6-8 มม. ถือว่ามีการหย่อนตัวในแนวราบ หากหลังจากปล่อยแล้วหนังตาไม่กลับสู่ตำแหน่งเดิมอย่างรวดเร็วโดยไม่กระพริบตา ก็เป็นหลักฐานของการหย่อนตัวเช่นกัน
การตรวจอื่นๆ แสดงไว้ด้านล่าง
การทดสอบการดึง (Distraction test): ดึงหนังตาไปข้างหน้าและวัดระยะที่แผ่นหนังตา (tarsus) ออกจากลูกตา ปกติจะน้อยกว่า 6 มม.
การทดสอบ Snap-back: ดึงหนังตาลงด้านล่างแล้วปล่อย ประเมินว่าหนังตากลับสู่ตำแหน่งเดิมโดยไม่กระพริบตาหรือไม่ หากกลับช้าหรือไม่กลับ แสดงถึงการหย่อนตัว
การย้อมฟลูออเรสซีน กระจกตา (keratitis punctata ผิวเผิน, การสึกกร่อนของกระจกตา , แผล)การตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด (slit lamp)เยื่อบุตาอักเสบ , การกลายเป็นเคราติน, และรายละเอียดของรอยโรคกระจกตา การตรวจความเร็วการนำกระแสประสาทและ MRI สมอง : ทำเมื่อสงสัยอัมพาตของเส้นประสาทใบหน้าเพื่อหาสาเหตุ
ตารางด้านล่างแสดงเกณฑ์ความรุนแรงทางคลินิก
ความรุนแรง ลักษณะที่พบ เล็กน้อย เฉพาะจุดน้ำตาหงายออก ไม่มีรอยโรคเยื่อบุกระจกตา ปานกลาง เยื่อบุตา ส่วนเปลือกตาเปิดกว้าง ร่วมกับ keratitis punctata ผิวเผินรุนแรง เสี่ยงต่อแผลหรือทะลุกระจกตา (เช่น ในกรณีอัมพาตหรือโรคตาจากต่อมไทรอยด์ )
เนื้องอกร้ายของเปลือกตา : เยื่อบุตา ที่กลายเป็นเคราตินและหนาตัวในหนังตาหงิก จากอายุอาจดูเหมือนก้อนเนื้อ ต้องแยกจากมะเร็งเซลล์สความัส , มะเร็งเซลล์ฐาน ฯลฯ หากสงสัยให้ทำการตัดชิ้นเนื้อตรวจหนังตาหงิก (Entropion)หนังตาหงิก เป็นภาวะตรงกันข้ามที่ขอบตาหันเข้าหาลูกตา ทำให้ขนตาไประคายเคืองกระจกตา ทิศทางการเคลื่อนที่ตรงกันข้ามกับหนังตาตก (Ectropion)ตาปิดไม่สนิท (Lagophthalmos) : การปิดตาไม่สนิทจากอัมพาตเส้นประสาทใบหน้ามักเกิดร่วมกับหนังตาตก
Q
เยื่อบุตาที่พลิกออกมาบวมเหมือนก้อนเนื้อ แต่ไม่ใช่เนื้องอกใช่หรือไม่?
A
ในหนังตาตก จากอายุที่เพิ่มขึ้น การสัมผัสเยื่อบุตา เป็นเวลานานอาจทำให้เกิดการสร้างเคราตินและหนาตัวขึ้น มีลักษณะคล้ายก้อนเนื้อ จำเป็นต้องแยกจากเนื้องอกมะเร็ง (เช่น มะเร็งเซลล์สความัส ) หากไม่ดีขึ้นด้วยการรักษาหนังตาตก เพียงอย่างเดียว หรือมีการเปลี่ยนแปลงอย่างรวดเร็ว ให้ทำการตัดชิ้นเนื้อตรวจ
ในกรณีที่มีอาการเล็กน้อย หรือกรณีหนังตาตก จากอัมพาตที่เพิ่งเกิดขึ้น ให้ทำการรักษาแบบประคับประคอง เนื่องจาก Bell’s palsy มักจะหายได้เองภายใน 6 เดือนหลังเริ่มมีอาการ จึงแนะนำให้สังเกตอาการพร้อมกับการปกป้องกระจกตา อย่างเข้มงวดในช่วงเวลานี้
การหยอดน้ำตาเทียม บ่อยๆ : การรักษาตามอาการสำหรับกระจกตา ที่สัมผัส ใช้ประมาณ 4-8 ครั้งต่อวัน ควรใช้ผลิตภัณฑ์ที่ไม่มีสารกันเสีย (เช่น ยาหยอดตาโซเดียมไฮยาลูโรเนต 0.1%)การใช้ยาขี้ผึ้งทาตา : ใช้ก่อนนอนเพื่อปกป้องกระจกตา (เช่น ยาขี้ผึ้งทาตาที่มีส่วนผสมของวาสลีนสีขาว) สำคัญโดยเฉพาะในหนังตาตก จากอัมพาตที่มีตาปิดไม่สนิทการติดเทป : วิธีง่ายๆ ในการดึงหนังตาล่างขึ้นด้านบนและออกด้านข้าง เพื่อแก้ไขหนังตาตก ชั่วคราว มีประโยชน์ในกรณีเล็กน้อยหรือระหว่างรอผ่าตัดที่ปิดตากลางคืน / ห้องความชื้น : ใช้เพื่อปกป้องกระจกตา ขณะนอนหลับในกรณีที่ปิดตาไม่สนิท
เนื่องจากหนังตาตก จากอัมพาตมีโอกาสหายได้เองภายใน 6 เดือนหลังเริ่มมีอาการ จึงมักสังเกตอาการด้วยการรักษาแบบประคับประคอง ลำดับความสำคัญสูงสุดในช่วงนี้คือการปกป้องกระจกตา อย่างเพียงพอ อธิบายให้ผู้ป่วยทราบว่าการละเลยการหยอดยาอาจนำไปสู่แผลที่กระจกตา
ในกรณีที่ไม่ดีขึ้นด้วยการรักษาแบบประคับประคอง หรือกรณีเช่นหนังตาตก จากอายุหรือจากแผลเป็นที่ไม่คาดว่าจะดีขึ้นเอง ให้เลือกการผ่าตัด ตารางด้านล่างแสดงขั้นตอนการผ่าตัดที่เป็นตัวแทน
เทคนิคการผ่าตัด ข้อบ่งชี้ คำอธิบาย การตัดเนื้อรูปสามเหลี่ยม (wedge resection) ภาวะหย่อนตัวในแนวราบเล็กน้อยถึงปานกลาง การทำให้หนังตาสั้นลงในแนวราบตลอดความกว้าง วิธี Kuhnt-Szymanowski ภาวะหย่อนตัวปานกลางถึงรุนแรง ตัดเนื้อรูปสามเหลี่ยม + ทำให้กล้ามเนื้อ orbicularis สั้นลง + ตัดผิวหนังส่วนเกินออก วิธี Lateral tarsal strip กรณีหย่อนตัวรุนแรง ใช้กันอย่างแพร่หลาย ตัดส่วน lateral ที่สุดของ tarsus และเย็บยึดกับเยื่อหุ้มกระดูกของขอบเบ้าตา ด้านนอก การปลูกกระดูกอ่อนหู เสริมชั้นหลังในกรณีรุนแรง ปลูกกระดูกอ่อน concha เป็นตัวกัน แผ่นปิดผิวหนังและการปลูกถ่ายผิวหนัง หนังตาหงิก จากแผลเป็น (ผิวหนังไม่เพียงพอ)ปิดบริเวณที่ขาดผิวหนังด้วยแผ่นปิดหรือปลูกถ่ายผิวหนังอิสระ
หนังตาหงิก ส่วนใหญ่สามารถจัดการได้ด้วยเทคนิคใดเทคนิคหนึ่งต่อไปนี้: การตัดรูปลิ่ม, วิธี Kuhnt-Szymanowski, หรือวิธี lateral tarsal strip
หนังตาหงิกจากอายุ
วิธี lateral tarsal strip เป็นทางเลือกแรก ฟื้นฟูแรงยึดของเอ็นหัวตาด้านนอกและแก้ไขการหย่อนตัวในแนวราบอย่างแน่นอน
การตัดรูปลิ่ม : เลือกในกรณีที่การหย่อนตัวค่อนข้างน้อย
วิธี Kuhnt-Szymanowski : เหมาะกับกรณีที่มีผิวหนังส่วนเกินมาก เพิ่มการหดสั้นของกล้ามเนื้อ orbicularis และการตัดผิวหนังเข้ากับการตัดรูปลิ่ม
หนังตาหงิกจากอัมพาต
หนังตาล่าง : ใช้วิธี lateral tarsal strip, การตัดรูปลิ่ม, หรือการปลูกถ่ายกระดูกอ่อนใบหู
หนังตาบน (ตาปิดไม่สนิท) : ทำการยืดกล้ามเนื้อ levator palpebrae (การถ่วงน้ำหนักด้วยแผ่นทองคำหรือการปลูกถ่ายพังผืด)
ระยะเวลาผ่าตัด : รอระยะฟื้นตัวตามธรรมชาติ 6 เดือนหลังจากเริ่มมีอาการก่อนวางแผน
หนังตาหงิกจากแผลเป็น
หลักการ : หลังจากปลดปล่อยเนื้อเยื่อแผลเป็น ให้ทำแผ่นปิดหรือปลูกถ่ายผิวหนังตามความบกพร่องของผิวหนัง
ระยะเวลาการผ่าตัด : วางแผนหลังจากโรคประจำตัวสงบแล้ว ต้องระมัดระวังเป็นพิเศษหลัง SJS และแผลไหม้จากสารเคมี
การปลูกถ่ายผิวหนังหนาเต็มชั้น : สำหรับข้อบกพร่องของผิวหนังบริเวณกว้างที่หนังตาล่าง จะทำการปลูกถ่ายผิวหนังจากหลังหูหรือเหนือกระดูกไหปลาร้า
หนังตาพลิกออกจากสาเหตุเชิงกล
ให้ความสำคัญกับการรักษาสาเหตุ : ตัดเนื้องอกที่เป็นสาเหตุหรือจัดการอาการบวมน้ำก่อน
การทำศัลยกรรมหนังตา : หากหนังตายังพลิกออกหลังจากกำจัดสาเหตุแล้ว ให้วางแผนผ่าตัดซ่อมแซมหนังตา
หนังตาพลิกออก จากแผลเป็น
ในหนังตาพลิกออก จากแผลเป็นหลังกลุ่มอาการสตีเวนส์-จอห์นสัน หรือแผลไหม้จากสารเคมี ควรหลีกเลี่ยงการผ่าตัดในขณะที่โรคประจำตัวยังคงมีการดำเนินโรค การผ่าตัดในระยะที่มีการดำเนินโรคมักทำให้แผลเป็นกลับมาเป็นซ้ำและพยากรณ์โรคไม่ดี การตัดสินใจเรื่องระยะเวลาผ่าตัดและการปกป้องกระจกตา อย่างเพียงพอเป็นสิ่งสำคัญ
Q
วิธีการผ่าตัดแบบใดมีประสิทธิภาพมากที่สุด?
A
กรณีส่วนใหญ่สามารถจัดการได้ด้วยการตัดรูปลิ่ม วิธี Kuhnt-Szymanowski หรือวิธี lateral tarsal strip เลือกเทคนิคตามระดับความหย่อนและชนิดของสาเหตุ ในหนังตาพลิกออก จากวัยชรา วิธี lateral tarsal strip ให้ผลลัพธ์ที่คงที่เป็นพิเศษ ในกรณีรุนแรงหรือหนังตาพลิกออก จากแผลเป็นร่วมกับผิวหนังไม่เพียงพอ อาจต้องใช้ขั้นตอนเพิ่มเติม เช่น การปลูกถ่ายกระดูกอ่อนหู แผ่นปิดผิวหนัง หรือการปลูกถ่ายผิวหนัง
Q
มีการกลับเป็นซ้ำหลังผ่าตัดหรือไม่?
A
การพยากรณ์โรคหลังผ่าตัดสำหรับหนังตาพลิกออก จากวัยชราและอัมพาตโดยทั่วไปดี อย่างไรก็ตาม เมื่ออายุมากขึ้น ความหย่อนของหนังตาอาจดำเนินต่อไปและจำเป็นต้องผ่าตัดซ้ำ ในชนิดแผลเป็น การกลับเป็นซ้ำพบบ่อยกว่าหากโรคประจำตัวยังคงมีการดำเนินโรค การติดตามผลอย่างสม่ำเสมอหลังผ่าตัดเป็นสิ่งสำคัญ
หนังตาแบ่งออกเป็นชั้นหน้า (ผิวหนังและกล้ามเนื้อ orbicularis) และชั้นหลัง (tarsus และเยื่อบุตา ) Tarsus รักษารูปร่างของหนังตาเป็นโครงกระดูกและบรรจุต่อมไมโบเมียน เอ็นยึดหัวตา และเอ็นยึดหางตายึดปลายทั้งสองของ tarsus เข้ากับกระดูกเบ้าตา รักษาตำแหน่งแนวนอนของหนังตา กล้ามเนื้อ orbicularis (เลี้ยงโดยเส้นประสาทเฟเชียล) ทำหน้าที่ปิดตาและปั๊มน้ำตา ความล้มเหลวของโครงสร้างรองรับเหล่านี้นำไปสู่หนังตาพลิกออก
ที่เกี่ยวข้องกับอายุ : การเสื่อมของคอลลาเจนในเอ็นยึดหัวตา และหางตา → ความยืดหยุ่นลดลง → การหย่อนตัวในแนวราบเพิ่มขึ้น กล้ามเนื้อ orbicularis oculi ที่อ่อนแรงก็มีส่วนทำให้เกิดการหย่อนตัว สูญเสียความตึงในแนวราบของหนังตา ขอบหนังตาแยกออกจากผิวลูกตาอัมพาต : ความเสียหายของเส้นประสาทเฟเชียล (เส้นประสาทสมองคู่ที่ 7) → สูญเสียโทนัสของกล้ามเนื้อ orbicularis oculi → การรองรับหนังตาล่างลดลง + การปิดตาไม่สนิท หนังตาล่างถูกดึงออกด้านนอกด้วยแรงโน้มถ่วง และหนังตาบนก็ปิดไม่สนิทเช่นกันแผลเป็น : การหดรั้งของแผลเป็นในชั้นหน้า (ด้านผิวหนัง) → ชั้นหน้าสั้นลง → ดึงขอบหนังตาไปข้างหน้าและด้านนอก ชั้นหลังยังคงความยาวปกติในขณะที่ชั้นหน้าสั้นลงเท่านั้น ทำให้ขอบหนังตาถูกดึงออกด้านนอกเชิงกล : น้ำหนักของก้อนเนื้อหรืออาการบวมน้ำ → ดึงลงด้านล่าง → การพลิกหนังตาออกด้านนอก ภาวะจะหายไปเมื่อกำจัดสาเหตุ
หากการพลิกหนังตาออกด้านนอกยังคงอยู่ จะเกิดการเปลี่ยนแปลงต่อเนื่องดังต่อไปนี้
การพลิกของ punctum น้ำตา → ความผิดปกติของการระบายน้ำตา → น้ำตาไหล : ปกติ punctum จะสัมผัสกับผิวลูกตา แต่เมื่อพลิกออกจากลูกตา น้ำตาจะไม่ถูกนำไปยังถุงน้ำตาและไหลล้น
การเปิดเผยเยื่อบุหนังตา → แห้ง → การกลายเป็นเคราตินและหนาตัว : เยื่อบุที่ปกติสัมผัสกับผิวด้านในของลูกตาจะถูกสัมผัสกับอากาศ เกิดการกลายเป็นเคราตินและหนาตัวจากการกระตุ้นเรื้อรัง บางครั้งอาจมีลักษณะเป็นก้อน
การเปิดเผยกระจกตา → การระเหยเพิ่มขึ้น → ความเสียหายของเยื่อบุกระจกตา → แผลที่กระจกตา → ทะลุ : โดยเฉพาะในภาวะพลิกหนังตาจากอัมพาตที่มีการปิดตาไม่สนิท กระจกตา อาจถูกเปิดเผยระหว่างนอนหลับและความเสียหายของเยื่อบุอาจดำเนินไปอย่างรวดเร็ว
การพยากรณ์โรคหลังผ่าตัดสำหรับภาวะพลิกหนังตาที่เกี่ยวข้องกับอายุและหลังอัมพาตของเส้นประสาทเฟเชียลโดยทั่วไปดี เทคนิค lateral tarsal strip แสดงให้เห็นประสิทธิภาพในรายงานต่างๆ 3) และสามารถคาดหวังการแก้ไขภาวะพลิกหนังตาในระยะยาวได้
ภาวะพลิกหนังตาจากแผลเป็นรักษายากหากโรคพื้นเดิมยังคงมีการดำเนินโรค (เช่น SJS หรือแผลไหม้จากสารเคมี ) และอาจต้องผ่าตัดหลายครั้ง หากการปกป้องกระจกตา ไม่เพียงพอ มีความเสี่ยงต่อแผลที่กระจกตา การทะลุ และความบกพร่องทางการมองเห็น
การหย่อนตัวซ้ำ : โดยเฉพาะในภาวะพลิกหนังตาที่เกี่ยวข้องกับอายุ การหย่อนตัวซ้ำอาจเกิดขึ้นเมื่ออายุมากขึ้น ควรติดตามผู้ป่วยอย่างสม่ำเสมอหลังผ่าตัดยืนยันการฟื้นตัวของเยื่อบุกระจกตา : ประเมินสภาพกระจกตา หลังผ่าตัดด้วยการย้อมฟลูออเรสซีน เพื่อพิจารณาความจำเป็นในการรักษาด้วยยาหยอดตาการดำเนินโรคของหนังตาหงิก จากอัมพาต : อัมพาตเบลล์ (Bell’s palsy) หายได้ภายใน 6 เดือนในผู้ป่วยส่วนใหญ่ ติดตามการฟื้นตัวของเส้นประสาทจากโรคที่เป็นสาเหตุการเจริญเต็มที่ของแผลเป็นในหนังตาหงิก จากแผลเป็น : แผลเป็นที่ผิวหนังจะนุ่มและเจริญเต็มที่ตามเวลา การผ่าตัดทำหลังจากโรคที่เป็นสาเหตุสงบและแผลเป็นคงที่
Q
สามารถหายได้โดยไม่ต้องผ่าตัดหรือไม่?
A
หนังตาหงิก จากอายุและจากแผลเป็นมักเป็นข้อบ่งชี้ในการผ่าตัดเนื่องจากไม่ดีขึ้นเอง ในชนิดอัมพาต อาจดีขึ้นเองเมื่อโรคที่เป็นสาเหตุเช่นอัมพาตเบลล์หาย แต่หากมีความเสี่ยงต่อการบาดเจ็บของกระจกตา จะเร่งผ่าตัด ในชนิดกลไก หนังตาหงิก อาจดีขึ้นหากกำจัดสาเหตุได้
ผลระยะยาวของวิธี Lateral tarsal strip : การศึกษาติดตามระยะยาวรายงานอัตราความสำเร็จสูงนานกว่า 5 ปีหลังผ่าตัด3,4) อย่างไรก็ตาม อาจเกิดการหย่อนยานซ้ำเมื่ออายุมากขึ้น และอัตราการผ่าตัดซ้ำแตกต่างกันไปตามรายงาน
วิธี Medial spindle (การตัดสามเหลี่ยมด้านใน) : เป็นวิธีการตัดเยื่อบุตา และหนังตาส่วนในเป็นรูปสามเหลี่ยมใกล้หัวตาเพื่อรักษาหนังตาหงิก ที่มีการหงิกของจุดน้ำตาด้านใน มีรายงานประโยชน์เป็นเทคนิคเฉพาะสำหรับการแก้ไขการหงิกของจุดน้ำตา5)
การฉีดฟิลเลอร์กรดไฮยาลูโรนิก : การฉีดฟิลเลอร์รอบเบ้าตา กำลังถูกศึกษาเป็นการรักษาแบบไม่ผ่าตัดสำหรับผู้ป่วยที่ไม่ต้องการผ่าตัดรุกราน มีรายงานการปรับปรุงชั่วคราว แต่หลักฐานผลระยะยาวมีจำกัด6)
โบทูลินัมทอกซิน : การฉีดโบทูลินัมทอกซิน เข้าสู่กล้ามเนื้อ orbicularis oculi ข้างปกติบางครั้งทำเพื่อแก้ไขความไม่สมมาตรจากอัมพาตเส้นประสาทใบหน้า มีรายงานประสิทธิผลในการสร้างความสมมาตรทางความงาม7)
Peitersen E. Bell’s palsy: the spontaneous course of 2,500 peripheral facial nerve palsies of different etiologies. Acta Otolaryngol Suppl. 2002;549:4-30.
Damasceno RW, Osaki MH, Dantas PE, Belfort R Jr. Involutional entropion and ectropion of the lower eyelid: prevalence and associated risk factors in the elderly population. Ophthal Plast Reconstr Surg. 2011;27(5):317-20.
Schaefer AJ. Variation in the technique of the lateral tarsal strip procedure. Ophthalmology. 1983;90(5):588-92.
Benger RS, Frueh BR. Involutional ectropion : a review of the management. Ophthalmic Surg. 1987;18(2):136-9.
Rougraff PM, Tse DT, Johnson TE, Feuer W. Involutional entropion repair with fornix sutures and lateral tarsal strip procedure. Ophthal Plast Reconstr Surg. 2001;17(4):281-7.
Goldberg RA, Lee S, Jayasundera T, Tsirbas A, Douglas RS, McCann JD. Treatment of lower eyelid retraction by expansion of the lower eyelid with hyaluronic acid gel. Ophthal Plast Reconstr Surg. 2007;23(5):343-8.
Salinas NL, Jackson O, Walker NJ. Treating facial paralysis: the plastic surgeon’s role. Clin Plast Surg. 2016;43(2):367-80.