老年性外翻
外側瞼板條帶法為首選。恢復外眥韌帶的固定力,可靠矯正水平鬆弛。
楔形切除:適用於鬆弛較輕微的情況。
Kuhnt-Szymanowski法:適用於皮膚過多的病例。在楔形切除基礎上增加眼輪匝肌縮短與皮膚切除。

眼瞼外翻是指原本與角膜和球結膜等眼表面接觸的瞼結膜面朝向外側暴露的狀態。這是由於眼瞼前層(皮膚和眼輪匝肌)相對於後層(瞼板和結膜)相對不足,或支撐瞼板的組織鬆弛所致。由於重力作用,多發生於下眼瞼。
外翻的眼瞼緣離開眼表面,淚點也外轉。這導致淚液正常排出受阻,引起流淚、眼部分泌物和角膜暴露性損傷。這是老年人門診中常見的疾病,在美容和功能兩方面影響患者的生活品質。
根據病因,大致分為老年性(退行性)、麻痺性、瘢痕性和機械性四種類型。由於各自的病理狀態不同,治療方法的選擇也因類型而異。
眼瞼外翻是指眼瞼緣向外(遠離眼球的方向)移位的一種疾病。而眼瞼內翻是指眼瞼緣向內(朝向眼球的方向)移位,導致睫毛摩擦角膜的疾病。兩者都是由眼瞼支持組織異常引起的,但症狀和治療方法都不同。
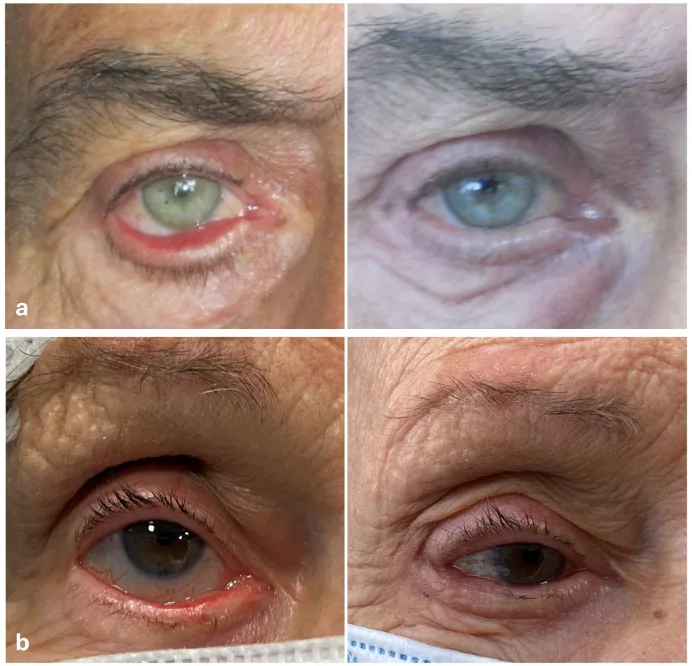
眼瞼外翻中最常見的主訴是流淚。淚點外轉導致淚液排出路徑中斷,眼淚不斷溢出。美容問題(眼瞼外翻可見)對患者來說往往是最嚴重的訴求。
主要自覺症狀如下所示。
透過裂隙燈顯微鏡檢查和視診確認以下所見。
各類型的特徵性臨床所見如下表所示。
| 類型 | 特徵性所見 |
|---|---|
| 老年性 | 下眼瞼整體鬆弛、結膜角化肥厚、淚點外翻 |
| 麻痺性 | 眉毛下垂、口角下垂、鼻唇溝消失、三白眼、眼瞼閉合不全 |
| 瘢痕性 | 瘢痕攣縮部位的皮膚縮短、外傷或燒傷病史 |
| 機械性 | 眼瞼腫瘤/水腫導致的向下牽拉 |
流淚是最常見的主訴,但有時美容問題最為嚴重。如果角膜保護不足持續存在,可進展為點狀表層角膜病變、角膜炎、角膜潰瘍,最終有角膜穿孔和視力損害的風險。特別是麻痺性外翻,因眼瞼閉合不全可加速角膜損傷,需注意。
眼瞼外翻根據原因分為4型。各型的病理狀態、特徵和頻率總結如下表。
| 類型 | 病理狀態 | 發病年齡 | 頻率 |
|---|---|---|---|
| 年齡相關性(退行性) | 內/外眥韌帶和眼輪匝肌鬆弛 | 老年人 | 最常見 |
| 麻痺性 | 顏面神經麻痺後眼輪匝肌鬆弛 | 所有年齡 | 次多 |
| 瘢痕性 | 外傷、燒傷、手術後疤痕攣縮 | 取決於原發疾病 | 取決於原發疾病 |
| 機械性 | 眼瞼腫瘤或水腫引起的物理牽拉 | 所有年齡 | 相對少見 |
隨著年齡增長,內外眼角韌帶的膠原變性與彈性下降導致水平方向眼瞼鬆弛。眼輪匝肌肌力減弱也促進鬆弛。好發於下眼瞼,是老年眼科門診中最常見的類型。隨年齡逐漸進展,不會自然緩解。
由於顏面神經(第VII對腦神經)功能障礙,眼輪匝肌張力消失,下眼瞼支撐力下降。原因包括貝爾麻痺、腫瘤、外傷、手術後等。常伴有眼瞼閉合不全(兔眼),角膜損傷風險高。貝爾麻痺在許多病例中6個月內自然恢復,因此在此期間應徹底保護角膜並進行觀察。
這是眼瞼前層(皮膚和眼輪匝肌)因疤痕收縮而縮短,導致眼瞼緣向外牽拉的病症。原因包括外傷、燒傷、化學燒傷、Stevens-Johnson症候群(SJS)、巨大霰粒腫癒合後、眼瞼手術後等。如果原發病仍處於活動期,則難以治療,手術應在原發病穩定後計畫。
這是眼瞼腫瘤或眼瞼水腫的重量將眼瞼向下牽拉的病症。應優先切除引起腫瘤或管理水腫,去除原因後外翻常可改善。
退化性外翻最常見,好發於老年人(尤其是60歲以上)。麻痺性外翻可發生於所有年齡層,常繼發於貝爾麻痺(每年每10萬人約20-30例1))。日本外翻症的整體盛行率數據不足(source_gaps記錄對象),性別差異尚無一致趨勢2)。
透過視診確認眼瞼結膜暴露,外翻症的診斷很容易。在顏面神經麻痺病例中,根據病史和眉毛下垂、口角下垂、鼻唇溝消失等表現,診斷通常容易。
**捏拉試驗(彈回試驗)**最廣泛用於評估眼瞼水平鬆弛。用手指捏住眼瞼向前拉,評估釋放後的回彈。如果眼瞼與眼球分離超過6-8毫米,則認為存在水平鬆弛。如果釋放後不眨眼不能迅速回到原位,也是鬆弛的證據。
其他檢查如下所示。
臨床嚴重程度標準如下表所示。
| 嚴重程度 | 表現 |
|---|---|
| 輕度 | 僅淚點外翻,無角膜上皮損傷 |
| 中度 | 瞼結膜廣泛暴露,有點狀表層角膜病變 |
| 重度 | 有角膜潰瘍/穿孔風險(如麻痺性、甲狀腺眼病合併等) |
在年齡相關性外翻中,長期結膜暴露可導致角化和肥厚,有時呈腫塊樣外觀。需要與惡性腫瘤(如鱗狀細胞癌)鑑別。如果僅治療外翻未見改善或出現快速變化,應進行切片檢查。
對於症狀輕微的病例,或麻痺性且發病不久的病例,進行保守治療。貝爾麻痺多數在發病後6個月內自然恢復,因此建議在此期間徹底保護角膜並觀察病程。
對於保守治療無效的病例,或年齡性、疤痕性等預期不會自然緩解的病例,選擇手術。代表性術式如下表所示。
| 術式 | 適應症 | 概述 |
|---|---|---|
| 楔形切除術 | 輕度至中度水平鬆弛 | 眼瞼全層水平縮短 |
| Kuhnt-Szymanowski法 | 中度至重度鬆弛 | 楔形切除+眼輪匝肌縮短+多餘皮膚切除 |
| 外側瞼板條術 | 重度鬆弛,廣泛使用 | 切斷瞼板最外側,縫合固定於眼眶外側緣骨膜 |
| 耳軟骨移植 | 重度病例的後層加強 | 移植耳甲軟骨作為間隔物 |
| 皮瓣與植皮 | 疤痕性外翻(皮膚不足) | 以皮瓣或遊離植皮覆蓋皮膚缺損區域 |
大多數眼瞼外翻可透過楔形切除、Kuhnt-Szymanowski法或外側瞼板條帶法中的任一方式處理。
老年性外翻
外側瞼板條帶法為首選。恢復外眥韌帶的固定力,可靠矯正水平鬆弛。
楔形切除:適用於鬆弛較輕微的情況。
Kuhnt-Szymanowski法:適用於皮膚過多的病例。在楔形切除基礎上增加眼輪匝肌縮短與皮膚切除。
麻痺性外翻
下眼瞼:採用外側瞼板條帶法、楔形切除、耳甲軟骨移植。
上眼瞼(眼瞼閉合不全):上眼瞼提肌延長術(金板負載或筋膜移植)適用。
手術時機:等待發病後6個月的自然恢復期後再計劃。
疤痕性外翻
機械性外翻
優先治療病因:先行切除病因腫瘤或管理水腫。
眼瞼成形術:去除病因後外翻仍存在時,計畫眼瞼修復手術。
大多數病例可透過楔形切除、Kuhnt-Szymanowski法或外側瞼板條帶法處理。根據鬆弛程度和病因類型選擇術式。對於年齡相關性外翻,外側瞼板條帶法效果尤其穩定。重度病例或伴有皮膚不足的瘢痕性外翻,可能需要耳軟骨移植、皮瓣或植皮等附加手術。
年齡相關性和麻痺性外翻的手術預後通常良好。但隨著年齡增長,眼瞼鬆弛可能再次進展,有時需要再次手術。瘢痕性外翻在原發病仍有活動性時容易復發。術後定期追蹤很重要。
眼瞼大致分為前層(皮膚和眼輪匝肌)和後層(瞼板和結膜)。瞼板作為眼瞼的骨架維持形態,並容納瞼板腺。內眥韌帶(內側眼瞼韌帶)和外眥韌帶(外側眼瞼韌帶)將瞼板的內外端固定在眼眶骨上,維持眼瞼的水平位置。眼輪匝肌(顏面神經支配)負責閉眼和淚液泵功能。這些支持結構的破壞是外翻的本質。
眼瞼外翻持續存在會導致以下一系列變化。
淚點外翻→淚液排出障礙→溢淚:正常淚點與眼球表面接觸,但外翻使淚點離開眼球,淚液無法導入淚囊而溢出。
瞼結膜暴露→乾燥→角化、肥厚:本應與眼球內面接觸的結膜暴露於大氣中,慢性刺激導致角化和肥厚,有時呈腫瘤樣外觀。
角膜暴露→蒸發增強→角膜上皮損傷→角膜潰瘍→穿孔:尤其在麻痺性外翻伴閉瞼不全時,睡眠中角膜也暴露,上皮損傷可能迅速進展。
年齡相關性和顏面神經麻痺後外翻的手術預後通常良好。外側瞼板條帶術在多項報告中顯示有效3),可期待長期矯正外翻。
瘢痕性外翻在原發病活動期(如Stevens-Johnson症候群或化學燒傷後)可能難治,需多次手術。角膜保護不充分時存在角膜潰瘍、穿孔和視力損害的風險。
老年性和瘢痕性外翻不會自然好轉,常需手術。麻痺性外翻可能隨貝爾麻痺等原發疾病恢復而自然好轉,但若有角膜損傷風險則需提前手術。機械性外翻去除病因後可能改善。
外側瞼板條術的長期效果:長期追蹤研究顯示術後5年以上成功率較高3,4)。但部分病例隨年齡增長出現再次鬆弛,再手術率因報告而異。
內側梭形切除術(內三角切除):針對伴有內眥淚點外翻的外翻,切除內眥附近結膜和瞼板三角形組織。作為專門矯正淚點外翻的術式,其有效性已有報導5)。
玻尿酸填充劑注射:作為不願接受侵入性手術患者的非手術治療,眼眶周圍填充劑注射正在研究中。已有暫時改善效果的報導,但長期效果的證據有限6)。
肉毒桿菌毒素:為改善顏面神經麻痺導致的不對稱,可向健側眼輪匝肌注射肉毒桿菌毒素。有報導稱對美觀對稱化有效7)。
Peitersen E. Bell’s palsy: the spontaneous course of 2,500 peripheral facial nerve palsies of different etiologies. Acta Otolaryngol Suppl. 2002;549:4-30.
Damasceno RW, Osaki MH, Dantas PE, Belfort R Jr. Involutional entropion and ectropion of the lower eyelid: prevalence and associated risk factors in the elderly population. Ophthal Plast Reconstr Surg. 2011;27(5):317-20.
Schaefer AJ. Variation in the technique of the lateral tarsal strip procedure. Ophthalmology. 1983;90(5):588-92.
Benger RS, Frueh BR. Involutional ectropion: a review of the management. Ophthalmic Surg. 1987;18(2):136-9.
Rougraff PM, Tse DT, Johnson TE, Feuer W. Involutional entropion repair with fornix sutures and lateral tarsal strip procedure. Ophthal Plast Reconstr Surg. 2001;17(4):281-7.
Goldberg RA, Lee S, Jayasundera T, Tsirbas A, Douglas RS, McCann JD. Treatment of lower eyelid retraction by expansion of the lower eyelid with hyaluronic acid gel. Ophthal Plast Reconstr Surg. 2007;23(5):343-8.
Salinas NL, Jackson O, Walker NJ. Treating facial paralysis: the plastic surgeon’s role. Clin Plast Surg. 2016;43(2):367-80.