老年性外翻
外侧睑板条带法是首选。恢复外眦韧带的固定力,可靠地矫正水平松弛。
楔形切除:适用于松弛较轻的情况。
Kuhnt-Szymanowski法:适用于皮肤过多的病例。在楔形切除的基础上增加眼轮匝肌缩短和皮肤切除。

眼睑外翻是指原本与角膜和球结膜等眼表面接触的睑结膜面朝向外侧暴露的状态。这是由于眼睑前层(皮肤和眼轮匝肌)相对于后层(睑板和结膜)相对不足,或支撑睑板的组织松弛所致。由于重力作用,多发生于下眼睑。
外翻的眼睑缘离开眼表面,泪点也外转。这导致泪液正常排出受阻,引起流泪、眼部分泌物和角膜暴露性损伤。这是老年人门诊中常见的疾病,在美容和功能两方面影响患者的生活质量。
根据病因,大致分为老年性(退行性)、麻痹性、瘢痕性和机械性四种类型。由于各自的病理状态不同,治疗方法的选择也因类型而异。
眼睑外翻是指眼睑缘向外(远离眼球的方向)移位的一种疾病。而眼睑内翻是指眼睑缘向内(朝向眼球的方向)移位,导致睫毛摩擦角膜的疾病。两者都是由眼睑支持组织异常引起的,但症状和治疗方法都不同。
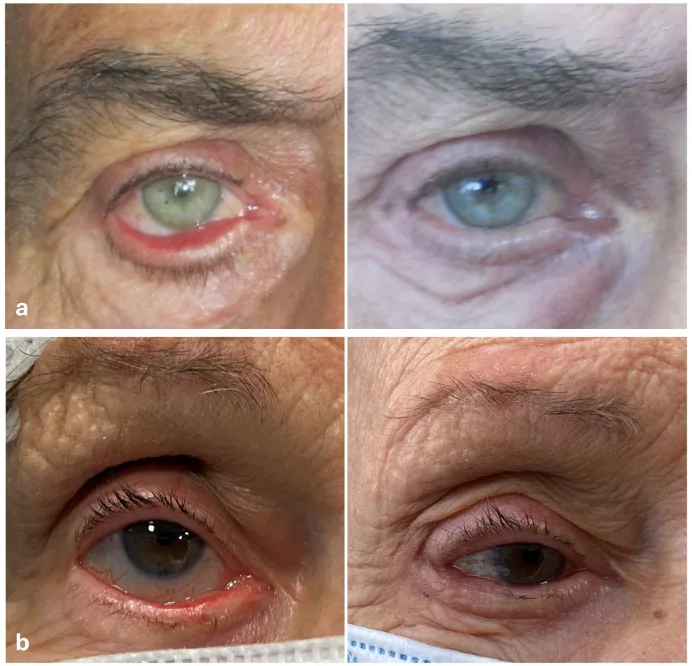
眼睑外翻中最常见的主诉是流泪。泪点外转导致泪液排出路径中断,眼泪不断溢出。美容问题(眼睑外翻可见)对患者来说往往是最严重的诉求。
主要自觉症状如下所示。
通过裂隙灯显微镜检查和视诊确认以下所见。
各类型的特征性临床所见如下表所示。
| 类型 | 特征性所见 |
|---|---|
| 老年性 | 下眼睑整体松弛、结膜角化肥厚、泪点外翻 |
| 麻痹性 | 眉毛下垂、口角下垂、鼻唇沟消失、三白眼、眼睑闭合不全 |
| 瘢痕性 | 瘢痕挛缩部位的皮肤缩短、外伤或烧伤史 |
| 机械性 | 眼睑肿瘤/水肿导致的下方牵拉 |
流泪是最常见的主诉,但有时美容问题最为严重。如果角膜保护不足持续存在,可进展为点状表层角膜病变、角膜炎、角膜溃疡,最终有角膜穿孔和视力损害的风险。特别是麻痹性外翻,由于眼睑闭合不全可加速角膜损伤,需注意。
眼睑外翻根据原因分为4型。各型的病理状态、特征和频率总结如下表。
| 类型 | 病理状态 | 发病年龄 | 频率 |
|---|---|---|---|
| 年龄相关性(退行性) | 内/外眦韧带和眼轮匝肌松弛 | 老年人 | 最常见 |
| 麻痹性 | 面神经麻痹后眼轮匝肌松弛 | 所有年龄 | 次多 |
| 瘢痕性 | 外伤、烧伤、手术后瘢痕挛缩 | 取决于原发病 | 取决于原发病 |
| 机械性 | 眼睑肿瘤或水肿引起的物理牵拉 | 所有年龄 | 相对少见 |
随着年龄增长,内、外眦韧带的胶原变性和弹性下降导致水平方向眼睑松弛。眼轮匝肌肌力减弱也促进松弛。好发于下眼睑,是老年眼科门诊中最常见的类型。随年龄增长逐渐进展,不会自然缓解。
由于面神经(第VII脑神经)功能障碍,眼轮匝肌张力消失,下眼睑支撑力下降。原因包括贝尔麻痹、肿瘤、外伤、手术后等。常伴有眼睑闭合不全(兔眼),角膜损伤风险高。贝尔麻痹在许多病例中6个月内自然恢复,因此在此期间应彻底保护角膜并进行观察。
这是眼睑前层(皮肤和眼轮匝肌)因瘢痕收缩而缩短,导致眼睑缘向外牵拉的病症。原因包括外伤、烧伤、化学烧伤、Stevens-Johnson综合征(SJS)、巨大霰粒肿愈合后、眼睑手术后等。如果原发病仍处于活动期,则难以治疗,手术应在原发病稳定后计划。
这是眼睑肿瘤或眼睑水肿的重量将眼睑向下牵拉的病症。应优先切除引起肿瘤或管理水肿,去除原因后外翻常可改善。
退行性外翻最常见,好发于老年人(尤其是60岁以上)。麻痹性外翻可发生于所有年龄段,常继发于贝尔麻痹(每年每10万人约20-30例1))。日本外翻症的整体患病率数据不足(source_gaps记录对象),性别差异尚无一致趋势2)。
通过视诊确认眼睑结膜暴露,外翻症的诊断很容易。在面神经麻痹病例中,根据病史和眉毛下垂、口角下垂、鼻唇沟消失等表现,诊断通常容易。
**捏拉试验(弹回试验)**最广泛用于评估眼睑水平松弛。用手指捏住眼睑向前拉,评估释放后的回弹。如果眼睑与眼球分离超过6-8毫米,则认为存在水平松弛。如果释放后不眨眼不能迅速回到原位,也是松弛的证据。
其他检查如下所示。
临床严重程度标准如下表所示。
| 严重程度 | 表现 |
|---|---|
| 轻度 | 仅泪点外翻,无角膜上皮损伤 |
| 中度 | 睑结膜广泛暴露,有点状表层角膜病变 |
| 重度 | 有角膜溃疡/穿孔风险(如麻痹性、甲状腺眼病合并等) |
在年龄相关性外翻中,长期结膜暴露可导致角化和肥厚,有时呈肿块样外观。需要与恶性肿瘤(如鳞状细胞癌)鉴别。如果仅治疗外翻未见改善或出现快速变化,应进行活检。
对于症状轻微的病例或麻痹性且发病不久的病例,进行保守治疗。Bell麻痹多数在发病后6个月内自然恢复,因此建议在此期间彻底保护角膜并观察经过。
对于保守治疗无效的病例,或年龄性、瘢痕性等预计不会自然缓解的病例,选择手术。代表性术式如下表所示。
| 术式 | 适应症 | 概述 |
|---|---|---|
| 楔形切除术 | 轻度至中度水平松弛 | 眼睑全层水平缩短 |
| Kuhnt-Szymanowski法 | 中度至重度松弛 | 楔形切除+眼轮匝肌缩短+多余皮肤切除 |
| 外侧睑板条术 | 重度松弛,广泛使用 | 切断睑板最外侧,缝合固定于眶外侧缘骨膜 |
| 耳软骨移植 | 重度病例的后层加强 | 移植耳甲软骨作为间隔物 |
| 皮瓣和植皮 | 瘢痕性外翻(皮肤不足) | 用皮瓣或游离植皮覆盖皮肤缺损区域 |
大多数眼睑外翻可以通过楔形切除、Kuhnt-Szymanowski法或外侧睑板条带法中的任何一种手术方式处理。
老年性外翻
外侧睑板条带法是首选。恢复外眦韧带的固定力,可靠地矫正水平松弛。
楔形切除:适用于松弛较轻的情况。
Kuhnt-Szymanowski法:适用于皮肤过多的病例。在楔形切除的基础上增加眼轮匝肌缩短和皮肤切除。
麻痹性外翻
下眼睑:采用外侧睑板条带法、楔形切除、耳甲软骨移植。
上眼睑(眼睑闭合不全):上睑提肌延长术(金板加载或筋膜移植)适用。
手术时机:等待发病后6个月的自然恢复期后再计划。
瘢痕性外翻
机械性外翻
优先治疗病因:先行切除病因肿瘤或管理水肿。
眼睑成形术:去除病因后外翻仍存在时,计划眼睑修复手术。
大多数病例可通过楔形切除、Kuhnt-Szymanowski法或外侧睑板条带法处理。根据松弛程度和病因类型选择术式。对于年龄相关性外翻,外侧睑板条带法效果尤其稳定。重度病例或伴有皮肤不足的瘢痕性外翻,可能需要耳软骨移植、皮瓣或植皮等附加手术。
年龄相关性和麻痹性外翻的手术预后通常良好。但随着年龄增长,眼睑松弛可能再次进展,有时需要再次手术。瘢痕性外翻在原发病仍有活动性时容易复发。术后定期随访很重要。
眼睑大致分为前层(皮肤和眼轮匝肌)和后层(睑板和结膜)。睑板作为眼睑的骨架维持形态,并容纳睑板腺。内眦韧带(内侧眼睑韧带)和外眦韧带(外侧眼睑韧带)将睑板的内外端固定在眼眶骨上,维持眼睑的水平位置。眼轮匝肌(面神经支配)负责闭眼和泪液泵功能。这些支持结构的破坏是外翻的本质。
眼睑外翻持续存在会导致以下一系列变化。
泪点外翻→泪液排出障碍→溢泪:正常泪点与眼球表面接触,但外翻使泪点离开眼球,泪液无法导入泪囊而溢出。
睑结膜暴露→干燥→角化、肥厚:本应与眼球内面接触的结膜暴露于大气中,慢性刺激导致角化和肥厚,有时呈肿瘤样外观。
角膜暴露→蒸发增强→角膜上皮损伤→角膜溃疡→穿孔:尤其在麻痹性外翻伴闭睑不全时,睡眠中角膜也暴露,上皮损伤可能迅速进展。
年龄相关性和面神经麻痹后外翻的手术预后通常良好。外侧睑板条带术在多项报告中显示有效3),可期待长期矫正外翻。
瘢痕性外翻在原发病活动期(如Stevens-Johnson综合征或化学烧伤后)可能难治,需多次手术。角膜保护不充分时存在角膜溃疡、穿孔和视力损害的风险。
老年性和瘢痕性外翻不会自然好转,常需手术。麻痹性外翻可能随贝尔麻痹等原发病的恢复而自然好转,但若有角膜损伤风险则需提前手术。机械性外翻去除病因后可能改善。
外侧睑板条术的长期效果:长期随访研究显示术后5年以上成功率较高3,4)。但部分病例随年龄增长出现再次松弛,再手术率因报告而异。
内侧梭形切除术(内三角切除):针对伴有内眦泪点外翻的外翻,切除内眦附近结膜和睑板三角形组织。作为专门矫正泪点外翻的术式,其有效性已有报道5)。
透明质酸填充剂注射:作为不愿接受有创手术患者的非手术治疗,眶周填充剂注射正在研究中。已有暂时改善效果的报道,但长期效果的证据有限6)。
肉毒毒素:为改善面神经麻痹导致的面部不对称,可向健侧眼轮匝肌注射肉毒毒素。有报道称对美观对称化有效7)。
Peitersen E. Bell’s palsy: the spontaneous course of 2,500 peripheral facial nerve palsies of different etiologies. Acta Otolaryngol Suppl. 2002;549:4-30.
Damasceno RW, Osaki MH, Dantas PE, Belfort R Jr. Involutional entropion and ectropion of the lower eyelid: prevalence and associated risk factors in the elderly population. Ophthal Plast Reconstr Surg. 2011;27(5):317-20.
Schaefer AJ. Variation in the technique of the lateral tarsal strip procedure. Ophthalmology. 1983;90(5):588-92.
Benger RS, Frueh BR. Involutional ectropion: a review of the management. Ophthalmic Surg. 1987;18(2):136-9.
Rougraff PM, Tse DT, Johnson TE, Feuer W. Involutional entropion repair with fornix sutures and lateral tarsal strip procedure. Ophthal Plast Reconstr Surg. 2001;17(4):281-7.
Goldberg RA, Lee S, Jayasundera T, Tsirbas A, Douglas RS, McCann JD. Treatment of lower eyelid retraction by expansion of the lower eyelid with hyaluronic acid gel. Ophthal Plast Reconstr Surg. 2007;23(5):343-8.
Salinas NL, Jackson O, Walker NJ. Treating facial paralysis: the plastic surgeon’s role. Clin Plast Surg. 2016;43(2):367-80.