
眼睑内翻
一目了然的要点
Section titled “一目了然的要点”1. 什么是眼睑内翻?
Section titled “1. 什么是眼睑内翻?”眼睑内翻(entropion)是指眼睑缘向眼球侧卷曲,导致睫毛等接触眼球并引起角膜上皮损伤的疾病。可出现异物感、流泪、眼分泌物等自觉症状。
眼睑内翻大致分为先天性和后天性两类。后天性进一步细分为年龄相关性(退行性)、瘢痕性、痉挛性和机械性。不同类型在病理、好发部位和治疗方法上差异很大,因此准确分型是选择治疗的前提。
先天性眼睑内翻(epiblepharon)在东亚人中常见,在白人中罕见。婴幼儿中大多数眼睑内翻称为皮性内翻或睫毛内翻。倾向于在下眼睑鼻侧尤为明显。
年龄相关性眼睑内翻最常见于老年人的下眼睑。根据Lin等人的综述,在老年人口中发生率约为2.1%,在东亚人中频率更高 [1]。
关于先天性眼睑内翻(epiblepharon)手术干预的意义,对于有症状或伴有角膜损伤的病例,手术治疗是标准方案,许多报告建议积极手术干预而非消极等待自然缓解 [4]。
瘢痕性眼睑内翻在全球范围内主要由沙眼引起,也可由Stevens-Johnson综合征、眼类天疱疮、化学外伤等导致。与其他类型不同,它也可发生在上眼睑。
2. 主要症状与临床所见
Section titled “2. 主要症状与临床所见”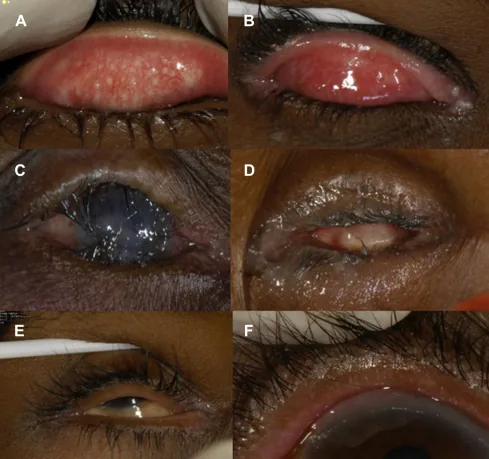
眼睑内翻的自觉症状由睫毛或内翻的眼睑皮肤接触眼表面引起。
- 异物感:持续感觉眼内有沙子
- 眼痛:角膜上皮损伤引起的疼痛
- 流泪:眼表面刺激引起的反射性流泪
- 眼部分泌物:因炎症或上皮损伤导致的分泌物增多
- 畏光:因角膜上皮损伤引起的光敏感
- 视力下降:角膜混浊或不规则散光加重时出现
症状的严重程度各不相同。有些病例会随着生长发育自然痊愈,但如果症状持续,成为视觉发育的障碍因素或对情绪产生不良影响,则需要手术干预。
- 眼睑缘内卷:可通过视诊确认眼睑向眼球侧内转
- 睫毛接触角膜和结膜:可通过荧光素染色确认接触部位
- 角膜上皮损伤:可出现点状角膜上皮病变、糜烂、混浊
- 结膜充血和炎症:慢性刺激引起的反应性变化
各类型的特征性表现
Section titled “各类型的特征性表现”先天性眼睑内翻(epiblepharon)中,下眼睑鼻侧内翻更明显,有时可见下颌上抬头位(下颌前伸的代偿姿势)。退行性眼睑内翻中,整个下眼睑内翻,包括睫毛在内的眼睑皮肤接触角膜和结膜。瘢痕性眼睑内翻中,可见结膜瘢痕和缩短,也可发生在上眼睑。痉挛性眼睑内翻中,强烈的眼轮匝肌痉挛伴随内翻。
先天性眼睑内翻(epiblepharon)中,随着生长发育,面部骨骼发育和眼眶容积增大,前层多余组织相对减少,有时可自行痊愈。但学龄期儿童矫正视力低于1.0时存在弱视风险,应积极考虑手术,而不应等待自然缓解。退行性和瘢痕性眼睑内翻无法自行痊愈。
3. 分类与病型
Section titled “3. 分类与病型”眼睑内翻根据病理生理差异分为五型。由于各型的治疗策略根本不同,初诊时准确确定病型至关重要。
| 类型 | 病理状态 | 好发部位 | 好发年龄 | 主要特征 |
|---|---|---|---|---|
| 先天性(睫毛内翻/眼睑赘皮) | 前层过剩(皮肤和眼轮匝肌先天过多) | 下眼睑鼻侧 | 婴幼儿 | 东亚人多见。有自然痊愈的病例。 |
| 年龄相关性(退行性) | 下眼睑支持组织(如牵引肌腱膜等)松弛 | 下眼睑 | 老年人 | 最常见。单独使用Hotz法不适当。 |
| 瘢痕性 | 后叶(睑板及结膜)的瘢痕挛缩 | 上下眼睑 | 所有年龄 | 由沙眼、SJS、眼类天疱疮等引起 |
| 痉挛性 | 眼轮匝肌痉挛(重叠) | 下眼睑 | 老年人 | 易继发于手术或眼表炎症 |
| 机械性 | 眼球容积减少 | 下眼睑 | 所有年龄 | 无眼球、眼球痨、眼眶脂肪萎缩 |
各类型的详细描述
Section titled “各类型的详细描述”先天性(睫毛内反)
病理本质是眼睑前层(皮肤+眼轮匝肌)相对于后层(睑板)先天过剩。在东亚人中,内眦赘皮的存在加剧了前层过剩,鼻侧睑板发育不良也被认为是原因之一。随着成长,面部骨骼发育和眼眶容积增大,前层过剩相对缓解,可能自然痊愈。
老年性(退行性)
下眼睑缩肌腱膜松弛是病理本质。腱膜松弛导致睑板下缘向前上方移动,睑缘向内(向下)移动,发生内翻。眼轮匝肌松弛和作用方向改变也是诱发内翻的因素。随着年龄增长,眼眶脂肪萎缩和眼球后退也可能起作用。由于支持组织松弛是病理状态,仅矫正前层过剩的Hotz法无法应对,是不合适的。
瘢痕性
外伤或炎症后的瘢痕组织收缩后层(睑板、结膜)而发生。后层缩短导致睑缘向内卷曲。病因包括沙眼(沙眼衣原体引起的慢性结膜炎导致瘢痕化)、Stevens-Johnson综合征(重症药疹伴广泛结膜瘢痕)、眼类天疱疮(自身免疫性进行性结膜瘢痕化)、化学外伤或烧伤后等。特点是也可发生在上眼睑。
痉挛性
眼轮匝肌强烈痉挛使睑缘向内旋转而发生。术后或眼表面炎症引起的反射性眼轮匝肌收缩常为诱因。
机械性
由无眼球、眼球痨、眼眶脂肪萎缩等眼球容积减少引起。眼球后退导致眼睑无法支撑眼球,发生内翻。适当佩戴义眼可改善。
4. 诊断与检查方法
Section titled “4. 诊断与检查方法”视诊与病史采集
Section titled “视诊与病史采集”睫毛接触眼表面的病态视诊容易。确认眼睑卷曲的范围、程度以及睫毛接触的部位。
病史采集时,确认是先天性还是后天性。如果原本没有的眼睑内翻在青壮年发生,应考虑外伤或炎症等因素。还需确认既往外伤、手术史或炎症性眼病(SJS、眼类天疱疮等)的有无。
- 裂隙灯显微镜检查:评估眼睑边缘和睫毛状况、结膜瘢痕是否存在以及角膜上皮损伤。
- 荧光素染色:确认角膜上皮损伤的范围和严重程度。
- 视力检查和屈光检查:评估引起的散光。在儿童中,矫正视力测量直接决定手术指征。
手术指征根据主观症状、视力、引起的散光以及角膜上皮损伤或混浊的程度来判断。虽然睑内翻随着年龄增长可能有一定程度的自然恢复,但对于学龄期及以下矫正视力低于1.0的儿童,应积极建议手术。
- 睫毛乱生:个别睫毛方向异常,但整个眼睑没有内翻。眼睑位置正常。
- 假性睑内翻:由于内眦赘皮导致的假性睫毛接触。眼睑边缘本身没有内翻。
- 先天性青光眼:由于牛眼(眼球增大)导致的机械性睫毛接触。伴有眼压升高和角膜直径增大。
睑内翻是整个眼睑边缘向眼球方向卷曲的状态,根本原因是眼睑位置异常。而睫毛乱生是眼睑边缘位置正常,但个别睫毛方向转向后方(朝向眼球)。治疗方法也不同:睑内翻需要手术矫正眼睑位置,而睫毛乱生主要以拔除异常睫毛、电解或冷冻治疗为主。
5. 标准治疗方法
Section titled “5. 标准治疗方法”5-1. 保守治疗
Section titled “5-1. 保守治疗”儿童(约2岁以下)
由于睫毛细软,对角膜的损伤相对较轻。可使用透明质酸钠滴眼液保护角膜,同时进行保守观察。在可期待因生长而自然愈合的时期,这种处理是合理的。
痉挛性眼睑内翻
注射肉毒毒素可减轻眼轮匝肌痉挛,部分患者眼睑内翻得到改善。由于效果是暂时的,去除根本原因(术后炎症、眼表疾病)很重要。
机械性眼睑内翻
尝试通过佩戴合适的义眼来改善内翻。根据眼眶容积调整义眼的形状和大小,可改善眼睑支撑。
5-2. 先天性(小儿)睫毛内翻症的手术
Section titled “5-2. 先天性(小儿)睫毛内翻症的手术”手术适应证
符合以下任一情况时考虑手术:
- 无法期待自然愈合的迁延病例
- 有弱视风险的病例(学龄期以下矫正视力低于1.0)
- 对情绪有不良影响的病例
切开法(Hotz法)
Hotz法结合了多余皮肤的切除和通过缝线矫正眼睑缘外翻。
- 多余皮肤的切除应最小化,约1-2mm即可
- 切除范围在水平方向上应避开泪点,覆盖眼睑鼻侧约2/3
- 处理眼轮匝肌时尽量保留。
- 用6-0尼龙线穿线。
- 穿线顺序:下方皮肤 → 睑板半层 → 睑缘侧皮肤。
穿线法(埋没法)
这是一种最小化皮肤切口,仅通过穿线使睑缘外翻的手术方式。
- 使用7-0尼龙线、0号角针。
- 上眼睑3处、下眼睑2~3处穿线。
- 结扎的强度以结扎线张力使线结埋入皮下为宜。
5-3. 年龄相关性(退行性)下眼睑内翻的手术
Section titled “5-3. 年龄相关性(退行性)下眼睑内翻的手术”对于年龄相关性下眼睑内翻,原则上应选择矫正睑板支持组织松弛的术式。Lin等人将年龄相关性下眼睑内翻的主要因素归纳为“下眼睑垂直方向松弛、水平方向松弛、眶隔前眼轮匝肌覆盖于睑板前眼轮匝肌之上”三个要素,并报告通过组合直接矫正这些因素的术式可降低复发率[1]。大致分为三类。
1. 下眼睑牵拉肌腱膜缩短
缩短并重新固定松弛的牵拉肌腱膜,使睑板恢复正常位置,矫正垂直方向松弛。
- Jones改良法
- 柿崎法
2. 眼睑水平方向支持组织的缩短
缩短水平方向松弛的眼睑支持组织,恢复眼睑整体紧张度。
- Wheeler变法-久富法联合手术
- 外侧睑板条带术
3. 上述方法的组合
对于垂直和水平方向的复合松弛,选择两者结合的手术方式。在复合松弛病例中,这种处理对预防复发有效。Nakos等人的随机对照试验显示,外侧睑板条带组(术后12个月成功率88.5%)显著优于单纯缝线外翻组(57.1%)[2]。Jang等人的长期结果报告显示,单纯Quickert术后2年内49.3%的病例出现复发,男性及伴有下眼睑水平松弛的病例应考虑联合其他术式[3]。
5-4. 瘢痕性眼睑内翻的治疗
Section titled “5-4. 瘢痕性眼睑内翻的治疗”前提是评估和管理原发病(沙眼、Stevens-Johnson综合征、眼瘢痕性类天疱疮等)的活动性。对后层瘢痕挛缩进行手术矫正,但在进行性瘢痕疾病(眼瘢痕性类天疱疮、重症SJS后)中,术后瘢痕化持续,因此难治病例较多,可能需要多次手术。Ross等人报告,以上睑前层重置和终末睑板旋转为中心、“不切除组织而进行重置和后徙”的术式对上眼睑瘢痕性内翻有效,特别是在进行性免疫疾病中应避免切除[5]。沙眼性瘢痕性内翻/倒睫是全球失明的主要原因之一,作为WHO SAFE策略中S(手术)的标准术式是双睑板旋转术[6]。
5-5. 术后注意事项
Section titled “5-5. 术后注意事项”术后必然会出现肿胀(水肿)。先天性睫毛内翻复发率较高。因矫正不足导致复发而再次手术并不十分困难。事先向患者及家属充分说明复发的可能性非常重要。
不合适。老年性下眼睑内翻的病理是下眼睑缩肌腱膜松弛,仅用矫正前层过剩的Hotz法无法应对病理本质,复发率高。选择Jones变法、柿崎法等缩肌腱膜缩短术,或外侧睑板条带术等水平方向支持组织缩短术,或它们的组合是基本原则。
2岁以前睫毛细软,角膜损伤较轻,可使用玻璃酸钠滴眼液保护并观察。但学龄期以下儿童矫正视力低于1.0的病例,为防止弱视进展,应积极建议手术。症状迁延且对情绪产生不良影响时也需手术。
6. 病理生理学与详细发病机制
Section titled “6. 病理生理学与详细发病机制”眼睑基本解剖
Section titled “眼睑基本解剖”眼睑由前叶和后叶两层结构组成。
- 前叶:皮肤+眼轮匝肌(第VII脑神经支配)
- 后叶:睑板+结膜,上眼睑还包括提肌腱膜和Müller肌,下眼睑包括下睑缩肌腱膜
前叶与后叶的平衡决定眼睑缘的位置。任何一层的过多、缩短或松弛都是病理基础。
先天性(睫毛内翻/双行睫)的机制
Section titled “先天性(睫毛内翻/双行睫)的机制”根本病理是前叶(皮肤+眼轮匝肌)相对于后叶(睑板)先天过多。多余的前叶组织将睫毛向内推。在东亚人中,内眦赘皮的存在加剧了前叶过多,鼻侧睑板发育不良也是原因之一。随着生长,面部骨骼发育和眼眶容积增大,前叶过多相对缓解,眼睑缘恢复正常位置,从而实现自愈。
年龄相关性(退行性)的机制
Section titled “年龄相关性(退行性)的机制”下睑缩肌腱膜随年龄松弛变薄是起点。腱膜松弛导致睑板下缘向前上方移动,结果睑缘向内下方移动,发生内翻。眼轮匝肌也随年龄松弛,其作用方向的变化进一步诱发内翻。眼眶脂肪萎缩和眼球后退导致眼睑与眼球分离,支撑不足加重内翻。
瘢痕性的机制
Section titled “瘢痕性的机制”外伤或炎症后的瘢痕组织使后叶(睑板、结膜)收缩是本质。后叶缩短导致眼睑缘向内卷曲。
- 沙眼:沙眼衣原体引起的慢性结膜炎反复发作,导致上眼睑结膜瘢痕化进展。
- Stevens-Johnson综合征(SJS):严重药疹后广泛的结膜和角膜上皮损伤,随后发生瘢痕化。
- 眼瘢痕性类天疱疮:自身免疫机制导致的进行性结膜瘢痕化,活动期瘢痕持续形成。
由眼轮匝肌痉挛使睑缘向内旋转引起。常因术后刺激、眼表炎症、干眼症等反射性眼轮匝肌收缩诱发。治疗基础疾病的同时,注射肉毒毒素可能有效。
7. 预后与病程
Section titled “7. 预后与病程”先天性(睫毛内翻)
部分病例随生长自然缓解,但症状持续或有弱视风险的病例需手术。弱视(角膜散光→屈光参差)的管理很重要,术后也需定期视力评估。切开法和缝线法均有一定复发率,再次手术相对容易。
年龄相关性
选择适当术式(牵缩肌腱膜缩短+水平支持组织缩短)后,术后预后良好。可能复发,但可通过再次手术处理。仅用Hotz法处理时复发率高。
瘢痕性
原发病的管理对预后影响很大。进行性瘢痕疾病(眼瘢痕性类天疱疮、重症SJS后)难治,可能需要多次手术。只要原发病活动性持续,术后瘢痕化就会继续,因此需要与内科、皮肤科、免疫科协作。
痉挛性
肉毒毒素可暂时改善,但效果仅持续数月。根本上是去除眼表炎症、干眼症等诱因。
8. 参考文献
Section titled “8. 参考文献”-
Lin P, Kitaguchi Y, Mupas-Uy J, Sabundayo MS, Takahashi Y, Kakizaki H. Involutional lower eyelid entropion: causative factors and therapeutic management. Int Ophthalmol. 2019;39(8):1895-1907. PMID: 30315389. https://pubmed.ncbi.nlm.nih.gov/30315389/
-
Nakos EA, Boboridis KG, Kakavouti-Doudou AA, Almaliotis DD, Sioulis CE, Karampatakis VE. Randomized Controlled Trial Comparing Everting Sutures with a Lateral Tarsal Strip for Involutional Lower Eyelid Entropion. Ophthalmol Ther. 2019;8(3):397-406. PMID: 31127533. https://pubmed.ncbi.nlm.nih.gov/31127533/
-
Jang SY, Choi SR, Jang JW, Kim SJ, Choi HS. Long-term surgical outcomes of Quickert sutures for involutional lower eyelid entropion. J Craniomaxillofac Surg. 2014;42(8):1629-1631. PMID: 24962041. https://pubmed.ncbi.nlm.nih.gov/24962041/
-
Woo KI, Kim YD. Management of epiblepharon: state of the art. Curr Opin Ophthalmol. 2016;27(5):433-438. PMID: 27213926. https://pubmed.ncbi.nlm.nih.gov/27213926/
-
Ross AH, Cannon PS, Selva D, Malhotra R. Management of upper eyelid cicatricial entropion. Clin Exp Ophthalmol. 2011;39(6):526-536. PMID: 21819506. https://pubmed.ncbi.nlm.nih.gov/21819506/
-
Rajak SN, Collin JRO, Burton MJ. Trachomatous trichiasis and its management in endemic countries. Surv Ophthalmol. 2012;57(2):105-135. PMID: 22285842. PMCID: PMC3316859. https://pubmed.ncbi.nlm.nih.gov/22285842/
