
หนังตาหงิกเข้า
ประเด็นสำคัญโดยสังเขป
หัวข้อที่มีชื่อว่า “ประเด็นสำคัญโดยสังเขป”1. หนังตาหงิกคืออะไร?
หัวข้อที่มีชื่อว่า “1. หนังตาหงิกคืออะไร?”ภาวะหนังตาหงิก (entropion) คือภาวะที่ขอบเปลือกตาม้วนเข้าหาลูกตา ทำให้ขนตาสัมผัสกับดวงตาและทำให้เกิดความเสียหายต่อเยื่อบุกระจกตา ทำให้เกิดอาการตามความรู้สึก เช่น รู้สึกมีสิ่งแปลกปลอม น้ำตาไหล และขี้ตา
ภาวะหนังตาหงิกแบ่งหลักเป็นชนิดแต่กำเนิดและชนิดที่เกิดขึ้นภายหลัง ชนิดที่เกิดขึ้นภายหลังยังแบ่งย่อยเป็นชนิดตามอายุ (เสื่อมสภาพ), ชนิดแผลเป็น, ชนิดเกร็ง, และชนิดเชิงกล พยาธิสรีรวิทยา ตำแหน่งที่พบบ่อย และวิธีการรักษาแตกต่างกันมากตามชนิด ดังนั้นการระบุชนิดที่แม่นยำจึงเป็นข้อกำหนดเบื้องต้นสำหรับการเลือกการรักษา
ระบาดวิทยา
หัวข้อที่มีชื่อว่า “ระบาดวิทยา”ภาวะหนังตาหงิกแต่กำเนิด (epiblepharon) พบได้บ่อยในชาวเอเชียตะวันออกและพบได้ยากในชาวตะวันตก ภาวะหนังตาหงิกในทารกและเด็กเล็กส่วนใหญ่เรียกว่าหนังตาหงิกชนิดผิวหนังหรือหนังตาหงิกชนิดขนตา มักปรากฏรุนแรงกว่าทางด้านจมูกของเปลือกตาล่าง
ภาวะหนังตาหงิกตามอายุเกิดขึ้นบ่อยที่สุดที่เปลือกตาล่างของผู้สูงอายุ ตามการทบทวนของ Lin และคณะ เกิดขึ้นประมาณ 2.1% ของประชากรสูงอายุ และรายงานว่าพบบ่อยกว่าในชาวเอเชียตะวันออก [1]
เกี่ยวกับความสำคัญของการผ่าตัดสำหรับภาวะหนังตาหงิกแต่กำเนิด (epiblepharon) การรักษาโดยการผ่าตัดเป็นมาตรฐานในกรณีที่มีอาการหรือมีความเสียหายของกระจกตา และรายงานหลายฉบับแนะนำให้ผ่าตัดเชิงรุกมากกว่าการรอให้หายเอง [4]
ภาวะหนังตาหงิกชนิดแผลเป็นมีสาเหตุหลักจากโรคริดสีดวงตาทั่วโลก นอกจากนี้ยังเกิดจากกลุ่มอาการสตีเวนส์-จอห์นสัน, เพมฟิกอยด์ที่ตา, และการบาดเจ็บจากสารเคมี แตกต่างจากชนิดอื่นตรงที่สามารถเกิดขึ้นที่เปลือกตาบนได้เช่นกัน
2. อาการหลักและอาการแสดงทางคลินิก
หัวข้อที่มีชื่อว่า “2. อาการหลักและอาการแสดงทางคลินิก”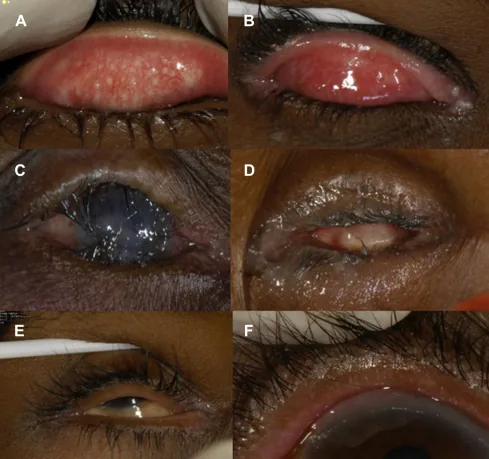
อาการตามความรู้สึก
หัวข้อที่มีชื่อว่า “อาการตามความรู้สึก”อาการตามความรู้สึกของหนังตาหงิกเกิดจากการที่ขนตาหรือผิวหนังเปลือกตาที่หงิกสัมผัสกับผิวตา
- ความรู้สึกมีสิ่งแปลกปลอม: รู้สึกเหมือนมีทรายอยู่ในตาอย่างต่อเนื่อง
- ปวดตา: ปวดเนื่องจากความเสียหายของเยื่อบุกระจกตา
- น้ำตาไหล: น้ำตาไหลแบบรีเฟล็กซ์จากการระคายเคืองผิวตา
- ขี้ตา: การหลั่งที่เพิ่มขึ้นจากการอักเสบและความเสียหายของเยื่อบุผิว
- กลัวแสง: ไวต่อแสงเนื่องจากความเสียหายของเยื่อบุผิวกระจกตา
- การมองเห็นลดลง: เกิดขึ้นเมื่อต้อกระจกหรือสายตาเอียงไม่สม่ำเสมอเป็นมากขึ้น
ระดับความรุนแรงของอาการแตกต่างกันไป แม้ว่าบางรายอาจหายได้เองเมื่อโตขึ้น แต่อาการที่ยืดเยื้ออาจเป็นอุปสรรคต่อพัฒนาการทางการมองเห็นหรือส่งผลเสียต่ออารมณ์ ซึ่งจำเป็นต้องได้รับการผ่าตัด
อาการแสดงทางคลินิก
หัวข้อที่มีชื่อว่า “อาการแสดงทางคลินิก”- การพลิกกลับของขอบเปลือกตา: สามารถสังเกตเห็นการหันเข้าหาลูกตาได้ด้วยการตรวจดู
- ขนตาสัมผัสกระจกตาและเยื่อบุตา: สามารถยืนยันบริเวณที่สัมผัสได้ด้วยการย้อมฟลูออเรสซีน
- ความเสียหายของเยื่อบุผิวกระจกตา: เกิดกระจกตาอักเสบแบบจุดตื้น การกร่อน และความขุ่น
- เยื่อบุตาคั่งและอักเสบ: การเปลี่ยนแปลงปฏิกิริยาจากการกระตุ้นเรื้อรัง
ลักษณะเฉพาะตามชนิด
หัวข้อที่มีชื่อว่า “ลักษณะเฉพาะตามชนิด”ในชนิดแต่กำเนิด (epiblepharon) การพลิกกลับจะรุนแรงกว่าทางด้านจมูกของเปลือกตาล่าง และอาจพบการก้มศีรษะโดยยื่นคางไปข้างหน้า (ท่าชดเชย) ในชนิดตามวัย เปลือกตาล่างทั้งหมดจะพลิกกลับ และผิวหนังเปลือกตาทั้งหมดรวมถึงขนตาจะสัมผัสกับกระจกตาและเยื่อบุตา ในชนิดแผลเป็น จะพบพังผืดและการหดสั้นของเยื่อบุตา และอาจเกิดที่เปลือกตาบนได้เช่นกัน ในชนิดเกร็ง จะมีการพลิกกลับร่วมกับการหดเกร็งของกล้ามเนื้อ orbicularis อย่างรุนแรง
ในชนิดแต่กำเนิด (epiblepharon) เมื่อโครงสร้างใบหน้าเจริญเติบโตและปริมาตรเบ้าตาเพิ่มขึ้น ส่วนเกินของเนื้อเยื่อด้านหน้าอาจลดลงสัมพัทธ์และหายได้เอง อย่างไรก็ตาม ในเด็กวัยเรียนที่มีสายตาที่แก้ไขแล้วต่ำกว่า 1.0 มีความเสี่ยงต่อภาวะตาขี้เกียจ ดังนั้นจึงควรพิจารณาผ่าตัดอย่างจริงจังโดยไม่รอให้ดีขึ้นเอง ในชนิดตามวัยและชนิดแผลเป็น ไม่สามารถคาดหวังการหายเองได้
3. การจำแนกและชนิดของโรค
หัวข้อที่มีชื่อว่า “3. การจำแนกและชนิดของโรค”หนังตาหงิกแบ่งออกเป็น 5 ชนิดตามความแตกต่างทางพยาธิสรีรวิทยา เนื่องจากแผนการรักษาแตกต่างกันโดยพื้นฐานในแต่ละชนิด การระบุชนิดให้ถูกต้องตั้งแต่การตรวจครั้งแรกจึงเป็นสิ่งสำคัญ
| ชนิด | พยาธิสภาพ | ตำแหน่งที่พบบ่อย | อายุที่พบบ่อย | ลักษณะสำคัญ |
|---|---|---|---|---|
| แต่กำเนิด (หนังตาหงิก/เอพิเบิลฟารอน) | ชั้นหน้าส่วนเกิน (ผิวหนัง+กล้ามเนื้อ orbicularis oculi เกินมาตั้งแต่เกิด) | ด้านจมูกของหนังตาล่าง | ทารกและเด็กเล็ก | พบบ่อยในชาวเอเชียตะวันออก บางรายหายได้เอง |
| ตามอายุ (เสื่อมสภาพ/involutional) | การหย่อนของเนื้อเยื่อรองรับหนังตาล่าง (เช่น aponeurosis ของกล้ามเนื้อดึงรั้ง) | หนังตาล่าง | ผู้สูงอายุ | พบบ่อยที่สุด การทำ Hotz เพียงอย่างเดียวไม่เหมาะสม |
| ชนิดแผลเป็น (cicatricial) | การหดรั้งของแผ่นหลัง (กระดูกอ่อนเปลือกตาและเยื่อบุตา) | เปลือกตาบนและล่าง | ทุกวัย | เกิดจากโรคริดสีดวงตา, กลุ่มอาการสตีเวนส์-จอห์นสัน, โรคเพมฟิกอยด์ที่ตา ฯลฯ |
| ชนิดเกร็ง (spastic) | การหดเกร็งของกล้ามเนื้อ orbicularis (overriding) | เปลือกตาล่าง | ผู้สูงอายุ | มักเกิดหลังการผ่าตัดหรือการอักเสบของผิวตา |
| ชนิดกลไก (mechanical) | ปริมาตรลูกตาลดลง | เปลือกตาล่าง | ทุกวัย | ภาวะไม่มีลูกตา, ลูกตาฝ่อ, ไขมันเบ้าตาฝ่อ |
รายละเอียดของแต่ละชนิด
หัวข้อที่มีชื่อว่า “รายละเอียดของแต่ละชนิด”แต่กำเนิด (หนังตาชั้นในเกิน)
สาระสำคัญของพยาธิสภาพคือชั้นหน้าของหนังตา (ผิวหนัง + กล้ามเนื้อ orbicularis) มีมากเกินแต่กำเนิดเมื่อเทียบกับชั้นหลัง (tarsus) ในคนเอเชียตะวันออก การมี epicanthus (หนังตาชั้นใน) ทำให้ชั้นหน้าส่วนเกินรุนแรงขึ้น และการพัฒนาของ tarsus ด้านจมูกไม่ดีก็เป็นปัจจัยหนึ่ง เมื่อเจริญเติบโต การพัฒนาโครงสร้างใบหน้าและการเพิ่มปริมาตรเบ้าตาจะช่วยแก้ไขชั้นหน้าส่วนเกินได้ค่อนข้างมาก จึงอาจหายได้เอง
ตามอายุ (เสื่อม)
สาระสำคัญของพยาธิสภาพคือการหย่อนของเอ็นกล้ามเนื้อดึงหนังตาล่าง (lower eyelid retractor) การหย่อนของเอ็นทำให้ขอบล่างของ tarsus เคลื่อนไปข้างหน้าและข้างบน ส่งผลให้ขอบหนังตาเคลื่อนเข้าด้านใน (ลงล่าง) เกิดภาวะหนังตาหงิก การหย่อนของกล้ามเนื้อ orbicularis และการเปลี่ยนแปลงทิศทางการออกแรงก็เป็นปัจจัยกระตุ้น การฝ่อของไขมันเบ้าตาและตาโหล (enophthalmos) ตามอายุอาจมีส่วนร่วม เนื่องจากพยาธิสภาพคือการหย่อนของเนื้อเยื่อรองรับ วิธี Hotz ที่แก้ไขเฉพาะชั้นหน้าส่วนเกินจึงไม่เหมาะสม
แผลเป็น
เกิดจากการหดรั้งของชั้นหลัง (tarsus และเยื่อบุตา) จากเนื้อเยื่อแผลเป็นหลังการบาดเจ็บหรืออักเสบ การสั้นลงของชั้นหลังทำให้ขอบหนังตาพับเข้าด้านใน สาเหตุรวมถึง: โรคริดสีดวงตา (เยื่อบุตาอักเสบเรื้อรังจาก Chlamydia trachomatis → แผลเป็น), กลุ่มอาการสตีเวนส์-จอห์นสัน (แผลเป็นเยื่อบุตากว้างจากผื่นยารุนแรง), โรคเพมฟิกอยด์ตา (แผลเป็นเยื่อบุตาลุกลามจากภูมิต้านตนเอง), หลังสารเคมีหรือความร้อนไหม้ ลักษณะเด่นคือสามารถเกิดที่หนังตาบนได้เช่นกัน
เกร็ง
เกิดจากการเกร็งอย่างรุนแรงของกล้ามเนื้อ orbicularis ทำให้ขอบหนังตาหมุนเข้าด้านใน มักเกิดจากการหดเกร็งสะท้อนของ orbicularis หลังผ่าตัดหรือการอักเสบของผิวตา
เชิงกล
เกิดจากปริมาตรลูกตาลดลง เช่น ตาบอดไม่มีลูกตา, ลูกตาฝ่อ, หรือไขมันเบ้าตาฝ่อ ตาโหล (enophthalmos) ทำให้หนังตาไม่สามารถรองรับลูกตาได้ เกิดหนังตาหงิก สามารถดีขึ้นได้ด้วยการใส่ตาเทียมที่เหมาะสม
4. การวินิจฉัยและวิธีการตรวจ
หัวข้อที่มีชื่อว่า “4. การวินิจฉัยและวิธีการตรวจ”การตรวจดูและการซักประวัติ
หัวข้อที่มีชื่อว่า “การตรวจดูและการซักประวัติ”การตรวจดูภาวะขนตาสัมผัสผิวตาทำได้ง่าย ระบุขอบเขตและระดับการพับของหนังตา และตำแหน่งที่ขนตาสัมผัส
ในการซักประวัติ ให้ยืนยันว่าหนังตาหงิกเป็นแต่กำเนิดหรือเกิดขึ้นภายหลัง หากหนังตาหงิกที่ไม่มีมาก่อนเกิดขึ้นในวัยหนุ่มสาวหรือวัยกลางคน ควรพิจารณาปัจจัยเช่นการบาดเจ็บหรืออักเสบ ตรวจสอบประวัติการบาดเจ็บ การผ่าตัด หรือโรคตาอักเสบ (เช่น SJS, เพมฟิกอยด์ตา) ด้วย
การตรวจ
หัวข้อที่มีชื่อว่า “การตรวจ”- การตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด (Slit lamp): ประเมินสภาพขอบเปลือกตาและขนตา การมีแผลเป็นที่เยื่อบุตา และประเมินความเสียหายของเยื่อบุกระจกตา
- การย้อมด้วยฟลูออเรสซีน: เพื่อยืนยันขอบเขตและความรุนแรงของความเสียหายของเยื่อบุกระจกตา
- การตรวจวัดสายตาและการหาค่าสายตาผิดปกติ: ประเมินสายตาเอียงที่เกิดจากสาเหตุ ในเด็ก การวัดสายตาที่แก้ไขแล้วมีความสัมพันธ์โดยตรงกับการตัดสินใจผ่าตัด
การพิจารณาข้อบ่งชี้ในการผ่าตัด
หัวข้อที่มีชื่อว่า “การพิจารณาข้อบ่งชี้ในการผ่าตัด”ข้อบ่งชี้ในการผ่าตัดพิจารณาจากอาการที่ผู้ป่วยรู้สึก ร่วมกับระดับสายตา สายตาเอียงที่เกิดจากสาเหตุ และระดับความเสียหายของเยื่อบุกระจกตาหรือความขุ่นของกระจกตา แม้ว่าขนตาคว่ำอาจดีขึ้นได้เองตามอายุ แต่ควรแนะนำให้ผ่าตัดอย่างยิ่งในเด็กวัยเรียนหรือเด็กเล็กที่มีสายตาที่แก้ไขแล้วต่ำกว่า 1.0
การวินิจฉัยแยกโรค
หัวข้อที่มีชื่อว่า “การวินิจฉัยแยกโรค”- ภาวะขนตาคว่ำ (trichiasis): ไม่มีการพลิกกลับของเปลือกตาทั้งหมด มีเพียงขนตาแต่ละเส้นที่เจริญผิดทิศทาง ตำแหน่งเปลือกตาปกติ
- ภาวะขนตาคว่ำเทียม: การสัมผัสของขนตาที่ดูเหมือนเกิดจากหนังตาชั้นใน (epicanthus) ขอบเปลือกตาไม่ได้พลิกเข้าด้านใน
- โรคต้อหินแต่กำเนิด: การสัมผัสของขนตาเชิงกลเนื่องจากลูกตาโต (ตาวัว) ร่วมกับความดันลูกตาสูงและเส้นผ่านศูนย์กลางกระจกตาเพิ่มขึ้น
ภาวะหนังตาคว่ำ (entropion) เป็นภาวะที่ขอบเปลือกตาทั้งหมดพลิกเข้าหาลูกตา โดยมีความผิดปกติของตำแหน่งเปลือกตาเป็นสาเหตุพื้นฐาน ในทางตรงกันข้าม ภาวะขนตาคว่ำ (trichiasis) เป็นภาวะที่ตำแหน่งขอบเปลือกตาปกติ แต่ขนตาแต่ละเส้นเปลี่ยนทิศทางไปทางด้านหลัง (เข้าหาลูกตา) การรักษาก็แตกต่างกัน: หนังตาคว่ำจำเป็นต้องผ่าตัดเพื่อแก้ไขตำแหน่งเปลือกตา ในขณะที่ขนตาคว่ำรักษาหลักด้วยการถอนขนตาที่ผิดปกติ การจี้ด้วยไฟฟ้า หรือการจี้เย็น
5. วิธีการรักษามาตรฐาน
หัวข้อที่มีชื่อว่า “5. วิธีการรักษามาตรฐาน”5-1. การรักษาแบบประคับประคอง
หัวข้อที่มีชื่อว่า “5-1. การรักษาแบบประคับประคอง”เด็ก (อายุประมาณ 2 ปีลงมา)
เนื่องจากขนตาบางและอ่อนนุ่ม ความเสียหายต่อกระจกตาจึงค่อนข้างเล็กน้อย สามารถสังเกตอาการแบบประคับประคองโดยปกป้องกระจกตาด้วยยาหยอดตาโซเดียมไฮยาลูโรเนต แนวทางนี้สมเหตุสมผลในช่วงที่คาดว่าจะหายได้เองตามธรรมชาติเมื่อเจริญเติบโต
หนังตาหงิกในจากอาการเกร็ง
การฉีดโบทูลินัมทอกซินสามารถบรรเทาอาการเกร็งของกล้ามเนื้อ orbicularis oculi ทำให้หนังตาหงิกในดีขึ้น ผลเป็นเพียงชั่วคราว ดังนั้นการกำจัดสาเหตุพื้นฐาน (การอักเสบหลังผ่าตัด โรคผิวตา) จึงมีความสำคัญ
หนังตาหงิกในเชิงกล
พยายามแก้ไขหนังตาหงิกในโดยการใช้ตาเทียมที่เหมาะสม การปรับรูปทรงและขนาดของตาเทียมให้เข้ากับปริมาตรเบ้าตาจะช่วยรองรับหนังตาได้ดีขึ้น
5-2. การผ่าตัดหนังตาหงิกในแต่กำเนิด (ในเด็ก)
หัวข้อที่มีชื่อว่า “5-2. การผ่าตัดหนังตาหงิกในแต่กำเนิด (ในเด็ก)”ข้อบ่งชี้ในการผ่าตัด
พิจารณาผ่าตัดหากมีข้อใดข้อหนึ่งต่อไปนี้:
- กรณีที่อาการคงอยู่และไม่คาดว่าจะหายเอง
- กรณีที่มีความเสี่ยงต่อภาวะตาขี้เกียจ (อายุวัยเรียนหรือต่ำกว่า สายตาแก้ไขแล้วต่ำกว่า 1.0)
- กรณีที่มีผลกระทบทางลบต่อด้านอารมณ์
การผ่าตัดแบบเปิด (วิธี Hotz)
วิธี Hotz เป็นเทคนิคที่รวมการตัดผิวหนังส่วนเกินและการแก้ไขการพลิกของขอบหนังตาด้วยการเย็บ
- การตัดผิวหนังส่วนเกินควรให้น้อยที่สุด ประมาณ 1-2 มม.
- บริเวณที่ตัดควรหลีกเลี่ยง punctum lacrimale ทางด้านข้าง และครอบคลุมประมาณ 2/3 ของหนังตาด้านจมูก
- จัดการกล้ามเนื้อ orbicularis โดยคงไว้ให้มากที่สุด
- ร้อยไหมไนลอน 6-0
- ลำดับการร้อยไหม: ผิวหนังด้านล่าง → ครึ่งความหนาของ tarsal plate → ผิวหนังด้านขอบเปลือกตา
วิธีการร้อยไหม (วิธีฝังไหม)
เป็นเทคนิคที่ลดการกรีดผิวหนังให้น้อยที่สุด และใช้เพียงการร้อยไหมเพื่อพลิกขอบเปลือกตาออกด้านนอก
- ใช้ไหมไนลอน 7-0 และเข็มมุม 0
- ร้อยไหม 3 จุดที่เปลือกตาบน และ 2-3 จุดที่เปลือกตาล่าง
- ความแรงของการผูกควรให้ปมฝังอยู่ใต้ผิวหนังเนื่องจากแรงตึงของไหม
5-3. การผ่าตัดหนังตาคว่ำล่างจากอายุ (เสื่อม)
หัวข้อที่มีชื่อว่า “5-3. การผ่าตัดหนังตาคว่ำล่างจากอายุ (เสื่อม)”สำหรับหนังตาคว่ำล่างจากอายุ หลักการคือเลือกเทคนิคการผ่าตัดที่แก้ไขการหย่อนของเนื้อเยื่อรองรับ tarsal plate Lin และคณะได้จำแนกปัจจัยหลักของหนังตาคว่ำล่างจากอายุเป็นสามองค์ประกอบ: “การหย่อนในแนวตั้งของเปลือกตาล่าง การหย่อนในแนวนอน และการทับซ้อนของกล้ามเนื้อ orbicularis ก่อนผนังกั้นเหนือกล้ามเนื้อ orbicularis ก่อน tarsal” และรายงานว่าการรวมเทคนิคที่แก้ไขปัจจัยเหล่านี้โดยตรงช่วยลดอัตราการกลับเป็นซ้ำ [1] แบ่งออกเป็นสามระบบใหญ่
1. การทำให้ aponeurosis กล้ามเนื้อดึงเปลือกตาล่างสั้นลง
ทำให้ aponeurosis กล้ามเนื้อดึงที่หย่อนสั้นลงและยึดใหม่เพื่อนำ tarsal plate กลับสู่ตำแหน่งปกติ จึงแก้ไขการหย่อนในแนวตั้ง
- วิธี Jones ดัดแปลง
- วิธีคาคิซากิ (Kakizaki method)
2. การทำให้เนื้อเยื่อรองรับแนวนอนของเปลือกตาสั้นลง
ทำให้เนื้อเยื่อรองรับเปลือกตาที่หย่อนคล้อยในแนวนอนสั้นลง เพื่อฟื้นฟูความตึงโดยรวมของเปลือกตา
- การผ่าตัด Wheeler ดัดแปลงร่วมกับการผ่าตัด Kuhitomo
- วิธี lateral tarsal strip
3. การผสมผสานวิธีการข้างต้น
สำหรับการหย่อนคล้อยแบบผสมทั้งแนวตั้งและแนวนอน จะเลือกเทคนิคที่รวมทั้งสองอย่างเข้าด้วยกัน ในกรณีที่หย่อนคล้อยแบบผสม การจัดการนี้มีประสิทธิภาพในการป้องกันการกลับเป็นซ้ำ ในการทดลองแบบสุ่มมีกลุ่มควบคุมของ Nakos กลุ่ม lateral tarsal strip (อัตราความสำเร็จ 88.5% ที่ 12 เดือน) แสดงผลลัพธ์ที่ดีกว่าอย่างมีนัยสำคัญเมื่อเทียบกับกลุ่มเย็บแบบพลิกกลับ (everting sutures) (57.1%) [2] ในรายงานผลระยะยาวของ Jang พบการกลับเป็นซ้ำใน 49.3% ของกรณีภายใน 2 ปีด้วยวิธี Quickert เพียงอย่างเดียว และในผู้ชายและกรณีที่มีการหย่อนคล้อยแนวนอนของเปลือกตาล่าง ควรพิจารณาใช้เทคนิคอื่นร่วมด้วย [3]
5-4. การรักษาภาวะหนังตาหงิกจากแผลเป็น (cicatricial entropion)
หัวข้อที่มีชื่อว่า “5-4. การรักษาภาวะหนังตาหงิกจากแผลเป็น (cicatricial entropion)”ข้อกำหนดเบื้องต้นคือการประเมินและควบคุมกิจกรรมของโรคปฐมภูมิ (ริดสีดวงตา, กลุ่มอาการสตีเวนส์-จอห์นสัน, เพมฟิกอยด์ตา ฯลฯ) การผ่าตัดแก้ไขจะดำเนินการสำหรับการหดรั้งของแผลเป็นที่ชั้นหลัง แต่ในโรคแผลเป็นที่ลุกลาม (เพมฟิกอยด์ตา, ภายหลัง SJS รุนแรง) การเกิดแผลเป็นจะดำเนินต่อไปหลังการผ่าตัด ดังนั้นจึงมักเป็นกรณีที่รักษายากและอาจต้องผ่าตัดหลายครั้ง Ross และคณะรายงานว่าเทคนิคที่เน้นการ repositioning ชั้นหน้าและการหมุน tarsal ปลาย ซึ่งก็คือ “การ repositioning และเลื่อนเนื้อเยื่อกลับโดยไม่ตัดออก” มีประโยชน์สำหรับหนังตาหงิกจากแผลเป็นของเปลือกตาบน และโดยเฉพาะในโรคภูมิคุ้มกันที่ลุกลาม ควรหลีกเลี่ยงการตัดออก [5] หนังตาหงิกจากแผลเป็นริดสีดวงตา/ขนตาคด (trachomatous cicatricial entropion/trichiasis) เป็นสาเหตุสำคัญของการตาบอดทั่วโลก และการหมุน tarsal สองชั้น (bilamellar tarsal rotation) เป็นวิธีการผ่าตัดมาตรฐานตามกลยุทธ์ SAFE ของ WHO [6]
5-5. ข้อควรระวังหลังการผ่าตัด
หัวข้อที่มีชื่อว่า “5-5. ข้อควรระวังหลังการผ่าตัด”หลังการผ่าตัด จะมีอาการบวม (edema) เสมอ ในหนังตาหงิกแต่กำเนิด อัตราการกลับเป็นซ้ำจะสูงกว่า การผ่าตัดซ้ำสำหรับการกลับเป็นซ้ำเนื่องจากการแก้ไขน้อยเกินไปไม่ยากมากนัก สิ่งสำคัญคือต้องอธิบายความเป็นไปได้ของการกลับเป็นซ้ำให้ผู้ป่วย/ผู้ปกครองทราบล่วงหน้า
ไม่เหมาะสม พยาธิสรีรวิทยาของหนังตาหงิกล่างที่เกี่ยวข้องกับอายุคือการหย่อนคล้อยของ aponeurosis กล้ามเนื้อดึงรั้งเปลือกตาล่าง และการแก้ไขส่วนเกินของชั้นหน้าด้วยวิธี Hotz เพียงอย่างเดียวไม่สามารถจัดการกับแก่นของโรคได้ ทำให้อัตราการกลับเป็นซ้ำสูง หลักการพื้นฐานคือการเลือกเทคนิคการทำให้ aponeurosis กล้ามเนื้อดึงรั้งสั้นลง เช่น วิธี Jones ดัดแปลงหรือวิธี Kakizaki หรือการทำให้เนื้อเยื่อรองรับแนวนอนสั้นลง เช่น วิธี lateral tarsal strip หรือการผสมผสานกัน
จนถึงอายุประมาณ 2 ปี ขนตาจะบางและอ่อนนุ่ม และความเสียหายของกระจกตาน้อย ดังนั้นจึงสามารถติดตามผลได้ในขณะที่ปกป้องด้วยยาหยอดโซเดียมไฮยาลูโรเนต อย่างไรก็ตาม ในเด็กวัยเรียนหรือต่ำกว่าที่มีค่าสายตาที่แก้ไขแล้วต่ำกว่า 1.0 แนะนำให้ผ่าตัดอย่างจริงจังเพื่อป้องกันการลุกลามของภาวะตาขี้เกียจ หากอาการยังคงอยู่และส่งผลเสียต่ออารมณ์ การผ่าตัดก็เป็นข้อบ่งชี้เช่นกัน
6. พยาธิสรีรวิทยาและกลไกการเกิดโรคโดยละเอียด
หัวข้อที่มีชื่อว่า “6. พยาธิสรีรวิทยาและกลไกการเกิดโรคโดยละเอียด”กายวิภาคพื้นฐานของเปลือกตา
หัวข้อที่มีชื่อว่า “กายวิภาคพื้นฐานของเปลือกตา”เปลือกตาประกอบด้วยสองชั้น: ชั้นหน้าและชั้นหลัง
- ชั้นหน้า: ผิวหนัง + กล้ามเนื้อ orbicularis (ควบคุมโดยเส้นประสาทสมองคู่ที่ 7)
- ชั้นหลัง: กระดูกอ่อนตา (tarsus) + เยื่อบุตา และที่เปลือกตาบน: aponeurosis ของกล้ามเนื้อ levator + กล้ามเนื้อ Müller ที่เปลือกตาล่าง: aponeurosis ของกล้ามเนื้อดึงเปลือกตาล่าง
ความสมดุลระหว่างชั้นหน้าและชั้นหลังกำหนดตำแหน่งของขอบเปลือกตา การเกิน การสั้นลง หรือการหย่อนของชั้นใดชั้นหนึ่งเป็นพื้นฐานของพยาธิสภาพ
กลไกแต่กำเนิด (ขนตาคว่ำ / หนังตาชั้นเกิน)
หัวข้อที่มีชื่อว่า “กลไกแต่กำเนิด (ขนตาคว่ำ / หนังตาชั้นเกิน)”การเกินแต่กำเนิดของชั้นหน้า (ผิวหนัง + กล้ามเนื้อ orbicularis) เมื่อเทียบกับชั้นหลัง (กระดูกอ่อนตา) เป็นพยาธิสภาพพื้นฐาน เนื้อเยื่อชั้นหน้าที่เกินจะดันขนตาเข้าด้านใน ในคนเอเชียตะวันออก การมีรอยพับหนังตาชั้นใน (epicanthus) ทำให้การเกินของชั้นหน้ารุนแรงขึ้น และการพัฒนาของกระดูกอ่อนตาด้านจมูกที่ไม่ดีก็เป็นปัจจัยหนึ่ง เมื่อเติบโตขึ้น การพัฒนาโครงกระดูกใบหน้าและการเพิ่มปริมาตรเบ้าตาจะช่วยลดการเกินสัมพัทธ์ของชั้นหน้า ทำให้ขอบเปลือกตากลับสู่ตำแหน่งปกติและเกิดการหายเอง
กลไกที่เกี่ยวข้องกับอายุ (เสื่อม)
หัวข้อที่มีชื่อว่า “กลไกที่เกี่ยวข้องกับอายุ (เสื่อม)”การหย่อนและบางของ aponeurosis กล้ามเนื้อดึงเปลือกตาล่างที่เกี่ยวข้องกับอายุเป็นจุดเริ่มต้น การหย่อนของ aponeurosis ทำให้ขอบล่างของกระดูกอ่อนตาเคลื่อนไปข้างหน้าและข้างบน ส่งผลให้ขอบเปลือกตาเคลื่อนลงและเข้าด้านในทำให้เกิดขนตาคว่ำ กล้ามเนื้อ orbicularis ก็หย่อนตามอายุ และการเปลี่ยนแปลงทิศทางการออกแรงของมันยิ่งกระตุ้นให้ขนตาคว่ำมากขึ้น เมื่อเกิดการฝ่อของไขมันเบ้าตาและตาโหล (enophthalmos) เปลือกตาจะแยกออกจากลูกตา ทำให้ขนตาคว่ำรุนแรงขึ้นเนื่องจากการขาดการรองรับ
กลไกจากแผลเป็น
หัวข้อที่มีชื่อว่า “กลไกจากแผลเป็น”เนื้อเยื่อแผลเป็นหลังการบาดเจ็บหรือการอักเสบทำให้ชั้นหลัง (กระดูกอ่อนตาและเยื่อบุตา) หดรั้งเป็นสาเหตุหลัก การสั้นลงของชั้นหลังทำให้ขอบเปลือกตาพลิกเข้าด้านใน
- โรคริดสีดวงตา (Trachoma): เยื่อบุตาอักเสบเรื้อรังซ้ำๆ จาก Chlamydia trachomatis ทำให้เกิดแผลเป็นที่เยื่อบุตาบนอย่างต่อเนื่อง
- กลุ่มอาการสตีเวนส์-จอห์นสัน (SJS): เกิดแผลเป็นหลังจากความเสียหายอย่างกว้างขวางต่อเยื่อบุผิวเยื่อบุตาและกระจกตาที่เกี่ยวข้องกับผื่นยารุนแรง
- โรคเพมฟิกอยด์เยื่อบุตาอักเสบชนิดมีแผลเป็น (ocular cicatricial pemphigoid): การเกิดแผลเป็นที่เยื่อบุตาอย่างต่อเนื่องจากกลไกภูมิต้านตนเอง และแผลเป็นยังคงดำเนินต่อไปในช่วงที่โรคยัง active
กลไกการหดเกร็ง
หัวข้อที่มีชื่อว่า “กลไกการหดเกร็ง”เกิดจากการหดเกร็งของกล้ามเนื้อ orbicularis oculi (spasm) ซึ่งทำให้ขอบเปลือกตาหมุนเข้าด้านใน มักเกิดจากการกระตุ้นหลังผ่าตัด การอักเสบของผิวตา หรือตาแห้ง ซึ่งทำให้เกิดการหดตัวของกล้ามเนื้อ orbicularis แบบรีเฟล็กซ์ การฉีดโบทูลินัมทอกซินอาจได้ผลร่วมกับการรักษาโรคพื้นเดิม
7. การพยากรณ์โรคและดำเนินโรค
หัวข้อที่มีชื่อว่า “7. การพยากรณ์โรคและดำเนินโรค”แต่กำเนิด (หนังตาหงิก)
แม้ว่าบางรายจะดีขึ้นเองเมื่อโตขึ้น แต่รายที่มีอาการต่อเนื่องหรือมีความเสี่ยงต่อภาวะตามัวจำเป็นต้องผ่าตัด การจัดการภาวะตามัว (สายตาเอียงที่กระจกตา → สายตาต่างข้าง) มีความสำคัญ และจำเป็นต้องประเมินการมองเห็นอย่างสม่ำเสมอหลังผ่าตัด อัตราการกลับเป็นซ้ำค่อนข้างสูงทั้งในวิธีกรีดและวิธีร้อยไหม และการผ่าตัดซ้ำทำได้ค่อนข้างง่าย
ที่เกี่ยวข้องกับอายุ
การพยากรณ์โรคหลังผ่าตัดดีหากเลือกเทคนิคที่เหมาะสม (การทำให้เอ็น levator สั้นลง + การทำให้เนื้อเยื่อรองรับแนวนอนสั้นลง) การกลับเป็นซ้ำอาจเกิดขึ้นได้ แต่สามารถจัดการได้ด้วยการผ่าตัดซ้ำ อัตราการกลับเป็นซ้ำสูงหากรักษาด้วยวิธี Hotz เพียงอย่างเดียว
ชนิดมีแผลเป็น
การจัดการโรคพื้นเดิมมีผลอย่างมากต่อการพยากรณ์โรค ในโรคที่มีแผลเป็นแบบลุกลาม (โรคเพมฟิกอยด์เยื่อบุตาอักเสบชนิดมีแผลเป็น, กลุ่มอาการสตีเวนส์-จอห์นสันชนิดรุนแรง) การรักษาทำได้ยากและอาจต้องผ่าตัดหลายครั้ง แผลเป็นหลังผ่าตัดยังคงดำเนินต่อไปตราบใดที่โรคพื้นเดิมยัง active ดังนั้นจึงจำเป็นต้องร่วมมือกับอายุรกรรม ผิวหนัง และภูมิคุ้มกันวิทยา
ชนิดหดเกร็ง
สามารถบรรลุการดีขึ้นชั่วคราวด้วยโบทูลินัมทอกซิน แต่ผลจะหายไปหลังจากไม่กี่เดือน สิ่งสำคัญคือต้องกำจัดปัจจัยกระตุ้นพื้นฐาน เช่น การอักเสบของผิวตาและตาแห้ง
8. เอกสารอ้างอิง
หัวข้อที่มีชื่อว่า “8. เอกสารอ้างอิง”-
Lin P, Kitaguchi Y, Mupas-Uy J, Sabundayo MS, Takahashi Y, Kakizaki H. Involutional lower eyelid entropion: causative factors and therapeutic management. Int Ophthalmol. 2019;39(8):1895-1907. PMID: 30315389. https://pubmed.ncbi.nlm.nih.gov/30315389/
-
Nakos EA, Boboridis KG, Kakavouti-Doudou AA, Almaliotis DD, Sioulis CE, Karampatakis VE. Randomized Controlled Trial Comparing Everting Sutures with a Lateral Tarsal Strip for Involutional Lower Eyelid Entropion. Ophthalmol Ther. 2019;8(3):397-406. PMID: 31127533. https://pubmed.ncbi.nlm.nih.gov/31127533/
-
Jang SY, Choi SR, Jang JW, Kim SJ, Choi HS. Long-term surgical outcomes of Quickert sutures for involutional lower eyelid entropion. J Craniomaxillofac Surg. 2014;42(8):1629-1631. PMID: 24962041. https://pubmed.ncbi.nlm.nih.gov/24962041/
-
Woo KI, Kim YD. Management of epiblepharon: state of the art. Curr Opin Ophthalmol. 2016;27(5):433-438. PMID: 27213926. https://pubmed.ncbi.nlm.nih.gov/27213926/
-
Ross AH, Cannon PS, Selva D, Malhotra R. Management of upper eyelid cicatricial entropion. Clin Exp Ophthalmol. 2011;39(6):526-536. PMID: 21819506. https://pubmed.ncbi.nlm.nih.gov/21819506/
-
Rajak SN, Collin JRO, Burton MJ. Trachomatous trichiasis and its management in endemic countries. Surv Ophthalmol. 2012;57(2):105-135. PMID: 22285842. PMCID: PMC3316859. https://pubmed.ncbi.nlm.nih.gov/22285842/
