
ต้อหินแต่กำเนิด (Developmental Glaucoma)
ประเด็นสำคัญโดยสังเขป
หัวข้อที่มีชื่อว่า “ประเด็นสำคัญโดยสังเขป”1. โรคต้อหินจากพัฒนาการคืออะไร
หัวข้อที่มีชื่อว่า “1. โรคต้อหินจากพัฒนาการคืออะไร”โรคต้อหินจากพัฒนาการ (developmental glaucoma) เป็นโรคต้อหินที่เกิดจากความผิดปกติของพัฒนาการของทางระบายอารมณ์ขันน้ำ (aqueous humor) จำแนกตามระยะเวลาที่เกิดเป็นโรคต้อหินจากพัฒนาการชนิดเริ่มต้นเร็วและชนิดเริ่มต้นช้า1).
ชนิดเริ่มต้นเร็วสอดคล้องกับโรคต้อหินแต่กำเนิดปฐมภูมิ (PCG) แบบดั้งเดิม สาเหตุของความดันลูกตาสูงจำกัดอยู่ที่ความผิดปกติของพัฒนาการของ trabecular meshwork เกิดขึ้นก่อนอายุ 3-4 ปี โดยมีเส้นผ่านศูนย์กลางกระจกตาเพิ่มขึ้น (ตาวัว) ชนิดเริ่มต้นช้ามีความผิดปกติของมุมและ trabecular meshwork เล็กน้อย ดังนั้นจึงเริ่มมีอาการช้า และดำเนินไปคล้ายกับโรคต้อหินมุมเปิดปฐมภูมิ เกิดขึ้นในช่วงอายุ 10-20 ปี
ระบบการจำแนก
หัวข้อที่มีชื่อว่า “ระบบการจำแนก”มีระบบการจำแนกหลายระบบสำหรับโรคต้อหินในเด็ก แนวทางปฏิบัติทางคลินิกโรคต้อหินจำแนกเป็นสามประเภท: เริ่มต้นเร็ว เริ่มต้นช้า และโรคต้อหินจากพัฒนาการร่วมกับความผิดปกติแต่กำเนิดอื่นๆ1) ในระดับสากล การจำแนกโดยเครือข่ายวิจัยโรคต้อหินในเด็ก (CGRN) ได้รับการรับรองโดยสมาคมโรคต้อหินโลก (WGA) และคณะกรรมการจักษุวิทยาอเมริกัน (ABO)2).
| การจำแนก | การจำแนกของญี่ปุ่น | การจำแนก CGRN |
|---|---|---|
| ปฐมภูมิเริ่มต้นเร็ว | โรคต้อหินจากพัฒนาการชนิดเริ่มต้นเร็ว | โรคต้อหินแต่กำเนิดปฐมภูมิ (PCG) |
| ปฐมภูมิเริ่มต้นช้า | โรคต้อหินจากพัฒนาการชนิดเริ่มต้นช้า | โรคต้อหินมุมเปิดในวัยรุ่น (JOAG) |
| ร่วมกับความผิดปกติแต่กำเนิด | โรคต้อหินที่เกิดจากพัฒนาการร่วมกับความผิดปกติแต่กำเนิดอื่นๆ | ทุติยภูมิ: เกี่ยวข้องกับความผิดปกติของดวงตาแต่กำเนิด |
| ร่วมกับโรคทางระบบ | (รวมอยู่ในข้างต้น) | ทุติยภูมิ: เกี่ยวข้องกับโรคทางระบบแต่กำเนิด |
| ปัจจัยที่เกิดขึ้นภายหลัง | (รวมอยู่ในข้างต้น) | ทุติยภูมิ: ปัจจัยที่เกิดขึ้นภายหลัง |
| หลังการผ่าตัด | (รวมอยู่ในข้างต้น) | ทุติยภูมิ: หลังผ่าตัดต้อกระจก |
PCG ยังแบ่งย่อยตามอายุที่เริ่มมีอาการเป็นระยะทารกแรกเกิด (0–1 เดือน) ระยะทารก (1–24 เดือน) และระยะเริ่มช้า (≥2 ปี)2) JOAG เริ่มมีอาการหลังจากอายุ 4 ปี โดยไม่มีการขยายของลูกตา และมุมตาดูปกติ2).
โรคต้อหินทุติยภูมิในเด็ก ได้แก่ โรคต้อหินที่เกี่ยวข้องกับความผิดปกติของดวงตาแต่กำเนิด เช่น ความผิดปกติของ Axenfeld-Rieger, ความผิดปกติของ Peters และภาวะไม่มีม่านตา; โรคต้อหินที่เกี่ยวข้องกับโรคทางระบบแต่กำเนิด เช่น กลุ่มอาการ Sturge-Weber และกลุ่มอาการดาวน์; โรคต้อหินจากปัจจัยที่เกิดขึ้นภายหลัง เช่น ม่านตาอักเสบ การบาดเจ็บ และสเตียรอยด์; และโรคต้อหินหลังผ่าตัดต้อกระจก2).
ระบาดวิทยา
หัวข้อที่มีชื่อว่า “ระบาดวิทยา”โรคต้อหินในเด็กเป็นสาเหตุของการตาบอดในวัยเด็กร้อยละ 5 และส่งผลกระทบต่อผู้คนมากกว่า 300,000 คนทั่วโลก2).
อุบัติการณ์ของชนิดที่เริ่มต้นเร็วคือ 1.8–2.4 ต่อทารกเกิดมีชีพ 100,000 คน (ในญี่ปุ่น) ขณะที่ในยุโรปและอเมริการายงานไว้ที่ 5–10 คน อัตราสูงสุดพบในชาวโรมาในสโลวาเกียเนื่องจากการแต่งงานในเครือญาติสูง คือ 80 ต่อทารกเกิดมีชีพ 100,000 คน ร้อยละ 75 ของผู้ป่วยเป็นสองข้าง และร้อยละ 65 เกิดในเพศชาย ร้อยละ 80 ของผู้ป่วยแสดงอาการภายในปีแรกของชีวิต ผู้ป่วยส่วนใหญ่เป็นแบบประปราย แต่ประมาณร้อยละ 10–40 มีลักษณะทางพันธุกรรมแบบถ่ายทอดทางยีนด้อยบนออโตโซม
ในทะเบียนโรคขนาดใหญ่ของออสตราเลเซีย (ANZRAG: ผู้ป่วย 660 ราย) ต้อหินพิการแต่กำเนิดปฐมภูมิ (PCG) คิดเป็นร้อยละ 57.6 และต้อหินวัยรุ่นมุมเปิด (JOAG) คิดเป็นร้อยละ 19.3 ของต้อหินในเด็ก3) อายุมัธยฐานที่วินิจฉัย PCG คือ 0.25 ปี และ JOAG คือ 14 ปี3).
แนวทางปฏิบัติทางคลินิกสำหรับต้อหินจำแนกต้อหินที่เกิดจากการพัฒนาเป็นสามชนิด: ชนิดเริ่มต้นเร็ว ชนิดเริ่มต้นช้า และต้อหินที่เกิดจากการพัฒนาร่วมกับความผิดปกติแต่กำเนิดอื่นๆ1) ในระดับสากล การจำแนก CGRN เป็นมาตรฐาน โดยแบ่งต้อหินเป็นต้อหินพิการแต่กำเนิดปฐมภูมิ (PCG) ต้อหินวัยรุ่นมุมเปิด (JOAG) และชนิดทุติยภูมิสี่ชนิด (ความผิดปกติของตาพิการแต่กำเนิด โรคทางระบบพิการแต่กำเนิด ปัจจัยที่เกิดขึ้นภายหลัง หลังการผ่าตัดต้อกระจก)2) PCG คิดเป็นประมาณร้อยละ 60 ของต้อหินในเด็ก และเป็นชนิดที่พบบ่อยที่สุด
2. อาการหลักและผลการตรวจทางคลินิก
หัวข้อที่มีชื่อว่า “2. อาการหลักและผลการตรวจทางคลินิก”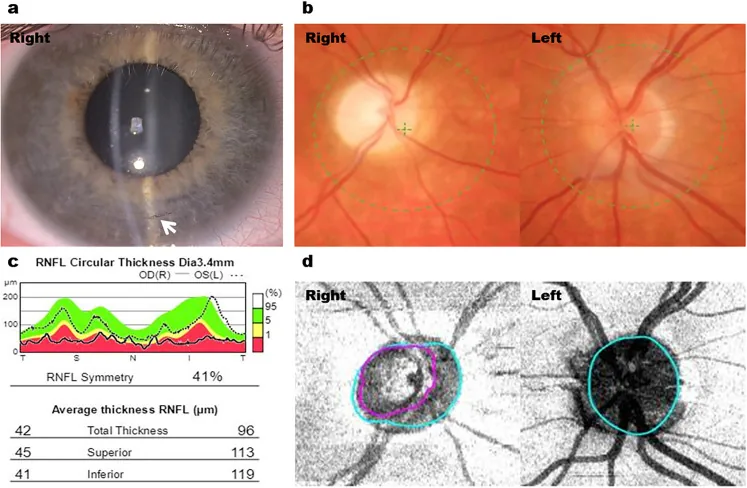
การประยุกต์ใช้เทคนิค MIGS ในเด็ก
หัวข้อที่มีชื่อว่า “การประยุกต์ใช้เทคนิค MIGS ในเด็ก”การผ่าตัดต้อหินแบบรุกรานน้อยที่สุด (MIGS) เป็นหัตถการที่รักษาเยื่อบุตาไว้ ซึ่งมีข้อดีในการคงทางเลือกสำหรับการผ่าตัดเพิ่มเติมในอนาคต ดังนั้นการประยุกต์ใช้ในเด็กจึงเพิ่มขึ้น อย่างไรก็ตาม หลักฐานยังมีจำกัด
- การผ่ามุมด้วย KDB (Kahook Dual-Blade): มีรายงานการประยุกต์ใช้ใน PCG ในเด็ก7)
- Trab360: มีรายงานเป็นหัตถการผ่า trabeculum สำหรับต้อหินในเด็ก8)
- PreserFlo shunt ภายนอกขนาดเล็ก: มีรายงานขนาดเล็กเป็นทางเลือกเสริมสำหรับต้อหินในเด็กที่ดื้อต่อการรักษา9)
การรักษาด้วยยา
หัวข้อที่มีชื่อว่า “การรักษาด้วยยา”การเลือกใช้ยาเช่นเดียวกับต้อหินมุมเปิดในผู้ใหญ่ แต่มีข้อควรพิจารณาพิเศษในเด็ก
- ยาที่เกี่ยวข้องกับพรอสตาแกลนดิน (PG): ในเด็ก มักไม่ตอบสนองต่อยา แต่มีข้อดีในด้านความปลอดภัยและความถี่ในการหยอดตาวันละครั้ง
- ยาเบต้าบล็อกเกอร์: ใช้ความเข้มข้นต่ำที่สุดเท่าที่เป็นไปได้ ระวังผลข้างเคียง เช่น หอบหืดและหัวใจเต้นช้า ในทารกแรกเกิด มีรายงานภาวะหยุดหายใจ
- ยายับยั้งเอนไซม์คาร์บอนิกแอนไฮเดรส (CAI): รับประทาน: อะเซตาโซลาไมด์ 5 มก./กก./วัน แบ่งให้ 3 ครั้ง มีฤทธิ์ลดความดันลูกตาสูง แต่การใช้ระยะยาวอาจทำให้เกิดภาวะเลือดเป็นกรดจากการเผาผลาญและพัฒนาการช้า ยาหยอดตามีผลข้างเคียงน้อยกว่าแต่ฤทธิ์ก็ต่ำเช่นกัน
- พิโลคาร์พีนหลังผ่าตัด: 1-2% วันละ 2-3 ครั้ง เป็นเวลาหลายสัปดาห์ จุดประสงค์เพื่อป้องกันการยึดติดของม่านตาส่วนหน้ารอบนอก
การรักษาโรคต้อหินพัฒนาการชนิดช้า
หัวข้อที่มีชื่อว่า “การรักษาโรคต้อหินพัฒนาการชนิดช้า”หลังจากวัยเรียน ให้ลองรักษาด้วยยาก่อน เนื่องจากความผิดปกติของมุมตาไม่รุนแรงเท่าชนิดเร็ว ประสิทธิภาพของการรักษาด้วยยาจึงสูงกว่า
- ทางเลือกแรก: ยา PG (เช่น ลาทาโนพรอสต์)
- ทางเลือกที่สอง: ยาหยอดตา CAI หรือยาเบต้าบล็อกเกอร์ (เฉพาะในเด็กที่สามารถบอกอาการข้างเคียงได้อย่างแม่นยำ)
- หากความดันลูกตา >25 มม.ปรอท: ใช้ยา PG ตั้งแต่แรก เพิ่มยาเบต้าบล็อกเกอร์หรือ CAI ตามความจำเป็น
ข้อบ่งชี้ในการผ่าตัดพิจารณาอย่างรอบคอบ เนื่องจากความดันลูกตามีความผันผวนตามช่วงเวลาสูง การผ่าตัดจะพิจารณาหากความดันลูกตาสูง (30-40 มม.ปรอทหรือมากกว่า) คงอยู่นานหลายสัปดาห์และตอบสนองต่อยาไม่ดี หรือหากความดันลูกตาประมาณ 20 มม.ปรอทแต่มีความเสียหายของลานสายตาระยะสุดท้าย1)
ความดันลูกตาเป้าหมายและการจัดการระยะยาว
หัวข้อที่มีชื่อว่า “ความดันลูกตาเป้าหมายและการจัดการระยะยาว”ความดันลูกตาเป้าหมายที่ต้องการคือ 19-20 มม.ปรอทหรือน้อยกว่า
หลังจากควบคุมความดันลูกตาได้แล้ว จำเป็นต้องจัดการระยะยาว เพื่อคำนึงถึงพัฒนาการทางการมองเห็น ควรตรวจวัดสายตาและความชัดเจนในการมองเห็นเป็นประจำ และรักษาภาวะตาขี้เกียจและตาเหล่ตามความจำเป็น สาเหตุหลักของการมองเห็นไม่ดีคือภาวะตาขี้เกียจ ดังนั้น การแก้ไขค่าสายตาที่เหมาะสมและการฝึกการมองเห็นตั้งแต่เนิ่นๆ จึงมีความสำคัญ
ในโรคต้อหินพัฒนาการระยะแรก (ต้อหินแต่กำเนิดปฐมภูมิ) การผ่าตัดเป็นทางเลือกแรก โดยทำ goniotomy หรือ trabeculotomy 1) อัตราความสำเร็จ 65-96% ดีที่สุดในกรณีที่เริ่มมีอาการระหว่างอายุ 1-24 เดือน การใช้ยาใช้เพื่อลดอาการบวมน้ำที่กระจกตาก่อนผ่าตัดและเป็นยาเสริมหลังผ่าตัด ในชนิดที่เกิดช้า จะลองใช้ยาก่อนหลังจากวัยเรียน ในทุกชนิด การแทรกแซงตั้งแต่เนิ่นๆ และการจัดการตามัวในระยะยาวมีความจำเป็นต่อการรักษาการมองเห็น
6. พยาธิสรีรวิทยาและกลไกโดยละเอียด
หัวข้อที่มีชื่อว่า “6. พยาธิสรีรวิทยาและกลไกโดยละเอียด”ผลการตรวจทางจุลกายวิภาคของความผิดปกติของมุมตา
หัวข้อที่มีชื่อว่า “ผลการตรวจทางจุลกายวิภาคของความผิดปกติของมุมตา”พยาธิวิทยาของต้อหินพัฒนาการระยะแรกสามารถสรุปได้ดังนี้:
- ความหนาผิดปกติของเนื้อเยื่อเกี่ยวพันรอบคลองชเลมม์: เนื่องจาก trabecular meshwork พัฒนาไม่สมบูรณ์ เนื้อเยื่อเกี่ยวพันรอบคลองชเลมม์จึงหนาผิดปกติ
- การสะสมของสารนอกเซลล์: ใต้คลองชเลมม์มีเนื้อเยื่ออัดแน่นไม่เป็นชั้น ประกอบด้วยเส้นใยคอลลาเจนและอีลาสติน และสารอสัณฐานจำนวนมาก ประกอบด้วยเซลล์ trabecular ที่มีส่วนยื่นสั้น ส่วนประกอบเส้นใย และสารคล้ายเยื่อฐาน
- การยึดเกาะผิดปกติของซิลิอารีบอดี้: ซิลิอารีบอดี้ยึดติดกับบริเวณ trabecular meshwork และการหดตัวของกล้ามเนื้อจะดึง scleral spur ไปข้างหน้า บีบอัดคลองชเลมม์และ trabecular meshwork
- การเคลื่อนที่ผิดตำแหน่งของโคนม่านตา: โคนม่านตาอยู่ในตำแหน่งของ trabecular meshwork
- การพัฒนาคลองชเลมม์ไม่สมบูรณ์: ในบางกรณี คลองชเลมม์ไม่มีหรือพัฒนาไม่สมบูรณ์
ในทางเอ็มบริโอวิทยา เซลล์ trabecular มีต้นกำเนิดจาก neural crest ในขณะที่เนื้อเยื่อเกี่ยวพันรอบคลองชเลมม์มีต้นกำเนิดจากเซลล์บุผนังหลอดเลือด ความต้านทานการไหลของ aqueous humor สูงสุดอยู่ที่จุดเชื่อมต่อของเนื้อเยื่อที่มีต้นกำเนิดต่างกันนี้
สันนิษฐานว่า trabecular sheet (สารคล้ายแผ่น) ถูกบีบอัดและอยู่หน้า trabecular meshwork ขัดขวางการไหลของ aqueous humor และยังดึงม่านตาขึ้น ป้องกันการขยายของมุมตา ทำให้เกิดลักษณะเฉพาะของมุมตาในต้อหินพัฒนาการ
กลไกการขยายใหญ่ของลูกตา
หัวข้อที่มีชื่อว่า “กลไกการขยายใหญ่ของลูกตา”เปลือกลูกตาของทารกมีความยืดหยุ่นสูง ความดันลูกตาสูงอย่างต่อเนื่องทำให้เปลือกลูกตายืดออกบริเวณรอบลิมบัส เพิ่มเส้นผ่านศูนย์กลางกระจกตา (ตาวัว) ในเวลาเดียวกัน เยื่อเดสเซเม็ตซึ่งยืดหยุ่นน้อยกว่าสโตรมาของกระจกตาเกิดการฉีกขาด (Haab striae) ทำให้ aqueous humor เข้าสู่สโตรมาและเยื่อบุกระจกตา ทำให้กระจกตาบวมและขุ่นรุนแรงขึ้นเฉียบพลัน
หากการควบคุมความดันลูกตาไม่ดีอย่างต่อเนื่อง มีความเสี่ยงต่อการเคลื่อนของเลนส์แก้วตาเนื่องจากการแตกของ zonule of Zinn การกร่อนและแผลที่กระจกตา และการแตกของลูกตา
เหตุใดการผ่าตัดมุมตาจึงได้ผลในเด็ก
หัวข้อที่มีชื่อว่า “เหตุใดการผ่าตัดมุมตาจึงได้ผลในเด็ก”การผ่าตัด Trabeculotomy ถือว่ามีประสิทธิภาพสูงในโรคต้อหินแต่กำเนิด 5) ความแตกต่างนี้เชื่อว่าเกิดจากเส้นใยยืดหยุ่นที่มีอยู่มากมายในมุมตาของเด็ก เส้นใยยืดหยุ่นเหล่านี้ช่วยให้โครงสร้างมุมตาเปิดออก และรักษาความแจ้งของทางระบายอารมณ์ขันน้ำหลังการผ่าตัด 5)
หลังการผ่าตัด Trabeculotomy ภายนอก ความแจ้งของคลอง Schlemm ถือว่าส่งผลต่อผลลัพธ์ระยะยาว 5) สาเหตุหลักของความล้มเหลวในการผ่าตัดคือการเจริญของเนื้อเยื่อเส้นใยที่ผนังด้านในของคลอง Schlemm และการยืดตัวของเยื่อบุคลอง Schlemm 5)
ความผิดปกติทางพันธุกรรมและการพัฒนาของมุมตา
หัวข้อที่มีชื่อว่า “ความผิดปกติทางพันธุกรรมและการพัฒนาของมุมตา”CYP1B1 เป็นยีนที่เข้ารหัสเอนไซม์ในตระกูล cytochrome P450 ซึ่งมีการแสดงออกสูงในเนื้อเยื่อส่วนหน้าของตาทารกในครรภ์ การกลายพันธุ์ของ CYP1B1 ทำให้เกิดความผิดปกติในวิถีเมแทบอลิซึมของไทโรซีน ซึ่งขัดขวางการแบ่งตัวและการเจริญเติบโตตามปกติของเนื้อเยื่อมุมตา มีรายงานการกลายพันธุ์ของ CYP1B1 ไม่เพียงแต่ใน PCG แต่ยังรวมถึง JOAG และต้อหินที่เกี่ยวข้องกับความผิดปกติของตาตั้งแต่กำเนิด 3)
ในช่วงไม่กี่ปีที่ผ่านมา มีการระบุการกลายพันธุ์ของ TEK/ANGPT1 เป็นยีนใหม่ 2) TEK เข้ารหัสตัวรับไทโรซีนไคเนสที่เกี่ยวข้องกับการพัฒนาและการบำรุงรักษาเยื่อบุคลอง Schlemm ซึ่งบ่งชี้ถึงการมีส่วนร่วมของวิถีโมเลกุลใหม่ใน PCG
7. งานวิจัยล่าสุดและแนวโน้มในอนาคต
หัวข้อที่มีชื่อว่า “7. งานวิจัยล่าสุดและแนวโน้มในอนาคต”การประยุกต์ใช้อุปกรณ์ MIGS ใหม่ในเด็ก
หัวข้อที่มีชื่อว่า “การประยุกต์ใช้อุปกรณ์ MIGS ใหม่ในเด็ก”PreserFlo เป็นช่องทางเดินภายนอกขนาดเล็กที่ระบายอารมณ์ขันน้ำจากช่องหน้าม่านตาไปยังช่องใต้เยื่อบุตา การใช้ในต้อหินเด็กที่ดื้อต่อการรักษายังคงจำกัดอยู่ในรายงานขนาดเล็ก และตำแหน่งของการรักษามาตรฐานจำเป็นต้องมีการตรวจสอบเพิ่มเติมในอนาคต 9)
ระบบผ่าตัด OMNI เป็นขั้นตอนที่รวมการกรีด Trabecular กับการฉีดสาร Viscoelastic เข้าไปในคลอง Schlemm และช่องทางรวบรวม (Viscocanalostomy) และมีรายงานการใช้ในทารกอายุ 4 เดือนที่มีต้อหินร่วมกับกลุ่มอาการ Sturge-Weber
กำลังเกิดการเปลี่ยนกระบวนทัศน์จากขั้นตอนภายนอกไปสู่ขั้นตอนภายใน 5) ขั้นตอนภายในไม่จำเป็นต้องสร้างแผ่นเยื่อบุตาหรือตาขาว ช่วยรักษาเยื่อบุตาและคงทางเลือกสำหรับการผ่าตัดเพิ่มเติมในอนาคต
ความก้าวหน้าในการวิจัยทางพันธุกรรม
หัวข้อที่มีชื่อว่า “ความก้าวหน้าในการวิจัยทางพันธุกรรม”การกลายพันธุ์ของ TEK/ANGPT1 ถูกระบุว่าเป็นวิถีโมเลกุลใหม่ใน PCG ซึ่งผลักดันความเข้าใจเกี่ยวกับกลไกการพัฒนาและการบำรุงรักษาคลอง Schlemm 2) การวิจัยเกี่ยวกับยีน CYP1B1 ดึงดูดความสนใจทางวิชาการสูงสุดในสาขาต้อหินเด็ก โดยการวิเคราะห์บรรณานุกรมตั้งแต่ปี 1955 ถึง 2022 แสดงให้เห็นว่าพันธุศาสตร์โมเลกุลเป็นหัวข้อหลักใน 13 จาก 25 บทความวิจัยหลัก 6)
แม้ว่าการจำแนกตามอายุในปัจจุบันจะมีประโยชน์ในการพยากรณ์โรค แต่ถูกชี้ให้เห็นว่าไม่ได้คำนึงถึงพื้นฐานทางพันธุกรรม ซึ่งเป็นความท้าทาย 2) ด้วยการแพร่หลายของการตรวจทางพันธุกรรม คาดว่าจะมีการสร้างระบบการจำแนกใหม่ที่อิงตามความสอดคล้องระหว่างฟีโนไทป์และจีโนไทป์
แนวโน้มการวิจัยคุณภาพชีวิต
หัวข้อที่มีชื่อว่า “แนวโน้มการวิจัยคุณภาพชีวิต”ในการทบทวนอย่างเป็นระบบโดย Stingl และคณะ (2024) ระบุมาตรวัดผลลัพธ์ที่รายงานโดยผู้ป่วย (PROM) 10 ชนิดที่ใช้ในกลุ่มตัวอย่างโรคต้อหินในเด็ก เจ็ดชนิดได้รับการจัดอันดับคุณภาพสูงสุดที่ 5/7 แต่ไม่มีชนิดใดที่รวมมุมมองของผู้ป่วยโรคต้อหินในเด็กในระหว่างการพัฒนา 4) จำเป็นต้องมีการพัฒนา PROM ที่เฉพาะเจาะจงสำหรับโรคต้อหินในเด็ก
คุณภาพชีวิตในโรคต้อหินในเด็กได้รับผลกระทบไม่เพียงแต่จากความบกพร่องทางการมองเห็น แต่ยังรวมถึงปัจจัยหลายด้าน เช่น การผ่าตัดซ้ำ การรักษาด้วยยาหยอดตาอย่างต่อเนื่อง ความกังวลเกี่ยวกับพันธุกรรม และผลกระทบต่อการเลือกอาชีพในอนาคต 4)
เอกสารอ้างอิง
หัวข้อที่มีชื่อว่า “เอกสารอ้างอิง”- 日本緑内障学会. 緑内障診療ガイドライン(第5版). 日眼会誌. 2022;126(2):85-177.
- European Glaucoma Society. Terminology and Guidelines for Glaucoma, 5th Edition. PubliComm; 2020.
- Knight LSW, et al. Childhood and Early Onset Glaucoma Classification and Genetic Profile in a Large Australasian Disease Registry. Ophthalmology. 2021;128:1549-1560.
- Stingl JV, et al. Systematic Review of Instruments for the Assessment of Patient-Reported Outcomes and Quality of Life in Patients with Childhood Glaucoma. Ophthalmol Glaucoma. 2024;7:391-400.
- Chihara E, Hamanaka T. Historical and Contemporary Debates in Schlemm’s Canal-Based MIGS. J Clin Med. 2024;13(16):4882.
- Jain D, Dhua S. Bibliometric analysis of pediatric glaucoma. Indian J Ophthalmol. 2023;71(5):2152-2157.
- Elhilali HM, et al. Kahook Dual Blade goniotomy vs conventional goniotomy in primary congenital glaucoma. Am J Ophthalmol. 2020;219:150-158.
- Areaux RG Jr, et al. Trab360 suture trabeculotomy in childhood glaucoma. J AAPOS. 2019;23(6):e52.
- Burgos-Blasco B, et al. PreserFlo microshunt in refractory pediatric glaucoma. J Glaucoma. 2022;31(12):983-988.
