
การผ่าตัดเปิดทางระบายน้ำในตาโดยใช้เลเซอร์ในโรคต้อหิน (ELT และ FLIGHT)
1. การผ่าตัดเปิดช่อง trabecular meshwork ด้วยเลเซอร์คืออะไร?
หัวข้อที่มีชื่อว่า “1. การผ่าตัดเปิดช่อง trabecular meshwork ด้วยเลเซอร์คืออะไร?”การผ่าตัดเปิดช่อง trabecular meshwork ด้วยเลเซอร์ (laser trabeculotomy) คือการผ่าตัดที่ใช้เลเซอร์เจาะทะลุ trabecular meshwork และสร้างทางเดิน (ช่อง) ไปยังคลอง Schlemm จัดเป็นหัตถการเลเซอร์บน trabecular meshwork ในกลุ่ม MIGS (การผ่าตัดต้อหินแบบรุกรานน้อยที่สุด)1)
ในขณะที่การทำ trabeculoplasty แบบเลือกสรรด้วยเลเซอร์ (SLT) กระตุ้นผลทางชีวภาพต่อเซลล์ trabecular meshwork เพื่อเพิ่มการไหลของ aqueous humor การผ่าตัดเปิดช่อง trabecular meshwork ด้วยเลเซอร์แตกต่างกันโดยพื้นฐานตรงที่สร้างช่องทางทางกายภาพ
ปัจจุบันมีสองวิธี:
- การผ่าตัดเปิดช่อง trabecular meshwork ด้วยเลเซอร์ excimer (ELT): วิธีภายในลูกตา (ab interno) โดยใช้เลเซอร์ excimer ซีนอนคลอไรด์ 308 นาโนเมตร
- การผ่าตัดเปิดช่อง trabecular meshwork แบบแม่นยำสูงนำทางด้วยภาพด้วยเลเซอร์ femtosecond (FLIGHT): วิธีไม่กรีดโดยใช้เลเซอร์ femtosecond ผ่านกระจกตา
การผ่าตัดต้อหินแบบรุกรานน้อยที่สุด (MIGS) ให้ผลในการลดความดันลูกตาในระดับปานกลางเมื่อเทียบกับการผ่าตัดกรองแบบดั้งเดิม แต่มีโปรไฟล์ความปลอดภัยที่เหนือกว่า1)2) การผ่าตัด trabeculectomy ยังคงเป็นการผ่าตัดลดความดันลูกตาที่มีประสิทธิภาพมากที่สุด แต่ข้อบ่งชี้ของ MIGS กำลังขยายไปสู่ต้อหินมุมเปิดระดับเล็กน้อยถึงปานกลางและภาวะความดันลูกตาสูง โดยมีเป้าหมายเพื่อลดภาระการใช้ยา1)
SLT (การทำ trabeculoplasty แบบเลือกสรรด้วยเลเซอร์) เป็นหัตถการที่ฉายเลเซอร์ไปยังเซลล์เม็ดสีของ trabecular meshwork เพื่อกระตุ้นการปล่อยไซโตไคน์ ซึ่งช่วยเพิ่มการไหลของ aqueous humor ในทางชีวภาพ ในขณะที่ ELT (การผ่าตัดเปิดช่อง trabecular meshwork ด้วยเลเซอร์ excimer) เป็นการผ่าตัดที่เจาะทะลุ trabecular meshwork ทางกายภาพเพื่อสร้างช่องทางไปยังคลอง Schlemm SLT เป็นหัตถการผู้ป่วยนอก ในขณะที่ ELT ต้องมีการกรีดที่ลูกตาและมักทำร่วมกับการผ่าตัดต้อกระจก
2. การผ่าตัดเปิดช่อง trabecular meshwork ด้วยเลเซอร์ excimer (ELT)
หัวข้อที่มีชื่อว่า “2. การผ่าตัดเปิดช่อง trabecular meshwork ด้วยเลเซอร์ excimer (ELT)”หลักการ
หัวข้อที่มีชื่อว่า “หลักการ”ELT ใช้เลเซอร์เอกไซเมอร์ซีนอนคลอไรด์ (XeCl) ความยาวคลื่น 308 นาโนเมตร เพื่อสร้างรูขนาดเล็กระหว่างช่องหน้าม่านตาและคลองชเลมม์ เนื่องจากการตัดเนื้อเยื่อแบบไม่ใช้ความร้อนด้วยพัลส์สั้น (20 เฮิรตซ์, 60-120 นาโนวินาที) ความเสียหายต่อเนื้อเยื่อรอบข้างและท่อรวบรวมจึงน้อยมาก และการเกิดแผลเป็นและปฏิกิริยาการอักเสบก็มีน้อยเช่นกัน
ทำการเจาะกระจกตา (paracentesis) และใส่หัววัดใยแก้วนำแสงแบบใช้แล้วทิ้งที่มีปลายโลหะทำมุมเข้าไปในช่องหน้าม่านตา ภายใต้การนำทางของกล้องส่องมุม (gonioscope) ให้ปลายหัววัดสัมผัสกับ trabeculum และสร้างรูขนาดเล็กประมาณ 10 รู (เส้นผ่านศูนย์กลางประมาณ 0.2 มม.) ในระยะ 90 องศา หลังการฉายเลเซอร์ จะเห็นฟองอากาศและเลือดออกไหลย้อนเล็กน้อย ซึ่งบ่งชี้ถึงการทะลุผนังด้านในของคลองชเลมม์ หลังผ่าตัด ให้นำสารหนืดยืดหยุ่น (viscoelastic) ออกและปิดแผลด้วยการให้ความชุ่มชื้นแก่สโตรมาของกระจกตา
ประสิทธิผล
หัวข้อที่มีชื่อว่า “ประสิทธิผล”ความปลอดภัยและประสิทธิผลของ ELT ได้รับรายงานในการศึกษาหลายชิ้น
| การศึกษา | กลุ่มตัวอย่าง | ระยะติดตาม | การเปลี่ยนแปลงความดันลูกตา |
|---|---|---|---|
| Stodtmeister (2011) | 166 ตา - ELT เพียงอย่างเดียว | 1 ปี | 26.4 → 16.9 มิลลิเมตรปรอท |
| Stodtmeister (2013) | 46 ตา - ELT เพียงอย่างเดียว | 5 ปี | 25.5 → 15.9 มิลลิเมตรปรอท |
| Töteberg-Harms (2017) | 113 ตา เปรียบเทียบกับ PEA ร่วม | 4 ปี | 19→14 มิลลิเมตรปรอท |
มักทำร่วมกับการผ่าตัดต้อกระจก ในการศึกษาของ Moreno Valladares และคณะ (34 ตา ติดตามเฉลี่ย 11.5 เดือน) ความดันลูกตาลดลงจาก 20.9 มิลลิเมตรปรอทเป็น 16.3 มิลลิเมตรปรอท และ 81% ของตาไม่ต้องใช้ยา ในการติดตาม 8 ปีของ Riesen และคณะ (161 ตา) ความดันลูกตาลดลงอย่างมีนัยสำคัญจาก 19.3 มิลลิเมตรปรอทเป็น 15.4 มิลลิเมตรปรอท แต่ไม่พบการลดลงอย่างมีนัยสำคัญของจำนวนยาที่ใช้
ภาวะแทรกซ้อน
หัวข้อที่มีชื่อว่า “ภาวะแทรกซ้อน”ภาวะแทรกซ้อนที่รายงานของ ELT นั้นพบได้น้อย โดยส่วนใหญ่เป็นเลือดออกในช่องหน้าตาเล็กน้อยระยะสั้นซึ่งไม่สำคัญทางคลินิก เมื่อเทียบกับการตัดเนื้อเยื่อโพรงลูกตา (trabeculectomy) ความถี่ของภาวะแทรกซ้อนรุนแรงต่ำกว่าอย่างมีนัยสำคัญ
3. การผ่าเนื้อเยื่อโพรงลูกตาความแม่นยำสูงนำทางด้วยภาพด้วยเลเซอร์เฟมโตวินาที (FLIGHT)
หัวข้อที่มีชื่อว่า “3. การผ่าเนื้อเยื่อโพรงลูกตาความแม่นยำสูงนำทางด้วยภาพด้วยเลเซอร์เฟมโตวินาที (FLIGHT)”หลักการ
หัวข้อที่มีชื่อว่า “หลักการ”FLIGHT (ViaLase® Laser Technology) เป็นวิธีการแบบไม่กรีด โดยยิงพัลส์เลเซอร์เฟมโตวินาทีผ่านกระจกตาไปยังมุมม่านตากระจกตา ทำให้เกิดการทำลายเนื้อเยื่อโพรงลูกตาอย่างแม่นยำ ความแตกต่างพื้นฐานจาก ELT คือสามารถสร้างทางเชื่อมระหว่างช่องหน้าตาและคลองชเลมม์ได้โดยไม่ต้องกรีดลูกตา
ยืนยันมุมม่านตากระจกตาด้วยกล้องมุมแบบพกพาเพื่อเลือกตำแหน่งรักษา เลนส์คัปปลิ้งถูกยึดติดกับตาที่จะรักษาด้วยวงแหวนดูด จากนั้นเชื่อมต่อกับระบบเลเซอร์ ใช้วิดีโอมุมแบบเรียลไทม์และ OCT เพื่อเล็งเลเซอร์ไปที่ผิวเนื้อเยื่อโพรงลูกตาด้วยความแม่นยำระดับไมครอน และเริ่มการรักษาด้วยสวิตช์เท้า
ประสิทธิภาพและความปลอดภัย
หัวข้อที่มีชื่อว่า “ประสิทธิภาพและความปลอดภัย”ในการศึกษานำร่องไปข้างหน้าโดย Nagy และคณะ (ผู้ป่วย 11 ราย 18 ตา ติดตาม 2 ปี) ความดันลูกตาเฉลี่ยลดลงจาก 22.3 มิลลิเมตรปรอทเป็น 14.5 มิลลิเมตรปรอท (p=0.00005) ประมาณ 82% ของตาลดความดันลูกตาได้ ≥20% จากค่าพื้นฐาน ไม่มีรายงานเหตุการณ์ไม่พึงประสงค์ร้ายแรง เช่น การมองเห็นลดลง กระจกตาบวม ความดันลูกตาต่ำ เลือดออกในช่องหน้า ม่านตายึดติดส่วนปลาย หรือความดันลูกตาพุ่งสูง การตรวจ gonioscopy และ OCT ส่วนหน้าที่ 24 เดือนยืนยันช่องทางที่ชัดเจน
4. การเปรียบเทียบกับการผ่าตัดเปิดท่อระบายน้ำแบบดั้งเดิม
หัวข้อที่มีชื่อว่า “4. การเปรียบเทียบกับการผ่าตัดเปิดท่อระบายน้ำแบบดั้งเดิม”การผ่าตัดเปิดท่อระบายน้ำภายนอก
หัวข้อที่มีชื่อว่า “การผ่าตัดเปิดท่อระบายน้ำภายนอก”การผ่าตัดเปิดท่อระบายน้ำแบบดั้งเดิม (trabeculotomy) เป็นหัตถการที่สร้างแผ่นตาขาว ระบุคลอง Schlemm จากนั้นสอดหัววัดโลหะ (trabeculotome) เข้าไปในคลองแล้วหมุนเพื่อกรีดเนื้อเยื่อ trabecular ภาวะแทรกซ้อน ได้แก่ เลือดออกในช่องหน้าลูกตา (เกือบทุกครั้ง) การลอกของเยื่อ Descemet การลอกของซิลิอารีบอดี และความดันลูกตาสูงชั่วคราว ความดันลูกตาหลังผ่าตัดมักอยู่ระหว่าง 16–20 มิลลิเมตรปรอท 3)
การผ่าตัดเปิดท่อระบายน้ำภายในด้วยไมโครฮุค (MIGS)
หัวข้อที่มีชื่อว่า “การผ่าตัดเปิดท่อระบายน้ำภายในด้วยไมโครฮุค (MIGS)”นี่เป็นหนึ่งใน MIGS ที่แพร่หลายอย่างรวดเร็วในไม่กี่ปีที่ผ่านมา รักษาเยื่อบุตาและตาขาวไว้ กรีดเนื้อเยื่อ trabecular โดยตรงภายใต้กล้อง gonioscope ผ่านแผลกระจกตาขนาดเล็ก มีผลระยะสั้นเทียบเท่ากับวิธีภายนอกแบบดั้งเดิม ทำให้เกิดสายตาเอียงน้อยและฟื้นฟูการมองเห็นเร็ว มักทำร่วมกับการผ่าตัดต้อกระจก 3)
5. งานวิจัยล่าสุดและแนวโน้มในอนาคต
หัวข้อที่มีชื่อว่า “5. งานวิจัยล่าสุดและแนวโน้มในอนาคต”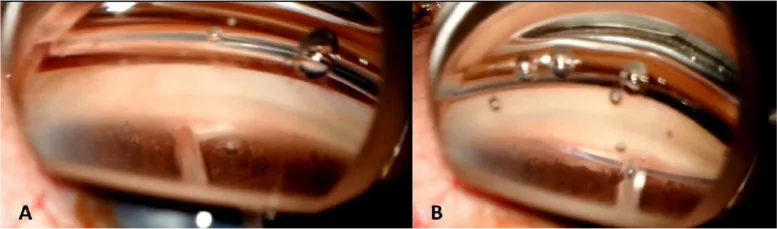
ผลระยะยาวของ ELT
หัวข้อที่มีชื่อว่า “ผลระยะยาวของ ELT”การศึกษาติดตามผล 8 ปีโดย Riesen และคณะ แสดงให้เห็นผลการลดความดันลูกตาในระยะยาวของ ELT ร่วมกับการผ่าตัดต้อกระจก อย่างไรก็ตาม การลดจำนวนยาที่ใช้ในระยะยาวมีจำกัด และบางกรณีจำเป็นต้องได้รับการรักษาเพิ่มเติม การทำหัตถการซ้ำนั้นพบได้น้อยตามรายงาน
ศักยภาพของ FLIGHT
หัวข้อที่มีชื่อว่า “ศักยภาพของ FLIGHT”FLIGHT เป็นการผ่าตัดเปิดท่อระบายน้ำด้วยเลเซอร์เพียงชนิดเดียวที่ไม่ต้องกรีดลูกตา การศึกษานำร่องแสดงให้เห็นความปลอดภัยและประสิทธิผล แต่จำนวนผู้ป่วยน้อยและระยะเวลาติดตามผลจำกัด ในอนาคต การทดลองแบบสุ่มที่มีกลุ่มควบคุมขนาดใหญ่เป็นสิ่งจำเป็นเพื่อรวบรวมข้อมูลประสิทธิผลและความปลอดภัย
เกณฑ์การรายงานการผ่าตัดต้อหินแบบรุกรานน้อยที่สุด
หัวข้อที่มีชื่อว่า “เกณฑ์การรายงานการผ่าตัดต้อหินแบบรุกรานน้อยที่สุด”ในการทดลองทางคลินิกของการผ่าตัดต้อหินแบบรุกรานน้อยที่สุด มีการแลกเปลี่ยนระหว่างความปลอดภัยและประสิทธิภาพ และจำเป็นต้องกำหนดจุดสิ้นสุดที่แตกต่างจากการผ่าตัดกรองแบบดั้งเดิม 2) การกำหนดเกณฑ์การรายงานที่เป็นมาตรฐานเป็นความท้าทายในอนาคต
การผ่าตัด trabeculotomy ด้วยเลเซอร์ในฐานะการผ่าตัดต้อหินแบบรุกรานน้อยที่สุดส่วนใหญ่เหมาะสำหรับผู้ป่วยที่เป็นโรคต้อหินมุมเปิดระยะเริ่มต้นถึงปานกลาง หรือภาวะความดันลูกตาสูง มีประโยชน์อย่างยิ่งเมื่อทำร่วมกับการผ่าตัดต้อกระจกเพื่อลดภาระการใช้ยา สำหรับผู้ป่วยที่เป็นต้อหินระยะลุกลามหรือต้องการความดันลูกตาเป้าหมายต่ำ แนะนำให้ทำการผ่าตัดกรองแบบดั้งเดิม
6. เอกสารอ้างอิง
หัวข้อที่มีชื่อว่า “6. เอกสารอ้างอิง”
European Glaucoma Society. Terminology and Guidelines for Glaucoma, 6th Edition. PubliComm; 2025.
American Academy of Ophthalmology. Primary Open-Angle Glaucoma Preferred Practice Pattern. 2020.
日本緑内障学会. 緑内障診療ガイドライン(第5版). 日眼会誌. 2022;126:85-177.
