ECP ทำการจี้ด้วยแสง โดย มองเห็นซิลิอารี โพรเซสโดยตรง ผ่านกล้องส่องภายในที่รวมเลเซอร์ไดโอดเซมิคอนดักเตอร์ 810 นาโนเมตร กล้องวิดีโอ ลำแสงเล็ง และแหล่งกำเนิดแสงซีนอน2) อัตราการลดความดันลูกตา รายงานอยู่ที่ 34–57% 2)
เมื่อเทียบกับการจี้ซีลิอารีบอดี้ผ่านตาขาว (TSC PC) การทำลายเนื้อเยื่อเป็นแบบจำกัดเฉพาะที่ และความเสี่ยงต่อภาวะความดันต่ำและลูกตาฝ่อ ต่ำกว่า
ECP ร่วมกับการผ่าตัดต้อกระจก (phaco-ECP ) แสดงให้เห็นการลด IOP อย่างมีนัยสำคัญ (MD −1.49 มม.ปรอท) และการลดจำนวนยา (MD −0.75 ชนิด) เมื่อเทียบกับ phaco เพียงอย่างเดียว แต่ อัตราภาวะแทรกซ้อนสูงกว่าอย่างมีนัยสำคัญ 3) ในการทบทวนของ Cochrane ปี 2019 ยังไม่มีการระบุการศึกษา ECP สำหรับโรคต้อหินมุมเปิด และ จำเป็นต้องมีการทดลองแบบสุ่มที่มีกลุ่มควบคุมเพิ่มเติม 2)
ECP เป็นขั้นตอนการทำลายซีลิอารีบอดี้ชนิดหนึ่งที่พัฒนาโดย Martin Uram ในปี 1992 ในแนวทางผ่านตาขาว แบบดั้งเดิม ศัลยแพทย์ไม่สามารถมองเห็นซีลิอารีบอดี้ได้โดยตรง และระดับการทำลายนั้นยากต่อการวัดเชิงปริมาณ ใน ECP การรักษาจะทำโดยการมองเห็น ซิลิอารี โพรเซสโดยตรงจากภายในลูกตาโดยใช้สายใยแก้วนำแสงที่รวมเลเซอร์ไดโอดเซมิคอนดักเตอร์ 810 นาโนเมตร กล้องวิดีโอ ลำแสงเล็ง และแหล่งกำเนิดแสงซีนอน 175 วัตต์2) ซึ่งช่วยให้สามารถปรับเทียบการรักษาด้วยเลเซอร์ ได้อย่างแม่นยำยิ่งขึ้น2) .
ประสิทธิภาพของ ECP ดี โดยมีอัตราการลด IOP รายงานอยู่ที่ 34–57%2) การศึกษาส่วนใหญ่รักษาซีลิอารีบอดี้ 270–360 องศา2) ในปี 2005 การจี้ซีลิอารีบอดี้ของ Medicare 47% เป็น ECP และเพิ่มขึ้นเป็น 77% ในปี 20122) .
ข้อบ่งชี้ของการจี้ซีลิอารีบอดี้คือเมื่อการผ่าตัดกรอง หรืออุปกรณ์ระบายมีโอกาสสำเร็จต่ำ ล้มเหลว หรือไม่สามารถทำได้ โดยโรคต้อหิน ดื้อยาเป็นเป้าหมายหลัก1) อย่างไรก็ตาม ในช่วงไม่กี่ปีที่ผ่านมา การใช้เพิ่มขึ้นในกรณีโรคต้อหิน ที่มีความรุนแรงน้อยกว่า.
ECP (วิธีการส่องกล้อง)
เส้นทางการฉายรังสี : การมองเห็น โดยตรงของซิลิอารี โพรเซสจากภายในตา 2)
ความเสียหายของเนื้อเยื่อ : การหดตัวเฉพาะที่เฉพาะซิลิอารี โพรเซสเท่านั้น มีการไหลเวียนเลือดกลับมาบางส่วนหลังจาก 1 เดือน
ความเสี่ยงของภาวะแทรกซ้อน : ความเสี่ยงของความดันลูกตาต่ำ และลูกตาฝ่อ ต่ำกว่า TSC PC
การขยายข้อบ่งชี้ : สามารถใช้ร่วมกับการผ่าตัดต้อกระจก ในกรณีเล็กน้อยถึงปานกลาง
TSCPC (วิธีผ่านตาขาว)
เส้นทางการฉายรังสี : ผ่านตาขาว ไม่สามารถมองเห็นซิลิอารี บอดี้ได้โดยตรง
ความเสียหายของเนื้อเยื่อ : การทำลายอย่างรุนแรงของซิลิอารี โพรเซสและรากม่านตา โรคหลอดเลือดอุดตันที่คงอยู่
ความเสี่ยงของภาวะแทรกซ้อน : ความเสี่ยงของความดันลูกตาต่ำ และลูกตาฝ่อ สูงกว่า
ข้อบ่งชี้ : ตาที่มีการพยากรณ์การมองเห็น ไม่ดี ตาที่ไม่ใช่ผู้สมัครสำหรับการผ่าตัดเปิดเป็นหลัก 2)
Q
ความแตกต่างระหว่าง ECP และการจี้แสงซิลิอารี บอดี้ผ่านตาขาว (TSCPC) คืออะไร?
A
ความแตกต่างที่ใหญ่ที่สุดคือการมีหรือไม่มีการมองเห็น ใน ECP เลเซอร์จะถูกฉายรังสีในขณะที่มองเห็นซิลิอารี โพรเซสโดยตรงด้วยกล้องส่องภายใน ดังนั้นความแม่นยำในการรักษาจึงสูงและความเสียหายต่อเนื้อเยื่อรอบข้างน้อยกว่า การศึกษาทางเนื้อเยื่อวิทยาแสดงให้เห็นว่า TSC PC ทำให้เกิดการทำลายอย่างรุนแรงของซิลิอารี โพรเซสและรากม่านตา ในขณะที่ ECP ทำให้เกิดการหดตัวเฉพาะที่เฉพาะซิลิอารี โพรเซสเท่านั้น โดยมีการฟื้นตัวของการไหลเวียนเลือดบางส่วนหลังจากหนึ่งเดือน ด้วยเหตุนี้ ความเสี่ยงของภาวะแทรกซ้อนร้ายแรง เช่น ความดันลูกตาต่ำ และลูกตาฝ่อ จึงต่ำกว่าใน ECP อย่างไรก็ตาม ECP ต้องใช้อุปกรณ์พิเศษและวิธีการเข้าถึงภายในตาผ่านขอบกระจกตา หรือพาร์สพลานา
เนื่องจาก ECP เป็นการรักษาโรคต้อหิน ผู้ป่วยเป้าหมายจึงมีความบกพร่องของลานสายตา จากโรคต้อหิน หลังการผ่าตัด ECP อาจมีตามัวชั่วคราว ปวดตา และตาแดง
ผลการตรวจก่อนผ่าตัด : ความดันลูกตา สูงขึ้น, การขยายของรอยบุ๋มจานประสาทตา , ความบกพร่องของลานสายตา การประเมินมุมตาและสภาพของเลนส์แก้วตา และวุ้นตา เป็นสิ่งสำคัญในการพิจารณาความเหมาะสมของ ECP ผลการตรวจระหว่างผ่าตัด : การซีดขาวและการหดตัวของซิลิอารี โพรเซสเป็นตัวบ่งชี้ประสิทธิภาพการรักษาที่ดีที่สุด เลเซอร์ใช้กำลังต่อเนื่อง 100–300 มิลลิวัตต์ผลการตรวจหลังผ่าตัด : ความดันลูกตา พุ่งสูงหลังผ่าตัด (จากสารหนืดหยุ่นตกค้าง) เกิดขึ้นใน 14.5% ของกรณี เลือดออกในช่องหน้าลูกตา 3.8%, จอประสาทตาลอก ตัว 0.36%, จุดภาพชัด บวมแบบถุงน้ำ 0.7%
เนื่องจาก ECP เป็นการรักษา ส่วนนี้จึงกล่าวถึงปัจจัยเสี่ยงของภาวะแทรกซ้อน
โรคต้อหิน ระยะลุกลาม : ในตาต้อหิน ชนิดเส้นเลือดใหม่ ภาวะแทรกซ้อนรุนแรงทั้งหมด (จอประสาทตาลอก 0.2%, เลือดออกในคอรอยด์ 0.09%, ความดันลูกตาต่ำ 0.12%, ไม่มีการรับรู้แสง 0.12%) เกิดขึ้น ภาวะแทรกซ้อนเหล่านี้ไม่พบใน POAG หรือต้อหิน ชนิดเทียมลอกการรักษามากเกินไป : พลังงานที่มากเกินไปต่อซิลิอารี บอดีเพิ่มความเสี่ยงของลูกตาฝ่อ หากทำลายมากเกินไปอาจนำไปสู่ลูกตาฝ่อ การเลือกสารหนืดหยุ่น : Healon 5 ดีเยี่ยมในการรักษาช่องว่าง แต่อาจเพิ่มความเสี่ยงของความดันลูกตา พุ่งสูงหลังผ่าตัดระยะแรก สารหนืดหยุ่นชนิดกระจายตัวมีความสามารถในการรักษาช่องว่างต่ำและดูดซับพลังงานเลเซอร์
เพื่อพิจารณาความเหมาะสมของ ECP ให้ทำการประเมินโรคต้อหิน ตามปกติ
การวัดความดันลูกตา ความดันลูกตา แบบกดของโกลด์แมน กำหนดค่าพื้นฐานก่อนผ่าตัดและความดันลูกตา เป้าหมายการตรวจมุมตา ม่านตา ส่วนปลายด้านหน้า แม้แต่ต้อหินมุมปิด ก็อาจเหมาะสมกับ ECP การตรวจลานสายตา และ OCT เส้นประสาทตา ใช้สำหรับติดตามผลการรักษาในระยะยาวการประเมินสภาพเลนส์แก้วตา และวุ้นตา : สำคัญต่อการกำหนดแนวทางเข้า แนวทางเข้าแตกต่างกันในตาที่ยังมีเลนส์ธรรมชาติ ตาที่มีเลนส์เทียม และตาที่ไม่มีเลนส์
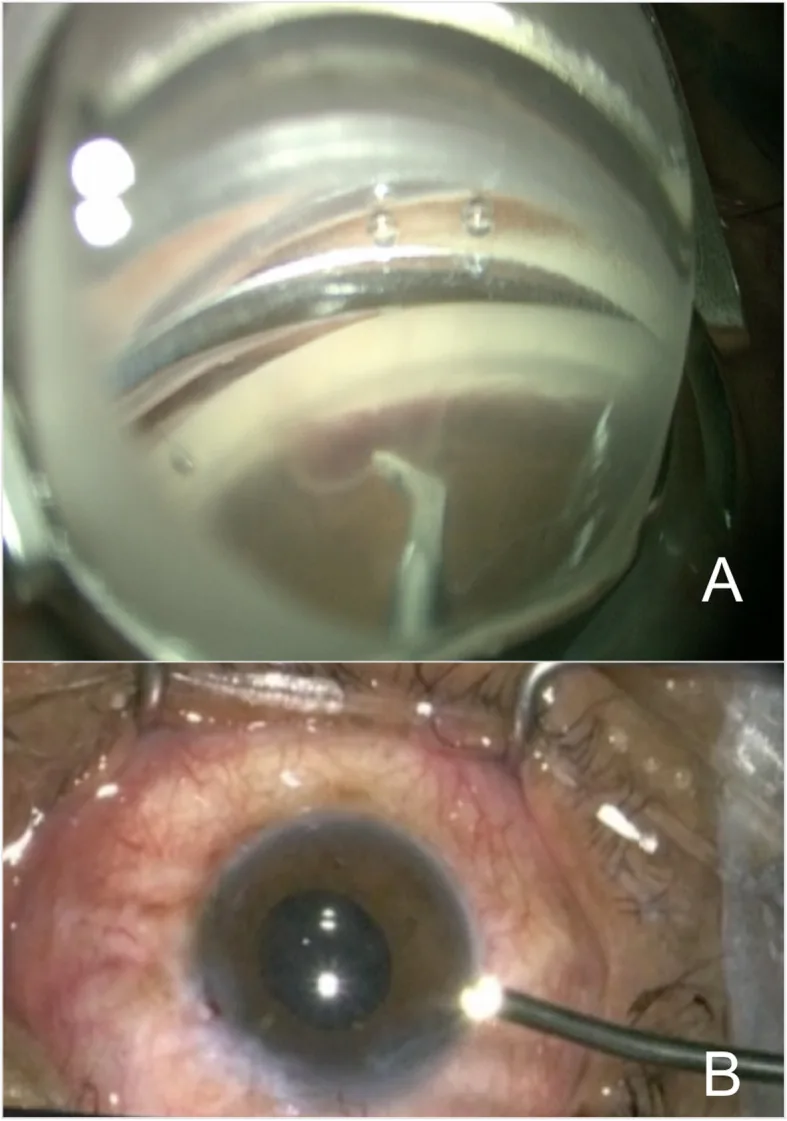
ภาพระหว่างผ่าตัดส่องกล้องจี้เลเซอร์ซีเลียรีบอดี BMC Ophthalmol. 2020 Oct 9;20:406. Figure 2. PM
CI D: PMC7545548. License: CC BY.
แถวบนเป็นภาพส่องกล้องเห็นซิเลียรีโพรเซส แถวล่างเป็นภาพขั้นตอนจริง ภาพระหว่างผ่าตัดที่ช่วยให้ผู้อ่านเข้าใจขั้นตอน ECP ได้ง่าย
แนวทางเข้าผ่านลิมบัส : พบได้ทั่วไปใน ECP ร่วมกับการผ่าตัดต้อกระจก สอดกล้องส่องผ่านแผลขนาด 1.5-2.2 มม. สามารถใช้แผลเปิดกระจกตา ใสหรือแผลอุโมงค์ตาขาว แนวทางเข้าผ่านพาร์สพลานา : พิจารณาในตาที่มีเลนส์เทียม ช่วยให้เห็นซิเลียรีโพรเซสได้สมบูรณ์ที่สุด แต่ต้องทำวุ้นตา ส่วนหน้าควบคู่
ทำให้ช่องหน้าม่านตา คงที่ด้วยสารหนืด (OVD ) เพื่อให้ซัลคัสซีเลียรีลึกขึ้น สารหนืดแบบเกาะตัว (Healon, Healon GV) เหมาะสมที่สุด
วางหัววัดส่องกล้อง (18-23 เกจ) ห่างจากซิเลียรีโพรเซสประมาณ 2 มม.
ใช้เลเซอร์ไดโอดสารกึ่งตัวนำ 810 นาโนเมตร กำลัง 100-300 มิลลิวัตต์ แบบคลื่นต่อเนื่อง
จี้ซีเลียรีโพรเซสแต่ละอันอย่างเป็นระบบจนเห็นการขาวและหดตัว
เพื่อลดความดันลูกตา อย่างเหมาะสม ต้องรักษาอย่างน้อย 270 องศา การรักษา 360 องศาผ่านสองแผลมีประสิทธิภาพมากกว่า
สำหรับกรณีดื้อยาที่ผ่าตัดต้อหิน หลายครั้งไม่สำเร็จ เทคนิคนี้จะขยายพื้นที่การรักษาออกไป 1-2 มม. ไปยังพาร์สพลานาโดยใช้วิธีการเข้าทางพาร์สพลานา จำเป็นต้องทำการตัดแก้วตาเหลวร่วมด้วย และมีเป้าหมายที่ตาปลอมหรือตาไม่มีเลนส์ สองปีหลังการผ่าตัด ความดันลูกตา ลดลงจาก 27.9±7.5 มม.ปรอท เหลือ 11.1±6.5 มม.ปรอท และจำนวนยาลดลงจาก 3.4±1.2 เหลือ 0.6±1.3 แต่มีรายงานภาวะความดันต่ำประมาณ 7.5% ซึ่งสูงกว่า ECP มาตรฐาน
เนื่องจาก ECP สามารถทำผ่านแผลที่ขอบกระจกตา เดียวกันกับการผ่าตัดต้อกระจก (phacoemulsification) จึงใช้กันอย่างแพร่หลายในฐานะการผ่าตัดร่วม 2)
ตัวชี้วัด Phaco-ECP Phaco เพียงอย่างเดียว การเปลี่ยนแปลง IOP (ครั้งสุดท้าย) MD −1.49 มม.ปรอท อ้างอิง การเปลี่ยนแปลงจำนวนยา (ครั้งสุดท้าย) MD −0.75 ตัว อ้างอิง
ในการวิเคราะห์อภิมานปี 2024 (9 การศึกษา, 5389 ตา) กลุ่ม phaco-ECP แสดงความดันลูกตา ที่ต่ำกว่าและการใช้ยาน้อยกว่าอย่างสม่ำเสมอในทุกช่วงเวลาเมื่อเทียบกับกลุ่ม phaco เพียงอย่างเดียว 3) อย่างไรก็ตาม ค่าสายตาที่ดีที่สุดที่แก้ไขแล้วดีกว่าเล็กน้อยในกลุ่ม phaco เพียงอย่างเดียว (MD 0.09 logMAR) 3) อัตราภาวะแทรกซ้อนสูงกว่าอย่างมีนัยสำคัญในกลุ่ม phaco-ECP ทั้งภาวะแทรกซ้อนทั่วไป (OR 3.96) และภาวะแทรกซ้อนรุนแรง (OR 8.82) 3)
ข้อดีของ phaco-ECP
การลดความดันลูกตา : MD −1.84 มม.ปรอท ที่ 6 เดือน, MD −1.68 มม.ปรอท ที่ 12 เดือน 3)
การลดภาระยา : MD −0.75 ชนิดยาที่การตรวจครั้งสุดท้าย3)
ความง่ายของขั้นตอน : สามารถทำผ่านแผลผ่าตัดเดียวกันกับการผ่าตัดต้อกระจก 2)
ข้อควรระวังเกี่ยวกับ phaco-ECP
อัตราภาวะแทรกซ้อนเพิ่มขึ้น : OR ภาวะแทรกซ้อนทั่วไป 3.96, OR ภาวะแทรกซ้อนรุนแรง 8.823)
พยากรณ์การมองเห็น : กลุ่มที่ทำ phaco เพียงอย่างเดียวมีค่า BCVA สุดท้ายดีกว่าเล็กน้อย3)
ประสิทธิภาพระยะยาว : การวิเคราะห์ 6 ปีพบว่า 68% ต้องการการแทรกแซงเพิ่มเติม
ในช่วงรอบผ่าตัด ใช้ยาหยอดตาปฏิชีวนะครอบคลุมกว้าง ยาหยอดตาสเตียรอยด์ (prednisolone acetate 1% หรือ difluprednate) และยาหยอดตา NSAID เพื่อป้องกันความดันลูกตา สูงขึ้นในช่วงต้นหลังผ่าตัด อาจใช้ยาหยอดตาหรือยารับประทานสำหรับโรคต้อหิน ร่วมด้วย ยารักษาโรคต้อหิน จะลดลงทีละน้อยใน 1-2 เดือนหลังผ่าตัดตามระดับความดันลูกตา และเป้าหมาย
หลังผ่าตัด พิจารณาการจัดการความเจ็บปวด และใช้ยาหยอดตาสเตียรอยด์ และยาหยอดตา atropine ตามความจำเป็น1) ทันทีหลังผ่าตัด ให้ติดตาม IOP และปรับยาต้านต้อหิน ตามความเหมาะสม1)
ความเสี่ยงเฉพาะของ ECP ได้แก่ ความดันลูกตาต่ำ โรคต้อหิน ชนิดบล็อกซิลิอารี และลูกตาฝ่อ ความเสี่ยงของภาวะแทรกซ้อนรุนแรงสูงขึ้นโดยเฉพาะในดวงตาที่เป็นต้อหิน ระยะลุกลาม การจัดการการอักเสบหลังผ่าตัดอย่างรวดเร็วและจริงจังสามารถลดอุบัติการณ์ของพังผืดยึดหลังและจอประสาทตา บวมน้ำชนิดซิสตอยด์ได้
Q
ผู้ป่วยประเภทใดที่เหมาะสมสำหรับการผ่าตัดต้อกระจกร่วมกับ ECP?
A
ผู้ป่วยที่มีต้อกระจก ที่ส่งผลต่อการมองเห็น และต้อหิน ระดับเล็กน้อยถึงปานกลางเป็นข้อบ่งชี้ที่ดี โดยเฉพาะผู้ที่ใช้ยาหยอดตาต้อหิน ตั้งแต่ 2 ชนิดขึ้นไปและต้องการลดภาระยา การวิเคราะห์อภิมานแสดงให้เห็นผลที่ยั่งยืนในการลด IOP และจำนวนยา แต่อัตราภาวะแทรกซ้อนสูงกว่าการทำ phaco เพียงอย่างเดียว ดังนั้นจึงจำเป็นต้องประเมินความเสี่ยงและประโยชน์อย่างรอบคอบเป็นรายบุคคล สำหรับต้อหิน ที่ดื้อต่อการรักษา อาจพิจารณา ECP Plus แต่ความเสี่ยงต่อความดันลูกตาต่ำ เพิ่มขึ้น จึงต้องระมัดระวัง
ECP ทำลายเยื่อบุซิลิอารีซึ่งเป็นเนื้อเยื่อที่ผลิตอารมณ์ขันในน้ำโดยการจับตัวเป็นก้อนด้วยเลเซอร์ ช่วยลดการผลิตอารมณ์ขันในน้ำและลดความดันลูกตา เลเซอร์ไดโอด 810 นาโนเมตรถูกดูดซับโดยเยื่อบุซิลิอารี ทำให้เนื้อเยื่อขาวและหดตัว
ในโรคต้อหินมุมปิด เชื่อว่า endoCPG มีฤทธิ์สองประการคือ ยับยั้งการผลิตอารมณ์ขันในน้ำและขยายร่องมุม 4) อย่างไรก็ตาม การวิเคราะห์อภิมานพบว่า endoCPG มีประสิทธิภาพด้อยกว่าการผ่าตัดเปิด trabeculotomy (AIT ) ซึ่งอาจเกิดจากการครอบคลุมการรักษาที่ไม่เพียงพอ 4) การลด IOP อย่างมีนัยสำคัญต้องรักษาอย่างน้อย 270 องศา 4)
การศึกษาทางเนื้อเยื่อวิทยาแสดงให้เห็นว่า TSC PC ทำให้เกิดการทำลายอย่างรุนแรงของซิลิอารีโพรเซสและรากม่านตา โดยมีภาวะหลอดเลือดอุดตันนานถึง 1 เดือน ในทางตรงกันข้าม ECP ทำให้เกิดการหดตัวเฉพาะที่เฉพาะซิลิอารีโพรเซสเท่านั้น โดยมีการไหลเวียนเลือดกลับมาบางส่วนหลังจาก 1 เดือน การฟื้นตัวของการไหลเวียนเลือดบางส่วนนี้เชื่อว่าเป็นสาเหตุที่ ECP ทำให้เกิดภาวะความดันลูกตาต่ำ หรือลูกตาฝ่อ ได้น้อยกว่า TSC PC
ECP เป็นหัตถการภายในลูกตา จึงมีความเสี่ยงต่อจอประสาทตาลอก และเยื่อบุตาอักเสบ ซึ่งแตกต่างจาก TSC PC
ข้อเสียทั่วไปของการจับตัวเป็นก้อนด้วยเลเซอร์ซิลิอารีบอดี โดยรวมคือ หากระดับการทำลายน้อยเกินไปจะไม่ทำให้ความดันลูกตา ลดลง และหากทำลายมากเกินไปอาจทำให้ลูกตาฝ่อ ทำให้หัตถการนี้ขาดความแม่นยำเชิงปริมาณ ความจำเป็นในการรักษาซ้ำก็สูงเช่นกัน โดยอัตราการรักษาซ้ำสำหรับวิธีผ่านตาขาว อยู่ที่ 0–59%
การวิเคราะห์อภิมานปี 2024 โดย Amaral และคณะ (9 การศึกษา, 5389 ตา) เป็นการวิเคราะห์อภิมานครั้งแรกที่เปรียบเทียบ phaco-ECP กับ phaco เพียงอย่างเดียว 3) กลุ่ม phaco-ECP แสดงการลดความดันลูกตา และการลดยาที่ดีกว่าในทุกช่วงเวลา แต่มีอัตราภาวะแทรกซ้อนสูงกว่าอย่างมีนัยสำคัญ 3)
ตัวชี้วัด ผลลัพธ์ (MD/OR) ค่า P IOP 6 เดือน−1.84 มิลลิเมตรปรอท 0.002 IOP 12 เดือน−1.68 มิลลิเมตรปรอท 0.0002 จำนวนยา (สุดท้าย) −0.75 ตัว <0.00001 ภาวะแทรกซ้อนรุนแรง OR 8.82 0.03
ในการวิเคราะห์อภิมานของ MIGS สำหรับ PACG มีรายงานเหตุการณ์ไม่พึงประสงค์ใน 27 จาก 156 ตา (17.3%) ของ endoCPG4) รวมถึงจอประสาทตา บวมน้ำชนิดซิสตอยด์ 4 ราย ม่านตาอักเสบ ชนิดไฟบริน 11 ราย จอประสาทตาลอก ชนิดเลือดออก 1 ราย รูม่านตา อุดตันทุติยภูมิ 2 ราย และต้อหินชนิดร้าย 1 ราย4) .
ในการทบทวน Cochrane ปี 2019 สรุปได้ไม่เพียงพอว่าการทำลายซิลิอารีบอดี สำหรับต้อหิน ดื้อยาให้ผลลัพธ์ที่ดีกว่าหรือมีภาวะแทรกซ้อนน้อยกว่าเมื่อเทียบกับการรักษาอื่นหรือไม่2) และไม่พบการศึกษาเกี่ยวกับ ECP สำหรับต้อหินมุมเปิด 2) จำเป็นต้องมีการทดลองแบบสุ่มที่มีกลุ่มควบคุมเพิ่มเติมเพื่อเปรียบเทียบชนิดของการจี้แสงซิลิอารีบอดี และเปรียบเทียบกับการผ่าตัดต้อหิน อื่นๆ2) .
เกี่ยวกับประสิทธิภาพและความปลอดภัยในระยะยาวของ ECP การวิเคราะห์ 6 ปีรายงานว่า 68% ต้องการการแทรกแซงเพิ่มเติม ยังไม่มีการทดลองแบบสุ่มที่มีกลุ่มควบคุมระยะยาวเปรียบเทียบกับ TSC PC หรือ trabeculectomy การเลือกจี้แสงซิลิอารีบอดี ขึ้นอยู่กับดุลยพินิจของศัลยแพทย์แต่ละคน2) .
ในการประยุกต์ใช้ใหม่ของหัววัด ECP มีรายงานการจี้ช่องทางรวบรวมเลือดสำหรับเลือดออกในช่องหน้าตา ซ้ำหลังการผ่าตัด trabeculotomy5) .
Q
ประสิทธิภาพในระยะยาวของ ECP อยู่ที่เท่าใด?
A
ในการศึกษา 3 ปีเกี่ยวกับ ECP ร่วมกับการผ่าตัดต้อกระจก อัตราความสำเร็จ (IOP ≤ 21 mmHg, ลดลง ≥20%, ไม่ต้องผ่าตัดเพิ่ม) ลดลงตามเวลา: 70% ในปีแรก, 54% ในปีที่สอง และ 45% ในปีที่สาม ในการวิเคราะห์ 6 ปี พบว่า 68% ต้องการการแทรกแซงเพิ่มเติม ในทางกลับกัน ใน ECP Plus สำหรับต้อหิน ที่ดื้อต่อการรักษา ความดันลูกตา ลดลง 60% ที่ 2 ปี และจำนวนยาลดลงอย่างมีนัยสำคัญ ประสิทธิภาพในระยะยาวมีความแปรปรวนสูงในแต่ละกรณี และไม่มีการทดลองแบบสุ่มที่มีกลุ่มควบคุมเปรียบเทียบโดยตรงกับ TSC PC หรือการผ่าตัด trabeculectomy ดังนั้นจึงจำเป็นต้องมีการวิจัยเพิ่มเติม
European Glaucoma Society. European Glaucoma Society Terminology and Guidelines for Glaucoma, 5th Edition. Br J Ophthalmol. 2025.
American Academy of Ophthalmology. Primary Open-Angle Glaucoma Preferred Practice Pattern. Ophthalmology. 2025.
Amaral DC, Louzada RN, Moreira PHS , et al. Combined Endoscopic Cyclophotocoagulation and Phacoemulsification Versus Phacoemulsification Alone in the Glaucoma Treatment: A Systematic Review and Meta-Analysis. Cureus. 2024;16(3):e55853.
Paik JS, et al. Outcomes and Complications of Minimally Invasive Glaucoma Surgery in Primary Angle Closure Glaucoma: A Systematic Review and Meta-Analysis. Clin Ophthalmol. 2025;19:493-502.
Gallardo MJ, Reyes T. A Novel Use of the Endoscopic Cyclophotocoagulative Probe for the Management of Excisional Goniotomy Induced Chronic Recurrent Hyphema. Am J Ophthalmol Case Rep. 2022;26:101492.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต