ECP(내시경법)
조사 경로: 안내에서 섬모체 돌기를 직접 시각화 2)
조직 손상: 섬모체 돌기에만 국소적 수축. 1개월 후 부분적 재관류 있음
합병증 위험: 저안압 및 안구로의 위험이 TSCPC보다 낮음
적응증 확대: 백내장 수술과 병용하여 경도~중등도에도 사용 가능

ECP는 1992년 Martin Uram에 의해 개발된 섬모체 파괴술의 일종입니다. 기존의 경공막 접근법은 시술자가 섬모체를 직접 볼 수 없어 파괴 정도의 정량성이 부족하다는 문제가 있었습니다. ECP는 810nm 반도체 다이오드 레이저, 비디오 카메라, 조준 빔, 175W 크세논 광원을 통합한 광섬유 케이블을 통해 안내에서 섬모체 돌기를 직접 시각화하면서 치료합니다2). 이를 통해 레이저 치료의 보다 정밀한 조정(titration)이 가능합니다2).
ECP의 유효성은 양호하며, 안압 하강률은 3457%로 보고되었습니다2). 대부분의 연구에서 270360도의 섬모체를 치료합니다2). 2005년 기준 Medicare 섬모체 광응고술의 47%가 ECP였으며, 2012년에는 77%로 증가했습니다2).
섬모체 광응고술의 적응증은 여과 수술이나 배액 장치가 성공할 가능성이 낮거나, 실패했거나, 시행할 수 없는 경우이며, 난치성 녹내장이 주요 대상입니다1). 그러나 최근에는 녹내장 중증도가 더 낮은 증례에 대한 시행이 증가하고 있습니다.
ECP(내시경법)
조사 경로: 안내에서 섬모체 돌기를 직접 시각화 2)
조직 손상: 섬모체 돌기에만 국소적 수축. 1개월 후 부분적 재관류 있음
합병증 위험: 저안압 및 안구로의 위험이 TSCPC보다 낮음
적응증 확대: 백내장 수술과 병용하여 경도~중등도에도 사용 가능
TSCPC (경공막법)
조사 경로: 경공막. 섬모체를 직접 볼 수 없음
조직 손상: 섬모체 돌기와 홍채 기저부에 심각한 파괴. 폐쇄성 혈관 장애 지속
합병증 위험: 저안압 및 안구로의 위험이 더 높음
적응증: 시력 예후가 불량한 눈, 절개 수술 대상이 되지 않는 눈이 주 대상 2)
가장 큰 차이는 시각화 가능 여부입니다. ECP는 내시경으로 섬모체 돌기를 직접 보면서 레이저를 조사하므로 치료 정밀도가 높고 주변 조직 손상이 적습니다. 조직학적 연구에 따르면 TSCPC는 섬모체 돌기와 홍채 기저부에 심각한 파괴를 일으키지만, ECP는 섬모체 돌기에만 국소적 수축을 일으키고 1개월 후 부분적인 혈류 회복이 나타납니다. 따라서 ECP는 저안압이나 안구로와 같은 중증 합병증의 위험이 낮은 것으로 알려져 있습니다. 다만 ECP는 전용 장비가 필요하며, 각막 윤부 또는 편평부를 통한 안내 조작이 필요합니다.
ECP는 녹내장 치료법이므로 대상 환자는 녹내장으로 인한 시야 장애를 가지고 있습니다. ECP 수술 후 일시적인 시야 흐림, 안통, 충혈이 나타날 수 있습니다.
ECP는 치료법이므로, 이 섹션에서는 합병증의 위험 인자를 설명합니다.
ECP 적응증 결정을 위해 일반적인 녹내장 평가를 시행합니다.
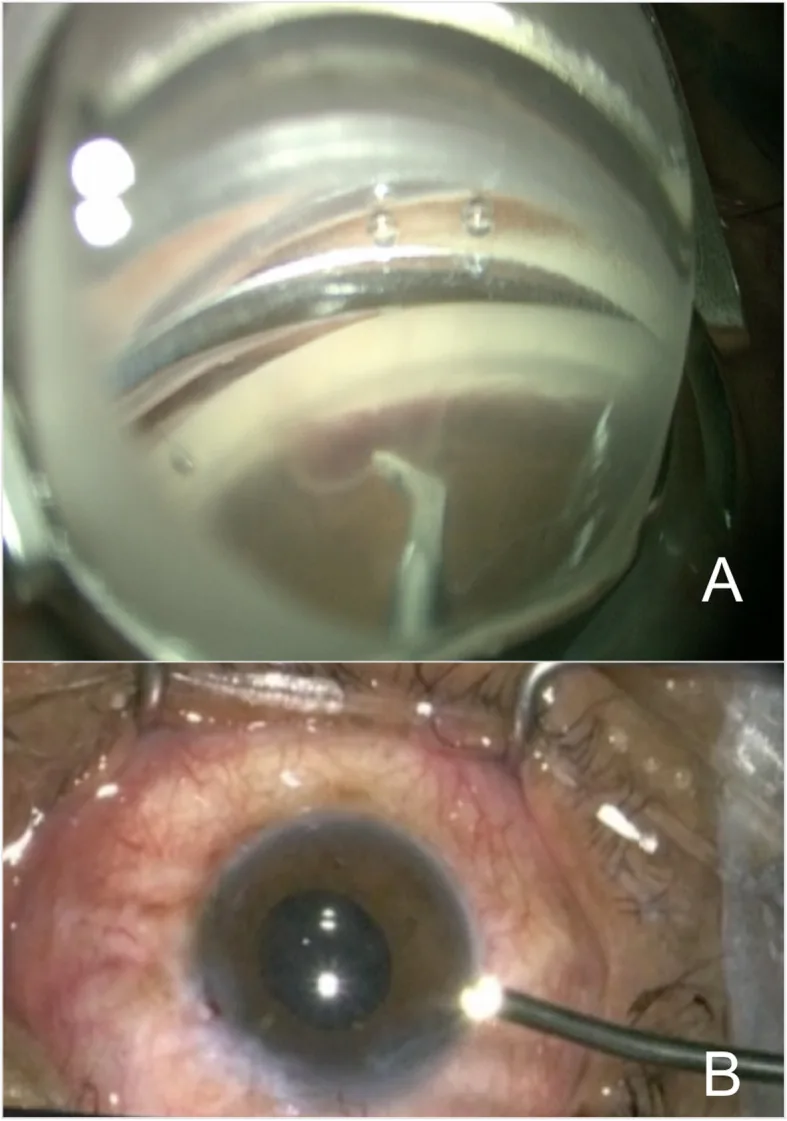
여러 번의 녹내장 수술이 실패한 난치성 증례에 대해, 편평부 접근법으로 치료 범위를 편평부까지 1~2 mm 연장하는 방법입니다. 유리체절제술의 병행이 필요하며, 인공수정체안 또는 무수정체안이 대상입니다. 수술 후 2년 시점에 안압은 27.9±7.5 mmHg에서 11.1±6.5 mmHg로 감소하고, 약제 수는 3.4±1.2제에서 0.6±1.3제로 감소했지만, 저안압이 약 7.5%로 표준 ECP보다 높은 비율로 보고되었습니다.
ECP는 백내장 수술(초음파 유화술)과 동일한 각막 윤부 절개창을 통해 시행할 수 있으므로, 병용 수술로 널리 보급되어 있습니다2).
| 지표 | phaco-ECP | phaco 단독 |
|---|---|---|
| IOP 변화(최종 내원) | MD −1.49 mmHg | 기준 |
| 약제 수 변화(최종 내원) | MD −0.75제 | 기준 |
2024년 메타분석(9개 연구, 5,389안)에서 phaco-ECP군은 phaco 단독군에 비해 모든 시점에서 일관되게 안압이 낮고 약제 사용 수도 적었습니다3). 그러나 최대교정시력은 phaco 단독군이 약간 더 좋았습니다(MD 0.09 logMAR)3). 합병증 발생률은 일반 합병증(OR 3.96)과 중증 합병증(OR 8.82) 모두 phaco-ECP군에서 유의하게 높았습니다3).
phaco-ECP의 장점
안압 감소: 6개월 시 MD −1.84 mmHg, 12개월 시 MD −1.68 mmHg3)
약물 부담 감소: 최종 내원 시 MD −0.75 약제 3)
시술의 간편함: 백내장 수술과 동일한 절개창을 통해 시행 가능 2)
phaco-ECP의 주의사항
합병증 발생률 증가: 일반 합병증 OR 3.96, 중증 합병증 OR 8.82 3)
시력 예후: phaco 단독군의 최종 최대교정시력이 다소 양호 3)
장기 유효성: 6년 분석에서 68%가 추가 중재 필요
수술 전후에는 광범위 항생제 점안액, 스테로이드 점안액(1% 프레드니솔론 아세테이트 또는 디플루프레드네이트), NSAID 점안액을 사용합니다. 수술 후 초기 안압 상승을 예방하기 위해 녹내장 치료제(점안액 또는 경구)를 병용하기도 합니다. 녹내장 치료제는 안압 수준과 목표에 따라 수술 후 1~2개월에 걸쳐 감량합니다.
수술 후 통증 관리를 고려하여 필요에 따라 스테로이드 점안액과 아트로핀 점안액을 사용합니다 1). 수술 직후 안압을 모니터링하고 항녹내장약을 적절히 조정합니다 1).
ECP는 방수를 생성하는 섬모체 상피를 레이저 광응고로 파괴하여 방수 생성을 감소시켜 안압을 낮춥니다. 810 nm 다이오드 레이저는 섬모체 상피에 흡수되어 조직의 백변과 수축을 유발합니다.
폐쇄각 녹내장에서 endoCPG는 방수 생성 억제와 함께 전방각 함몰을 확장하는 이중 작용을 하는 것으로 알려져 있습니다4). 그러나 메타 분석에서는 endoCPG가 섬유주 절개술(AIT)보다 열등한 결과를 보였으며, 이는 치료 범위가 불충분했을 가능성이 지적되었습니다4). 유의미한 IOP 감소를 위해서는 최소 270도의 치료가 필요합니다4).
조직학적 연구에 따르면 TSCPC는 섬모체 돌기와 홍채 뿌리에 심각한 파괴를 일으키며, 폐쇄성 혈관 손상이 1개월까지 지속됩니다. 대조적으로 ECP는 섬모체 돌기에만 국소적인 수축을 일으키며, 1개월 후 부분적인 재관류가 관찰됩니다. 이러한 부분적인 혈류 회복이 ECP에서 TSCPC에 비해 저안압이나 안구로가 발생하기 어려운 이유로 생각됩니다.
ECP는 안내 수술이므로 망막 박리나 안내염의 위험이 있다는 점이 TSCPC와 다릅니다.
모든 섬모체 광응고술의 공통적인 단점은 파괴 정도가 약하면 안압 강하가 얻어지지 않고, 파괴가 과도하면 안구로에 이를 가능성이 있으며, 정량성이 부족한 수술법입니다. 재치료의 필요성도 높으며, 경공막법에서는 재치료율이 0~59%로 보고되었습니다.
2024년 Amaral 등의 메타 분석(9개 연구, 5,389안)은 phaco-ECP와 단독 phaco를 비교한 첫 번째 메타 분석입니다3). phaco-ECP군은 모든 시점에서 안압 감소와 약물 감소에 우수했지만, 합병증 발생률이 유의하게 높았습니다3).
| 지표 | 결과(MD/OR) | P값 |
|---|---|---|
| 6개월 IOP | −1.84 mmHg | 0.002 |
| 12개월 시점의 안압 | −1.68 mmHg | 0.0002 |
| 약물 수(최종) | −0.75제 | <0.00001 |
| 중대한 합병증 | OR 8.82 | 0.03 |
PACG에 대한 MIGS 메타분석에서 endoCPG 156안 중 27안(17.3%)에서 이상반응이 보고되었습니다4). 여기에는 낭포황반부종 4예, 섬유소성 포도막염 11예, 출혈성 맥락막박리 1예, 이차성 동공차단 2예, 악성녹내장 1예가 포함됩니다4).
2019년 코크란 리뷰에서는 난치성 녹내장에 대한 섬모체파괴술이 다른 치료와 비교하여 우수한 결과나 적은 합병증을 가져오는지에 대한 결론이 불충분했습니다2). 또한 개방각녹내장에 대한 ECP 연구는 확인되지 않았습니다2). 섬모체광응고술 종류 간 비교나 다른 녹내장 수술과의 비교에는 추가적인 무작위대조시험이 필요합니다2).
ECP의 장기적 유효성과 안전성에 대해, 6년 분석에서 68%가 추가 중재를 필요로 했다는 보고가 있습니다. TSCPC나 섬유주절제술과의 장기 무작위대조시험은 아직 존재하지 않습니다. 섬모체광응고술의 선택은 개별 술자의 재량에 맡겨져 있습니다2).
ECP 프로브의 새로운 응용으로, 섬유주절개술 후 재발성 전방출혈에 대한 콜렉터 채널 소작이라는 보고도 있습니다5).
- European Glaucoma Society. European Glaucoma Society Terminology and Guidelines for Glaucoma, 5th Edition. Br J Ophthalmol. 2025.
- American Academy of Ophthalmology. Primary Open-Angle Glaucoma Preferred Practice Pattern. Ophthalmology. 2025.
- Amaral DC, Louzada RN, Moreira PHS, et al. Combined Endoscopic Cyclophotocoagulation and Phacoemulsification Versus Phacoemulsification Alone in the Glaucoma Treatment: A Systematic Review and Meta-Analysis. Cureus. 2024;16(3):e55853.
- Paik JS, et al. Outcomes and Complications of Minimally Invasive Glaucoma Surgery in Primary Angle Closure Glaucoma: A Systematic Review and Meta-Analysis. Clin Ophthalmol. 2025;19:493-502.
- Gallardo MJ, Reyes T. A Novel Use of the Endoscopic Cyclophotocoagulative Probe for the Management of Excisional Goniotomy Induced Chronic Recurrent Hyphema. Am J Ophthalmol Case Rep. 2022;26:101492.