급성 발작 시 소견
안압: 40~80 mmHg의 급격하고 현저한 상승 1)2)
각막: 실질 부종, 미세 낭포성 부종
결막: 심한 모양체 및 결막 충혈
전방: 중심부는 다소 얕고, 주변부는 심하게 얕음
동공: 중등도 산대 고정, 대광 반사 감소·소실
전방각: 광범위한 홍채 섬유주 접촉에 의한 폐쇄
수정체: 녹내장 반(glaukomflecken, 수정체 전낭하 허혈성 괴사). 과거 발작을 시사하는 소견 2)

원발성 폐쇄각 녹내장(PACG)은 다른 요인 없이 유전적 배경이나 노화로 인한 전안부 형태 변화로 유발된 원발성 방각 폐쇄에 의해 안압 상승이 발생하고, 이미 녹내장성 시신경병증이 생긴 질환입니다1). 원발성 폐쇄각증(PAC)은 원발성 방각 폐쇄로 인해 안압 상승이 있거나 주변 홍채 전방 유착(PAS)이 발생했지만, 녹내장성 시신경병증은 없는 상태입니다1). 원발성 폐쇄각증 의심(PACS)은 원발성 방각 폐쇄가 있지만 안압 상승이나 기질적 PAS가 없고, 녹내장성 시신경병증도 없는 상태를 말합니다1).
이 세 단계와 급성 원발 폐쇄각 녹내장(acute PACG) 및 급성 원발 폐쇄각증(acute PAC)을 포괄하는 총칭으로 원발 폐쇄각 질환(primary angle closure disease: PACD)이라는 용어가 사용됩니다1)2). PACD라는 총칭을 사용하는 의의는 동일 개인의 병태가 진행 단계에 따라 PACS에서 PAC, 나아가 PACG로 이행될 수 있는 연속적 스펙트럼임을 강조하고, 끊김 없는 추적 관찰과 조기 개입을 촉진하는 데 있습니다1)2).
전방각경 검사에 의한 진단 기준은 다음과 같습니다2)12).
| 병기 | 180도 이상의 홍채 섬유주 접촉(ITC) | 안압 상승 또는 PAS | 녹내장성 시신경병증 |
|---|---|---|---|
| PACS | 있음 | 없음 | 없음 |
| PAC | 있음 | 있음 | 없음 |
| PACG | 있음 | 있음 | 있음 |
2002년 Foster 분류에서는 ITC가 3사분면(270도) 이상인 경우를 PACS로 정의했지만, 현재는 2021년 이후 미국 Preferred Practice Pattern 분류를 따라 ITC 180도 이상을 기준으로 합니다2)12).
PACG와 PAC에는 급성 발현형과 만성형이 있습니다. 급성 원발성 폐쇄각 녹내장 및 급성 원발성 폐쇄각에서는 안압이 종종 4080 mmHg로 현저히 상승하며, 시력 저하, 흐릿한 시야, 홍시증, 안통, 두통, 메스꺼움, 구토, 동공 대광 반사 감소 또는 소실 등의 증상이 나타납니다1)2). 반면, 만성 원발성 폐쇄각 녹내장(CACG)은 급성 안압 상승의 병력이 없으며, 2030 mmHg 정도의 중등도 안압 상승이 서서히 진행됩니다1).
다지미 연구(Tajimi Study)에 따르면 40세 이상에서 PACS는 0.2%, PAC는 0.5%, PACG는 0.6%로 보고되었습니다13). 다른 일본인 집단 연구에서는 40세 이상의 PACG 유병률을 0.34~0.6%로 보고했습니다2). 전 세계적으로 40세 이상의 약 0.7%가 폐쇄각 녹내장을 가지고 있으며, 2013년 기준 2,020만 명, 그중 1,550만 명이 아시아에 집중된 것으로 추정됩니다2)11). 2040년에는 환자 수가 약 50% 증가하여 3,200만 명에 달하고, 500만 명 이상이 실명할 가능성이 지적되고 있습니다2).
인종 차이는 현저하여, 이누이트계에서는 2.53.8%, 대만 3.0%, 중국 광저우 1.5%, 베이징 1.2%, 싱가포르 1.1%, 몽골 1.4%, 태국 0.9%, 남인도 0.50.87%, 방글라데시 0.4%로 보고됩니다2). 유럽계에서는 0~0.6%로 낮습니다2). 아시아계에서는 PACG가 원발성 개방각 녹내장(POAG)과 비슷한 빈도를 차지하는 지역도 있습니다2)11). PACG는 POAG에 비해 초진 시 한쪽 눈 실명률이 높고, 양안 중증 시력 장애 위험이 약 3배에 달합니다2).
또한, PACG의 발병 연령은 POAG보다 높은 경향이 있으며, 50세 이상 여성에서 발병 위험이 현저히 증가합니다2). PACG와 POAG의 성비를 보면, POAG는 성별 차이가 미미한 반면, PACG는 여성이 남성의 2~4배입니다2). 여성은 남성보다 전방 깊이가 얕고 안축장이 짧은 경향이 관찰되며, 이는 해부학적 소인으로 기여합니다2). 일본에서는 고령화에 따라 PACG 환자의 절대 수가 증가할 것으로 예상되며, 진료 체계 정비와 일차 의료에서의 협각 녹내장 선별 검사 강화가 과제입니다2)11).
모든 PACS에 일률적으로 레이저 치료가 필요한 것은 아닙니다. 중국 중산에서 시행된 Zhongshan Angle Closure Prevention 시험(ZAP 시험)에서는 치료하지 않은 PACS 안에서 PAC 또는 급성 발작으로의 진행이 6년에 약 4%, 14년에 약 12%에 그쳤으며, 예방적 레이저 홍채 절개술에 의한 상대 위험 감소는 6년에 47%, 14년에 70%였으나 절대적 이익은 작다고 보고되었습니다3). 싱가포르의 ANA-LIS 시험에서도 5년 진행률이 9.4%, LPI에 의한 위험 감소가 45%로 유사한 경향을 보였습니다4). 이러한 결과를 바탕으로, 유럽 녹내장 학회 가이드라인 제6판은 건강한 PACS 안에 대한 일상적인 LPI를 권장하지 않으며, 고도 원시, 빈번한 산동이 필요한 경우, 의료 접근이 어려운 경우 등 고위험군에만 LPI를 고려해야 한다고 합니다5). 녹내장 진료 가이드라인 제5판도 암실 검사나 엎드린 검사 양성, 정기 검사가 어려운 경우, 급성 발작 시 신속히 내원할 수 없는 경우, 가족력 양성, 당뇨망막병증 등으로 빈번한 산동이 필요한 경우를 수술 적응증으로 합니다1).
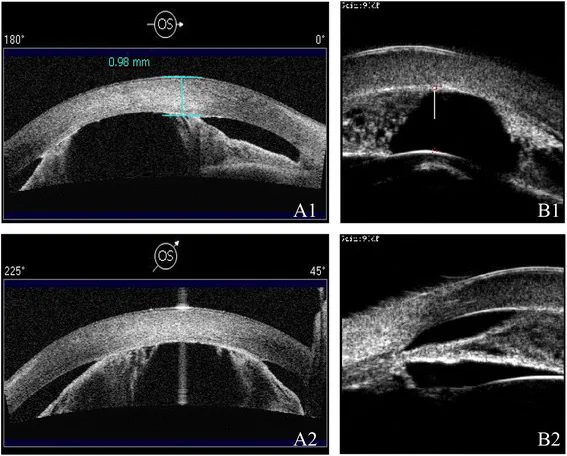
PACS와 만성 PACG는 자각 증상이 거의 없으며, 말기가 되어서야 시력 저하나 시야 결손을 자각하는 경우가 많습니다1)2). 만성기에는 안압 상승이 완만하므로, 환자 자신이 모르는 사이에 시신경 장애가 진행되는 예도 적지 않습니다1). 또한, 경도의 동공 차단에 의한 단시간의 안압 상승(간헐적 각도 폐쇄)에서는 어두운 곳에서의 흐릿함이나 가벼운 두중감 같은 모호한 증상이 반복될 수 있으며, 문진에서 이를 포착하는 것이 중요합니다2).
반면, 급성 발작 시에는 증상이 극적입니다. 시력 저하, 안개 시야, 홍시증(빛 주변의 후광), 심한 안통과 동측 두통, 오심·구토의 미주신경 증상 등이 나타납니다1)2). 홍시증은 각막 부종으로 인한 빛의 굴절 이상으로, 전구나 가로등 주변에 색깔 있는 고리가 보이는 증상입니다. 두통과 오심이 전면에 나타나 신경내과나 소화기내과로 오인될 수 있으므로, 원인 불명의 심한 두통에 안증상을 동반한 환자는 반드시 안과적 평가가 필요합니다2)7). 또한 증상이 미미한 급성 발작(subacute attack)도 존재하여, 명확한 통증 없이 고안압이 지속되어 시신경 장애가 진행될 수 있으므로 안저와 전방각 평가를 소홀히 해서는 안 됩니다1)2).
급성 발작 시 소견
안압: 40~80 mmHg의 급격하고 현저한 상승 1)2)
각막: 실질 부종, 미세 낭포성 부종
결막: 심한 모양체 및 결막 충혈
전방: 중심부는 다소 얕고, 주변부는 심하게 얕음
동공: 중등도 산대 고정, 대광 반사 감소·소실
전방각: 광범위한 홍채 섬유주 접촉에 의한 폐쇄
수정체: 녹내장 반(glaukomflecken, 수정체 전낭하 허혈성 괴사). 과거 발작을 시사하는 소견 2)
만성 PACG의 소견
안압: 20~30 mmHg 정도의 중등도 상승
전안부: 얕은 전방, 짧은 안축, 두껍고 전방에 위치한 수정체
전방각: PAS에 의한 기질적 폐쇄와 기능적 전방각 폐쇄(appositional closure)가 혼재
시신경: 녹내장성 함몰, 시신경테 얇아짐
시야: 원발개방각녹내장과 유사한 진행성 시야 장애
증상: 보통 무증상이며, 진행된 경우에만 시력·시야 이상을 자각
플라토 홍채 소견
전방: 중심부는 거의 정상 깊이
홍채 중앙: 팽윤되지 않고 편평
홍채 뿌리: 예각으로 후방 굴곡되어 사다리꼴 모양, 주변 전방각은 현저히 좁음
압박 전방각경: 이중 융기 징후 (홍채가 두 봉우리 모양으로 함몰)
UBM: 섬모체의 전방 편위, 섬모구 소실, 홍채 뿌리 비후14)
확진: LPI 시행 후에도 산동으로 전방각 폐쇄·안압 상승이 재현되는 경우
PACG는 유전적·해부학적 소인에 노화 변화가 더해져 발병합니다1)2). 주요 위험 인자는 다음과 같습니다.
| 범주 | 인자 | 개요 |
|---|---|---|
| 굴절 | 원시 | 짧은 안축에 따른 얕은 전방1)2) |
| 해부 | 짧은 안축 길이 | 안축 길이 20 mm 미만의 소안구증은 매우 고위험2) |
| 해부 | 얕은 전방 | 중심 전방 깊이 2.0–2.2 mm 미만은 고위험2) |
| 해부 | 수정체 두께 및 전방 위치 | 노화와 함께 증가하여 동공 차단을 촉진1)2)10) |
| 해부 | 작은 각막 직경 | 수평 직경 11 mm 미만에서 위험 증가2) |
| 연령 | 50세 이상 | 연령이 증가함에 따라 유병률이 증가함1)2) |
| 성별 | 여성 | 남성보다 호발함1)2) |
| 인종 | 아시아계 또는 이누이트계 | 지역에 따라 유럽계의 수배에서 수십 배2)11) |
| 가족력 | 일차 친족에 PACD 가족력 있음 | 유전적 소인2) |
| 유발 약물 | 항콜린제, 산동제, 교감신경흥분제 | 위내시경 전 약물, 수면제, 항정신병약, 감기약, 삼환계 항우울제, SSRI, 비염용 분무제, 일부 흡입제 등2)7) |
원발성 폐쇄각 녹내장 및 원발성 폐쇄각 질환의 원인은 단일 기전보다 여러 기전이 복합적으로 관여하는 경우가 많습니다1)2)10).
급성 발작의 유발 요인으로는 어두운 곳에서의 독서나 영화 감상, 장시간 고개 숙인 자세(정원 작업, 수술, 장거리 운전), 야간 자연 산동, 항콜린 작용을 가진 약물의 경구/흡입/비강 투여, 산동 검사의 영향, 심한 스트레스 등이 알려져 있습니다2)7). 특히 고령 여성의 위내시경 전 투약, 정신과 약물, 파킨슨병 치료제, 천식/만성폐쇄성폐질환(COPD)에 대한 항콜린 흡입제는 간과되기 쉬우므로 처방 의사와의 협력이 중요합니다2)7). PAC 소인이 있는 환자에게는 일반의약품 감기약, 비염약, 멀미약, 항히스타민제 사용 전에 안과 상담을 받도록 지도합니다2). 또한 50세 이상의 원시 환자가 백내장 수술을 미루면 연령 관련 수정체 두께 증가와 함께 발작 위험이 상승하므로, 백내장 수술 적응증 판단 자체가 예방적 중재가 될 수 있습니다6)10).
전방각경 검사는 원발성 폐쇄각 질환 진단에서 가장 중요한 검사이며, gold standard입니다1)2)5). 점안 마취 후, 먼저 제1안위에서 압박 없이 짧고 가느다란 세극등 빛으로 정적 전방각경 검사를 시행합니다. 세극등 빛에 의해 동공이 수축하지 않도록 주의하며, 전방각 바닥의 해부학적 구조(Schwalbe선, 섬유주, 공막돌기, 섬모체대), 미세 PAS, 각도 색소 침착을 평가합니다2). 그 다음 동적/압박 전방각경 검사로 기능적 폐쇄와 기질적 폐쇄(PAS)를 감별합니다. Shaffer-Kanski 분류에서 2도 이하(각도 20도 이하)는 각도 폐쇄 가능성이 있고, 1도 이하는 폐쇄 위험이 높습니다.
세극등현미경만으로 시행할 수 있는 간편한 선별 검사로, 귀쪽 각막 윤부에 60도 각도로 슬릿광을 비추고 주변 전방 깊이와 각막 두께의 비율로 평가합니다. 전방 깊이가 각막 두께의 1/4 이하(1~2등급)인 경우 각막 폐쇄 가능성이 높으므로 반드시 각막경 검사를 추가합니다2).
| 검사 | 특징 | PACD에서의 역할 |
|---|---|---|
| 전안부 OCT | 비접촉, 단시간, 4사분면 동시 촬영. AOD500, 각막 함몰 면적, ITC 지수 등을 정량 평가2) | 각막 폐쇄의 객관적 정량, 경과 비교, 암소/명소에서의 동적 평가 |
| 초음파 생체현미경(UBM) | 접촉식, 조직 투과도가 높아 섬모체까지 관찰 가능2)14) | 고원 홍채 진단(섬모체 전방 편위, 섬모구 소실), 악성 녹내장 감별 |
| 전주 각막 카메라 | 16면 멀티미러로 360도 동시 촬영 | 각막각 정보의 선별 및 추적 |
| 안축장 측정 | 축장 20 mm 미만은 소안구증, 수평 각막 직경 11 mm 미만은 상대적 전안부 소안구증을 시사2) | 고위험안 식별, 수술 계획 수립 |
| 각막 내피세포 검사 | 스페큘러 현미경 | 발작안의 내피세포 감소 평가, LPI 안전성 판단 |
전안부 OCT는 비접촉으로 신속하게 정량 평가할 수 있으며 종적 진행 예측에도 사용됩니다. CASIA2의 STAR Analysis는 AOD500을 360도 자동 분석할 수 있어 협우각 선별에 유용합니다2). 그러나 색상 정보나 기질적 폐쇄의 구별은 어렵기 때문에, 전방각경 검사를 대체하는 검사가 아니라 보완적 위치입니다2)5). UBM은 접촉식이며 시간이 소요되지만, 섬모체와 홍채 뒷면의 분석에서 전안부 OCT를 능가하며, 고원 홍채의 확진에 필수적입니다2)14).
암실 검사, 엎드린 검사, 산동 검사 등의 부하 검사는 검출력에 한계가 있습니다. ZAP 검사에서는 암실 엎드린 검사로 진행 위험군을 추출할 수 없었다고 보고되었습니다3). 따라서 진단은 임상 소견, 전방각 소견, 영상 소견의 종합 평가로 이루어집니다.
감별 진단으로 다음을 항상 염두에 둡니다1)2):
양안성이 원칙인 PACD에 대해, 반대안에서 깊은 전방과 넓은 각이 확인되면 속발성을 강력히 의심합니다2)7). 특히 단안성 급성 발작에서 수정체 아탈구나 외상력이 있는 경우 외상성 수정체 탈구를, 젊은 환자에서 양안성 급성 발작인 경우 토피라메이트 등의 설폰아미드 유발을 감별에 올립니다2). 신생혈관 녹내장에서는 홍채 루베오시스와 후안부 질환(당뇨망막병증, 망막중심정맥폐쇄 등)의 병력을 확인합니다1).
PACG 진단에는 녹내장성 시신경병증의 증명이 필수입니다1)2). 급성기에는 각막 부종으로 인해 세부적인 안저 관찰이 어렵지만, 간접검안경이나 전안부 OCT 대신 망막/시신경 OCT를 사용하면 산동 없이 시신경 유두, 망막신경섬유층(RNFL), 황반부 신경절세포복합체(GCC)를 평가할 수 있습니다2). 발작 시 RNFL은 축삭 종창으로 인해 일시적으로 두꺼워졌다가 1개월 후 정상, 3개월 후 얇아지는 순서로 변화하므로 경시적 평가가 필요합니다2). 시야 검사는 발작 진정 후 Humphrey 24-2 SITA 또는 이에 상응하는 자동 정적 시야 검사로 시행하며, POAG와 동일한 방법으로 진행을 추적합니다1)5).
전안부 OCT는 비접촉식으로 단시간에 360도 전방각을 정량 평가할 수 있어 외래 선별검사나 경시적 비교에 적합합니다. CASIA2의 STAR 분석은 16방향 단면에서 AOD500을 자동 분석하고 ITC 영역을 컬러맵으로 표시할 수 있습니다2). 반면 UBM은 접촉식이며 시간이 소요되지만, 초음파를 사용하므로 섬모체와 홍채 뒷면 구조를 묘사할 수 있으며, 섬모체의 전방 편위와 섬모고랑 소실을 특징으로 하는 고원홍채(plateau iris) 진단에 필수적입니다2)14). 악성 녹내장, 섬모체 종양, 수정체 후방의 기질적 병변이 의심될 때도 UBM이 일차 선택입니다. 실제 임상에서는 전안부 OCT를 선별검사와 경시적 평가에, UBM을 섬모체 평가, 고원홍채 확진, 감별 진단에 사용하는 것이 일반적입니다2)5).
치료 목표는 전방각 폐쇄의 해소, 장기적인 안압 조절, 그리고 시신경 손상 예방입니다1)2)5). 병기(PACS/PAC/PACG)와 급성/만성 여부에 따라 치료 전략이 다릅니다.
대부분의 PACS는 PAC 또는 PACG로 진행되지 않지만, 일정 비율에서 진행되므로 위험도에 따른 관리가 권장됩니다1)2)3).
| 위험도 | 권장 관리 |
|---|---|
| 저위험(고령 여성 외, 가족력 없음, 의료 접근성 양호) | 경과 관찰2)3)5) |
| 중~고위험(고도 원시, PACG 가족력, 빈번한 산동 필요, 의료 접근성 어려움, 항콜린제 상용) | LPI 고려1)2)5) |
| 백내장 동반 예 | 수정체 적출도 선택지1)6) |
위험이 있는 환자에서 항콜린 작용이 있는 일반의약품(감기약, 수면 보조제, 멀미약 등)이 급성 발작을 유발할 수 있으므로, 환자 교육과 증상 발생 시 응급 내원 지시가 중요합니다2)7).
녹내장 진료 가이드라인 제5판은 레이저 홍채 절개술 또는 수정체 제거술을 통한 동공 차단 해소를 일차 선택으로 권장합니다(권고 등급 1A)1). 대부분의 증례가 양안성이므로, 한쪽 눈에 PACG 또는 PAC가 발견된 경우 반대쪽 눈의 협각에 대해 예방적 LPI(1A) 또는 수정체 제거술(1A)을 시행합니다1).
EAGLE(Effectiveness in Angle-Closure Glaucoma of Lens Extraction) 시험은 영국을 중심으로 한 다기관 무작위 대조 시험으로, 50세 이상의 증상성 PAC(안압 30 mmHg 이상) 또는 PACG 환자 419명을 조기 투명 수정체 제거술(CLE)과 LPI에 배정하였습니다6). 3년 시점에서 QoL 지표(EQ-5D), 안압 조절, 추가 치료 필요성 모두 CLE군이 우수했으며, 약물 없이 목표 안압을 유지할 확률은 CLE군이 LPI군의 약 10배에 달했습니다6). 영국의 비용 분석에서는 3년에 비용 효과가 좋고, 10년에는 비용 절감 효과가 있는 것으로 추정되었습니다2)6). 이에 따라 미국 AAO의 Primary Angle-Closure Disease Preferred Practice Pattern도 시력 기능에 영향을 미치는 백내장이 없는 경우에도 안압이 높은 PAC 및 PACG에 대해 조기 수정체 제거를 초기 치료 옵션으로 제시하고 있습니다2). 유럽 녹내장 학회 가이드라인 제6판도 50세 이상의 PAC 및 PACG에 대해 수정체 제거와 LPI를 동등하게 강력히 권장하고 있습니다5). 녹내장 진료 가이드라인 제5판에서도 LPI와 함께 일차 선택으로 권장도 1A로 명시되어 있습니다1).
급성 발작은 안과 응급 상황이며, 조기에 안압을 낮추고 동공 차단을 해제하는 것이 시기능 예후를 결정합니다1)2)7). 녹내장 진료 가이드라인 제5판에서는 다음과 같은 단계적 치료를 권장합니다1).
초기 약물 요법:
수술적 치료:
녹내장 진료 가이드라인 제5판에서는 급성 원발성 폐쇄각 녹내장 및 급성 원발성 폐쇄각증에 대해 수정체 재건술을 일차 선택으로 권장합니다1). 당일 응급 수술이 불가능한 경우, 먼저 위 약물 요법으로 안압을 낮추고 각막이 투명해진 후 LPI를 시행합니다1). LPI 레이저 설정 예: 먼저 200–400 μm, 200 mW, 0.2초의 아르곤 레이저로 홍채를 신장(Stretch)시키고, 이어서 50 μm, 800–1,000 mW, 0.02초로 천공 직전까지 얇게 만든(Thinner) 후, 마지막으로 Nd:YAG 레이저 2.0–4.0 mJ로 1–2발의 천공을 가합니다. 각막 내피 보호를 위해 총 조사 횟수는 100회 미만이 바람직합니다1). 각막 혼탁 시에는 관혈적 주변 홍채 절제술로 전환을 고려합니다.
아시아태평양 녹내장 학회(APGS)와 Academy of Asia-Pacific Professors of Ophthalmology가 2025년에 발표한 급성 원발성 폐쇄각 발작(APACA)에 관한 컨센서스에서는, 기존 약물 치료만으로는 발병 후 50 mmHg를 초과하는 고안압 사례에서 효과 발현이 느리고 전신 합병증의 위험도 있으므로, 다음과 같은 대체 치료를 적극적으로 고려할 것을 제안합니다7).
이러한 대체 치료를 통해 기존에 기피되었던 ‘hot and angry’한 발작안에서의 응급 섬유주 절제술이나 응급 수정체 유화 흡인술을 피하는 것이 권장됩니다7). 급성 발작이 일단 진정된 후의 조기 수정체 유화 흡인술은 망막 신경절 세포의 추가 손상을 예방할 수 있는 선택지로서 고려할 가치가 있습니다7).
반대안의 관리:
APAC 후 반대쪽 눈에 예방적 LPI를 시행하지 않으면 5년 이내에 약 절반에서 급성 발작이 발생할 수 있습니다 2). 원칙적으로 신속하게 예방적 LPI를 시행하고, 대기 중에는 축동 점안액(필로카르핀)을 시작합니다 2)7). 필로카르핀의 장기 투여는 산동 불량, 홍채 후유착, 백내장 진행, 망막 박리 위험 등을 동반하므로 만성 요법으로는 적절하지 않으며, LPI 시행까지의 가교 역할로만 사용합니다 2). 반대쪽 눈에 예방적 LPI를 시행하더라도 5~6년 후에 PACG가 발생할 수 있는 증례가 보고되어 있으므로 장기 추적 관찰이 필수입니다 2).
동공 차단 해소 후 잔류하는 만성 안압 상승(잔류 녹내장)에 대해 원발성 개방각 녹내장에 준한 약물 요법, 레이저 치료, 관혈적 수술을 시행합니다 1).
고원 홍채에서는 동공차단만 해제해서는 안압 조절이 되지 않을 수 있습니다1)14).
대부분의 PACD는 상대적 동공 차단을 기본 기전으로 한다1)2). 동공 영역의 홍채-수정체 접촉으로 인해 후방에서 전방으로의 방수 유출 저항이 상승한다. 후방 압력이 상대적으로 높아지면 홍채가 전방으로 팽윤되어 주변부에서 섬유주를 거의 완전히 덮게 된다. 이는 전방각의 기능적 폐쇄를 초래한다. 급성 발작에서는 이 상태에 수정체의 전방 이동과 홍채 실질의 부종이 더해져 동공 차단이 더욱 심화되고 안압이 급상승하는 악순환에 빠진다1)2).
동공이 중등도 산동 위치에 있을 때 동공 차단이 최대가 되기 쉽다. 어두운 곳에서의 독서, 야간 각성, 항콜린 작용 약물, 고개 숙인 자세 등이 발작의 유발 요인이 되는 것은 이 때문이다2)7).
고원 홍채에서는 섬모체가 전방에 위치하여 홍채 뿌리를 기계적으로 앞쪽으로 밀어 올린다. 중심 전방 깊이는 비교적 유지되어 언뜻 보기에는 정상으로 보이지만, 산동 시 주변 홍채가 섬모돌기에 올라타 직접 전방각을 폐쇄한다1)14). UBM 소견으로는 섬모체의 전방 편위, 섬모구 소실, 두껍고 전방으로 굴곡된 홍채 뿌리, 좁은 전방각 기저부가 특징이다14).
수정체 인자는 연령 관련 수정체 두께 증가와 전방 편위를 통해 기여한다. 수정체가 두꺼워지면 홍채-수정체 접촉면이 확대되어 동공 차단을 강화한다1)10). 또한 수정체가 두꺼울수록 전방 깊이가 얕아져 해부학적 소인이 더욱 현저해진다2)10). 수정체 적출술에 의한 전방각 개대 효과의 이론적 근거는 여기에 있다6)10).
장기간 또는 반복적인 홍채-섬유주 접촉은 섬유주 자체에 비가역적인 기능 장애를 초래하여 PAS 형성에 이르게 한다1)2). 따라서 동공 차단을 해소해도 만성 안압 상승이 잔존하는 예가 일정 비율로 존재하며, 이를 잔류 녹내장(residual glaucoma)이라고 한다1). APGS 합의에 따르면, 급성 발작 후 LPI가 성공해도 최대 58%의 증례에서 만성 PACG로 이행될 수 있다고 보고되었다7). 섬유주 세포의 기계적 손상, 염증 매개체의 관여, 슐렘관의 허탈 등 여러 기전이 제안되었지만, 완전한 병태 해명에는 이르지 못했다7)10).
급성 발작 후 망막신경섬유층(RNFL)은 발작 직후 축삭 부종으로 인해 일시적으로 두꺼워졌다가 약 1개월 후 정상값으로 돌아온 후 3개월 후에는 얇아지기 시작합니다2). 이는 축삭 부종과 이차성 변성이 시간적으로 분리되어 발생함을 나타내며, OCT를 통한 종적 평가로 추적됩니다. 치료하지 않은 APAC 사례의 장기 결과를 4~10년 추적한 연구에서는 18%가 법적 실명에 이르렀고 58%가 20/40 미만의 시력을 보였다고 보고되었습니다2). 각막내피세포 밀도도 발작 지속 시간에 비례하여 감소하며, 세포 형태의 다형성(변동) 및 다극성(크기 다양성)을 초래합니다2). 높은 안압과 허혈의 영향은 섬모체 혈류에도 미치며, 방수 생성 자체가 일시적으로 감소하여 약물 치료 반응성이 악화될 수 있습니다7).
급성 발작 시 현저한 안압 상승은 시신경 유두와 망막으로의 혈류 장애를 유발하며, 발작 해소 후 재관류 시 산화 스트레스와 염증성 사이토카인 생성이 발생합니다7). 이 허혈-재관류 손상으로 인해 안압이 낮아진 후에도 한동안 망막신경절세포(RGC) 소실이 지속된다는 것이 동물 실험과 인간 종적 연구에서 시사되었습니다7). 이 발견은 발작 시 안압을 ‘빠르게’ 낮추는 것의 중요성을 뒷받침하며, APGS가 대체 치료(ALPI, LPP, ACP)를 통한 신속한 안압 강하를 권장하는 이론적 근거가 됩니다7).
ZAP 시험은 아시아인 집단에서의 대규모 무작위 시험으로 PACS 관리의 기초 데이터를 제공했으며, 예방적 LPI의 일상적 적응증에 재고를 촉구했습니다3). 싱가포르 ANA-LIS 시험도 이를 지지합니다4). 한편 EAGLE 시험은 PAC 및 PACG에 대한 조기 수정체 제거의 우월성을 보여주었으며, 현재 미국, 유럽, 일본의 주요 가이드라인에 채택되었습니다1)2)5)6). 이러한 성과를 바탕으로 2026년판 Primary Angle-Closure Disease Preferred Practice Pattern에서는 수정체 제거를 PAC 및 PACG의 유력한 초기 치료 선택으로 명시하고 있습니다2).
APGS/AAPPO 2025년 합의에서는 기존 약물 치료 단독으로는 효과 발현이 느리고, 고령자나 합병증이 있는 환자에서는 전신 부작용 위험도 있으므로, ALPI, LPP, ACP와 같은 대체 시술을 통한 신속한 안압 강하와 발작 진정 후 조기 수정체 유화 흡인을 적극적으로 포함하는 치료 흐름을 제안하고 있습니다7). 이는 발작 후 RGC 손실이 지속적으로 진행될 수 있는 허혈-재관류 손상을 억제하는 관점에서도 중요합니다7).
전안부 OCT의 종적 분석을 통해 수정체 전방 아치(lens vault)의 증가와 각도 폭(angle width)의 감소가 3~6년 후 PACD 진행을 예측하는 요인으로 보고되었습니다2). 향후 이러한 생체계측 지표를 이용한 개별 위험 평가에 기반하여 LPI 또는 수정체 적출술의 적응 결정이 이루어질 것으로 기대됩니다. 중국에서 수행된 AI 자동 진단 및 Markov 모델을 이용한 연구에서는 65세 이상을 대상으로 한 집단 선별 검사 병용이 PACG 진행 억제 효과를 보였으나, 선별 검사 비용 회수에는 과제가 남아 있습니다2).
MIGS는 초기에는 PACG에서 금기로 여겨졌지만, 백내장 수술과 병용하여 전방각 접근이 확보되는 환경에서 경도~중등도 PACG에 대한 최소 침습 옵션으로 주목받고 있습니다8). 메타 분석에서는 AIT의 우월성이 입증되었지만, 연구 수와 추적 기간이 제한적이어서 장기 성적과 비용 효율성에 대한 추가 검증이 필요합니다8). 섬유주 절제술에 비해 여과포 관련 합병증이나 여과포 감염 위험이 낮기 때문에, 백내장을 동반한 PACG의 수술 선택에 큰 영향을 미칠 가능성이 있습니다8).
최근 전장 유전체 연관 분석을 통해 PACD 위험을 증가시키는 유전자 다형성(PLEKHA7, COL11A1, PCMTD1-ST18 등)이 동정되어, 해부학적 소인 이해와 개별화된 위험 평가가 진전되고 있습니다2). 향후 가족력 양성 사례나 고위험 인종 집단을 대상으로 유전 정보와 생체계측 데이터를 결합한 선별 전략이 확립될 가능성이 있습니다2).
환자 지도 측면에서는 PACD 위험 보유자에게 급성 발작 증상과 신속한 내원 필요성을 교육하고, 동공 산동 작용이 있는 일반의약품 및 처방약을 피하도록 정보를 제공하며, 가족(특히 1촌)에게도 안과 검진을 권장하는 것이 장기적인 시기능 보존에 중요합니다2).
日本緑内障学会緑内障診療ガイドライン改訂委員会. 緑内障診療ガイドライン(第5版). 日眼会誌. 2022;126(2):85-177.
American Academy of Ophthalmology. Primary Angle-Closure Disease Preferred Practice Pattern®. San Francisco: American Academy of Ophthalmology; 2025.
He M, Jiang Y, Huang S, et al. Laser peripheral iridotomy for the prevention of angle closure: a single-centre, randomised controlled trial (Zhongshan Angle Closure Prevention Trial). Lancet. 2019;393(10181):1609-1618.
Baskaran M, Kumar RS, Friedman DS, et al. The Singapore Asymptomatic Narrow Angles Laser Iridotomy Study: Five-Year Results of a Randomized Controlled Trial. Ophthalmology. 2022;129(2):147-158.
European Glaucoma Society. Terminology and Guidelines for Glaucoma, 6th Edition. Br J Ophthalmol. 2025.
Azuara-Blanco A, Burr J, Ramsay C, et al. Effectiveness of early lens extraction for the treatment of primary angle-closure glaucoma (EAGLE): a randomised controlled trial. Lancet. 2016;388(10052):1389-1397.
Chan PP, Zhang X, Aung T, et al. Controversies, consensuses, and guidelines for acute primary angle closure attack (APACA) by the Asia-Pacific Glaucoma Society (APGS) and the Academy of Asia-Pacific Professors of Ophthalmology (AAPPO). Asia Pac J Ophthalmol. 2025.
Paik B, Chua CH, Yip LW, Yip VCH. Outcomes and Complications of Minimally Invasive Glaucoma Surgeries (MIGS) in Primary Angle Closure and Primary Angle Closure Glaucoma: A Systematic Review and Meta-Analysis. Clin Ophthalmol. 2024;18:1573-1588.
Song BJ, Ramanathan M, Morales E, et al. Trabeculectomy and combined phacoemulsification-trabeculectomy: outcomes and risk factors for failure in primary angle closure glaucoma. J Glaucoma. 2016;25(9):763-769.
Tarongoy P, Ho CL, Walton DS. Angle-closure glaucoma: the role of the lens in the pathogenesis, prevention, and treatment. Surv Ophthalmol. 2009;54(2):211-225.
Quigley HA, Broman AT. The number of people with glaucoma worldwide in 2010 and 2020. Br J Ophthalmol. 2006;90(3):262-267.
Foster PJ, Buhrmann R, Quigley HA, Johnson GJ. The definition and classification of glaucoma in prevalence surveys. Br J Ophthalmol. 2002;86(2):238-242.
Yamamoto T, Iwase A, Araie M, et al. The Tajimi Study report 2: prevalence of primary angle closure and secondary glaucoma in a Japanese population. Ophthalmology. 2005;112(10):1661-1669.
Kumar RS, Baskaran M, Chew PT, et al. Prevalence of plateau iris in primary angle closure suspects: an ultrasound biomicroscopy study. Ophthalmology. 2008;115(3):430-434.