急性发作时的所见

原发性闭角型青光眼(PACG)和原发性闭角型青光眼疑似(PACS)
1. 什么是原发性闭角型青光眼?
Section titled “1. 什么是原发性闭角型青光眼?”原发性闭角型青光眼(PACG)是在无其他因素的情况下,由于遗传背景或年龄相关的前节形态变化导致原发性房角关闭,引起眼压升高,并已发生青光眼性视神经病变的疾病1)。原发性房角关闭(PAC)是指由于原发性房角关闭导致眼压升高,或已形成周边虹膜前粘连(PAS),但尚未发生青光眼性视神经病变的状态1)。原发性房角关闭可疑(PACS)是指存在原发性房角关闭,但无眼压升高、无器质性PAS,也无青光眼性视神经病变的状态1)。
原发性闭角病(primary angle closure disease:PACD)这一术语被用作涵盖这三个阶段以及急性原发性闭角型青光眼(acute PACG)和急性原发性闭角(acute PAC)的总称1)2)。使用PACD这一总称的意义在于强调同一个体的病情可根据进展阶段从PACS向PAC、再向PACG过渡的连续谱系,从而促进无缝随访和早期干预1)2)。
房角镜检查的诊断标准如下2)12)。
| 分期 | ≥180度虹膜小梁网接触(ITC) | 眼压升高或PAS | 青光眼性视神经病变 |
|---|---|---|---|
| PACS | 有 | 无 | 无 |
| PAC | 有 | 有 | 无 |
| PACG | 有 | 有 | 有 |
2002年的Foster分类将ITC≥3个象限(270度)定义为PACS,但目前沿用2021年以后的美国Preferred Practice Pattern分类,以ITC≥180度为标准2)12)。
PACG和PAC有急性发作型和慢性型。急性原发性闭角型青光眼和急性原发性房角关闭时,眼压常显著升高至40–80 mmHg,出现视力下降、视物模糊、虹视、眼痛、头痛、恶心、呕吐、瞳孔对光反射减弱或消失等症状1)2)。而慢性原发性闭角型青光眼(CACG)无急性眼压升高史,中等程度眼压升高(20–30 mmHg)缓慢进展1)。
多治见研究报道,40岁以上人群中PACS占0.2%,PAC占0.5%,PACG占0.6%13)。另一项日本人群研究报道40岁以上PACG患病率为0.34–0.6%2)。全球40岁以上人群中约0.7%患有闭角型青光眼,2013年估计为2020万人,其中1550万人集中在亚洲2)11)。预计到2040年,患病人数将增加约50%,达到3200万人,超过500万人可能失明2)。
种族差异显著:因纽特人2.5–3.8%,台湾3.0%,中国广州1.5%,北京1.2%,新加坡1.1%,蒙古1.4%,泰国0.9%,南印度0.5–0.87%,孟加拉国0.4%2)。欧洲裔人群较低,为0–0.6%2)。在部分亚洲人群中,PACG的患病率与原发性开角型青光眼(POAG)相当2)11)。与POAG相比,PACG初诊时单眼失明率更高,双眼重度视力障碍风险约为3倍2)。
此外,PACG的发病年龄往往高于POAG,50岁以上女性的发病风险显著增加2)。从PACG和POAG的性别比来看,POAG的性别差异很小,而PACG女性是男性的2至4倍2)。与男性相比,女性前房深度较浅,眼轴长度较短,这作为解剖学因素起到了作用2)。在日本,随着人口老龄化,预计PACG患者的绝对数量将增加,因此需要完善诊疗体系并加强初级医疗中的窄角筛查2)11)。
并非所有PACS都需要统一进行激光治疗。在中国中山进行的Zhongshan Angle Closure Prevention试验(ZAP试验)中,未经治疗的PACS眼在6年内进展为PAC或急性发作的比例约为4%,14年内约为12%,预防性激光虹膜切开术的相对风险降低在6年为47%,14年为70%,但绝对获益较小3)。新加坡的ANA-LIS试验也显示出类似趋势,5年进展率为9.4%,LPI降低风险45%4)。基于这些结果,欧洲青光眼学会指南第6版不推荐对健康的PACS眼常规进行LPI,仅建议对高度远视、需要频繁散瞳、就医困难等高危病例考虑LPI5)。日本青光眼诊疗指南第5版也将暗室试验或俯卧试验阳性、难以定期检查、急性发作时无法及时就诊、家族史阳性、因糖尿病视网膜病变等需要频繁散瞳的病例列为手术适应症1)。
2. 主要症状与临床所见
Section titled “2. 主要症状与临床所见”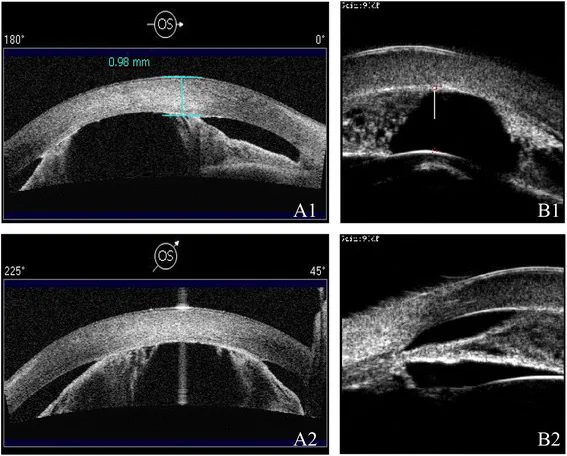
PACS和慢性PACG通常自觉症状不明显,患者常在晚期才察觉到视力下降或视野缺损1)2)。慢性期眼压升高缓慢,因此视神经损伤可能在患者未察觉的情况下进展1)。此外,因轻度瞳孔阻滞导致的短暂眼压升高(间歇性房角关闭)可能反复出现模糊的暗处视物模糊或轻度头重感等症状,通过问诊发现这些症状很重要2)。
相反,急性发作时症状剧烈。表现为视力下降、视物模糊、虹视症(灯光周围出现彩色光环)、剧烈眼痛伴同侧头痛、恶心呕吐等迷走神经症状1)2)。虹视症是由于角膜水肿导致光线折射异常,在灯泡或路灯周围看到彩色光环。头痛和恶心可能成为主要表现,患者可能被误诊至神经内科或消化内科,因此对于原因不明的剧烈头痛伴有眼部症状的患者,必须进行眼科评估2)7)。此外,还存在症状不明显的亚急性发作,高眼压持续而无明确疼痛,可导致视神经损伤进展,因此不应忽视眼底和房角检查1)2)。
慢性PACG的所见
眼压:中度升高,20~30 mmHg
眼前节:浅前房、短眼轴、晶状体厚且位置偏前
房角:PAS导致的器质性闭塞与功能性房角关闭(appositional closure)并存
视神经:青光眼性凹陷、视盘边缘变薄
视野:与原发性开角型青光眼相似的进行性视野缺损
症状:通常无症状,仅进展期患者自觉视力或视野异常
高褶虹膜的所见
前房:中央部深度基本正常
虹膜中央:平坦,无膨隆
虹膜根部:呈锐角向后弯曲,梯形,周边房角显著狭窄
压迫房角镜:双峰征(虹膜呈双峰状凹陷)
UBM:睫状体前移,睫状沟消失,虹膜根部增厚14)
确诊:LPI术后散瞳仍可再现房角关闭和眼压升高
急性原发性闭角型青光眼发作时,眼压在短时间内升至40~80 mmHg,出现剧烈眼痛及同侧头痛、视力下降、视物模糊、看灯光周围有彩虹样光环(虹视)、恶心呕吐1)2)。典型体征为结膜充血、角膜水肿、瞳孔中度散大固定1)2)。全身症状可能更突出,易误诊为消化道疾病或偏头痛2)7)。若延误数小时以上,可导致不可逆的视神经损伤,因此怀疑时应立即就诊眼科2)7)。
3. 原因与风险因素
Section titled “3. 原因与风险因素”解剖学易感因素与人口统计学风险
Section titled “解剖学易感因素与人口统计学风险”PACG是在遗传和解剖学易感因素基础上,加上年龄相关变化而发病的1)2)。主要风险因素如下。
| 类别 | 因素 | 概述 |
|---|---|---|
| 屈光 | 远视 | 短眼轴导致的浅前房1)2) |
| 解剖 | 短眼轴长度 | 眼轴长度小于20 mm的小眼球风险极高2) |
| 解剖 | 浅前房 | 中央前房深度小于2.0–2.2 mm为高风险2) |
| 解剖 | 晶状体厚度及前位 | 随年龄增长而增加,促进瞳孔阻滞1)2)10) |
| 解剖 | 小角膜直径 | 水平直径小于11 mm风险增加2) |
| 年龄 | 50岁及以上 | 患病率随年龄增长而增加1)2) |
| 性别 | 女性 | 比男性更常见1)2) |
| 种族 | 亚洲人或因纽特人 | 因地区而异,是欧洲人的数倍至数十倍2)11) |
| 家族史 | 一级亲属有PACD家族史 | 遗传易感性2) |
| 诱发药物 | 抗胆碱能药、散瞳药、拟交感神经药 | 胃镜检查前用药、安眠药、抗精神病药、感冒药、三环类抗抑郁药、SSRI、鼻炎喷雾剂、部分吸入剂等2)7) |
发病机制分类
Section titled “发病机制分类”原发性闭角型青光眼和原发性房角关闭疾病的成因通常不是单一机制,而是多种机制复合参与1)2)10)。
- 相对性瞳孔阻滞:虹膜背面与晶状体前表面的接触阻碍了房水从后房流向前房,导致后房压力升高,虹膜向前膨隆覆盖小梁网。这是PACD最常见的机制1)2)。
- 高褶虹膜:睫状体位置靠前,将虹膜根部向前推,散瞳时直接阻塞房角的解剖形态异常1)14)。
- 晶状体因素:年龄相关的晶状体厚度增加和晶状体前移。在白内障进展期尤为明显1)10)。
- 晶状体后因素:由于睫状体、脉络膜或玻璃体的形态异常导致虹膜-晶状体隔前移1)。
已知诱发急性发作的生活因素包括:在暗处阅读或看电影、长时间低头姿势(园艺、手术、长途驾驶)、夜间自然散瞳、具有抗胆碱作用的药物口服/吸入/滴鼻、散瞳检查的影响、以及强烈的精神压力等2)7)。特别是老年女性的胃镜检查前用药、精神科药物、帕金森病治疗药物、以及用于哮喘/慢性阻塞性肺疾病(COPD)的抗胆碱能吸入剂容易被忽视,与处方医生的协作至关重要2)7)。对于有PAC倾向的患者,应指导其在使用非处方感冒药、鼻炎药、晕车药或抗组胺药前咨询眼科医生2)。此外,50岁以上的远视患者若推迟白内障手术,随着晶状体增龄性增厚,发作风险会增加,因此白内障手术的适应症判断本身即可成为预防性干预6)10)。
4. 诊断与检查方法
Section titled “4. 诊断与检查方法”房角镜检查是诊断原发性房角关闭疾病最重要的检查,是金标准1)2)5)。表面麻醉后,首先在第一眼位不加压,使用短而窄的裂隙光进行静态房角镜检查。注意避免瞳孔因裂隙光而收缩,评估房角隐窝的解剖结构(Schwalbe线、小梁网、巩膜突、睫状体带)、微小PAS以及房角色素沉着2)。然后通过动态/压迫房角镜鉴别功能性关闭和器质性关闭(PAS)。根据Shaffer-Kanski分级,2级或以下(房角≤20度)提示可能房角关闭,1级或以下则关闭风险高。
van Herick法
Section titled “van Herick法”这是一种仅用裂隙灯显微镜即可完成的简便筛查方法。将裂隙光从60度角照射到颞侧角膜缘,通过周边前房深度与角膜厚度的比值进行评估。当前房深度小于或等于角膜厚度的1/4(1~2级)时,房角关闭的可能性很高,必须加做房角镜检查2)。
| 检查 | 特点 | 在PACD中的作用 |
|---|---|---|
| 眼前段OCT | 非接触、快速、一次拍摄四个象限。定量评估AOD500、房角隐窝面积、ITC指数等2) | 房角关闭的客观定量、病程比较、暗/明环境下的动态评估 |
| 超声生物显微镜(UBM) | 接触式,组织穿透深度高,可观察到睫状体2)14) | 诊断虹膜高褶(睫状体前位、睫状沟消失)、鉴别恶性青光眼 |
| 全周房角相机 | 16面多镜同时360度拍摄 | 房角信息的筛查和随访 |
| 眼轴长度测量 | 轴长<20 mm提示小眼球,水平角膜直径<11 mm提示相对性眼前段小眼球2) | 识别高风险眼、手术计划制定 |
| 角膜内皮细胞检查 | 角膜内皮显微镜 | 评估发作眼内皮细胞减少,判断LPI安全性 |
眼前段OCT可非接触快速定量评估,也用于纵向进展预测。CASIA2的STAR Analysis可自动360度分析AOD500,对窄角筛查有用2)。但难以区分颜色信息或器质性关闭,因此不能替代房角镜检查,而是补充工具2)5)。UBM为接触式且耗时,但在分析睫状体和虹膜后面方面优于眼前段OCT,对确诊高褶虹膜不可或缺2)14)。
激发试验与鉴别诊断
Section titled “激发试验与鉴别诊断”暗室试验、俯卧试验、散瞳试验等激发试验的诊断能力有限。据报道,ZAP试验无法通过暗室俯卧试验识别进展高风险人群3)。因此,诊断需综合临床所见、房角所见和影像所见进行。
应始终考虑以下鉴别诊断1)2):
- 继发性闭角:膨胀性白内障、晶状体半脱位、葡萄膜炎引起的虹膜后粘连、Vogt-小柳-原田病、眼内肿瘤、脉络膜出血、托吡酯等磺胺类药物诱发2)
- 恶性青光眼(房水引流异常)
- 新生血管性青光眼、剥脱性青光眼1)
- 虹膜角膜内皮(ICE)综合征
- 中心性浆液性脉络膜视网膜病变或后巩膜炎引起的脉络膜前膨隆
原发性闭角疾病原则上为双眼性。若对侧眼显示深前房和宽房角,应高度怀疑继发性原因2)7)。特别是单眼急性发作伴有晶状体半脱位或外伤史时,考虑外伤性晶状体脱位;年轻患者双眼急性发作时,考虑托吡酯等磺胺类药物诱发2)。新生血管性青光眼需检查虹膜红变和后段疾病(糖尿病视网膜病变、视网膜中央静脉阻塞等)病史1)。
视神经与视野评估
Section titled “视神经与视野评估”PACG的诊断必须证明青光眼性视神经病变1)2)。急性期由于角膜水肿,详细的眼底观察困难,但使用视网膜/视神经OCT而非间接检眼镜或前段OCT,可以在不散瞳的情况下评估视盘、视网膜神经纤维层(RNFL)和黄斑区神经节细胞复合体(GCC)2)。发作时RNFL因轴突肿胀而暂时增厚,1个月后恢复正常,3个月后变薄,因此需要纵向评估2)。视野检查应在发作平息后进行,使用Humphrey 24-2 SITA或等效的自动静态视野计,并按照与POAG相同的方法追踪进展1)5)。
5. 标准治疗
Section titled “5. 标准治疗”治疗目标是解除房角关闭、长期控制眼压和预防视神经损伤1)2)5)。根据分期(PACS/PAC/PACG)和急性/慢性不同,治疗策略有所不同。
PACS的管理
Section titled “PACS的管理”大多数PACS不会进展为PAC或PACG,但有一定比例会进展,因此建议根据风险进行管理1)2)3)。
| 风险 | 推荐管理 |
|---|---|
| 低风险(非老年女性、无家族史、医疗可及性好) | 观察2)3)5) |
| 中高风险(高度远视、PACG家族史、频繁需要散瞳、医疗可及性差、常用抗胆碱药物) | 考虑LPI1)2)5) |
| 合并白内障病例 | 晶状体摘除也是一种选择1)6) |
对于有风险的患者,具有抗胆碱作用的非处方药,如感冒药、助眠药和晕车药,可能诱发急性发作。因此,患者教育和症状出现时的紧急就诊指导非常重要2)7)。
PAC / PACG(相对性瞳孔阻滞引起的病例)
Section titled “PAC / PACG(相对性瞳孔阻滞引起的病例)”青光眼诊疗指南第5版推荐将激光虹膜切开术或晶状体摘除术解除瞳孔阻滞作为首选治疗(推荐等级1A)1)。由于大多数病例为双眼性,如果一只眼出现PACG或PAC,应对另一只眼的窄房角进行预防性LPI(1A)或晶状体摘除术(1A)1)。
- 激光虹膜切开术(LPI):使用Nd:YAG单独或联合氩激光进行。不推荐单独使用氩激光照射,因为内皮损伤风险大1)。并发症包括一过性眼压升高、前房出血、局限性白内障、角膜内皮损伤、继发性大疱性角膜病变以及眩光、光晕等视觉症状2)。
- 晶状体摘除术(超声乳化吸除+人工晶状体植入):从根本上解除瞳孔阻滞,增加前房深度,加宽房角1)10)。EAGLE试验比较了50岁以上症状性PAC(眼压≥30 mmHg)或PACG患者早期透明晶状体摘除与LPI的效果,3年后晶状体摘除组在生活质量(EQ-5D)和眼压控制方面更优,不使用眼药水维持眼压控制的概率约高出10倍6)。英国的成本分析估计3年时具有良好成本效益,10年时节省成本2)6)。欧洲青光眼学会指南第6版强烈推荐50岁以上的PAC/PACG患者进行晶状体摘除或LPI5)。
- 周边虹膜切除术:适用于因角膜混浊等原因难以进行LPI的病例1)。由于是侵入性内眼手术,存在并发症风险,但能可靠地恢复房水流通1)。
- LPI的部位选择:虽然曾有报告推荐12点钟方向,但由于视觉症状(闪光感)的报告增多,近年来比较了颞上或水平(3点或9点)位置。随机试验结果不一致,但选择上方象限被上眼睑充分覆盖的位置还是水平位置,由各机构自行决定2)。术后大多数闪光感(眩光、复视、线状光视)在6个月内自然缓解2)。
EAGLE(Effectiveness in Angle-Closure Glaucoma of Lens Extraction)试验是一项以英国为中心的多中心随机对照试验,将419例50岁以上的症状性PAC(眼压≥30 mmHg)或PACG患者随机分配至早期透明晶状体摘除(CLE)或LPI组6)。3年时,CLE组在QoL指标(EQ-5D)、眼压控制和额外治疗需求方面均优于LPI组;无需药物即可维持目标眼压的概率,CLE组约为LPI组的10倍6)。英国的成本分析显示,3年时具有成本效益,10年时估计可节省成本2)6)。据此,美国眼科学会的原发性房角关闭疾病优选实践模式也提出,即使在没有影响视功能的白内障的病例中,对于高眼压的PAC和PACG,早期晶状体摘除可作为初始治疗选择2)。欧洲青光眼学会指南第6版也同等强烈推荐50岁以上PAC和PACG患者进行晶状体摘除和LPI5)。日本青光眼诊疗指南第5版也将其列为与LPI并列的一线选择,推荐等级为1A1)。
急性原发性房角关闭青光眼(APAC)的治疗
Section titled “急性原发性房角关闭青光眼(APAC)的治疗”急性发作是眼科急症,早期降低眼压并解除瞳孔阻滞决定视功能预后1)2)7)。日本青光眼诊疗指南第5版推荐以下阶梯式治疗1)。
初始药物治疗:
- 高渗剂:20% D-甘露醇1.0~2.0 g/kg,30~60分钟内静脉滴注。眼压在开始滴注后60~90分钟达到最低值,效果持续4~6小时。肾功能不全或心力衰竭患者需谨慎使用1)。甘油300~500 mL,45~90分钟内静脉滴注,糖尿病患者需注意血糖1)。
- 缩瞳剂:1%或2%盐酸毛果芸香碱滴眼液,每小时滴眼2~3次1)。但若眼压极高,瞳孔括约肌缺血导致对光反射消失,则缩瞳效果可能不佳,且频繁滴眼可能因睫状肌前移加重瞳孔阻滞,应避免1)。
- 抑制房水生成:联合使用乙酰唑胺10 mg/kg静脉注射或口服、β受体阻滞剂滴眼液、α2受体激动剂滴眼液、碳酸酐酶抑制剂滴眼液1)。
- 消炎:使用倍他米松等类固醇滴眼液镇静眼前段炎症1)。
手术治疗:
青光眼诊疗指南第5版推荐,对于急性原发性闭角型青光眼和急性原发性房角关闭,首选晶状体重建术1)。如果当天无法进行急诊手术,应先用上述药物降低眼压,待角膜透明后再进行LPI1)。LPI激光设置示例:首先使用200–400 μm、200 mW、0.2秒的氩激光拉伸虹膜;然后使用50 μm、800–1,000 mW、0.02秒将其削薄至即将穿孔;最后用Nd:YAG激光2.0–4.0 mJ进行1–2次穿孔。为了保护角膜内皮,总照射次数最好少于100次1)。角膜混浊时,考虑转为手术周边虹膜切除术。
亚太青光眼学会(APGS)和亚太眼科教授学会于2025年发布的关于急性原发性房角关闭发作(APACA)的共识提出,对于发病后眼压超过50 mmHg的病例,仅靠传统药物治疗起效慢且存在全身并发症风险,因此应积极考虑以下替代治疗7)。
- 氩激光周边虹膜成形术(ALPI):使用低功率、长脉冲、大光斑激光收缩周边虹膜,机械性增宽房角。一项随机对照试验显示,ALPI后15分钟平均眼压降至30.8 mmHg,30分钟降至24.1 mmHg,比传统药物治疗更快达到目标眼压7)。
- 激光瞳孔成形术(LPP):使用532 nm激光收缩并外翻瞳孔缘,解除瞳孔阻滞。即使角膜透明度稍差也可进行,常与ALPI联合使用7)。
- 前房穿刺(ACP):使用30 G针头或15度刀片减压前房,可立即降低眼压。即使没有氩激光的设施也可进行7)。
这些替代治疗建议避免对“热而愤怒”的发作眼进行急诊小梁切除术或急诊超声乳化术,这些手术以往是被回避的7)。急性发作平息后的早期超声乳化术可作为预防视网膜神经节细胞进一步损伤的选择加以考虑7)。
对侧眼的管理:
APAC 后,对侧眼若不进行预防性 LPI,约半数会在5年内发生急性发作 2)。原则上应尽快实施预防性 LPI,在等待期间开始使用缩瞳滴眼液(毛果芸香碱)2)7)。长期使用毛果芸香碱不适合作为慢性治疗,因为它伴有瞳孔散大不良、虹膜后粘连、白内障进展、视网膜脱离等风险,仅作为 LPI 实施前的过渡治疗 2)。即使对侧眼进行了预防性 LPI,仍有报告称5-6年内可能发生 PACG,因此必须长期随访 2)。
慢性原发性闭角型青光眼的治疗
Section titled “慢性原发性闭角型青光眼的治疗”对于瞳孔阻滞解除后残留的慢性眼压升高(残余青光眼),采用类似于原发性开角型青光眼的药物治疗、激光治疗和侵入性手术 1)。
- 药物治疗:首选前列腺素/前列腺素类似物 1)5)。根据需要加用β受体阻滞剂、α2受体激动剂、Rho激酶抑制剂和碳酸酐酶抑制剂。
- 晶状体摘除术:对解除瞳孔阻滞和开放房角均有效,单独使用也有降眼压效果(推荐等级1A)1)。但在广泛 PAS(房角≥50%)的病例中,降眼压效果有限 1)10)。
- 房角粘连分离术:适用于广泛 PAS 的病例,与晶状体摘除联合使用可同时预防再粘连和降低眼压 1)。
- 小梁切开术:适用于小梁网开放的部分,也可用于 PAS 分离 1)。
- 小梁切除术:适用于药物治疗眼压控制不佳、长期 PAS 或房角观察困难的病例。在窄角眼中,术后有前房消失、脉络膜脱离、恶性青光眼等并发症的风险,因此需要严格管理 1)9)。欧洲青光眼学会指南第6版推荐将小梁切除术作为人工晶状体眼 PACG 的首选手术 5)。
- 微创青光眼手术(MIGS):闭角型眼曾被视为MIGS的禁忌证,但近年来由于与白内障超声乳化术联合使用可确保进入房角,其适应证已扩大。一项包含875例、23项研究的荟萃分析显示,MIGS(联合或不联合超声乳化术)术后1年眼压平均降低7.71 mmHg(95%CI 5.16
10.26),青光眼用药平均减少1.57种(95%CI 1.171.96)8)。内路小梁切开术(AIT)优于内镜下睫状体光凝术和iStent,超声乳化联合MIGS比单纯超声乳化术的减药效果更显著8)。并发症发生率为16%,多为轻微的一过性前房积血8)。对于合并白内障的轻至中度原发性闭角型青光眼患者,超声乳化联合MIGS可考虑作为转向小梁切除术前的选择8)。
高褶虹膜机制的治疗
Section titled “高褶虹膜机制的治疗”在高褶虹膜中,仅解除瞳孔阻滞可能无法控制眼压1)14)。
- 毛果芸香碱滴眼液:可伸展周边虹膜并开放房角,但效果不确定,长期使用可能导致散瞳不良、虹膜后粘连及白内障进展1)。
- 激光房角成形术(LGP):使用Abraham透镜,以氩激光光斑大小500 μm、持续时间0.2~0.5秒、功率200 mW为标准,在周边虹膜半周或全周每象限约15个光斑进行照射1)。合并瞳孔阻滞机制时,先进行激光周边虹膜切开术,然后追加LGP1)。
- 晶状体摘除术:晶状体被替换为人工晶状体后,前房深度增加,且在闭角型眼中术后睫状突进一步向后移动,使房角进一步开放,因此被选为可靠的房角开放手段1)6)14)。
- 随访观察:长期有效性的数据有限,术后需继续使用毛果芸香碱滴眼液,并通过超声生物显微镜定期评估房角1)14)。
- 晶状体摘除联合内镜下睫状体光凝术(ECP):小规模病例系列报告称,该方法直接作用于睫状突形态,可能改善眼压控制2)。一项前瞻性比较试验显示,与单纯超声乳化术相比,术后眼压无显著差异,但前段光学相干断层扫描测量显示房角开放更大2)。
- 患者教育:预先向患者说明激光周边虹膜切开术(LPI)并非高褶虹膜的根本解决方案,并告知即使术后仍有因散瞳刺激导致发作复发的风险1)14)。
6. 病理生理学与详细发病机制
Section titled “6. 病理生理学与详细发病机制”相对性瞳孔阻滞的恶性循环
Section titled “相对性瞳孔阻滞的恶性循环”大多数原发性房角关闭疾病(PACD)以相对性瞳孔阻滞为基本机制1)2)。瞳孔区的虹膜-晶状体接触导致房水从后房流向前房的阻力增加。当后房压力相对升高时,虹膜向前膨隆,周边部几乎完全覆盖小梁网,造成房角功能性关闭。在急性发作时,晶状体前移和虹膜实质水肿进一步加重瞳孔阻滞,形成眼压急剧升高的恶性循环1)2)。
瞳孔处于中度散大位置时,瞳孔阻滞最容易达到最大程度。这就是在暗处阅读、夜间醒来、使用抗胆碱能药物以及低头姿势可能诱发发作的原因2)7)。
高褶虹膜与晶状体因素
Section titled “高褶虹膜与晶状体因素”在高褶虹膜中,睫状体位置偏前,机械性地将虹膜根部向前推挤。中央前房深度相对保持,因此初看正常,但散瞳时周边虹膜骑跨在睫状突上直接关闭房角1)14)。超声生物显微镜(UBM)的特征包括睫状体前移、睫状沟消失、虹膜根部厚且向前弯曲、房角隐窝狭窄14)。
晶状体因素通过年龄相关的晶状体厚度增加和前移发挥作用。晶状体变厚时,虹膜-晶状体接触面扩大,加强瞳孔阻滞1)10)。此外,晶状体越厚,前房越浅,进一步凸显解剖学易感因素2)10)。这就是晶状体摘除术具有房角开放效果的理论依据6)10)。
小梁网继发性功能障碍与视神经病变
Section titled “小梁网继发性功能障碍与视神经病变”长期或反复的虹膜-小梁网接触会导致小梁网本身发生不可逆的功能损害,进而形成周边虹膜前粘连(PAS)1)2)。因此,即使解除了瞳孔阻滞,仍有相当比例的患者存在慢性眼压升高,称为残余性青光眼1)。根据亚太青光眼学会(APGS)共识,急性发作后即使LPI成功,仍有高达58%的病例可能进展为慢性原发性房角关闭性青光眼(PACG)7)。目前提出了多种机制,包括小梁细胞的机械损伤、炎症介质的参与以及施莱姆管塌陷等,但完整的发病机制尚未完全阐明7)10)。
急性发作后的视网膜神经纤维层(RNFL)因发作后立即出现的轴突肿胀而暂时增厚,约1个月后恢复正常值,3个月后转为变薄2)。这表明轴突肿胀和继发性变性在时间上是分离的,可通过OCT纵向评估进行追踪。一项对未经治疗的APAC病例进行4-10年长期随访的研究报告称,18%的患者发展为法定失明,58%的患者视力低于20/402)。角膜内皮细胞密度也随发作持续时间成比例下降,导致细胞形态的多形性(变异)和多形性(大小不一)2)。高眼压和缺血的影响也波及睫状体血流,房水生成本身可能暂时减少,有时会恶化药物治疗的反应性7)。
缺血-再灌注损伤与发作后神经节细胞丢失
Section titled “缺血-再灌注损伤与发作后神经节细胞丢失”急性发作时眼压显著升高会导致视盘和视网膜血流障碍,发作解除后的再灌注时产生氧化应激和炎症细胞因子7)。动物实验和人体纵向研究表明,这种缺血-再灌注损伤导致眼压降低后视网膜神经节细胞(RGC)的丢失仍会持续一段时间7)。这一发现强调了发作时“快速”降低眼压的重要性,并为APGS推荐通过替代治疗(ALPI、LPP、ACP)迅速降低眼压提供了理论依据7)。
7. 最新研究与未来展望
Section titled “7. 最新研究与未来展望”ZAP试验作为亚洲人群中的大规模随机试验,为PACS管理提供了基础数据,并促使重新考虑预防性LPI的常规适应症3)。新加坡ANA-LIS试验也支持这一点4)。同时,EAGLE试验显示了早期晶状体摘除术在PAC和PACG中的优越性,已被美国、欧洲和日本的主要指南采纳1)2)5)6)。基于这些成果,2026年版的《原发性房角关闭疾病优选实践模式》明确将晶状体摘除术列为PAC和PACG的有力初始治疗选择2)。
急性发作治疗的范式转变
Section titled “急性发作治疗的范式转变”APGS/AAPPO 2025年共识提出,由于传统药物治疗单独使用起效慢,且在老年人和合并症患者中存在全身副作用风险,因此建议积极采用ALPI、LPP、ACP等替代技术快速降低眼压,并在发作镇静后早期进行晶状体乳化吸除术7)。这对于抑制发作后可能持续进展的RGC丢失(缺血-再灌注损伤)也具有重要意义7)。
图像分析与AI筛查
Section titled “图像分析与AI筛查”眼前段OCT的纵向分析报告显示,晶状体前拱高增加和房角宽度减少是3至6年后PACD进展的预测因素2)。未来,基于这些生物测量指标的个体风险评估有望指导LPI或晶状体摘除术的适应症判断。中国一项利用AI自动诊断和Markov模型的研究表明,对65岁以上人群进行群体筛查联合AI可抑制PACG进展,但筛查费用的回收仍存在挑战2)。
MIGS角色的扩展
Section titled “MIGS角色的扩展”MIGS最初在PACG中被视为禁忌,但随着与白内障手术联合使用以确保房角通路,它作为轻至中度PACG的微创选择受到关注8)。荟萃分析显示了AIT的优越性,但研究数量和随访期有限,需要进一步验证长期疗效和成本效益8)。与滤过手术相比,MIGS的滤过泡相关并发症和感染风险较低,可能对合并白内障的PACG手术选择产生重大影响8)。
遗传背景与未来预防
Section titled “遗传背景与未来预防”近年来,全基因组关联研究已鉴定出增加PACD风险的基因多态性(如PLEKHA7、COL11A1、PCMTD1-ST18等),促进了对解剖学易感性和个体化风险评估的理解2)。未来,可能针对家族史阳性或高风险种族人群建立结合遗传信息和生物测量数据的筛查策略2)。
从患者指导的角度,对PACD风险人群进行急性发作症状和及时就医必要性的教育,提供避免使用具有瞳孔散大作用的非处方药和处方药的信息,并建议家属(尤其是一级亲属)接受眼科检查,对于长期视功能保护至关重要2)。
8. 参考文献
Section titled “8. 参考文献”-
日本緑内障学会緑内障診療ガイドライン改訂委員会. 緑内障診療ガイドライン(第5版). 日眼会誌. 2022;126(2):85-177.
-
American Academy of Ophthalmology. Primary Angle-Closure Disease Preferred Practice Pattern®. San Francisco: American Academy of Ophthalmology; 2025.
-
He M, Jiang Y, Huang S, et al. Laser peripheral iridotomy for the prevention of angle closure: a single-centre, randomised controlled trial (Zhongshan Angle Closure Prevention Trial). Lancet. 2019;393(10181):1609-1618.
-
Baskaran M, Kumar RS, Friedman DS, et al. The Singapore Asymptomatic Narrow Angles Laser Iridotomy Study: Five-Year Results of a Randomized Controlled Trial. Ophthalmology. 2022;129(2):147-158.
-
European Glaucoma Society. Terminology and Guidelines for Glaucoma, 6th Edition. Br J Ophthalmol. 2025.
-
Azuara-Blanco A, Burr J, Ramsay C, et al. Effectiveness of early lens extraction for the treatment of primary angle-closure glaucoma (EAGLE): a randomised controlled trial. Lancet. 2016;388(10052):1389-1397.
-
Chan PP, Zhang X, Aung T, et al. Controversies, consensuses, and guidelines for acute primary angle closure attack (APACA) by the Asia-Pacific Glaucoma Society (APGS) and the Academy of Asia-Pacific Professors of Ophthalmology (AAPPO). Asia Pac J Ophthalmol. 2025.
-
Paik B, Chua CH, Yip LW, Yip VCH. Outcomes and Complications of Minimally Invasive Glaucoma Surgeries (MIGS) in Primary Angle Closure and Primary Angle Closure Glaucoma: A Systematic Review and Meta-Analysis. Clin Ophthalmol. 2024;18:1573-1588.
-
Song BJ, Ramanathan M, Morales E, et al. Trabeculectomy and combined phacoemulsification-trabeculectomy: outcomes and risk factors for failure in primary angle closure glaucoma. J Glaucoma. 2016;25(9):763-769.
-
Tarongoy P, Ho CL, Walton DS. Angle-closure glaucoma: the role of the lens in the pathogenesis, prevention, and treatment. Surv Ophthalmol. 2009;54(2):211-225.
-
Quigley HA, Broman AT. The number of people with glaucoma worldwide in 2010 and 2020. Br J Ophthalmol. 2006;90(3):262-267.
-
Foster PJ, Buhrmann R, Quigley HA, Johnson GJ. The definition and classification of glaucoma in prevalence surveys. Br J Ophthalmol. 2002;86(2):238-242.
-
Yamamoto T, Iwase A, Araie M, et al. The Tajimi Study report 2: prevalence of primary angle closure and secondary glaucoma in a Japanese population. Ophthalmology. 2005;112(10):1661-1669.
-
Kumar RS, Baskaran M, Chew PT, et al. Prevalence of plateau iris in primary angle closure suspects: an ultrasound biomicroscopy study. Ophthalmology. 2008;115(3):430-434.
