ECP(内窥镜法)

内窥镜下睫状体光凝术(Endoscopic Cyclophotocoagulation:ECP)
1. 什么是内窥镜下睫状体光凝术(ECP)?
Section titled “1. 什么是内窥镜下睫状体光凝术(ECP)?”ECP是1992年由Martin Uram开发的一种睫状体破坏术。传统的经巩膜方法无法直接观察睫状体,破坏程度的定量性差。ECP使用集成810 nm半导体二极管激光、摄像机、瞄准光束和175 W氙灯光源的光纤电缆,从眼内直接可视化睫状突并进行治疗2)。这使得激光治疗的更精确滴定成为可能2)。
ECP的有效性良好,眼压下降率据报道为34%至57%2)。大多数研究治疗270至360度的睫状体2)。截至2005年,Medicare睫状体光凝术的47%为ECP,到2012年增至77%2)。
睫状体光凝术的适应症包括滤过手术或引流装置成功可能性低、失败或无法实施的情况,主要针对难治性青光眼1)。但近年来,在青光眼严重程度较低的病例中应用也有所增加。
TSCPC(经巩膜法)
照射路径:经巩膜。无法直视睫状体
组织损伤:睫状突和虹膜根部严重破坏。持续性闭塞性血管损伤
并发症风险:低眼压和眼球痨的风险更高
适应症:主要为视力预后不良眼或不适合切开手术的眼 2)
最大的区别在于是否可视化。ECP通过内窥镜直接观察睫状突进行激光照射,因此治疗精度高,对周围组织损伤小。组织学研究显示,TSCPC会导致睫状突和虹膜根部严重破坏,而ECP仅引起睫状突局部收缩,1个月后部分血流恢复。因此,ECP发生低眼压和眼球痨等严重并发症的风险较低。但ECP需要专用设备,并通过角膜缘或扁平部入路进行眼内操作。
2. 主要症状和临床所见
Section titled “2. 主要症状和临床所见”由于ECP是青光眼治疗方法,目标患者有青光眼导致的视野缺损。ECP术后可能出现一过性视物模糊、眼痛和充血。
- 术前所见:眼压升高、视盘凹陷扩大、视野缺损。房角镜检查及晶状体、玻璃体状态评估对判断ECP适应证至关重要。
- 术中所见:睫状突变白和收缩是最佳治疗效果的指标。激光以100-300 mW连续波照射。
- 术后所见:术后眼压峰值(因粘弹剂残留)发生率为14.5%。前房出血3.8%,脉络膜脱离0.36%,囊样黄斑水肿0.7%。
3. 原因与风险因素
Section titled “3. 原因与风险因素”由于ECP是一种治疗方法,本节将介绍并发症的风险因素。
- 晚期青光眼:严重并发症(视网膜脱离0.2%、脉络膜出血0.09%、低眼压0.12%、无光感0.12%)均发生于新生血管性青光眼眼。原发性开角型青光眼和假性剥脱性青光眼未见这些并发症。
- 过度治疗:对睫状体过度能量照射会增加眼球痨的风险。过度破坏可能导致眼球痨。
- 粘弹剂的选择:Healon 5空间维持能力优异,但可能增加术后早期眼压峰值风险。分散性粘弹剂空间维持能力差,且会吸收激光能量。
4. 诊断与检查方法
Section titled “4. 诊断与检查方法”进行常规青光眼评估以确定ECP适应证。
- 眼压测量:Goldmann压平眼压计。设定术前基线和目标眼压。
- 房角镜检查:评估房角开放程度及周边虹膜前粘连的存在。闭角型青光眼也可能适用ECP。
- 视野检查和OCT:评估视神经病变的严重程度。用于治疗效果的纵向监测。
- 晶状体和玻璃体状态评估:对确定手术入路很重要。有晶状体眼、人工晶状体眼和无晶状体眼的入路不同。
5. 标准治疗方法
Section titled “5. 标准治疗方法”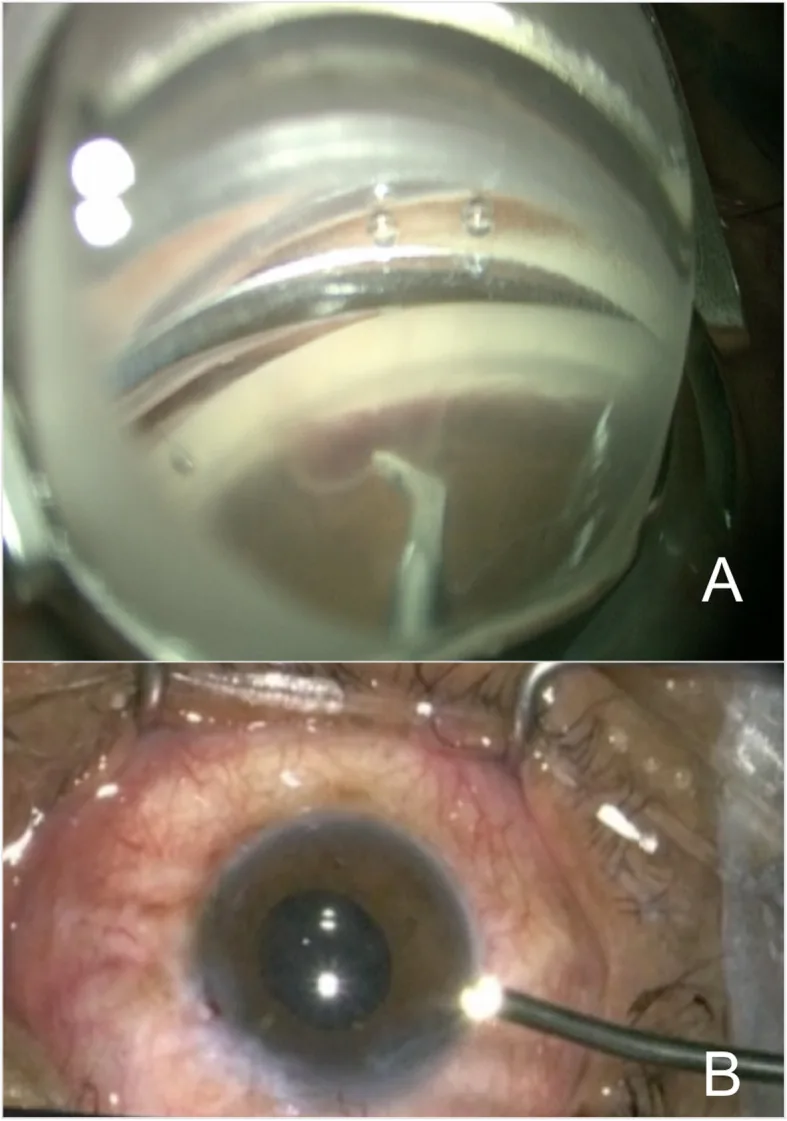
- 角膜缘入路:常用于联合白内障手术的ECP。通过1.5~2.2 mm的切口插入内窥镜。可使用透明角膜切口或巩膜隧道切口。
- 扁平部入路:适用于人工晶状体眼。可最完整地观察睫状突,但需要同时进行前部玻璃体切除。
- 用粘弹剂(OVD)稳定前房,加深睫状沟。内聚性粘弹剂(Healon、Healon GV)最合适。
- 将18~23号内窥镜探头放置在距睫状突约2 mm的位置。
- 使用810 nm半导体二极管激光,以100~300 mW的连续波模式照射。
- 系统性地凝固每个睫状突,直至观察到变白和收缩。
- 至少需要治疗270度才能达到最佳眼压下降效果。通过两个切口进行360度治疗更有效。
ECP Plus
Section titled “ECP Plus”对于多次青光眼手术失败的难治性病例,采用扁平部入路将治疗范围向扁平部延伸1-2毫米。需要联合玻璃体切除术,适用于人工晶状体眼或无晶状体眼。术后2年,眼压从27.9±7.5 mmHg降至11.1±6.5 mmHg,用药数量从3.4±1.2种降至0.6±1.3种,但低眼压发生率约为7.5%,高于标准ECP。
与白内障手术联合(phaco-ECP)
Section titled “与白内障手术联合(phaco-ECP)”ECP可通过与白内障手术(超声乳化术)相同的角膜缘切口进行,因此作为联合手术广泛普及2)。
| 指标 | phaco-ECP | 单纯phaco |
|---|---|---|
| 眼压变化(末次就诊) | MD −1.49 mmHg | 基准 |
| 用药数量变化(末次就诊) | MD −0.75种 | 基准 |
2024年的荟萃分析(9项研究,5389只眼)显示,与单纯phaco组相比,phaco-ECP组在所有时间点的眼压均持续较低,用药数量也较少3)。但最佳矫正视力在单纯phaco组略好(MD 0.09 logMAR)3)。并发症发生率方面,phaco-ECP组的一般并发症(OR 3.96)和严重并发症(OR 8.82)均显著高于单纯phaco组3)。
phaco-ECP的优点
phaco-ECP的注意事项
并发症发生率增加:一般并发症OR 3.96,严重并发症OR 8.823)
视力预后:单纯phaco组的最终最佳矫正视力略好3)
长期有效性:6年分析显示68%需要额外干预
围手术期使用广谱抗生素滴眼液、类固醇滴眼液(1%醋酸泼尼松龙或二氟泼尼酯)和非甾体抗炎药滴眼液。为预防术后早期眼压升高,可联合使用青光眼药物(滴眼液或口服)。根据眼压水平和目标,青光眼药物在术后1-2个月逐渐减量。
术后考虑疼痛管理,必要时使用类固醇滴眼液和阿托品滴眼液1)。术后立即监测眼压,并适当调整抗青光眼药物1)。
合并影响视功能的白内障和轻中度青光眼的患者是良好适应症。尤其适用于正在使用两种或以上青光眼滴眼液且希望减轻药物负担的患者。荟萃分析显示其具有持久的降眼压和减少药物数量的效果,但并发症率高于单纯phaco,因此需要仔细评估个体风险和获益。对于难治性青光眼,可考虑ECP Plus,但需注意低眼压风险增加。
6. 病理生理学与详细发病机制
Section titled “6. 病理生理学与详细发病机制”眼压下降的机制
Section titled “眼压下降的机制”ECP通过激光光凝破坏产生房水的睫状体上皮,减少房水生成,从而降低眼压。810 nm二极管激光被睫状体上皮吸收,引起组织变白和收缩。
在闭角型青光眼中,endoCPG被认为具有双重作用:抑制房水生成和扩大房角凹陷4)。然而,荟萃分析显示endoCPG的效果不如内路小梁切开术(AIT),可能原因是治疗范围不足4)。要实现有意义的IOP降低,至少需要270度的治疗4)。
ECP与TSCPC的组织学差异
Section titled “ECP与TSCPC的组织学差异”组织学研究表明,TSCPC对睫状突和虹膜根部造成严重破坏,闭塞性血管损伤持续长达一个月。相比之下,ECP仅引起睫状突的局部收缩,一个月后可见部分再灌注。这种部分血流恢复被认为是ECP相比TSCPC更不易引起低眼压或眼球痨的原因。
与TSCPC不同,ECP是眼内手术,因此存在视网膜脱离和眼内炎的风险。
睫状体破坏术的局限性
Section titled “睫状体破坏术的局限性”所有睫状体光凝术的共同缺点是:破坏程度不足则无法降低眼压,破坏过度则可能导致眼球痨,该术式缺乏定量性。再治疗需求高,经巩膜方法的再治疗率据报道为0-59%。
7. 最新研究与未来展望
Section titled “7. 最新研究与未来展望”荟萃分析结果
Section titled “荟萃分析结果”2024年Amaral等人的荟萃分析(9项研究,5,389只眼)是首个比较phaco-ECP与单独phaco的荟萃分析3)。phaco-ECP组在所有时间点的眼压降低和药物减少方面均更优,但并发症发生率显著更高3)。
| 指标 | 结果(MD/OR) | P值 |
|---|---|---|
| 6个月眼压 | −1.84 mmHg | 0.002 |
| 12个月时的眼压 | −1.68 mmHg | 0.0002 |
| 药物数量(最终) | −0.75种 | <0.00001 |
| 严重并发症 | OR 8.82 | 0.03 |
在PACG的MIGS荟萃分析中,endoCPG的156只眼中27只(17.3%)报告了不良事件4)。包括4例囊样黄斑水肿、11例纤维蛋白性葡萄膜炎、1例出血性脉络膜脱离、2例继发性瞳孔阻滞和1例恶性青光眼4)。
Cochrane系统评价
Section titled “Cochrane系统评价”2019年的Cochrane系统评价认为,对于难治性青光眼,睫状体破坏性手术是否比其他治疗带来更好的结果或更少的并发症,证据尚不充分2)。未发现针对开角型青光眼进行ECP的研究2)。需要更多的随机对照试验来比较不同类型的睫状体光凝术,以及与其他青光眼手术的比较2)。
关于ECP的长期有效性和安全性,一项6年分析报告68%的患者需要额外干预。目前仍缺乏ECP与TSCPC或小梁切除术的长期随机对照试验。睫状体光凝术的选择由个体术者自行决定2)。
ECP探头的一个新应用是用于小梁切开术后复发性前房积血的收集管烧灼,有一项研究报告了此方法5)。
8. 参考文献
Section titled “8. 参考文献”
- European Glaucoma Society. European Glaucoma Society Terminology and Guidelines for Glaucoma, 5th Edition. Br J Ophthalmol. 2025.
- American Academy of Ophthalmology. Primary Open-Angle Glaucoma Preferred Practice Pattern. Ophthalmology. 2025.
- Amaral DC, Louzada RN, Moreira PHS, et al. Combined Endoscopic Cyclophotocoagulation and Phacoemulsification Versus Phacoemulsification Alone in the Glaucoma Treatment: A Systematic Review and Meta-Analysis. Cureus. 2024;16(3):e55853.
- Paik JS, et al. Outcomes and Complications of Minimally Invasive Glaucoma Surgery in Primary Angle Closure Glaucoma: A Systematic Review and Meta-Analysis. Clin Ophthalmol. 2025;19:493-502.
- Gallardo MJ, Reyes T. A Novel Use of the Endoscopic Cyclophotocoagulative Probe for the Management of Excisional Goniotomy Induced Chronic Recurrent Hyphema. Am J Ophthalmol Case Rep. 2022;26:101492.
