视盘所见

原发性开角型青光眼
1. 什么是原发性开角型青光眼?
Section titled “1. 什么是原发性开角型青光眼?”原发性开角型青光眼(POAG)是一种慢性、进行性、不可逆的视神经疾病1)。它因视盘边缘和视网膜神经纤维层(RNFL)丢失而导致视野缺损1)3)。前房角开放,外观正常3)。通常为双侧性,但常不对称3)。主要危险因素是眼压升高和年龄增长1)。早期诊断和治疗通常可以预防视功能损害1)3)。
原发性开角型青光眼的分类
Section titled “原发性开角型青光眼的分类”在第5版青光眼诊疗指南中,原发性开角型青光眼(广义)被定义为涵盖传统眼压高于正常范围的原发性开角型青光眼(狭义)和正常眼压性青光眼(NTG)的疾病概念9)。临床上为了方便,将其分为高眼压组(狭义POAG)和正常眼压组(NTG)9)。
根据多治见研究的结果,当以平均值±2个标准差定义日本人的正常眼压时,正常上限为19.9~20.0 mmHg,因此在日常诊疗中以20 mmHg为界区分两者具有合理性9)11)。欧洲青光眼学会(EGS)指南将两者分别记为POAG/HTG(高眼压性青光眼)和POAG/NTG1)2)。两者均为连续的疾病群,治疗方针基本相同。
截至2020年,全球POAG患者估计约为5300万人3)。40~80岁的患病率为3.0%。在欧洲,40岁以上人口中有2.99%(1230万人)患有青光眼,其中超过半数(56.4%)估计未被诊断2)3)。不同种族和民族之间的患病率存在显著差异。非裔美国人的患病率约为白人的3倍,是不可逆失明的主要原因3)。非裔加勒比人群的患病率更高3)。西班牙裔的患病率与非裔相当,有报告称亚裔美国人的患病率也高于白人3)。
| 流行病学研究 | 对象 | POAG(广义) | NTG | POAG(狭义) | PACG |
|---|---|---|---|---|---|
| 多治见研究11) | 岐阜县40岁以上 | 3.9% | 3.6% | 0.3% | 0.6% |
| 久米岛研究12) | 冲绳县40岁以上 | 4.0% | — | 0.7% | 2.2% |
多治见研究显示,40岁以上人群青光眼总患病率为5.0%,其中绝大多数为开角型青光眼11)。久米岛研究显示存在地区差异,闭角型青光眼的频率高于多治见研究12)。广义POAG中约90%相当于NTG,所有青光眼中约70%为正常眼压型。Baltimore眼病调查显示,眼压30 mmHg时患有POAG的比例在白人中约为7%,在非裔美国人中为25%,这表明使用特定眼压临界值进行筛查存在局限性3)。
2. 主要症状和临床所见
Section titled “2. 主要症状和临床所见”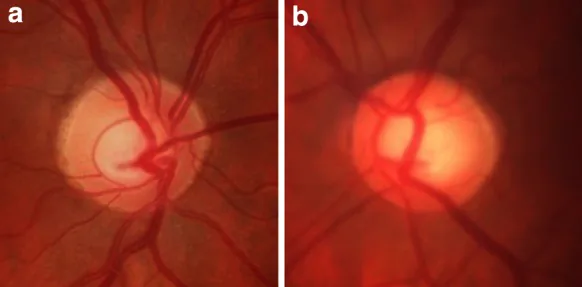
大多数原发性开角型青光眼患者在早期无症状。视野缺损难以察觉,通过自觉症状发现早期病例很困难。许多病例是在健康体检或配镜等其他原因就诊眼科时,因发现高眼压或视盘凹陷而被发现的。
随着病情进展,会出现“部分模糊”或“有无法识别物体的区域”等自觉症状。更晚期的病例会出现视野发白、夜盲、眩光、跌倒或撞到物体等生活障碍。就诊于低视力门诊的青光眼患者的需求中,常包括阅读、行走、书写困难和畏光。
视野所见
临床上最具特征性的是视盘表现,需要通过立体观察进行准确判断。在与视神经损伤区域相对应的部位,视野检查可检测到缺损。视野表现包括弓形暗点、鼻侧阶梯、旁中心暗点和普遍敏感度下降等特征性模式3)。
关于视盘出血的病理机制,提出了血管学说和机械学说7)。血管学说认为一氧化氮信号障碍导致自身调节能力下降,以及高剪切应力下视神经动脉破裂7)。出血的密度测定分析支持动脉来源7)。视盘出血引起的局部视网膜神经纤维压迫可能导致结构和功能损害7)。
3. 病因与危险因素
Section titled “3. 病因与危险因素”原发性开角型青光眼的确定危险因素如下3)4)9)。
| 危险因素 | 概述 |
|---|---|
| 眼压升高 | 唯一可修正因素3) |
| 年龄增长 | 最强的不可修正因素3) |
| 种族/民族 | 非洲裔、西班牙裔3) |
| 家族史 | OR 3~133) |
| 中央角膜厚度薄 | OHTS独立因素3)4) |
| 低眼灌注压 | 舒张期血压降低3) |
| 2型糖尿病 | 风险增加40~100%3)4) |
| 近视 | 存在争议3)9) |
| 剥脱综合征 | 进展风险高9) |
| 视盘出血 | 进展因素3)7) |
眼压是POAG发病最重要的危险因素1)3)。流行病学调查显示,随着眼压升高,POAG患病率增加3)。临床试验证明,降低眼压可减少POAG的发病风险和进展;早期青光眼试验(EMGT)显示,眼压降低25%可使进展的相对风险降低50%2)3)。然而,视神经对眼压的敏感性存在很大的个体差异,如正常眼压性青光眼所示,即使在正常眼压范围内也可能发生视神经病变3)。
全身性危险因素
Section titled “全身性危险因素”据报道,2型糖尿病使POAG的风险增加40~100%3)4)。视神经的微血管变化可能增加其敏感性3)。有全身性动脉高血压的患者发生开角型青光眼的风险增加17%,合并糖尿病时风险增加48%3)。在接受降压药物治疗的患者中,低舒张期灌注压与青光眼风险增加相关3)。偏头痛、睡眠呼吸暂停、外周血管痉挛(雷诺综合征)和心血管疾病也被报道为相关因素,但尚未获得一致的结果2)3)。
家族史是强有力的危险因素,已鉴定出许多基因位点,包括基因多态性。在孟德尔突变中,MYOC(肌纤蛋白)突变最为常见,占POAG的2-4%,其次是OPTN(视神经蛋白)2)。EGS第6版不推荐对所有POAG患者进行基因分型,但建议对早发型家族考虑基因检测2)。
OHTS显示,薄中央角膜厚度(CCT)是POAG发病的独立危险因素3)4)。薄角膜往往使眼压测量值低于实际值,导致眼压低估,从而增加风险。另一种理论认为,薄CCT反映了筛板、巩膜等视神经周围支持结构的刚性降低,提示对眼压的脆弱性。CCT <555 μm且眼压>25 mmHg的患眼,5年内转化为青光眼的风险率据报道可达36%。
4. 诊断与检查方法
Section titled “4. 诊断与检查方法”原发性开角型青光眼的诊断需要评估眼压、确认视盘损伤、确认房角开放以及评估视野缺损3)9)。狭义POAG的确定诊断基于四个要素:①高眼压,②视盘青光眼性改变,③与视盘改变一致的视野缺损,④排除其他眼压升高原因。
Goldmann压平眼压计(GAT)是金标准,适用于需要精确眼压测量的病例3)。它基于Imbert-Fick定律,压平面积为15.09 mm²(直径3.06 mm),在中央角膜厚度为520 μm时最为准确。应同时测量中央角膜厚度(CCT),注意薄角膜会导致低估,厚角膜会导致高估3)。
非接触式眼压计、回弹式眼压计(iCare)和Tono-Pen作为辅助设备使用。iCare与Goldmann压平眼压计相关性良好,适用于睑裂狭窄者和婴幼儿。iCare HOME2允许患者在家中自行测量,有助于了解非门诊时间的眼压波动。有时会进行日间波动测量(phasing)以评估眼压的日间和季节性变化。
对于确认房角开放和排除继发性青光眼至关重要3)。检查色素播散、剥脱物质、新生血管和周边虹膜前粘连的存在3)。初诊时必须进行。
视盘评估与影像学检查
Section titled “视盘评估与影像学检查”视盘的立体临床评估是金标准3)。使用光学相干断层扫描(OCT)定量评估RNFL厚度和神经节细胞层被广泛用作客观辅助手段3)9)。随着OCT的普及,许多POAG病例即使在早期阶段也伴有黄斑损伤,这重新认识到更早进行10度内视野检查的必要性。对于进展监测,使用眼底照片和OCT评估随时间的变化是有用的,但在晚期青光眼中,OCT检测变薄存在局限性(地板效应),因此视野检查成为判断进展的主要方法9)。OCT血管成像(OCTA)受地板效应影响较小,可能有利于晚期评估,但在临床实践中尚未建立标准化的使用方法9)。
使用Humphrey视野计的自动静态阈值视野检查是金标准3)。SITA(瑞典交互式阈值算法)缩短了检查时间。青光眼半视野测试(GHT)检测上下半视野的不对称性。频率倍增技术(FDT)和SITA-SWAP(蓝-黄视野检查)也用于检测早期视野缺损。对于进展评估,事件分析和趋势分析结合使用;趋势分析对进展速度的定量评估有用9)。
需要鉴别的疾病包括高眼压症、NTG、原发性闭角型青光眼、色素性青光眼、剥脱性青光眼、类固醇性青光眼、发育性青光眼、葡萄膜炎继发性青光眼、高坪虹膜综合征、烧毁型原发性开角型青光眼、自然缓解的类固醇性青光眼、Posner-Schlossman综合征缓解期3)。神经眼科疾病(颅内肿瘤引起的视神经病变、上方节段性视神经发育不全SSOH等)也是鉴别对象,可能需要影像学检查排除。YAG激光玻璃体溶解术后的继发性开角型青光眼也列入鉴别诊断;已有因小梁网蛋白颗粒积聚导致慢性眼压升高的病例报告,术后眼压监测很重要8)。
青光眼疑似(glaucoma suspect)定义为具有持续性眼压升高,或具有疑似青光眼的视盘、RNFL或视野所见之一的状态4)。在OHTS中,未经治疗的OHT患者中超过90%在5年内未进展为POAG4)。开始治疗的判断基于危险因素的数量和程度,或基于视神经/视野变化的进展所见4)。定期检查(每6~12个月)监测结构和功能变化,当发现进展时开始治疗。视神经存在青光眼性异常但常规静态视野检查无异常的状态称为前视野青光眼(preperimetric glaucoma),存在危险因素时可考虑治疗9)。
5. 标准治疗方法
Section titled “5. 标准治疗方法”原发性开角型青光眼的治疗目标是:①控制目标眼压,②维持视神经和视网膜,③维持视野9)。降低眼压是唯一基于证据的治疗方法1)3)9)。
目标眼压的设定
Section titled “目标眼压的设定”目标眼压根据青光眼分期、未治疗时眼压、预期寿命、年龄、视野损害进展、家族史、对侧眼状况和危险因素个体化设定9)。根据分期的目标眼压示例:早期≤19 mmHg,中期≤16 mmHg,晚期≤14 mmHg9)。此外,基于多项RCT(EMGT、OHTS、CIGTS、AGIS等)的证据,推荐设定从未治疗眼压降低20~30% 为目标9)。
晚期病例进展对生活质量影响大,因此目标眼压设定得更低;若预期寿命较长,则旨在更积极地减缓进展9)。目标眼压并非绝对值,在随访中根据进展状况适时修正9)。中期以后为获得充分的进展减缓,通常以低teen至sub-teen为目标,达到这一眼压水平常需手术治疗。
滴眼液治疗
前列腺素FP受体激动剂:最广泛使用的一线药物。包括拉坦前列素、曲伏前列素、他氟前列素、比马前列素。通过促进葡萄膜巩膜流出,降低眼压约25~35%,每日一次滴眼9)。
EP2受体激动剂(奥米德内帕格异丙酯):具有新型作用机制,2018年获批的一线候选药物。非劣效于拉坦前列素。禁用于植入人工晶状体的眼,且不推荐与FP受体激动剂联用9)。
β受体阻滞剂:抑制房水生成。包括噻吗洛尔、卡替洛尔、倍他洛尔等。需注意全身性副作用(心动过缓、支气管痉挛)9)
碳酸酐酶抑制剂:抑制房水生成。包括多佐胺、布林佐胺滴眼液以及口服乙酰唑胺9)
α2受体激动剂(溴莫尼定):具有抑制房水生成和促进葡萄膜巩膜流出双重作用9)
Rho激酶抑制剂(利帕舒地尔):一种直接促进小梁网流出的新型药物,在日本全球首次获批。主要副作用为结膜充血9)
激光与手术治疗
SLT(选择性激光小梁成形术):使用532 nm Q开关倍频YAG激光,光斑大小400 μm,能量0.4~1.2 mJ,脉宽3纳秒,照射小梁网1/2至全周9)。LiGHT试验显示其长期效果不劣于甚至优于滴眼液,EGS第6版、AAO PPP和英国NICE推荐作为一线治疗1)2)10)
小梁切除术(联合MMC):最成熟的青光眼滤过手术。对于包括POAG在内的大多数类型青光眼是最常见的开放手术。日本患者5年晚期感染发生率为2.2%9)
引流管植入手术:使用Baerveldt青光眼植入物(BG101-350、BG102-350、BG103-250)、Ahmed青光眼阀(FP7、FP8)和Ex-PRESS®微型引流管等6)9)
MIGS(微创青光眼手术):使用多种器械,包括iStent/iStent inject、Hydrus、Kahook Dual Blade、GATT、Trabectome、Xen、PreserFlo和OMNI,旨在重建小梁网流出通道6)13)14)
睫状体光凝术:包括连续波经巩膜二极管激光(2000 mW,2秒)和经巩膜微脉冲激光(2000 mW,80秒×2)。为难治性病例的选择9)
治疗方针:基本原则是从单药治疗开始,尽可能将联合用药控制在两种以内9)。药物选择需考虑目标眼压、副作用、滴眼次数和使用感受。开始治疗时,建议进行单眼试验(单眼给药以评估疗效)9)。多药联合时,复方滴眼液有助于维持依从性;日本已批准多种含有两种成分的复方滴眼液9)。单药疗效不足时,可更换药物或联合用药(包括复方滴眼液),若仍达不到目标眼压或出现视野进展,则考虑激光治疗或侵入性手术9)。
对于老年人等担心全身副作用的病例,应避免使用β受体阻滞剂,在前列腺素相关药物之后选择碳酸酐酶抑制剂、α2受体激动剂和Rho激酶抑制剂。依从性差是病情进展的重要因素;在日本,约40%首次开具青光眼滴眼液的患者在治疗开始约一年内中断治疗9)。建议提供书面说明、就诊管理和提醒通知等持续长期管理措施9)。
主要临床试验的证据
Section titled “主要临床试验的证据”| 临床试验 | 对象 | 结果 |
|---|---|---|
| OHTS | 高眼压症患者 | 降低眼压可抑制原发性开角型青光眼的发生3)4) |
| EMGT | 新诊断的原发性开角型青光眼 | 眼压每降低1 mmHg,进展减少10%;降低25%可使进展风险降低50%2)3) |
| AGIS | 进展期原发性开角型青光眼 | 维持低眼压可保护视野3) |
| LiGHT试验 | OAG/OHT 新发 | 一线SLT比滴眼液长期眼压控制更优10) |
| HORIZON | POAG + 白内障 | 联合Hydrus术后5年眼压和滴眼液数量均降低13) |
| iStent关键性试验 | POAG + 白内障 | 术后2年眼压和滴眼液数量低于单纯白内障手术14) |
EMGT的长期随访数据显示,未经治疗时的自然进展速度因疾病类型而异。高眼压型(HTG)1.31 dB/年,正常眼压型(NTG)0.36 dB/年,剥脱性青光眼(PXFG)3.13 dB/年,其中剥脱性青光眼进展最快3)。
LiGHT试验6年结果显示,SLT一线治疗组69.8%的患者无需额外治疗即可维持目标眼压,进展率显著低于滴眼液组(19.6% vs 26.8%,P=0.006)10)。SLT组的小梁切除术数量(13眼)显著少于滴眼液组(32眼,P<0.001),白内障手术数量也显著少于滴眼液组(57眼 vs 95眼,P=0.03)。未观察到严重的激光相关不良事件10)。基于这些结果,欧洲青光眼学会、美国眼科学会和英国NICE推荐SLT作为OAG/OHT的一线治疗选择1)2)3)10)。
苏格兰青光眼试验中,小梁切除术实现了58%的眼压下降,且视野进展少于药物治疗(42%)3)。Moorfields一线治疗试验显示小梁切除术具有最大的降眼压效果(60%)3)。
难治性POAG的手术策略
Section titled “难治性POAG的手术策略”MIGS术后眼压控制不佳的处理是临床挑战6)。在多位专家的小组讨论中,对于对侧眼MIGS失败的进展期POAG病例,讨论了小梁切除术、引流管植入术和脉络膜上腔引流术等选择6)。Schlemm管手术失败提示Schlemm管以外的流出通道受限,而小梁切除术效果有限提示伤口愈合反应旺盛6)。根据每个病例的特点制定个体化的手术策略至关重要6)。
6. 病理生理学与详细发病机制
Section titled “6. 病理生理学与详细发病机制”原发性开角型青光眼的最终共同通路是视神经乳头处视网膜神经节细胞(RGC)的丧失5)。RGC死亡是主要的病理过程,其丧失的模式和速度在结构和功能上均有定义5)。损伤机制大致分为眼压依赖性因素和非眼压依赖性因素。
眼压依赖性机制
Section titled “眼压依赖性机制”POAG中的眼压升高被认为是由房角和小梁网的功能性房水流出障碍引起的。病理上可见小梁网束和内皮网上的细胞外基质沉积、小梁间隙变窄以及Schlemm管闭塞。RGC轴突的初始损伤发生在视神经乳头(ONH),导致顺行和逆行轴突运输受阻5)。ONH处筛板(LC)的物理重塑解释了上极和下极RGC轴突的选择性丧失5)。
POAG并非病理诊断的疾病,而是临床综合征之一。常有家族史,遗传是发病的重要因素。已鉴定出包括MYOC、OPTN在内的许多基因位点,但仅少数病例可由单基因突变解释,提示多基因遗传背景2)。
眼压非依赖性机制
Section titled “眼压非依赖性机制”血管调节障碍是重要的非眼压依赖性因素7)。在原发性开角型青光眼中,一氧化氮信号受损导致自身调节能力下降,视神经动脉在高剪切应力下更容易破裂7)。视盘出血是血管调节障碍的生物标志物,出血对RGC轴突的局部压迫可能导致结构和功能损伤7)。
筛板前楔形缺损(PLWDs)在POAG中比健康眼更常见,且与视盘出血病史显著相关7)。PLWDs被认为反映了非眼压依赖性因素(如血管功能障碍)导致的视神经脆弱性7)。
其他非眼压因素包括兴奋毒性损伤(过量谷氨酸)、自身免疫介导的神经病变、神经营养因子丧失以及视网膜和脉络膜血管的自身调节异常。脑脊液压力降低可能增加视神经乳头的经筛板压力差,作为即使在正常眼压下也能引起视神经病变的因素而受到关注。NTG中冷感症、偏头痛等末梢循环障碍和心血管疾病的合并症较多,也提示循环障碍因素的参与。
7. 最新研究与未来展望
Section titled “7. 最新研究与未来展望”SLT一线治疗的范式转变
Section titled “SLT一线治疗的范式转变”LiGHT试验的6年结果确立了SLT作为一线治疗的地位10)。SLT一线治疗组与滴眼液一线治疗组相比,疾病进展率显著降低,约70%的眼睛无需额外治疗即可维持目标眼压,所需的小梁切除术和白内障手术数量也显著减少10)。EGS第6版、AAO PPP和英国NICE指南推荐SLT作为与滴眼液并列的一线治疗选择1)2)3)。
难治性POAG手术策略的演变
Section titled “难治性POAG手术策略的演变”MIGS失败后进展期POAG的管理正在积极讨论中6)。脉络膜上腔分流器(如MINIject)可能绕过Schlemm管后的流出道障碍,并消除滤过泡相关并发症6)。Paul青光眼植入物(PGI)相比传统引流管植入物,预期具有更可预测的术后早期眼压和更小的管径以保护角膜内皮6)。多种MIGS技术的联合使用以及针对小梁网流出、葡萄膜巩膜流出和脉络膜上腔流出的不同机制组合也在探索中6)。HORIZON研究显示,Hydrus Microstent联合白内障手术在5年时显著降低眼压和滴眼液数量13)。
视盘出血的病理生理学
Section titled “视盘出血的病理生理学”已有报道指出视盘出血的发生部位(近端型 vs 远端型)与进展风险相关7)。杯型(近端型)DH比视盘周围型(远端型)进展风险更高,提示在筛板水平对RGC轴突的压迫性视神经病变可能参与其中7)。密度测定研究获得了支持视盘出血源于动脉的证据7)。
- 各种MIGS术式的长期比较数据积累6)13)14)
- 通过大规模RCT验证上脉络膜分流术的有效性和安全性6)
- 开发最小化视盘出血复发的方法7)
- 开发针对非眼压依赖性因子的神经保护治疗
- 基于遗传风险谱的个体化医疗的实现
- 利用家庭眼压测量(如iCare HOME2)进行昼夜及长期波动监测
8. 参考文献
Section titled “8. 参考文献”- European Glaucoma Society. Terminology and Guidelines for Glaucoma, 5th Edition. Br J Ophthalmol. 2021.
- European Glaucoma Society. Terminology and Guidelines for Glaucoma, 6th Edition. Br J Ophthalmol. 2025.
- American Academy of Ophthalmology. Primary Open-Angle Glaucoma Preferred Practice Pattern®. 2020.
- American Academy of Ophthalmology. Primary Open-Angle Glaucoma Suspect Preferred Practice Pattern®. 2020.
- Asrani SG, McGlumphy EJ, Al-Aswad LA, Chaya CJ, Lin S, Musch DC, Pitha I, Robin AL, Wirostko B, Johnson TV. The relationship between intraocular pressure and glaucoma: An evolving concept. Prog Retin Eye Res. 2024;103:101303. doi:10.1016/j.preteyeres.2024.101303.
- Huang MJ, Samuelson TW, De Francesco T, et al. Managing primary open-angle glaucoma in the setting of suboptimal surgical outcomes in the fellow eye. J Cataract Refract Surg. 2023;49(7):764. doi:10.1097/j.jcrs.0000000000001221.
- Verticchio Vercellin A, Pasquale LR, Harris A. Disc hemorrhages in open-angle glaucoma—between a rock and a hard place? JAMA Ophthalmol. 2024;142(10):950-951.
- de Vries E, Faraj C, Gerbrandy F, Hulsman C. Secondary open-angle glaucoma following YAG-laser vitreolysis. BMJ Case Rep. 2022;15(4):e248937. doi:10.1136/bcr-2022-248937.
- 日本緑内障学会緑内障診療ガイドライン作成委員会. 緑内障診療ガイドライン(第5版). 日眼会誌. 2022;126(2):85-177.
- Gazzard G, Konstantakopoulou E, Garway-Heath D, et al. Laser in Glaucoma and Ocular Hypertension (LiGHT) Trial: Six-Year Results of Primary Selective Laser Trabeculoplasty versus Eye Drops for the Treatment of Glaucoma and Ocular Hypertension. Ophthalmology. 2023;130(2):139-151.
- Iwase A, Suzuki Y, Araie M, et al. The prevalence of primary open-angle glaucoma in Japanese: the Tajimi Study. Ophthalmology. 2004;111(9):1641-1648.
- Sawaguchi S, Sakai H, Iwase A, et al. Prevalence of primary angle closure and primary angle-closure glaucoma in a southwestern rural population of Japan: the Kumejima Study. Ophthalmology. 2012;119(6):1134-1142.
- Ahmed IIK, De Francesco T, Rhee D, et al. Long-term Outcomes from the HORIZON Randomized Trial for a Schlemm’s Canal Microstent in Combination Cataract and Glaucoma Surgery. Ophthalmology. 2022;129(7):742-751.
- Samuelson TW, Sarkisian SR Jr, Lubeck DM, et al. Prospective, Randomized, Controlled Pivotal Trial of an Ab Interno Implanted Trabecular Micro-Bypass in Primary Open-Angle Glaucoma and Cataract: Two-Year Results. Ophthalmology. 2019;126(6):811-821.
