葡萄膜炎 患者中10%~20%发生继发性青光眼 ,慢性葡萄膜炎 中高达46% 1) 。涉及开角型和闭角型两种机制,混合型也常见 1, 2) 。
类固醇 可能是葡萄膜炎继发性青光眼(UG)的原因,比例高达42% 2) 。缩瞳药(毛果芸香碱)因有促进后粘连和加重炎症的风险而禁忌使用 1) 。
原则上不进行激光小梁成形术 (SLT /ALT)。
控制炎症是治疗的首要任务,与眼压 管理并行进行。
约30%的患者需要手术治疗,其中多达1/3需要再次手术 2) 。
与类固醇性青光眼 的鉴别对于确定治疗方案至关重要 1) 。
葡萄膜炎继发性青光眼(Uveitic Glaucoma; UG)是指因葡萄膜炎 引起的持续性或反复性眼压 升高,导致青光眼 性视神经病变 和视野缺损 的疾病。主要涉及炎症产物阻塞小梁网 的开角型机制,以及周边虹膜前粘连 (PAS )导致流出阻力增加的闭角型机制,两种机制的混合型也很常见 1, 2) 。
1813年,Joseph Beer首次将葡萄膜炎 与青光眼 的关联描述为“关节炎性虹膜炎 ” 1) 。1891年,Priestley Smith发表了第一个现代分类 1) 。
葡萄膜炎 的发病率为每10万人17~52.4例2) 。葡萄膜炎 患者中继发性青光眼 的发生率为10~20%,慢性葡萄膜炎 中可达46%1, 2) 。非感染性葡萄膜炎 成人中眼压 ≥21 mmHg(OHT)的年发生率为14.4%,眼压 ≥30 mmHg为5.1%/年2) 。前葡萄膜炎 永久性视力 丧失的最常见原因是青光眼 ,占30.1%2) 。
以下疾病发生UG的风险特别高。
Posner-Schlossman综合征(PSS) :单眼、复发性虹膜炎 伴急剧眼压 升高。发作时眼压 达40 mmHg以上,罕见超过60 mmHg。角膜水肿 相对于眼压 升高程度较轻,缓解期患眼眼压 常低于对侧眼。房角 开放,无PAS 或结节。部分病例房水 中检出巨细胞病毒(CMV),与CMV虹膜炎 部分重叠。疱疹性葡萄膜炎 (HS V角膜 葡萄膜炎 ) :28%出现眼压 升高,10%出现青光眼 性损伤,眼压 升高平均持续2个月1) 。Fuchs虹膜 异色性虹膜 睫状体 炎(FHI C) :好发于20~40岁,典型为单侧(13%为双侧)1) 。特征为弥漫分布的细小白色角膜 后沉着物。日本患者中虹膜 异色不明显,常表现为弥漫性虹膜 萎缩。青光眼 合并率为13~59%,长期随访中比例升高。幼年特发性关节炎(JIA)相关葡萄膜炎 :儿童以无症状的慢性前葡萄膜炎 为主,易延误发现。JIA相关葡萄膜炎 的青光眼 发生率显著高于特发性葡萄膜炎 9) 。其他慢性眼压 升高的疾病 :白塞病 、睫状体 扁平部炎、交感性眼炎 、结节病 、梅毒。急性眼压 升高的疾病 :PSS、HS V、VZV、CMV前葡萄膜炎 。CMV前葡萄膜炎 中超过95%的病例出现眼压 升高7) 。
Q
有葡萄膜炎就一定会得青光眼吗?
A
并非所有葡萄膜炎 患者都会发生青光眼 。总体而言,10~20%出现继发性青光眼 。但慢性葡萄膜炎 中可达46%1) ,因此定期测量眼压 和随访至关重要。幼年特发性关节炎相关的儿童葡萄膜炎 常无症状进展,需要定期筛查8) 。
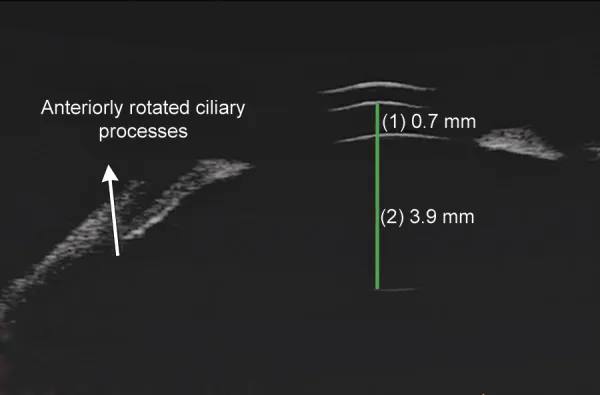
葡萄膜炎继发青光眼的UBM图像。显示浅前房和睫状突向前旋转。 Parivadhini A, et al. Management of Secondary Angle Closure Glaucoma. J Curr Glaucoma Pract. 2014. Figure 1C. PM
CI D: PMC4741163. License: CC BY.
超声生物显微镜 (
UBM )图像显示睫状突向前旋转及伴随的
浅前房 。对应于本文“2. 主要症状与临床所见”中讨论的“睫状突向前旋转”。
UG的自觉症状源于葡萄膜炎 和眼压 升高两方面。
视物模糊 前房 混浊、角膜水肿 及眼压 升高所致1) 。眼痛 、头痛眼压 升高时明显。畏光 (刺眼)葡萄膜炎 炎症引起的光敏感1) 。虹视 :角膜水肿 导致灯光周围出现彩虹色光环。结膜 充血 充血 。视野缺损 视神经 损伤。视力 下降视神经 损伤或黄斑 囊样水肿(CME )引起1, 2) 。
此外,JIA相关性葡萄膜炎 和部分FHI C患者自觉症状不明显,常在定期检查中才首次发现眼压 升高和炎症表现。
角膜 角膜 后沉着物(KP,细小/羊脂状)、带状角膜变性 (慢性病例)、树枝状病变(疱疹性)1) 。FHI C中细小白色KP弥漫分布;PSS中无色素的小至中型KP从角膜 中央向下少量分布。前房 前房积脓 。虹膜 虹膜 结节(Koeppe结节/Busacca结节)、后粘连、周边虹膜前粘连 (PAS )、虹膜新生血管 (NVI)1) 。FHI C中,弥漫性虹膜 萎缩导致虹膜 异色。后粘连全周时发生瞳孔阻滞 ,形成虹膜 膨隆(iris bombé)。房角 PAS (帐篷状关闭)、房角 结节、小梁网 充血 、新生血管 。PSS中,房角 开放,患眼房角 色素通常较对侧眼浅。晶状体 白内障 1) 。FHI C中,并发性白内障 比其他葡萄膜炎 进展更快。
即使检查时活动性炎症表现不明显,也必须确认既往炎症的痕迹。角膜 后沉着物、PAS 、房角 结节、虹膜 萎缩是提示既往炎症的重要表现。询问类固醇 滴眼液使用史对鉴别诊断也至关重要。
视神经 青光眼 性视杯扩大、视网膜神经纤维层 (RNFL )缺损 1, 2) 。黄斑 黄斑 囊样水肿(CME )。血管 :血管鞘1, 2) 。
眼压 根据炎症程度和机制而波动。睫状体 功能低下时眼压 降低,房水 流出受阻时眼压 升高。PSS发作时眼压 可达40–70 mmHg,但缓解期常低于对侧眼。
UG中眼压 升高涉及开角和闭角两种机制,也存在混合型1, 2) 。房角镜检查 对于推测机制至关重要(参见“诊断和检查方法”一节 )。
眼压 升高的主要机制分为以下七类。
机制 原因 代表性疾病 小梁网 堵塞炎症细胞/蛋白质 急性前葡萄膜炎 小梁网 炎炎症/纤维化 FHI C、HS V房角 结节肉芽肿形成 结节病 周边虹膜前粘连 (PAS )慢性炎症/瘢痕 幼年特发性关节炎、白塞病 类固醇 药物药物性眼压 升高 所有原因 新生血管 新生血管 阻塞重症慢性葡萄膜炎 瞳孔阻滞 全周虹膜后粘连 重症前部葡萄膜炎
类固醇 导致UG的比例最高可达42%2) 。类固醇 诱导眼压 升高的危险因素包括原发性开角型青光眼 (POAG )病史、青光眼 家族史、类风湿关节炎(RA)、儿童/老年人、糖尿病2) 。
氟轻松植入物与全身治疗的比较显示,在6.9年的观察期内,青光眼 发生率分别为40%和8%,植入物组显著更高2) 。与类固醇性青光眼 的鉴别对于制定治疗方案极为重要1, 3) 。
儿童非感染性葡萄膜炎 中约半数与JIA相关,JIA组青光眼 发病率显著高于特发性葡萄膜炎 组9) 。同一研究中,JIA相关葡萄膜炎 儿童需要行小梁切除术 的比例更高9) 。随着生物制剂 (如阿达木单抗 等单克隆抗TNF α抗体)的应用,近年来的视力 预后和并发症发生率呈改善趋势9) 。
Q
类固醇滴眼液会导致青光眼吗?
A
会。高达42%的UG被认为由类固醇 引起2) 。特别是氟轻松植入物,在6.9年的观察中,40%的患者发生了青光眼 (全身治疗为8%)2) 。使用类固醇 期间必须定期测量眼压 。
UG的诊断需要同时诊断葡萄膜炎 和阐明眼压 升高的机制。与类固醇性青光眼 的鉴别尤为重要3) 。
裂隙灯显微镜检查 前房 闪辉/细胞、虹膜 表现。了解活动性炎症的程度。房角镜检查 PAS 、房角 结节、新生血管 1, 2) 。即使前房 炎症已消退,也能确认过去炎症的痕迹(KP、PAS )。眼底检查 视盘凹陷 扩大和RNFL 变化1, 2) 。
光学相干断层扫描 (OCT )RNFL 和神经节细胞层(GCL)厚度的连续测量。活动性葡萄膜炎 可能导致RNFL 增厚,存在假阴性风险,因此建议在炎症静止期测量2) 。OCT血管成像 黄斑 的血管密度降低(目前处于初步研究阶段)2) 。眼前段OCT (AS-OCT ) :用于角膜 厚度、虹膜 、睫状体 、房角 的定量评估2) 。由于无法评估颜色信息,检测房角 结节和新生血管 时优先使用房角 镜。超声生物显微镜 (UBM )角膜 混浊导致眼前段观察困难,或需要评估睫状体 时有用2) 。
HLA-B27:怀疑强直性脊柱炎时。
RP R/VDRL:排除梅毒。QFT/PPD及胸部X线:排除结核。
ACE及胸部CT:怀疑结节病 时。
ANA:JIA相关葡萄膜炎 多为阳性,也用于确定筛查间隔8) 。
房水 PCRHS V、VZV、CMV、风疹病毒。怀疑CMV前葡萄膜炎 时,约73%的国际专家支持进行诊断性前房穿刺 7) 。若出现PSS样临床表现且反复高眼压 ,应考虑CMV。
JIA相关葡萄膜炎 常无症状进展,因此需要儿童风湿科医生和眼科医生协作进行筛查8) 。危险因素包括少关节型或扩展型JIA、抗核抗体(ANA)阳性、发病年龄≤6岁、JIA病程≤4年、未使用甲氨蝶呤 或抗TNF α药物8) 。高风险儿童每3个月、中风险每6个月、低风险每12个月进行一次眼科筛查8) 。
有激素使用史,开放房角 ,无房角 异常,无其他眼压 升高原因时,怀疑激素性青光眼 1, 3) 。停用或减量激素并观察眼压 变化有助于鉴别。
UG的治疗中,控制炎症是首要任务,应与降眼压 并行。原发病的治疗(抗炎治疗)应优先考虑,长期使用肾上腺皮质激素 时常遇到与激素性青光眼 难以鉴别的情况3) 。
葡萄膜炎 的抗炎治疗是眼压 管理的根本。
激素滴眼液 :根据炎症程度使用倍他米松(Rinderon)0.1%滴眼液等。散瞳 滴眼液虹膜后粘连 。全身性类固醇 :重症病例口服泼尼松龙。结膜 下注射(地塞米松、曲安奈德 )也是选择之一。免疫抑制剂 :甲氨蝶呤 、环孢素 、吗替麦考酚酯 等用于类固醇 抵抗病例和儿童葡萄膜炎 9) 。生物制剂 阿达木单抗 等单克隆抗TNF α抗体可改善包括JIA相关葡萄膜炎 在内的儿童非感染性葡萄膜炎 的炎症控制,提高视力 预后9) 。氟轻松植入剂 :与全身治疗相比,青光眼 发生率显著较高(40% vs 8%),因此在高青光眼 风险病例中需谨慎考虑适应症2) 。CMV阳性PSS :使用缬更昔洛韦/更昔洛韦进行抗病毒治疗可改善控制。早期(700天内)开始抗病毒治疗可减少后续青光眼 手术的需求2) 。国际专家共识建议,CMV前葡萄膜炎 的初始治疗使用0.15%更昔洛韦凝胶每日3-4次约1个月,必要时联合缬更昔洛韦900mg每日2次持续2-3周7) 。维持治疗继续使用0.15%更昔洛韦凝胶每日2次,最长12个月7) 。
缩瞳药(毛果芸香碱)因有促进虹膜后粘连 、破坏血-房水 屏障(BAB)和加重炎症的风险而禁忌 1) 。奥米德内帕格(EP2受体激动剂)在炎症眼中也应谨慎使用。
药物分类 代表药物 注意事项 β受体阻滞剂 噻吗洛尔、卡替洛尔 一线用药。抑制房水 生成。注意全身副作用7) 碳酸酐酶抑制剂 (CAI)布林佐胺 滴眼液、乙酰唑胺 口服可选择滴眼液或口服 α2受体激动剂 溴莫尼定 抑制房水 生成 + 促进葡萄膜巩膜 流出 前列腺素类似物 (PGA)比马前列素、拉坦前列素 有炎症加重和CME 的风险。在安静眼中有效2) Rho激酶抑制剂 利帕舒地尔 也有抗炎作用的提示2) 高渗剂 D-甘露醇(静脉滴注) 急性期暂时性降低眼压
在PGA中,比马前列素被认为比拉坦前列素炎症风险更低2) 。在CMV前葡萄膜炎 的眼压 管理中,79%的国际专家选择β受体阻滞剂 作为一线药物7) 。降眼压 药物的顺序依次考虑:β受体阻滞剂 /CAI滴眼液→口服CAI→静脉滴注D-甘露醇。
Nd:YAG激光虹膜 周切术(LPI ) :用于瞳孔阻滞 。在UG中,85天后62%失效,因此建议在2个或更多部位进行2) 。在活动性炎症期进行LPI 容易引起纤维蛋白渗出和再闭塞,因此应尽可能在炎症消退后进行。对于反复闭塞或活动性炎症下,可行手术虹膜 周切术。选择性激光小梁成形术 (SLT )/氩激光小梁成形术 (ALT)3) 。可能诱发炎症加重。但在炎症静止期的类固醇性青光眼 中,高能量SLT 有65%成功率的报道 2) 。
约30%的UG患者需要手术,最多三分之一需再次手术 2) 。手术原则上在炎症静止期进行。术后炎症复发是手术失败的主要原因,因此术前至少需要控制炎症3个月以上。
小梁切除术(TLE)
适应症 :药物治疗眼压 控制不佳的病例。
特点 :联合丝裂霉素C(MMC)的滤过手术 (MMC-TLE)为标准术式。巩膜 瓣需牢固缝合,术后通过激光断线调整眼压 。
效果 :炎症静止期的MMC-TLE据报道可获得与原发性开角型青光眼 相当的效果 1, 10) 。成功率:12个月91.7%,36个月82.2%,120个月66.5% 2) 。
注意 :术后炎症复发是手术失败的主要原因。需注意因过度滤过和睫状体 功能低下导致的低眼压 。当难以与类固醇性青光眼 鉴别时,可选择流出道重建术(小梁切开术 )3) 。
引流阀植入术
类型 :Ahmed青光眼 阀(AGV)、Baerveldt青光眼 植入物(BGI)、Molteno植入物 3) 。
AGV :眼压 降低11~25.2 mmHg。低眼压 风险低于TLE 1, 2) 。
BGI :5年合格成功率为74%。角膜 变性9%,低眼压 黄斑 病变11% 2) 。
引流管暴露 4) 。需要结膜 修复。
MIGS(微创青光眼手术)
类型 :GAT T、Trabectome、KDB、XEN、PreserFlo 2) 。
小儿UG :房角 切开术(Goniotomy)是一种选择。1年成功率100%,5年成功率80%2) 。
XEN-45 :12个月成功率79.2%2) 。
深层巩膜切除术 (Deep sclerectomy)2) 。
闭角型UG的手术处理 :对于周边虹膜前粘连 ,可行房角 粘连分离术(goniosynechialysis; GSL),但效果不恒定,PAS 易复发,因此单用GSL难以降低眼压 。通常GSL联合小梁切除术 或白内障 手术。
睫状体 光凝低眼压 19%、眼球痨 的风险2) 。
注意类固醇 抗炎与眼压 升高的矛盾。抗炎所需的类固醇 可能导致眼压 升高。
缩瞳药(毛果芸香碱)禁忌 。有促进后粘连、破坏血-房水 屏障、加重炎症的风险1) 。避免在活动性炎症期手术。术后炎症复发是手术失败的主要原因。
PGA在安静眼中有用,但在活动性炎症眼中需注意加重炎症和囊样黄斑水肿 的风险2) 。
激光小梁成形术 可能诱发炎症加重,因此常规避免3) 。
Q
葡萄膜炎继发性青光眼能用毛果芸香碱眼药水吗?
A
不能。毛果芸香碱(缩瞳药)在葡萄膜炎继发性青光眼中禁忌1) 。它会促进后粘连,破坏血-房水 屏障,并可能加重炎症。降低眼压 首选β受体阻滞剂 和CAI。
Q
葡萄膜炎继发性青光眼可能需要几次手术?
A
多达1/3的UG患者需要再次手术2) 。术后炎症复发是手术失败的主要原因,因此计划在炎症静止期手术很重要。再次手术常选择引流管 植入术。
UG中眼压 升高的机制大致分为开角型和闭角型。两者并存的混合型也很常见1, 2) 。
开角型机制
小梁网 的物理阻塞房水 屏障(BAB)破坏导致炎症细胞和蛋白质进入前房 ,阻塞小梁网 1) 。
小梁网 炎1) 。在FHI C中尤为明显。
Schlemm管塌陷 :单核细胞浸润引起的小梁网 炎可破坏Schlemm管,导致眼压 升高1) 。
类固醇 诱导小梁网 细胞外基质产生增加和细胞骨架改变增加了流出阻力。
房水 分泌增加房水 分泌增加以及BAB破坏导致的房水 黏度升高也参与其中1) 。
闭角型机制
瞳孔阻滞 虹膜后粘连 累及全周时发生瞳孔阻滞 ,形成虹膜 膨隆,产生周边前粘连(PAS ),导致闭角1) 。
睫状体 肿胀睫状体 肿胀和向前旋转可阻塞房角 2) 。
慢性PAS 形成 :慢性炎症导致进行性PAS 形成,引起慢性闭角。Vogt-小柳-原田病 (VKH)患者中80%出现闭角2) 。
房角 新生血管 房角 新生血管 形成纤维血管膜,阻塞房角 1) 。
急性期(通常可逆) :主要表现为炎症物质在小梁间隙积聚、小梁薄板水肿和睫状体 肿胀1) 。炎症消退后眼压 可恢复正常。慢性(不可逆性) :形成瘢痕,前房 角膜 过度生长1) 。即使炎症消退,仍持续需要降眼压 药物或手术治疗。
Halkiadakis等人(2024)的综述报告,XEN63凝胶支架比XEN45 具有更大的内腔(63μm vs 45μm),在难治性葡萄膜炎 性青光眼 中,一年后眼压 达到16mmHg2) 。
对于XEN63凝胶支架堵塞,已有报道采用10-0尼龙探针进行ab-externo修复以恢复通畅的技术5) 。
引流管暴露 作为术后并发症发生率为7-14.3%4) 。对于伴有角膜 溶解和虹膜 脱出的Ahmed阀暴露,已有报道采用多层闭合技术(心包补片+囊膜自体移植+Tenon囊转位+结膜 前徙)修复,并使用角巩膜 同种移植物进行角巩缘重建4, 6) 。
Armstrong等人(2024)报道了一种手术技术,针对反复引流管 再暴露的病例,在同一象限进行引流管 更换并联合多层闭合,初步结果令人鼓舞6) 。
利帕舒地尔(Rho激酶抑制剂 )在葡萄膜炎 性青光眼 中对使用类固醇 的眼睛显示出疗效,并且其抗炎作用也有报道2) 。
微脉冲睫状体 光凝术 比传统睫状体 光凝术 创伤更小,其在葡萄膜炎 性青光眼 中的安全性已有报道2) 。它可能降低标准睫状体 光凝术 并发症(低眼压 、眼球痨 )的风险。
在儿童非感染性葡萄膜炎 中,早期引入生物制剂 (如抗TNF α抗体)可能通过改善炎症控制来抑制黄斑 囊样水肿和青光眼 的发生风险9) 。近年来的队列研究报告,三分之一的病例使用了生物制剂 ,与早期队列相比,视力 预后和并发症发生率有所改善9) 。
OCT血管成像 评估UG的视盘和黄斑 血管密度,正处于旨在应用于青光眼 诊断的初步研究阶段2) 。此外,孟德尔随机化研究报道了葡萄膜炎 与青光眼 之间可能存在遗传因果关系2) 。
Bodh SA, Kumar V, Raina UK, et al. Inflammatory glaucoma. Oman J Ophthalmol. 2011;4(1):3-9.
Halkiadakis I, Konstantopoulou K, Tzimis V, et al. Update on Diagnosis and Treatment of Uveitic Glaucoma. J Clin Med. 2024;13(5):1185.
日本緑内障学会. 緑内障診療ガイドライン(第5版). 日眼会誌. 2022;126(2):85-177.
Kandarakis SA, Doumazos L, Timpilis M, et al. Limbal reconstruction in uveitic glaucoma patient with exposed Ahmed valve coincident with corneal melting and iris prolapse using multiple corneoscleral allografts. Rom J Ophthalmol. 2024;68(1):60-64.
Marchese V, Randazzo V, Badalamenti R, et al. Reviving XEN63 Gel Stent Patency in Uveitic Glaucoma: A Novel Approach Using 10-0 Nylon Probe. J Curr Glaucoma Pract. 2024;18(2):74-78.
Armstrong M, Wang J, Gorla M, et al. Same-quadrant tube exchange and multiple-layer closure for recurrent tube erosion: Surgical technique description and preliminary results. Am J Ophthalmol Case Rep. 2024;36:102138.
Thng ZX, Putera I, Testi I, et al. The Infectious Uveitis Treatment Algorithm Network (TITAN) Report 2—global current practice patterns for the management of Cytomegalovirus anterior uveitis. Eye (Lond). 2024;38(1):13-20.
Leinonen S. A Nordic screening guideline for juvenile idiopathic arthritis-related uveitis. Acta Ophthalmol. 2023;101(5):465-468.
Cann M, Ramanan AV, Crawford A, et al. Outcomes of non-infectious Paediatric uveitis in the era of biologic therapy. Pediatr Rheumatol Online J. 2022;20(1):47.
Kaburaki T, Koshino T, Kawashima H, et al. Initial trabeculectomy with mitomycin C in eyes with uveitic glaucoma with inactive uveitis. Eye (Lond). 2009;23(7):1509-1517.
复制全文后,可以粘贴到你常用的 AI 助手中提问。
打开下面的 AI 助手,并把复制的内容粘贴到聊天框。