葡萄膜炎 患者中10%~20%發生續發性青光眼 ,慢性葡萄膜炎 中高達46% 1) 。涉及開放隅角 和閉塞隅角 兩種機制,混合型也常見 1, 2) 。
類固醇 可能是葡萄膜炎續發青光眼 (UG)的原因,比例高達42% 2) 。縮瞳藥(毛果芸香鹼)因有促進後粘連和加重發炎的風險而禁忌使用 1) 。
原則上不進行雷射小樑成形術 (SLT /ALT)。
控制發炎是治療的首要任務,與眼壓 管理並行進行。
約30%的患者需要手術治療,其中多達1/3需要再次手術 2) 。
與類固醇性青光眼 的鑑別對於確定治療方案至關重要 1) 。
葡萄膜炎續發青光眼 (Uveitic Glaucoma; UG)是指因葡萄膜炎 引起的持續性或反覆性眼壓 升高,導致青光眼 性視神經病變 和視野缺損 的疾病。主要涉及發炎產物阻塞小樑網的開放隅角 機制,以及周邊虹膜前粘連 (PAS )導致流出阻力增加的閉塞隅角 機制,兩種機制的混合型也很常見 1, 2) 。
1813年,Joseph Beer首次將葡萄膜炎 與青光眼 的關聯描述為「關節炎性虹膜炎 」 1) 。1891年,Priestley Smith發表了第一個現代分類 1) 。
葡萄膜炎 的發生率為每10萬人17~52.4例2) 。葡萄膜炎 患者中續發性青光眼 的發生率為10~20%,慢性葡萄膜炎 中可達46%1, 2) 。非感染性葡萄膜炎 成人中眼壓 ≥21 mmHg(OHT)的年發生率為14.4%,眼壓 ≥30 mmHg為5.1%/年2) 。前葡萄膜炎 永久性視力 喪失的最常見原因是青光眼 ,占30.1%2) 。
以下疾病發生UG的風險特別高。
Posner-Schlossman症候群(PSS) :單眼、復發性虹膜炎 伴急劇眼壓 升高。發作時眼壓 達40 mmHg以上,罕見超過60 mmHg。角膜水腫 相對於眼壓 升高程度較輕,緩解期患眼眼壓 常低於對側眼。房角開放,無PAS 或結節。部分病例房水 中檢出巨細胞病毒(CMV),與CMV虹膜炎 部分重疊。疱疹性葡萄膜炎 (HS V角膜 葡萄膜炎 ) :28%出現眼壓 升高,10%出現青光眼 性損傷,眼壓 升高平均持續2個月1) 。Fuchs虹膜 異色性虹膜 睫狀體 炎(FHI C) :好發於20~40歲,典型為單側(13%為雙側)1) 。特徵為瀰漫分布的細小白色角膜 後沉著物。日本患者中虹膜 異色不明顯,常表現為瀰漫性虹膜 萎縮。青光眼 合併率為13~59%,長期追蹤中比例升高。幼年特發性關節炎(JIA)相關葡萄膜炎 :兒童以無症狀的慢性前葡萄膜炎 為主,易延誤發現。JIA相關葡萄膜炎 的青光眼 發生率顯著高於特發性葡萄膜炎 9) 。其他慢性眼壓 升高的疾病 :貝西氏症 、睫狀體 扁平部炎、交感性眼炎 、類肉瘤病 、梅毒。急性眼壓 升高的疾病 :PSS、HS V、VZV、CMV前葡萄膜炎 。CMV前葡萄膜炎 中超過95%的病例出現眼壓 升高7) 。
Q
有葡萄膜炎就一定會得青光眼嗎?
A
並非所有葡萄膜炎 患者都會發生青光眼 。總體而言,10~20%出現續發性青光眼 。但慢性葡萄膜炎 中可達46%1) ,因此定期測量眼壓 和追蹤至關重要。幼年特發性關節炎相關的兒童葡萄膜炎 常無症狀進展,需要定期篩檢8) 。
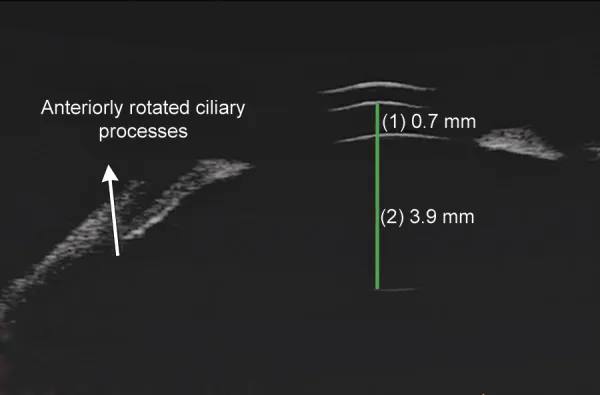
葡萄膜炎續發青光眼的UBM影像。顯示淺前房與睫狀突向前旋轉。 Parivadhini A, et al. Management of Secondary Angle Closure Glaucoma. J Curr Glaucoma Pract. 2014. Figure 1C. PM
CI D: PMC4741163. License: CC BY.
超音波生物顯微鏡 (
UBM )影像顯示睫狀突向前旋轉及伴隨的
淺前房 。對應於本文「2. 主要症狀與臨床所見」中討論的「睫狀突向前旋轉」。
UG的自覺症狀源自葡萄膜炎 與眼壓 升高兩方面。
視物模糊 :由炎症引起的前房 混濁、角膜水腫 及眼壓 升高所致1) 。眼痛 、頭痛眼壓 升高時明顯。畏光 (刺眼)葡萄膜炎 炎症引起的光敏感1) 。虹視症 :角膜水腫 導致燈光周圍出現彩虹色光環。結膜 充血 充血 。視野缺損 視神經 損傷。視力 下降視神經 損傷或黃斑 囊樣水腫(CME )引起1, 2) 。
此外,JIA相關葡萄膜炎 和部分FHI C患者自覺症狀不明顯,常在定期檢查中才首次發現眼壓 升高和炎症表現。
角膜 角膜 後沉著物(KP,細小/羊脂狀)、帶狀角膜變性 (慢性病例)、樹枝狀病變(疱疹性)1) 。FHI C中細小白色KP瀰漫分布;PSS中無色素的小至中型KP從角膜 中央向下少量分布。前房 前房 蓄膿。虹膜 虹膜 結節(Koeppe結節/Busacca結節)、後粘連、周邊虹膜前粘連 (PAS )、虹膜新生血管 (NVI)1) 。FHI C中,瀰漫性虹膜 萎縮導致虹膜 異色。後粘連全周時發生瞳孔阻滯 ,形成虹膜 膨隆(iris bombé)。隅角 PAS (帳篷狀關閉)、隅角 結節、小樑網充血 、新生血管 。PSS中,隅角 開放,患眼隅角 色素通常較對側眼淺。水晶體 白內障 1) 。FHI C中,併發性白內障 比其他葡萄膜炎 進展更快。
即使檢查時活動性發炎表現不明顯,也必須確認過去發炎的痕跡。角膜 後沉著物、PAS 、隅角 結節、虹膜 萎縮是提示過去發炎的重要表現。詢問類固醇 眼藥水使用史對鑑別診斷也至關重要。
視神經 青光眼 性視杯擴大、視網膜神經纖維層 (RNFL )缺損 1, 2) 。黃斑 黃斑 囊樣水腫(CME )。血管 :血管鞘1, 2) 。
眼壓 根據發炎程度和機制而波動。睫狀體 功能低下時眼壓 降低,房水 流出受阻時眼壓 升高。PSS發作時眼壓 可達40–70 mmHg,但緩解期常低於對側眼。
UG中眼壓 升高涉及開角和閉角兩種機制,也存在混合型1, 2) 。隅角鏡檢查 對於推測機制至關重要(參見「診斷和檢查方法」一節 )。
眼壓 升高的主要機轉分為以下七類。
機轉 原因 代表性疾病 小樑網堵塞 發炎細胞/蛋白質 急性前葡萄膜炎 小樑網炎 發炎/纖維化 FHI C、HS V隅角 結節肉芽腫形成 類肉瘤病 周邊虹膜前粘連 (PAS )慢性發炎/疤痕 幼年型特發性關節炎、貝西氏症 類固醇 藥物藥物性眼壓 升高 所有原因 新生血管 新生血管 阻塞重症慢性葡萄膜炎 瞳孔阻滯 全周虹膜後粘連 重症前部葡萄膜炎
類固醇 導致UG的比例最高可達42%2) 。類固醇 誘發眼壓 升高的危險因子包括原發性開放隅角青光眼 (POAG )病史、青光眼 家族史、類風濕性關節炎(RA)、兒童/老年人、糖尿病2) 。
氟輕鬆植入物與全身治療的比較顯示,在6.9年的觀察期內,青光眼 發生率分別為40%和8%,植入物組顯著較高2) 。與類固醇性青光眼 的鑑別對於制定治療策略極為重要1, 3) 。
兒童非感染性葡萄膜炎 中約半數與JIA相關,JIA組青光眼 發生率顯著高於特發性葡萄膜炎 組9) 。同一研究中,JIA相關葡萄膜炎 兒童需要進行小樑切除術 的比例較高9) 。隨著生物製劑 (如阿達木單抗 等單株抗TNF α抗體)的引入,近年來的視力 預後和併發症發生率呈現改善趨勢9) 。
Q
類固醇眼藥水會導致青光眼嗎?
A
會。高達42%的UG被認為由類固醇 引起2) 。特別是氟輕鬆植入物,在6.9年的觀察中,40%的患者發生了青光眼 (全身治療為8%)2) 。使用類固醇 期間必須定期測量眼壓 。
UG的診斷需要同時診斷葡萄膜炎 和闡明眼壓 升高的機制。與類固醇性青光眼 的鑑別尤為重要3) 。
裂隙燈顯微鏡檢查 前房 閃輝/細胞、虹膜 表現。了解活動性發炎的程度。隅角鏡檢查 PAS 、隅角 結節、新生血管 1, 2) 。即使前房 發炎已消退,也能確認過去發炎的痕跡(KP、PAS )。眼底檢查 視盤凹陷 擴大和RNFL 變化1, 2) 。
光學同調斷層掃描 (OCT )RNFL 和神經節細胞層(GCL)厚度的連續測量。活動性葡萄膜炎 可能導致RNFL 增厚,存在偽陰性風險,因此建議在發炎靜止期測量2) 。OCT血管成像 黃斑 的血管密度降低(目前處於初步研究階段)2) 。眼前段OCT (AS-OCT ) :用於角膜 厚度、虹膜 、睫狀體 、隅角 的定量評估2) 。由於無法評估顏色資訊,檢測隅角 結節和新生血管 時優先使用隅角 鏡。超音波生物顯微鏡 (UBM )角膜 混濁導致眼前段觀察困難,或需要評估睫狀體 時有用2) 。
HLA-B27:懷疑僵直性脊椎炎時。
RP R/VDRL:排除梅毒。QFT/PPD及胸部X光:排除結核。
ACE及胸部CT:懷疑類肉瘤病 時。
ANA:JIA相關葡萄膜炎 多為陽性,也用於決定篩檢間隔8) 。
前房 水PCRHS V、VZV、CMV、德國麻疹病毒。懷疑CMV前葡萄膜炎 時,約73%的國際專家支持進行診斷性前房穿刺 7) 。若出現PSS樣臨床表現且反覆高眼壓 ,應考慮CMV。
JIA相關葡萄膜炎 常無症狀進展,因此需要兒童風濕科醫師和眼科醫師協作進行篩檢8) 。危險因子包括少關節型或延伸型JIA、抗核抗體(ANA)陽性、發病年齡≤6歲、JIA病程≤4年、未使用methotrexate或抗TNF α藥物8) 。高風險兒童每3個月、中風險每6個月、低風險每12個月進行一次眼科篩檢8) 。
有類固醇 使用史,開放隅角 ,無隅角 異常,無其他眼壓 升高原因時,懷疑類固醇 青光眼 1, 3) 。停用或減量類固醇 並觀察眼壓 變化有助於鑑別。
UG的治療中,控制發炎是首要任務,應與降眼壓 並行。原發疾病的治療(抗發炎治療)應優先考慮,長期使用腎上腺皮質類固醇 時常遇到與類固醇 青光眼 難以鑑別的情況3) 。
葡萄膜炎 的抗發炎治療是眼壓 管理的根本。
類固醇 眼藥水散瞳 眼藥水虹膜後粘連 。全身性類固醇 :重症病例口服潑尼松龍。結膜 下注射(地塞米松、曲安奈德 )也是選擇之一。免疫抑制劑 :甲氨蝶呤 、環孢素 、嗎替麥考酚酯 等用於類固醇 抵抗病例和兒童葡萄膜炎 9) 。生物製劑 阿達木單抗 等單克隆抗TNF α抗體可改善包括JIA相關葡萄膜炎 在內的兒童非感染性葡萄膜炎 的炎症控制,提高視力 預後9) 。氟輕鬆植入劑 :與全身治療相比,青光眼 發生率顯著較高(40% vs 8%),因此在高青光眼 風險病例中需謹慎考慮適應症2) 。CMV陽性PSS :使用纈更昔洛韋/更昔洛韋進行抗病毒治療可改善控制。早期(700天內)開始抗病毒治療可減少後續青光眼 手術的需求2) 。國際專家共識建議,CMV前葡萄膜炎 的初始治療使用0.15%更昔洛韋凝膠每日3-4次約1個月,必要時聯合纈更昔洛韋900mg每日2次持續2-3週7) 。維持治療繼續使用0.15%更昔洛韋凝膠每日2次,最長12個月7) 。
縮瞳藥(毛果芸香鹼)因有促進虹膜後粘連 、破壞血-房水 屏障(BAB)和加重炎症的風險而禁忌 1) 。奧米德內帕格(EP2受體激動劑)在炎症眼中也應謹慎使用。
藥物分類 代表藥物 注意事項 β受體阻滯劑 噻嗎洛爾、卡替洛爾 一線用藥。抑制房水 生成。注意全身副作用7) 碳酸酐酶抑制劑 (CAI)布林佐胺 滴眼液、乙酰唑胺口服可選擇滴眼液或口服 α2受體促進劑 溴莫尼定 抑制房水 生成 + 促進葡萄膜鞏膜 流出 前列腺素類似物 (PGA)比馬前列素、拉坦前列素 有發炎惡化和CME 的風險。在安靜眼中有效2) Rho激酶抑制劑 利帕舒地爾 也有抗發炎作用的提示2) 高滲透壓藥 D-甘露醇(靜脈滴注) 急性期暫時性降低眼壓
在PGA中,比馬前列素被認為比拉坦前列素發炎風險更低2) 。在CMV前葡萄膜炎 的眼壓 管理中,79%的國際專家選擇β受體阻斷劑 作為一線藥物7) 。降眼壓 藥物的順序依次考慮:β受體阻斷劑 /CAI眼藥水→口服CAI→靜脈滴注D-甘露醇。
Nd:YAG雷射虹膜 周切術(LPI ) :用於瞳孔阻滯 。在UG中,85天後62%失效,因此建議在2個或更多部位進行2) 。在活動性發炎期進行LPI 容易引起纖維蛋白滲出和再閉塞,因此應盡可能在發炎消退後進行。對於反覆閉塞或活動性發炎下,可行手術虹膜 周切術。選擇性雷射小樑成形術 (SLT )/氬雷射小樑成形術 (ALT)3) 。可能誘發發炎惡化。但在發炎靜止期的類固醇 誘發性青光眼 中,高能量SLT 有65%成功率的報告 2) 。
約30%的UG患者需要手術,最多三分之一需再次手術 2) 。手術原則上在發炎靜止期進行。術後發炎復發是手術失敗的主因,因此術前至少需要控制發炎3個月以上。
小樑切除術(TLE)
適應症 :藥物治療眼壓 控制不佳的病例。
特點 :合併絲裂黴素C(MMC)的濾過手術 (MMC-TLE)為標準。鞏膜 瓣需牢固縫合,術後透過雷射拆線調整眼壓 。
成績 :發炎靜止期的MMC-TLE據報告可獲得與原發性開放隅角青光眼 相當的成績 1, 10) 。成功率:12個月91.7%,36個月82.2%,120個月66.5% 2) 。
注意 :術後發炎復發是手術失敗的主因。需注意因過度濾過和睫狀體 功能低下導致的低眼壓 。當難以與類固醇 青光眼 鑑別時,可選擇流出道重建術(小樑切開術 )3) 。
引流管植入術
類型 :Ahmed青光眼 閥(AGV)、Baerveldt青光眼 植入物(BGI)、Molteno植入物 3) 。
AGV :眼壓 降低11~25.2 mmHg。低眼壓 風險低於TLE 1, 2) 。
BGI :5年合格成功率為74%。角膜 變性9%,低眼壓黃斑病變 11% 2) 。
引流管暴露 :發生率為7~14.3% 4) 。需要結膜 修復。
MIGS(微創青光眼手術)
類型 :GAT T、Trabectome、KDB、XEN、PreserFlo 2) 。
小兒UG :隅角 切開術(Goniotomy)是選項之一。1年成功率100%,5年成功率80%2) 。
XEN-45 :12個月成功率79.2%2) 。
深層鞏膜切除術 (Deep sclerectomy)2) 。
閉鎖隅角 型UG的手術處理 :對於周邊虹膜前粘連 ,可行隅角 粘連分離術(goniosynechialysis; GSL),但效果不穩定,PAS 易復發,因此單用GSL難以降低眼壓 。通常GSL合併小樑切除術 或白內障 手術。
睫狀體 光凝固低眼壓 19%、眼球癆 的風險2) 。
注意類固醇 抗炎與眼壓 升高的矛盾。抗炎所需的類固醇 可能導致眼壓 升高。
縮瞳藥(匹魯卡品)禁忌 。有促進後粘連、破壞血-房水 屏障、加重炎症的風險1) 。避免在活動性炎症期手術。術後炎症復發是手術失敗的主要原因。
PGA在安靜眼中有用,但在活動性炎症眼中需注意加重炎症和囊樣黃斑水腫 的風險2) 。
雷射小樑成形術 可能誘發炎症加重,因此常規避免3) 。
Q
葡萄膜炎續發青光眼能用匹魯卡品眼藥水嗎?
A
不能。匹魯卡品(縮瞳藥)在葡萄膜炎續發青光眼 中禁忌1) 。它會促進後粘連,破壞血-房水 屏障,並可能加重炎症。降低眼壓 首選β阻斷劑和CAI。
Q
葡萄膜炎續發青光眼可能需要幾次手術?
A
多達1/3的UG患者需要再次手術2) 。術後炎症復發是手術失敗的主要原因,因此計劃在炎症靜止期手術很重要。再次手術常選擇引流管植入術。
UG中眼壓 升高的機轉大致分為開放隅角 型和閉塞隅角 型。兩者並存的混合型也很常見1, 2) 。
開放隅角機轉
小樑網的物理阻塞 :血-房水 屏障(BAB)破壞導致發炎細胞和蛋白質進入前房 ,阻塞小樑網1) 。
小樑網炎 :小樑薄板和內皮細胞腫脹使孔隙變窄。慢性化可導致不可逆的瘢痕形成1) 。在FHI C中尤為明顯。
Schlemm管塌陷 :單核細胞浸潤引起的小樑網炎可破壞Schlemm管,導致眼壓 升高1) 。
類固醇 誘發
房水 分泌增加房水 分泌增加以及BAB破壞導致的房水 黏度升高也參與其中1) 。
閉塞隅角機轉
瞳孔阻滯 虹膜後粘連 累及全周時發生瞳孔阻滯 ,形成虹膜 膨隆,產生周邊前粘連(PAS ),導致閉塞隅角 1) 。
睫狀體 腫脹睫狀體 腫脹和向前旋轉可阻塞隅角 2) 。
慢性PAS 形成 :慢性發炎導致進行性PAS 形成,引起慢性閉塞隅角 。Vogt-小柳-原田病 (VKH)患者中80%出現閉塞隅角 2) 。
隅角 新生血管 隅角 新生血管 形成纖維血管膜,阻塞隅角 1) 。
急性期(通常可逆) :主要表現為發炎物質在小樑間隙積聚、小樑薄板水腫和睫狀體 腫脹1) 。發炎消退後眼壓 可恢復正常。慢性(不可逆性) :形成疤痕,前房 角膜 過度生長1) 。即使發炎消退,仍持續需要降眼壓 藥物或手術治療。
Halkiadakis等人(2024)的綜述報告,XEN63凝膠支架比XEN45 具有更大的內腔(63μm vs 45μm),在難治性葡萄膜炎 性青光眼 中,一年後眼壓 達到16mmHg2) 。
對於XEN63凝膠支架堵塞,已有報導採用10-0尼龍探針進行ab-externo修復以恢復通暢的技術5) 。
引流管暴露作為術後併發症發生率為7-14.3%4) 。對於伴有角膜 溶解和虹膜 脫出的Ahmed閥暴露,已有報導採用多層閉合技術(心包補片+囊膜自體移植+Tenon囊轉位+結膜 前徙)修復,並使用角鞏膜 同種移植物進行角鞏緣重建4, 6) 。
Armstrong等人(2024)報導了一種手術技術,針對反覆引流管再暴露的病例,在同一象限進行引流管更換並聯合多層閉合,初步結果令人鼓舞6) 。
利帕舒地爾(Rho激酶抑制劑 )在葡萄膜炎 性青光眼 中對使用類固醇 的眼睛顯示出療效,並且其抗發炎作用也有報導2) 。
微脈衝睫狀體 光凝術比傳統睫狀體 光凝術創傷更小,其在葡萄膜炎 性青光眼 中的安全性已有報導2) 。它可能降低標準睫狀體 光凝術併發症(低眼壓 、眼球癆 )的風險。
在兒童非感染性葡萄膜炎 中,早期引入生物製劑 (如抗TNF α抗體)可能透過改善發炎控制來抑制黃斑 囊樣水腫和青光眼 的發生風險9) 。近年來的世代研究報告,三分之一的病例使用了生物製劑 ,與早期世代相比,視力 預後和併發症發生率有所改善9) 。
OCT 血管造影評估UG的視神經 盤和黃斑 血管密度,正處於旨在應用於青光眼 診斷的初步研究階段2) 。此外,孟德爾隨機化研究報告了葡萄膜炎 與青光眼 之間可能存在遺傳因果關係2) 。
Bodh SA, Kumar V, Raina UK, et al. Inflammatory glaucoma. Oman J Ophthalmol. 2011;4(1):3-9.
Halkiadakis I, Konstantopoulou K, Tzimis V, et al. Update on Diagnosis and Treatment of Uveitic Glaucoma. J Clin Med. 2024;13(5):1185.
日本緑内障学会. 緑内障診療ガイドライン(第5版). 日眼会誌. 2022;126(2):85-177.
Kandarakis SA, Doumazos L, Timpilis M, et al. Limbal reconstruction in uveitic glaucoma patient with exposed Ahmed valve coincident with corneal melting and iris prolapse using multiple corneoscleral allografts. Rom J Ophthalmol. 2024;68(1):60-64.
Marchese V, Randazzo V, Badalamenti R, et al. Reviving XEN63 Gel Stent Patency in Uveitic Glaucoma: A Novel Approach Using 10-0 Nylon Probe. J Curr Glaucoma Pract. 2024;18(2):74-78.
Armstrong M, Wang J, Gorla M, et al. Same-quadrant tube exchange and multiple-layer closure for recurrent tube erosion: Surgical technique description and preliminary results. Am J Ophthalmol Case Rep. 2024;36:102138.
Thng ZX, Putera I, Testi I, et al. The Infectious Uveitis Treatment Algorithm Network (TITAN) Report 2—global current practice patterns for the management of Cytomegalovirus anterior uveitis. Eye (Lond). 2024;38(1):13-20.
Leinonen S. A Nordic screening guideline for juvenile idiopathic arthritis-related uveitis. Acta Ophthalmol. 2023;101(5):465-468.
Cann M, Ramanan AV, Crawford A, et al. Outcomes of non-infectious Paediatric uveitis in the era of biologic therapy. Pediatr Rheumatol Online J. 2022;20(1):47.
Kaburaki T, Koshino T, Kawashima H, et al. Initial trabeculectomy with mitomycin C in eyes with uveitic glaucoma with inactive uveitis. Eye (Lond). 2009;23(7):1509-1517.
開啟下方的 AI 助手,並將複製的內容貼到聊天欄。