โรคต้อหินทุติยภูมิ เกิดขึ้นในผู้ป่วยยูเวียอักเสบร้อยละ 10-20 และสูงถึงร้อยละ 46 ในยูเวียอักเสบเรื้อรัง 1) .
กลไกทั้งแบบมุมเปิดและมุมปิดมีส่วนเกี่ยวข้อง และอาจมีชนิดผสม 1, 2) .
สเตียรอยด์ อาจเป็นสาเหตุของต้อหินจากยูเวียอักเสบ (UG) ได้สูงถึงร้อยละ 42 2) .ยาหยอดตาที่ทำให้รูม่านตา หด (พิโลคาร์พีน) มีข้อห้ามใช้เนื่องจากเพิ่มความเสี่ยงของการยึดติดของม่านตา ด้านหลังและทำให้การอักเสบแย่ลง 1) .
โดยหลักการแล้วไม่ควรทำเลเซอร์ trabeculoplasty (SLT /ALT)
การควบคุมการอักเสบเป็นสิ่งสำคัญที่สุดในการรักษา และดำเนินการควบคู่ไปกับการจัดการความดันลูกตา
ผู้ป่วยประมาณร้อยละ 30 จำเป็นต้องได้รับการผ่าตัด และมากถึงหนึ่งในสามต้องผ่าตัดซ้ำ 2) .
การแยกโรคจากต้อหินจากสเตียรอยด์ มีความจำเป็นต่อการวางแผนการรักษา 1) .
โรคต้อหินจากยูเวียอักเสบ (Uveitic Glaucoma; UG) เป็นโรคที่มีความดันลูกตา สูงขึ้นอย่างต่อเนื่องหรือเป็นซ้ำจากยูเวียอักเสบ ทำให้เกิดโรคเส้นประสาทตา จากต้อหิน และความบกพร่องของลานสายตา กลไกแบบมุมเปิดจากการอุดตันของ trabecular meshwork ด้วยผลิตภัณฑ์จากการอักเสบ และกลไกแบบมุมปิดจากการยึดติดของม่านตาส่วนปลายด้านหน้า (PAS ) ที่เพิ่มความต้านทานการไหลออก รวมถึงชนิดผสมพบได้บ่อย 1, 2) .
ในปี ค.ศ. 1813 โจเซฟ เบียร์ รายงานครั้งแรกถึงความสัมพันธ์ระหว่างยูเวียอักเสบและต้อหิน ในชื่อ “arthritic iritis” 1) ในปี ค.ศ. 1891 พรีสต์ลีย์ สมิธ ตีพิมพ์การจำแนกประเภทสมัยใหม่ครั้งแรก 1) .
อุบัติการณ์ของม่านตาอักเสบ (uveitis) อยู่ที่ 17–52.4 รายต่อประชากร 100,000 คนต่อปี2) อุบัติการณ์ของต้อหินทุติยภูมิ ในผู้ป่วยม่านตาอักเสบ อยู่ที่ 10–20% และสูงถึง 46% ในม่านตาอักเสบ เรื้อรัง1, 2) ในผู้ใหญ่ที่มีม่านตาอักเสบ ชนิดไม่ติดเชื้อ อุบัติการณ์รายปีของความดันลูกตา สูง ≥21 มม.ปรอท (OHT) คือ 14.4% และความดันลูกตา ≥30 มม.ปรอทคือ 5.1% ต่อปี2) ต้อหิน เป็นสาเหตุที่พบบ่อยที่สุดของการสูญเสียการมองเห็น ถาวรในม่านตาอักเสบ ส่วนหน้า คิดเป็น 30.1% ของกรณี2)
โรคต่อไปนี้มีความเสี่ยงสูงเป็นพิเศษในการเกิด UG:
กลุ่มอาการพอสเนอร์-ชลอสแมน (PSS)ม่านตาอักเสบ ข้างเดียว เกิดซ้ำ ร่วมกับความดันลูกตา สูงเฉียบพลัน ความดันลูกตา ขณะเกิดอาการ ≥40 มม.ปรอท ไม่ค่อยเกิน 60 มม.ปรอท กระจกตา บวมค่อนข้างน้อยเมื่อเทียบกับระดับความดันที่สูง และในระยะสงบ ความดันลูกตา ข้างที่ได้รับผลกระทบมักต่ำกว่าข้างปกติ มุมเปิด ไม่มีพังผืดยึดมุมด้านหน้าหรือปุ่ม ลักษณะเฉพาะ ตรวจพบ CMV ใน aqueous humor ในบางกรณี แสดงถึงการซ้อนทับบางส่วนกับม่านตาอักเสบ จาก CMVม่านตาอักเสบจากเริม (HS V keratouveitis)ความดันลูกตา สูงเกิดขึ้น 28% ความเสียหายจากต้อหิน 10% และความดันลูกตา สูงนานเฉลี่ย 2 เดือน1) กลุ่มอาการฟุคส์ของม่านตาอักเสบ ร่วมกับม่านตา สีต่าง (FHI C) : พบบ่อยในช่วงอายุ 20–40 ปี โดยทั่วไปเป็นข้างเดียว (13% เป็นสองข้าง)1) ลักษณะเฉพาะคือมีตะกอนหลังกระจกตา สีขาวละเอียดกระจายแบบทั่วๆ ไป ในผู้ป่วยญี่ปุ่น ม่านตา สีต่างไม่ชัดเจน มักแสดงการฝ่อของม่านตา แบบกระจาย อัตราการเกิดต้อหิน ร่วมอยู่ระหว่าง 13–59% เพิ่มขึ้นเมื่อติดตามระยะยาวม่านตาอักเสบ ที่สัมพันธ์กับข้ออักเสบไม่ทราบสาเหตุในเด็ก (JIA)ม่านตาอักเสบ ส่วนหน้าเรื้อรังแบบไม่มีอาการเป็นหลัก มักตรวจพบช้า ม่านตาอักเสบ ที่สัมพันธ์กับ JIA มีรายงานอุบัติการณ์ต้อหิน สูงกว่าม่านตาอักเสบ ไม่ทราบสาเหตุอย่างมีนัยสำคัญ9) โรคอื่นๆ ที่มีความดันลูกตา สูงเรื้อรัง : โรคเบห์เซ็ต (Behçet), pars planitis, จักษุอักเสบจาก sympathetic, ซาร์คอยโดซิส , ซิฟิลิสโรคที่มีความดันลูกตา สูงเฉียบพลัน : PSS, HS V, VZV, ม่านตาอักเสบส่วนหน้าจาก CMV ในม่านตาอักเสบส่วนหน้าจาก CMV มีรายงานว่ามากกว่า 95% ของกรณีมีความดันลูกตา สูง7)
Q
ม่านตาอักเสบทำให้เกิดต้อหินเสมอหรือไม่?
A
ไม่ใช่ผู้ป่วยม่านตาอักเสบ ทุกรายจะเป็นต้อหิน โดยรวมแล้ว ต้อหินทุติยภูมิ เกิดขึ้น 10–20% อย่างไรก็ตาม ในม่านตาอักเสบ เรื้อรัง สูงถึง 46%1) ดังนั้นการวัดความดันลูกตา เป็นประจำและการติดตามผลจึงจำเป็น ม่านตาอักเสบ ในเด็กที่มีข้ออักเสบไม่ทราบสาเหตุในเด็กมักไม่มีอาการ จำเป็นต้องตรวจคัดกรองเป็นประจำ8)
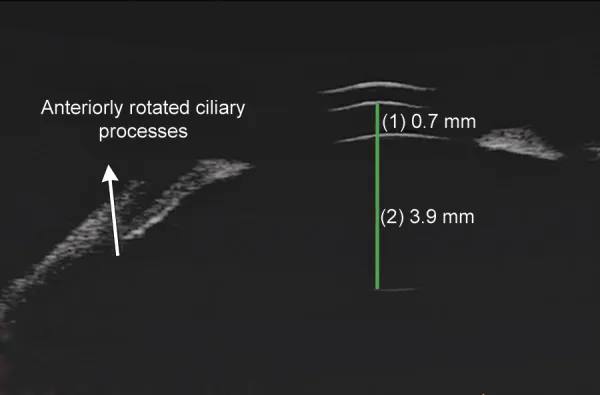
ภาพ UBM ของต้อหินทุติยภูมิจากม่านตาอักเสบ แสดงช่องหน้าม่านตาตื้นและการหมุนไปข้างหน้าของซิลิอารีโปรเซส Parivadhini A, et al. Management of Secondary Angle Closure Glaucoma. J Curr Glaucoma Pract. 2014. Figure 1C. PM
CI D: PMC4741163. License: CC BY.
ในภาพ
กล้องจุลทรรศน์ชีวภาพอัลตราซาวนด์ (
UBM ) พบการหมุนไปข้างหน้าของซิลิอารีโปรเซสและ
ช่องหน้าม่านตาตื้น ร่วมด้วย ซึ่งสอดคล้องกับ “การหมุนไปข้างหน้าของซิลิอารีโปรเซส” ที่กล่าวถึงในหัวข้อ “2. อาการหลักและอาการแสดงทางคลินิก”
อาการที่ผู้ป่วยรู้สึกของ UG เกิดจากทั้งม่านตาอักเสบ และความดันลูกตา สูง
ตามัว : เกิดจากความขุ่นในช่องหน้าม่านตา กระจกตา บวม หรือความดันลูกตา สูงจากการอักเสบ1) ปวดตา และปวดศีรษะความดันลูกตา สูงเฉียบพลันกลัวแสง (จ้า) : ไวต่อแสง ผิดปกติจากการอักเสบของม่านตาอักเสบ 1) เห็นรุ้งรอบไฟ : เห็นวงแหวนสีรุ้งรอบดวงไฟเนื่องจากกระจกตา บวมเยื่อบุตา คั่งข้อบกพร่องของลานสายตา : ปรากฏเมื่อเส้นประสาทตา ถูกทำลายมากการมองเห็น ลดลงเส้นประสาทตา ถูกทำลายหรือจอประสาทตา บวมชนิดซีสตอยด์ (CME )1, 2)
ในม่านตาอักเสบ ที่เกี่ยวข้องกับ JIA และ FHI C บางชนิด อาการที่ผู้ป่วยรู้สึกอาจน้อย และไม่พบว่าความดันลูกตา สูงและอาการแสดงของการอักเสบถูกตรวจพบครั้งแรกในการตรวจตามปกติ
กระจกตา กระจกตา (KP; ละเอียด/คล้ายไขมัน), กระจกตา เสื่อมแบบแถบ (เรื้อรัง), รอยโรคแบบกิ่งไม้ (เริม)1) ใน FHI C พบ KP สีขาวละเอียดกระจายทั่วไป และใน PSS พบ KP ขนาดเล็กถึงกลางไม่มีสีจำนวนน้อยจากกลางกระจกตา ลงมาด้านล่างช่องหน้าม่านตา : Flare และเซลล์ ในกรณีที่มีการอักเสบรุนแรง จะมีไฟบรินและหนองในช่องหน้าม่านตา ม่านตา ม่านตา (Koeppe nodule / Busacca nodule), การยึดติดด้านหลัง, การยึดติดด้านหน้าส่วนปลาย (PAS ), หลอดเลือดใหม่ที่ม่านตา (NVI) 1) ใน FHI C การฝ่อของม่านตา แบบกระจายทำให้เกิดสีม่านตา ไม่เท่ากัน หากการยึดติดด้านหลังเป็นวงรอบ จะเกิดการอุดตันของรูม่านตา และม่านตา โป่ง (iris bombé)มุมตา : PAS (การปิดแบบเต็นท์), ปุ่มมุมตา, การคั่งของ trabecular meshwork, หลอดเลือดใหม่ ใน PSS มุมตาจะเปิด และเม็ดสีที่มุมตาของตาที่เป็นมักจะจางกว่าตาที่ปกติเลนส์แก้วตา ต้อกระจก ใต้แคปซูลด้านหลัง 1) ใน FHI C ต้อกระจก ที่เกิดร่วมจะดำเนินไปเร็วกว่าชนิดอื่นของม่านตาอักเสบ
แม้ว่าจะพบสัญญาณของการอักเสบที่ยังดำเนินอยู่น้อยในขณะตรวจ ควรตรวจสอบร่องรอยของการอักเสบในอดีตเสมอ การเกาะของเคราตินที่ผิวด้านหลังของกระจกตา , PAS , ปุ่มมุมตา และการฝ่อของม่านตา เป็นสิ่งสำคัญที่บ่งชี้ถึงการอักเสบในอดีต การสอบถามประวัติการใช้ยาหยอดสเตียรอยด์ ก็จำเป็นสำหรับการวินิจฉัยแยกโรค
ประสาทตา : การขยายของ cupping จากต้อหิน , ความบกพร่องของชั้นใยประสาทจอตา (RNFL ) 1, 2) จุดรับภาพ : จอตาบวมน้ำชนิดซีสต์ (CME )หลอดเลือด : ปลอกหุ้มหลอดเลือด 1, 2)
ความดันลูกตา จะเปลี่ยนแปลงตามความรุนแรงและกลไกของการอักเสบ เมื่อการทำงานของซิลิอารีบอดี ้ลดลง ความดันลูกตา จะลดลง เมื่อมีการอุดกั้นการไหลออกของอารมณ์ขันน้ำ ความดันจะสูงขึ้น ในช่วงที่มีการกำเริบของ PSS ความดันลูกตา อาจสูงถึง 40-70 มิลลิเมตรปรอท แต่ในช่วงสงบมักจะต่ำกว่าตาที่ปกติ
การเพิ่มความดันลูกตา ใน UG เกี่ยวข้องกับทั้งกลไกมุมเปิดและมุมปิด และอาจเป็นแบบผสม 1, 2) การตรวจมุมตา ด้วย gonioscopy เป็นสิ่งจำเป็นในการประมาณกลไก (ดูหัวข้อ “วิธีการวินิจฉัยและตรวจ” )
กลไกหลักของการเพิ่มความดันลูกตา แบ่งออกเป็น 7 ประการดังนี้
กลไก สาเหตุ โรคที่เป็นตัวแทน การอุดตันของ trabecular meshwork เซลล์อักเสบและโปรตีน ม่านตาอักเสบ ส่วนหน้าชนิดเฉียบพลันTrabeculitis การอักเสบและพังผืด FHI C, HS Vปุ่มที่มุมตา การเกิด granuloma ซาร์คอยโดซิส การยึดติดของม่านตาส่วนปลายด้านหน้า (PAS )การอักเสบเรื้อรังและแผลเป็น ข้ออักเสบไม่ทราบสาเหตุในเด็ก, เบห์เซ็ท ยาสเตียรอยด์ ความดันลูกตา สูงจากยาทุกสาเหตุ การสร้างเส้นเลือดใหม่ การอุดตันจากเส้นเลือดใหม่ ม่านตาอักเสบ เรื้อรังรุนแรงการอุดตันของรูม่านตา การยึดติดของม่านตา ด้านหลังโดยรอบ ม่านตาอักเสบ ส่วนหน้ารุนแรง
สเตียรอยด์ อาจเป็นสาเหตุของ UG ได้ถึง 42% 2) ปัจจัยเสี่ยงต่อความดันลูกตา สูงจากสเตียรอยด์ ได้แก่ ประวัติโรคต้อหินมุมเปิดปฐมภูมิ ประวัติครอบครัวเป็นต้อหิน โรคข้ออักเสบรูมาตอยด์ เด็ก/ผู้สูงอายุ และเบาหวาน 2)
การเปรียบเทียบระหว่างการฝังฟลูโอซิโนโลนกับการรักษาทั่วร่างกายพบอุบัติการณ์ต้อหิน 40% เทียบกับ 8% ในระยะติดตาม 6.9 ปี โดยสูงกว่าอย่างมีนัยสำคัญในกลุ่มฝังยา 2) การแยกความแตกต่างจากต้อหินจากสเตียรอยด์ มีความสำคัญอย่างยิ่งในการวางแผนการรักษา 1, 3)
ประมาณครึ่งหนึ่งของม่านตาอักเสบที่ไม่ติดเชื้อ ในเด็กสัมพันธ์กับ JIA และกลุ่ม JIA มีอุบัติการณ์ต้อหิน สูงกว่าอย่างมีนัยสำคัญทางสถิติเมื่อเทียบกับกลุ่มม่านตาอักเสบ ไม่ทราบสาเหตุ 9) ในการศึกษาเดียวกัน สัดส่วนของเด็กที่มีม่านตาอักเสบ จาก JIA ที่ต้องได้รับการผ่าตัด trabeculectomy สูงกว่า 9) ด้วยการนำสารชีวภาพ (แอนติบอดีโมโนโคลนอลต้าน TNF α เช่น adalimumab) มาใช้ การพยากรณ์การมองเห็น และอัตราภาวะแทรกซ้อนมีแนวโน้มดีขึ้นในช่วงไม่กี่ปีที่ผ่านมา 9)
การตรวจพบตั้งแต่เนิ่นๆ และการรักษาตั้งแต่เนิ่นๆ สำหรับม่านตาอักเสบ เป็นมาตรการป้องกันที่สำคัญที่สุด ขณะใช้ยาหยอดสเตียรอยด์ ยารับประทาน หรือการปลูกถ่าย ควรวัดความดันลูกตา อย่างสม่ำเสมอ การตรวจพบความดันลูกตา สูงตั้งแต่เนิ่นๆ สามารถป้องกันความเสียหายของเส้นประสาทตา ได้ หากเด็กได้รับการวินิจฉัยว่าเป็น JIA ควรตรวจคัดกรองตาเป็นประจำแม้ไม่มีอาการ
Q
ยาหยอดสเตียรอยด์สามารถทำให้เกิดต้อหินได้หรือไม่?
A
ได้ มากถึง 42% ของ UG เกิดจากสเตียรอยด์ 2) โดยเฉพาะอย่างยิ่งกับการปลูกถ่ายฟลูโอซิโนโลน 40% เกิดต้อหิน ภายใน 6.9 ปีของการสังเกต (เทียบกับ 8% ด้วยการรักษาทั่วร่างกาย) 2) การวัดความดันลูกตา เป็นประจำเป็นสิ่งจำเป็นขณะใช้สเตียรอยด์
การวินิจฉัย UG จำเป็นต้องวินิจฉัยม่านตาอักเสบ และอธิบายกลไกการเพิ่มขึ้นของความดันลูกตา การแยกความแตกต่างจากต้อหินจากสเตียรอยด์ มีความสำคัญเป็นพิเศษ 3)
การตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด (Slit-lamp)กระจกตา (KP), flare/เซลล์ในช่องหน้าม่านตา และลักษณะของม่านตา ประเมินระดับการอักเสบที่ยังดำเนินอยู่การตรวจมุมตา (Gonioscopy)PAS ), ปุ่มที่มุมตา และเส้นเลือดใหม่ 1, 2) แม้ว่าการอักเสบในช่องหน้าม่านตา จะสงบลงแล้ว ก็ยังสามารถเห็นร่องรอยของการอักเสบในอดีต (KP, PAS ) ได้การตรวจอวัยวะภายในลูกตา (Fundus exam) : ประเมินการขยายของรอยบุ๋มประสาทตาและการเปลี่ยนแปลงของ RNFL 1, 2)
OCT (Optical Coherence Tomography)RNFL และชั้นเซลล์ปมประสาท (GCL) ตามเวลา เนื่องจากมีความเสี่ยงต่อผลลบลวงจากการหนาตัวของ RNFL ในม่านตาอักเสบ ที่ยังดำเนินอยู่ แนะนำให้วัดในช่วงที่การอักเสบทุเลา 2) OCT Angiography จอประสาทตา ส่วนกลาง (ปัจจุบันอยู่ในขั้นตอนการศึกษานำร่อง) 2) OCT ส่วนหน้า (AS-OCT )กระจกตา , ม่านตา , ซิลิอารีบอดี ้ และมุมตา 2) เนื่องจากไม่สามารถประเมินข้อมูลสีได้ การตรวจมุมตา จึงมีความสำคัญกว่าในการตรวจหาปุ่มที่มุมตาและเส้นเลือดใหม่กล้องจุลทรรศน์ชีวภาพด้วยคลื่นเสียงความถี่สูง (UBM ) : มีประโยชน์เมื่อการสังเกตส่วนหน้าทำได้ยากเนื่องจากกระจกตา ขุ่น หรือเมื่อต้องการประเมินถึงซิลิอารีบอดี ้ 2)
HLA-B27: หากสงสัยโรคข้อกระดูกสันหลังอักเสบยึดติด
RP R/VDRL: เพื่อแยกโรคซิฟิลิสQFT/PPD และเอกซเรย์ทรวงอก: เพื่อแยกวัณโรค
ACE และ CT ทรวงอก: หากสงสัยโรคซาร์คอยโดซิส
ANA: มักให้ผลบวกในม่านตาอักเสบ ที่สัมพันธ์กับ JIA และใช้กำหนดช่วงเวลาการตรวจคัดกรองด้วย 8)
PCR ของเหลวในช่องหน้าตา : เพื่อตรวจหา HS V, VZV, CMV และไวรัสหัดเยอรมัน หากสงสัยม่านตาอักเสบ ส่วนหน้าที่เกิดจาก CMV ผู้เชี่ยวชาญนานาชาติประมาณ 73% สนับสนุนการเจาะช่องหน้าตาเพื่อวินิจฉัย 7) หากมีภาพทางคลินิกคล้าย PSS ร่วมกับความดันลูกตา สูงซ้ำ ควรนึกถึง CMV
เนื่องจากม่านตาอักเสบ ที่สัมพันธ์กับ JIA มักดำเนินไปโดยไม่มีอาการ การตรวจคัดกรองร่วมกันระหว่างแพทย์โรคข้อในเด็กและจักษุแพทย์จึงจำเป็น 8) ปัจจัยเสี่ยงได้แก่ JIA ชนิดข้อน้อยหรือชนิดหลายข้อ, ANA บวก, อายุเริ่มต้น ≤6 ปี, ระยะเวลาโรค JIA ≤4 ปี และไม่ใช้ methotrexate หรือ anti-TNF α 8) เด็กที่มีความเสี่ยงสูงตรวจคัดกรองทุก 3 เดือน ความเสี่ยงปานกลางทุก 6 เดือน ความเสี่ยงต่ำทุก 12 เดือน 8)
หากมีประวัติใช้สเตียรอยด์ มุมเปิด ไม่มีความผิดปกติของมุม และไม่มีสาเหตุอื่นของความดันลูกตา สูง ให้สงสัยต้อหินจากสเตียรอยด์ 1, 3) การหยุดหรือลดสเตียรอยด์ และสังเกตการเปลี่ยนแปลงของความดันลูกตา ช่วยในการแยกโรค
ในการรักษา UG การควบคุมการอักเสบเป็นสิ่งสำคัญที่สุด ดำเนินการควบคู่กับการลดความดันลูกตา การรักษาโรคต้นเหตุ (การรักษาต้านการอักเสบ) เป็นสิ่งสำคัญที่สุด และมักพบความยากลำบากในการแยกโรคต้อหินจากสเตียรอยด์ เมื่อใช้คอร์ติโคสเตียรอยด์ ระยะยาว 3)
การรักษาต้านการอักเสบของม่านตาอักเสบ เป็นพื้นฐานของการจัดการความดันลูกตา
ยาหยอดตาสเตียรอยด์ : ยาหยอดตา betamethasone (Rinderon) 0.1% หรืออื่นๆ ตามระดับการอักเสบยาหยอดตาขยายม่านตา : ใช้ยา combination ของ tropicamide และ phenylephrine (Midrin P) เพื่อป้องกันหรือแก้ไข posterior synechiaeสเตียรอยด์ ชนิดทั่วร่างกายเยื่อบุตา (dexamethasone, triamcinolone acetonide) ก็เป็นทางเลือกยากดภูมิคุ้มกัน : Methotrexate, cyclosporine, mycophenolate mofetil ใช้ในกรณีดื้อสเตียรอยด์ และ uveitis ในเด็ก9) ยาชีววัตถุ NF α antibody เช่น adalimumab ช่วยควบคุมการอักเสบใน non-infectious uveitis ในเด็กรวมถึงที่สัมพันธ์กับ juvenile idiopathic arthritis และช่วยพยากรณ์การมองเห็น ที่ดีขึ้น9) การฝัง fluocinolone : เนื่องจากอุบัติการณ์ต้อหิน สูงกว่าการรักษาทั่วร่างกายอย่างมีนัยสำคัญ (40% vs 8%) จึงควรพิจารณาข้อบ่งชี้อย่างระมัดระวังในกรณีที่มีความเสี่ยงต้อหิน สูง2) PSS ที่มี CMV บวก : การควบคุมดีขึ้นด้วยการรักษาด้วยยาต้านไวรัส valganciclovir/ganciclovir การเริ่มยาต้านไวรัสเร็ว (ภายใน 700 วัน) ลดความจำเป็นในการผ่าตัดต้อหิน ในภายหลัง2) ตามความเห็นพ้องของผู้เชี่ยวชาญนานาชาติ การรักษาเริ่มต้นสำหรับ CMV anterior uveitis คือ ganciclovir gel 0.15% วันละ 3-4 ครั้งประมาณ 1 เดือน ร่วมกับ valganciclovir 900 มก. วันละ 2 ครั้งนาน 2-3 สัปดาห์หากจำเป็น7) การรักษาป้องกันการกลับเป็นซ้ำด้วย ganciclovir gel 0.15% วันละ 2 ครั้งนานสูงสุด 12 เดือน7)
ยาหดม่านตา (pilocarpine) ห้ามใช้ เพราะส่งเสริม posterior synechiae ทำลาย blood-aqueous barrier และทำให้การอักเสบแย่ลง1) Omidenepag (EP2 receptor agonist) ก็ควรใช้ด้วยความระมัดระวังในตาที่อักเสบ
กลุ่มยา ตัวอย่าง ข้อควรระวัง Beta-blocker Timolol, Carteolol ทางเลือกแรก ยับยั้งการผลิต aqueous humor ระวังผลข้างเคียงทั่วร่างกาย7) Carbonic anhydrase inhibitor (CAI) Brinzolamide ยาหยอดตา, Acetazolamide รับประทาน เลือกใช้แบบหยอดตาหรือรับประทาน ยาต้านอัลฟา-2 ไบรโมนิดีน ยับยั้งการสร้างอารมณ์ขันในน้ำ + เพิ่มการไหลออกทางยูวีโอสเคลอรัล ยาที่เกี่ยวข้องกับพรอสตาแกลนดิน (PGA) ไบมาโทพรอสต์, ลาทาโนพรอสต์ เสี่ยงต่อการอักเสบรุนแรงขึ้นและจอประสาทตา บวมน้ำชนิดซิสตอยด์ มีประโยชน์ในตาที่สงบ2) ยับยั้ง Rho-kinase ริพาซูดิล อาจมีฤทธิ์ต้านการอักเสบ2) ยาที่มีความดันออสโมติกสูง ดี-แมนนิทอล (ให้ทางหลอดเลือดดำ) ลดความดันลูกตา ชั่วคราวในระยะเฉียบพลัน
ในบรรดา PGA ไบมาโทพรอสต์มีความเสี่ยงต่อการอักเสบน้อยกว่าลาทาโนพรอสต์2) ในการจัดการความดันลูกตา ในม่านตาอักเสบ ส่วนหน้าที่เกี่ยวข้องกับ CMV ผู้เชี่ยวชาญระดับนานาชาติ 79% เลือกยาปิดกั้นเบตาเป็นทางเลือกแรก7) ลำดับของยาลดความดันลูกตา : ยาปิดกั้นเบตา/ยาหยอดตายับยั้งคาร์บอนิกแอนไฮเดรส → ยารับประทานยับยั้งคาร์บอนิกแอนไฮเดรส → การให้ดี-แมนนิทอลทางหลอดเลือดดำ โดยพิจารณาเพิ่มตามลำดับ
การตัดม่านตาด้วยเลเซอร์ Nd:YAG (LPI )รูม่านตา อุดตัน ในม่านตาอักเสบ 62% ล้มเหลวหลังจาก 85 วัน ดังนั้นจึงแนะนำให้ทำมากกว่าหนึ่งตำแหน่ง2) หากทำ LPI ในระยะที่มีการอักเสบ active อาจเกิดการรั่วของไฟบรินและการอุดตันซ้ำ ดังนั้นควรทำหลังจากการอักเสบสงบลงหากเป็นไปได้ ในกรณีที่มีการอุดตันซ้ำหรือการอักเสบ active ควรพิจารณาผ่าตัดม่านตา ส่วนปลายการเลเซอร์ trabeculoplasty แบบเลือก (SLT ) / การเลเซอร์ trabeculoplasty ด้วยอาร์กอน (ALT) : โดยหลักการแล้วไม่ทำใน UG3) เพราะอาจกระตุ้นให้เกิดการอักเสบมากขึ้น อย่างไรก็ตาม ในกรณีต้อหินจากสเตียรอยด์ ในระยะสงบของการอักเสบ มีรายงานอัตราความสำเร็จ 65% ด้วย SLT พลังงานสูง2)
ผู้ป่วย UG ประมาณ 30% จำเป็นต้องผ่าตัด และมากถึง 1 ใน 3 ต้องผ่าตัดซ้ำ2) โดยหลักการแล้วการผ่าตัดจะทำในช่วงที่การอักเสบสงบ เนื่องจากการอักเสบกลับเป็นซ้ำหลังผ่าตัดเป็นสาเหตุหลักของความล้มเหลวในการผ่าตัด จึงควรควบคุมการอักเสบอย่างน้อย 3 เดือนก่อนผ่าตัด
การผ่าตัด trabeculectomy (TLE)
ข้อบ่งชี้ : กรณีที่ควบคุมความดันลูกตา ไม่เพียงพอด้วยยา
ลักษณะ : การผ่าตัดกรอง ร่วมกับ mitomycin C (MMC-TLE) เป็นมาตรฐาน เย็บแผ่นตาขาว ให้แน่น และปรับความดันลูกตา หลังผ่าตัดด้วยการตัดไหมด้วยเลเซอร์
ผลการรักษา : MMC-TLE ในระยะสงบของการอักเสบมีรายงานว่าให้ผลลัพธ์เทียบเท่ากับต้อหินมุมเปิด ปฐมภูมิ1, 10) อัตราความสำเร็จ: 91.7% ที่ 12 เดือน, 82.2% ที่ 36 เดือน, 66.5% ที่ 120 เดือน2)
ข้อควรระวัง : การอักเสบกลับเป็นซ้ำหลังผ่าตัดเป็นสาเหตุหลักของความล้มเหลว ระวังความดันลูกตาต่ำ จากการกรองมากเกินไปและการทำงานของซิลิอารีบอดี ้ลดลง หากแยกจากต้อหิน สเตียรอยด์ ได้ยาก อาจเลือกผ่าตัดสร้างทางระบายใหม่ (trabeculotomy)3)
การผ่าตัดชันต์ท่อ
ชนิด : ลิ้น Ahmed สำหรับต้อหิน (AGV), รากฟันเทียม Baerveldt สำหรับต้อหิน (BGI), รากฟันเทียม Molteno3)
AGV : ลดความดันลูกตา 11–25.2 มม.ปรอท ความเสี่ยงความดันลูกตาต่ำ น้อยกว่า TLE1, 2)
BGI : ความสำเร็จแบบมีเงื่อนไข 74% ใน 5 ปี กระจกตา เสื่อม 9%, จอประสาทตา ผิดปกติจากความดันต่ำ 11%2)
ท่อโผล่ : เกิดขึ้น 7–14.3%4) ต้องซ่อมแซมเยื่อบุตา
MIGS (การผ่าตัดต้อหินแบบรุกรานน้อยที่สุด)
ชนิด : GAT T, Trabectome, KDB, XEN, PreserFlo2)
UG ในเด็ก : การผ่าเปิดมุม (Goniotomy) เป็นทางเลือก อัตราความสำเร็จ 100% ใน 1 ปี, 80% ใน 5 ปี2)
XEN-45 : อัตราความสำเร็จ 79.2% ใน 12 เดือน2)
การตัดตาขาวชั้นลึก (Deep sclerectomy)2)
การผ่าตัดรักษา UG มุมปิด : สำหรับพังผืดยึดม่านตา ส่วนปลายด้านหน้า จะทำการตัดพังผืดยึดมุม (goniosynechialysis; GSL) แต่ผลไม่แน่นอนและ PAS มักกลับมาเป็นซ้ำ ดังนั้นการลดความดันลูกตา ด้วย GSL เพียงอย่างเดียวทำได้ยาก โดยปกติจะทำ GSL ร่วมกับการตัด trabeculum หรือการผ่าตัดต้อกระจก
การจี้เลเซอร์ที่ซิลิอารีบอดี ้ : ทางเลือกสุดท้ายเมื่อการผ่าตัดอื่นไม่ได้ผล เสี่ยงต่อความดันต่ำ 19%, ลูกตาฝ่อ 2)
ระวังภาวะกลืนไม่เข้าคายไม่ออกของสเตียรอยด์ : ต้านการอักเสบแต่เพิ่มความดันตา สเตียรอยด์ ที่จำเป็นในการลดการอักเสบอาจทำให้ความดันตาสูงขึ้น
ยาหยอดตากลุ่ม miotic (pilocarpine) เป็นข้อห้ามใช้ เสี่ยงต่อการส่งเสริมพังผืดยึดม่านตา ด้านหลัง ทำลาย blood-aqueous barrier และทำให้การอักเสบแย่ลง1) หลีกเลี่ยงการผ่าตัดในช่วงที่มีการอักเสบรุนแรง การอักเสบกลับมาเป็นซ้ำหลังผ่าตัดเป็นสาเหตุหลักของความล้มเหลวในการผ่าตัด
PGA มีประโยชน์ในตาที่สงบ แต่ในตาที่มีการอักเสบ ต้องระวังความเสี่ยงต่อการอักเสบที่แย่ลงและจอประสาทตา บวมน้ำชนิด cystoid macular edema2)
การทำ laser trabeculoplasty อาจกระตุ้นให้เกิดการอักเสบ จึงหลีกเลี่ยงเป็นประจำ3)
Q
สามารถใช้ยาหยอดตา pilocarpine สำหรับต้อหินทุติยภูมิจากม่านตาอักเสบได้หรือไม่?
A
ไม่ได้ Pilocarpine (ยากลุ่ม miotic) เป็นข้อห้ามใช้ในต้อหินทุติยภูมิ จากม่านตาอักเสบ 1) ส่งเสริมพังผืดยึดม่านตา ด้านหลัง ทำลาย blood-aqueous barrier และทำให้การอักเสบแย่ลง การลดความดันตาควรใช้ beta-blocker และ CAI เป็นทางเลือกแรก
Q
ผู้ป่วยต้อหินทุติยภูมิจากม่านตาอักเสบอาจต้องผ่าตัดกี่ครั้ง?
A
ผู้ป่วย UG มากถึง 1 ใน 3 ต้องผ่าตัดซ้ำ2) การอักเสบกลับมาเป็นซ้ำหลังผ่าตัดเป็นสาเหตุหลักของความล้มเหลว ดังนั้นการวางแผนผ่าตัดในช่วงที่การอักเสบสงบจึงสำคัญ ในการผ่าตัดซ้ำ มักเลือกการผ่าตัดใส่ท่อระบาย
กลไกการเพิ่มความดันลูกตา ใน UG แบ่งออกเป็น 2 ประเภทหลัก ได้แก่ แบบมุมเปิดและแบบมุมปิด นอกจากนี้ยังพบแบบผสมได้บ่อย 1, 2)
กลไกแบบมุมเปิด
การอุดตันทางกายภาพของ trabecular meshwork : การแตกของ blood-aqueous barrier ทำให้เซลล์อักเสบและโปรตีนไหลเข้าสู่ช่องหน้าม่านตา อุดตัน trabecular meshwork 1)
Trabeculitis : การบวมของแผ่น trabecular และเซลล์ endothelial ทำให้รูแคบลง หากเรื้อรังจะเกิดพังผืดที่ไม่สามารถกลับคืนได้ 1) พบได้ชัดใน FHI C
การทำลายคลอง Schlemm : Trabeculitis จากการแทรกซึมของ monocyte ทำลายคลอง Schlemm ทำให้ความดันลูกตา เพิ่มขึ้น 1)
การเหนี่ยวนำจากสเตียรอยด์ : การเพิ่มการผลิต extracellular matrix โดยเซลล์ trabecular และการเปลี่ยนแปลง cytoskeleton ทำให้ความต้านทานการไหลออกเพิ่มขึ้น
การหลั่ง aqueous humor เพิ่มขึ้น : การหลั่ง aqueous humor ที่เพิ่มขึ้นผ่าน PGE1 และ PGE2 และความหนืดของ aqueous humor ที่เพิ่มขึ้นจากการแตกของ blood-aqueous barrier ก็มีส่วนเกี่ยวข้อง 1)
กลไกแบบมุมปิด
Pupillary block : การยึดติดของม่านตา ด้านหลังรอบวงทำให้เกิด pupillary block เกิดม่านตา โป่ง (iris bombans) และเกิด PAS ทำให้มุมปิด 1)
การบวมของเลนส์ปรับตา : การบวมและการหมุนไปข้างหน้าของเลนส์ปรับตาจากการอักเสบทำให้มุมปิด 2)
การเกิด PAS เรื้อรัง : การอักเสบเรื้อรังทำให้เกิด PAS แบบค่อยเป็นค่อยไป ทำให้เกิดมุมปิดเรื้อรัง ผู้ป่วย VKH 80% เกิดมุมปิด 2)
เส้นเลือดใหม่ที่มุม : เส้นเลือดใหม่ที่มุมจากการอักเสบเรื้อรังสร้างเยื่อ fibrovascular ปิดกั้นมุม 1)
เฉียบพลัน (มักจะกลับคืนได้) : ส่วนใหญ่เกิดจากการสะสมของสารอักเสบในช่องว่าง trabecular, อาการบวมของแผ่น trabecular และการบวมของเลนส์ปรับตา 1) ความดันลูกตา อาจกลับมาเป็นปกติเมื่อการอักเสบทุเลาลงเรื้อรัง (ไม่สามารถกลับคืนได้) : เกิดแผลเป็นและการเจริญเกินของเยื่อที่มุมช่องหน้าม่านตา 1) แม้อาการอักเสบจะสงบลงแล้ว ก็ยังคงต้องใช้ยาลดความดันลูกตา หรือการผ่าตัดต่อไป
ในการทบทวนของ Halkiadakis และคณะ (2024) มีรายงานว่า XEN63 gel stent มีรูภายในที่ใหญ่กว่า (63 μm เทียบกับ 45 μm) กว่า XEN45 และสามารถลดความดันลูกตา ได้ถึง 16 mmHg หลังจากหนึ่งปีในต้อหิน ยูเวียอักเสบที่ดื้อต่อการรักษา2)
เมื่อ XEN63 gel stent อุดตัน มีรายงานเทคนิคการฟื้นฟูการไหลเวียนโดยการแก้ไขจากภายนอกสู่ภายในด้วยหัววัดไนลอน 10-05)
ท่อโผล่เกิดขึ้นเป็นภาวะแทรกซ้อนหลังผ่าตัดในอัตรา 7-14.3%4) สำหรับการโผล่ของ Ahmed valve ที่มีการละลายของกระจกตา และม่านตา ยื่นออกมา มีรายงานการซ่อมแซมด้วยเทคนิคการปิดหลายชั้น (เยื่อหุ้มหัวใจปะ + การปลูกถ่ายแคปซูลตนเอง + การย้ายตำแหน่ง Tenon capsule + การเลื่อนเยื่อบุตา ) และการสร้างลิมบัส ใหม่โดยใช้ allograft กระจกตา -ตาขาว 4, 6)
Armstrong และคณะ (2024) รายงานเทคนิคการผ่าตัดที่รวมการเปลี่ยนท่อในจตุภาคเดียวกันกับการปิดหลายชั้นสำหรับกรณีท่อโผล่ซ้ำ และแสดงผลเบื้องต้นที่มีแนวโน้มดี6)
Ripasudil (ยับยั้ง Rho-kinase) แสดงประสิทธิภาพในต้อหิน ยูเวียอักเสบเมื่อใช้สเตียรอยด์ และยังมีรายงานถึงศักยภาพในการต้านการอักเสบ2)
การจี้เลเซอร์ซีเลียรีบอดีแบบไมโครพัลส์มีการรุกรานน้อยกว่าเมื่อเทียบกับการจี้เลเซอร์ซีเลียรีบอดีแบบดั้งเดิม และมีรายงานความปลอดภัยในต้อหิน ยูเวียอักเสบ2) อาจลดความเสี่ยงของภาวะแทรกซ้อนจากการจี้เลเซอร์ซีเลียรีบอดีมาตรฐาน (ความดันลูกตาต่ำ และลูกตาฝ่อ )
การนำยาชีวภาพมาใช้ตั้งแต่เนิ่นๆ (เช่น anti-TNF α) ในยูเวียอักเสบที่ไม่ติดเชื้อในเด็กอาจช่วยควบคุมการอักเสบได้ดีขึ้น ซึ่งอาจลดความเสี่ยงของจอประสาทตา บวมน้ำชนิดซิสตอยด์และต้อหิน 9) ในการศึกษาแบบกลุ่มตัวอย่างล่าสุด หนึ่งในสามของผู้ป่วยใช้ยาชีวภาพ และมีรายงานการพยากรณ์โรคทางสายตาและอัตราภาวะแทรกซ้อนที่ดีขึ้นเมื่อเทียบกับกลุ่มตัวอย่างในอดีต9)
การประเมินความหนาแน่นของหลอดเลือดที่หัวประสาทตาและจอประสาทตา ส่วนกลางใน UG โดยใช้ OCT angiography อยู่ในขั้นตอนการศึกษาเบื้องต้นเพื่อประยุกต์ใช้ในการวินิจฉัยโรคต้อหิน 2) นอกจากนี้ การศึกษาแบบสุ่มของเมนเดลได้รายงานถึงความเป็นไปได้ของความสัมพันธ์เชิงสาเหตุทางพันธุกรรมระหว่างม่านตาอักเสบ และโรคต้อหิน 2)
Bodh SA, Kumar V, Raina UK, et al. Inflammatory glaucoma. Oman J Ophthalmol. 2011;4(1):3-9.
Halkiadakis I, Konstantopoulou K, Tzimis V, et al. Update on Diagnosis and Treatment of Uveitic Glaucoma. J Clin Med. 2024;13(5):1185.
日本緑内障学会. 緑内障診療ガイドライン(第5版). 日眼会誌. 2022;126(2):85-177.
Kandarakis SA, Doumazos L, Timpilis M, et al. Limbal reconstruction in uveitic glaucoma patient with exposed Ahmed valve coincident with corneal melting and iris prolapse using multiple corneoscleral allografts. Rom J Ophthalmol. 2024;68(1):60-64.
Marchese V, Randazzo V, Badalamenti R, et al. Reviving XEN63 Gel Stent Patency in Uveitic Glaucoma: A Novel Approach Using 10-0 Nylon Probe. J Curr Glaucoma Pract. 2024;18(2):74-78.
Armstrong M, Wang J, Gorla M, et al. Same-quadrant tube exchange and multiple-layer closure for recurrent tube erosion: Surgical technique description and preliminary results. Am J Ophthalmol Case Rep. 2024;36:102138.
Thng ZX, Putera I, Testi I, et al. The Infectious Uveitis Treatment Algorithm Network (TITAN) Report 2—global current practice patterns for the management of Cytomegalovirus anterior uveitis. Eye (Lond). 2024;38(1):13-20.
Leinonen S. A Nordic screening guideline for juvenile idiopathic arthritis-related uveitis. Acta Ophthalmol. 2023;101(5):465-468.
Cann M, Ramanan AV, Crawford A, et al. Outcomes of non-infectious Paediatric uveitis in the era of biologic therapy. Pediatr Rheumatol Online J. 2022;20(1):47.
Kaburaki T, Koshino T, Kawashima H, et al. Initial trabeculectomy with mitomycin C in eyes with uveitic glaucoma with inactive uveitis. Eye (Lond). 2009;23(7):1509-1517.